Чем отличаются генерализованная и фокальная эпилепсия
Эпилепсия — заболевание головного мозга, соответствующее любому из следующих состояний:
- Не менее двух неспровоцированных (или рефлекторных) эпилептических приступов с интервалом > 24 ч.
- Один неспровоцированный (или рефлекторный) эпилептический приступ и вероятность повторных приступов, соответствующая общему риску рецидива (³ 60 %) после двух неспровоцированных эпилептических приступов, в следующие 10 лет.
- Диагноз эпилептического синдрома.
Критерии разрешения эпилепсии включают достижение определенного возраста у пациентов с зависящим от возраста эпилептическим синдромом либо отсутствие эпилептических приступов в течение 10 лет у пациентов, не получавших противосудорожные препараты более 5 лет.
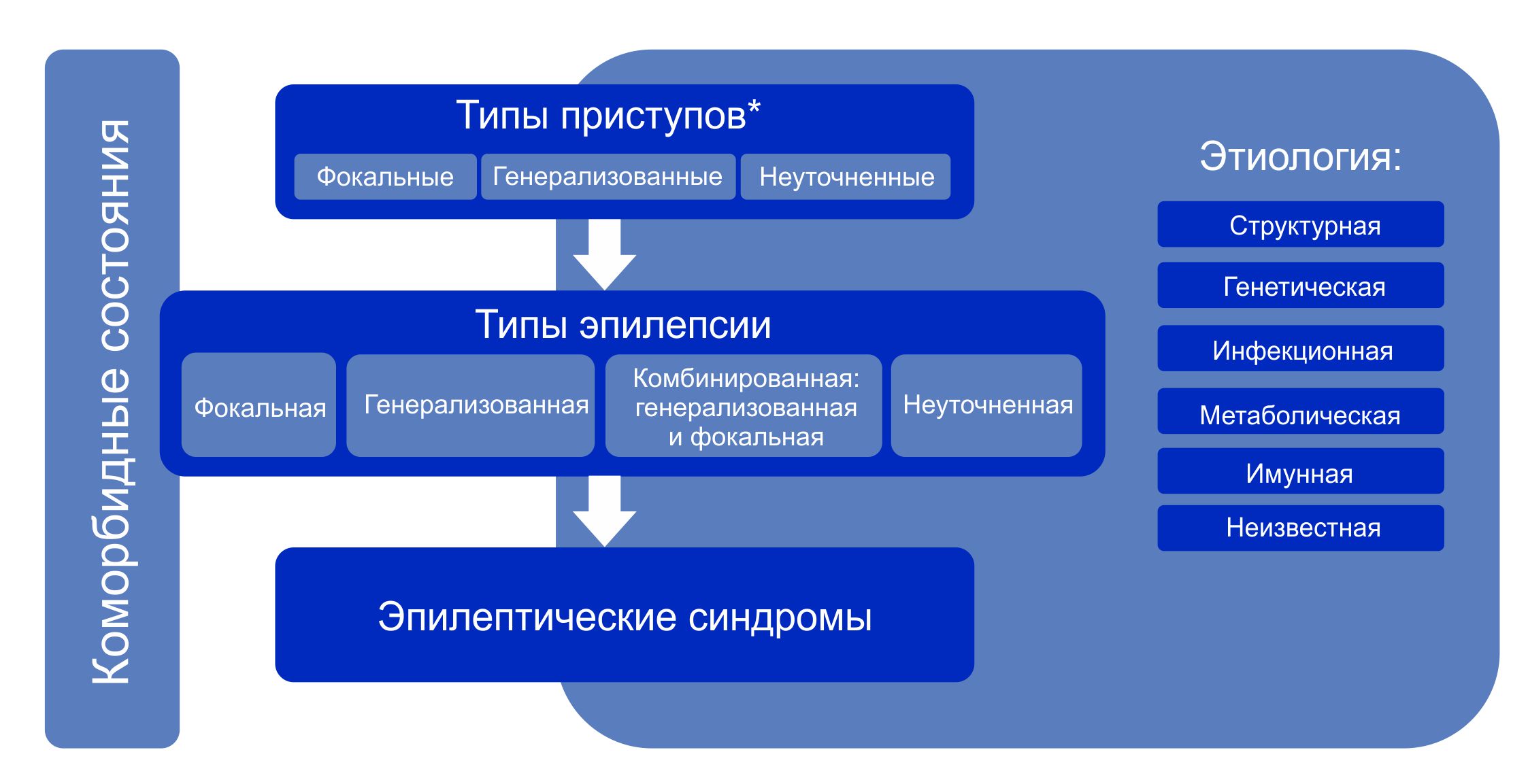
Классификация эпилепсии проводится после определения критериев диагностики эпилепсии (определение выше). Классификация проводится с использованием трехуровнего ранжирования — определение типа приступов, типа эпилепсии и синдрома эпилепсии. Нейроимиджинг, ЭЭГ и другие исследования, если они есть, помогают улучшить классификацию на всех трех уровнях. Где это возможно, следует установить диагноз на всех трех уровнях. Этиологию эпилепсии следует устанавливать с самого начала и на каждом этапе всего диагностического пути. Знание этиологии может способствовать оптимизации классификации и имеет важные лечебные последствия для пациента.
Примечание. * Оценивается по началу приступа.
Авакян Г. Н. Блинов Д. В. Лебедева А. В. Бурд С. Г. Авакян Г. Г. Классификация эпилепсии Международной Противоэпилептической Лиги: пересмотр и обновление 2017 года. Эпилепсия и пароксизмальные состояния. 2017; 9 (1): 6–25. DOI: 10.17749/2077–8333.2017.9. 1.006–025.
Алгоритм классификации эпилепсии:
- На первом этапе (уровне) определяют тип приступа: фокальный, генерализованный или с неизвестным началом.
- На втором этапе (уровне) устанавливают тип эпилепсии: фокальная, генерализованная или сочетанная фокальная и генерализованная, или неизвестная (unknown).
- На третьем этапе (уровне) определяют эпилептический синдром и коморбидность. Эпилептический синдром представляет собой совокупность характеристик, включая тип приступа, данные ЭЭГ и нейровизуализации, часто имеет возрастзависимый характер, провоцирующие факторы, хронозависимость и в ряде случаев определенный прогноз.
- На четвертом этапе (уровне) устанавливают этиологию эпилепсии: структурная, генетическая, инфекционная, метаболическая, иммунная или с неизвестной этиологией.
Пациенты с генерализованной эпилепсией имеют генерализованные типы приступов и могут иметь типичные интериктальные и / или иктальные ЭЭГ паттерны, которые сопровождают генерализованные типы приступов (например, генерализованный спайк-волна). Сопутствуют семейная история генерализованных типов приступов или генерализованная эпилепсия.
Пациенты с фокальной эпилепсией имеют фокальные типы приступов и могут иметь типичные интериктальные и / или иктальные ЭЭГ-паттерны, которые сопровождают фокальные типы приступов (такие как фокальные острые волны или фокальное интериктальное замедление). Нейроимиджинг демонстрирует фокальную структурную аномалию мозга и способствует установке диагноза, хотя пациенты с генетической этиологией и нормальной визуализацией могут также иметь фокальную эпилепсию. Фокальные эпилепсии могут быть унифокальными, мультифокальными или полушарными.
Пациенты могут иметь как генерализованные, так и фокальные типы приступов, с интериктальными и / или иктальными ЭЭГ-паттернами, которые сопровождают оба типа приступов. Пациенты с синдромом Драве и синдромом Леннокс-Гасто могут иметь генерализованную и фокальную эпилепсию.
В то время как концептуализация эпилепсий по их этиологии очень важна, эпилепсии также могут быть организованы (в соответствии с установленными достоверными общепринятыми клиническими и ЭЭГ — характеристиками) в эпилептические синдромы. Такие синдромы имеют типичный возраст начала приступа, специфические типы приступов и характеристики ЭЭГ и часто другие признаки, которые вместе взятые позволяют диагностировать конкретный эпилептический синдром. Идентификация синдрома эпилепсии полезна, так как она предоставляет информацию о том, какие основные этиологии следует учитывать и какие антиконвульсанты могут быть наиболее полезными. Некоторые эпилептические синдромы демонстрируют аггравацию приступов при определенных антиконвульсантах, чего можно избежать при ранней диагностике синдрома эпилепсии.
Неонатальный и младенческий период:
- самокупирующиеся неонатальные приступы и самокупирующаяся семейная неонатальная эпилепсия;
- самокупирующаяся семейная и несемейная младенческая эпилепсия;
- ранняя миоклоническая энцефалопатия;
- синдром Отахара;
- синдром Веста;
- синдром Драве;
- миоклоническая эпилепсия младенчества, младенческая эпилепсия с мигрирующими фокальными приступами;
- миоклоническая энцефалопатия при непрогрессирующих заболеваниях;
- фебрильные приступы, фебрильные приступы плюс, генетическая эпилепсия с фебрильными приступами плюс.
Детский возраст:
- эпилепсия с миоклонически-атоническими (ранее – астатическими) приступами;
- синдром Леннокса–Гасто;
- фебрильные приступы, фебрильные приступы плюс;
- абсансная эпилепсия;
- эпилепсия с миоклоническими абсансами;
- детская затылочная эпилепсия с ранним дебютом (синдром Панайотопулоса);
- детская затылочная эпилепсия с поздним дебютом (синдром Гасто);
- фотосенситивная затылочная эпилепсия;
- самокупирующаяся эпилепсия с центрально-темпоральными спайками;
- атипичная эпилепсия с центрально-темпоральными спайками;
- эпилептическая энцефалопатия с продолженной пик-волновой активностью во время сна;
- синдром Ландау–Клеффнера;
- аутосомно-доминантная ночная лобная эпилепсия.
Подростковый и взрослый возраст:
- юношеская абсансная эпилепсия;
- юношеская миоклоническая эпилепсия;
- эпилепсия с изолированными генерализованными тонико-клоническими приступами;
- аутосомно-доминантная эпилепсия со слуховыми проявлениями;
- другие семейные височные эпилепсии.
Любой возраст:
- семейная фокальная эпилепсия с вариабельным фокусом;
- рефлекторные эпилепсии;
- прогрессирующие миоклонические эпилепсии.
Наиболее важные генетические причины эпилепсии, которые могут быть идентифицированы при клиническом тестировании:
- хромосомные аномалии;
- аномалии гена.
Существует много способов, которыми генетические факторы могут способствовать развитию эпилепсии. Определенные генетические факторы, возможно, не были унаследованы и не могут быть переданы потомству. Вот некоторые важные генетические концепции, используемые на этом веб-сайте, и их определения:
- унаследованные аномалии генов, аутосомно-доминантное, аутосомно-рецессивное и менделевское наследование;
- приобретенные аномалии генов — de novo, спорадические, мозаицистические, зародышевые и соматические;
- полигенная / комплексная генетическая этиология.
Структурные эпилепсии определяются как имеющие выраженную структурную аномалию мозга, которая связана с существенно повышенным риском эпилепсии. Структурная аномалия мозга может быть приобретена (например, вследствие инсульта, травмы или инфекции) или может быть генетического происхождения; однако, как мы это понимаем в настоящее время, структурная аномалия мозга представляет собой отдельное нарушение, расположенное между приобретенным или генетическим дефектом и эпилепсией.
Магнитно-резонансная томография (МРТ) с использованием 1.5 Тесла аппарата является минимальным стандартным исследованием для исключения структурной аномалии. При этом исследовании важно выполнять протоколы, специфические для эпилепсии, которые позволяют тщательно изучать специфические приобретенные аномалии (например, склероз гиппокампа ) и тонкие пороки развития коры головного мозга, такие как фокальная дисплазия коры. Изображение с использованием 3 Тесла и использование передовых методов анализа программного обеспечения может помочь в выявлении структурных нарушений, не очевидных при обычной МРТ. Интериктальная и иктальная ЭЭГ вместе с дополнительными функциональными исследованиями нейровизуализации, такими как ПЭТ, ОФЭКТ и МЭГ, помогают внимательно изучить конкретную область мозга и идентифицировать тонкую аномалию. У детей младшего возраста в возрасте до 2 лет тонкие аномалии не могут быть выявлены из-за незаконченной миелинизации, и повторное исследование требуется в динамике.
Общие структурные аномалии мозга, связанные с эпилепсией:
- пороки развития коры головного мозга;
- сосудистые пороки развития;
- гиппокампальный склероз;
- гипоксически-ишемические структурные аномалии;
- травматическая повреждение мозга;
- опухоли;
- порэнцефалическая киста.
Метаболические эпилепсии определяются как имеющие определенное метаболическое нарушение, связанное с выраженным риском развития эпилепсии. Метаболические расстройства имеют генетическое происхождение; однако, как мы это понимаем в настоящее время, метаболические аномалии представляют собой отдельное нарушение, стоящее между генетическим дефектом и эпилепсией.
Важные метаболические эпилепсии:
- дефицит биотинидазы и голокарбоксилазы-синтазы;
- дефицит церебрального фолата;
- нарушения креатина;
- приступы при нарушении фолатного цикла;
- недостаточность транспортера глюкозы 1 (GLUT1);
- митохондриальные расстройства;
- пероксисомальные расстройства;
- пиридоксинзависимая эпилепсия.
Иммунные эпилепсии определены как имеющие выраженную иммунную опосредованную этиологию с подтверждением воспаления центральной нервной системы, что, как было показано, связано с существенно повышенным риском развития эпилепсии.
Важные иммуноопосредованные эпилепсии:
- Синдром Расмуссена;
- Антителоопосредованная эпилепсия.
Наиболее распространенная этиология эпилепсии во всем мире является инфекционной, особенно в развивающихся странах. Инфекции в центральной нервной системе могут вызывать как острые симптоматические припадки (которые тесно связаны со сроками первичной инфекции), так и эпилепсией. Инфекционная этиология включает туберкулез, ВИЧ, церебральную малярию, нейроцистицеркоз, подострый склерозирующий панэнцефалит, церебральный токсоплазмоз. Эти инфекции иногда имеют структурный коррелят, однако основная причина эпилепсии определяется как инфекционный процесс. Инфекционная этиология может иметь специфические последствия лечения. Существуют также последствия для общественного здравоохранения, поскольку профилактика таких инфекций может снизить нагрузку на эпилепсию, особенно в развивающихся странах. Наиболее распространенные из таких инфекций следующие:
- бактериальный менингит или менингоэнцефалит;
- церебральная малярия;
- церебральный токсоплазмоз;
- цитомегаловирусная инфекция;
- ВИЧ;
- нейроцистицеркоз;
- туберкулез;
- вирусный энцефалит;
- подострый склерозирующий панэнцефалит;
- прочие инфекции (токсокариоз, шистосомоз, болезнь Лайма (нейроборрелиоз).
Существует ряд состояний, связанных с рецидивирующими пароксизмальными событиями, которые могут имитировать симптомы, и ошибочно диагностироваться как эпилепсия. Важно, чтобы эти расстройства учитывались при оценке пароксизмальных событий, так как частота ошибочных диагнозов при эпилепсии высока во всем мире. История заболевания и видеозапись приступов помогают установить правильный диагноз. Существуют некоторые состояния, при которых могут сосуществовать эпилептические и неэпилептические события.
- вазовагальный обморок;
- рефлекторные аноксические приступы;
- аффективно-респираторные апноэ;
- гипервентиляционный обморок;
- самоиндуцированный обморок по методу Вальсальвы;
- неврологический обморок (мальформация Киари, гиперэксплексия, пароксизмальное болевое нарушение);
- насильственная верхняя непроходимость дыхательных путей;
- ортостатическая интолерантность;
- удлинение QT и сердечный обморок;
- одышечно-цианотические обмороки (при тетраде Фалло).
- мечтательность / невнимательность;
- самоудовлетворение;
- эйдетические образы;
- вспышки и реакции ярости;
- ощущения вне тела;
- панические атаки;
- диссоциативные состояния;
- неэпилептические приступы;
- галлюцинации при психических расстройствах;
- выдуманная/поддельная болезнь.
- связанные со сном ритмические двигательные нарушения;
- гипнотические вздрагивания;
- парасомнии;
- нарушения сна в фазу REM-сна;
- доброкачественный неонатальныймиоклонус сна;
- периодические движения ног;
- нарколепсия-катаплексия.
- тики;
- стереотипии;
- пароксизмальная кинезиогенная дискинезия;
- пароксизмальная некинезиогенная дискинезия;
- пароксизмальная дискинезия, вызванная нагрузкой;
- окулогирный криз;
- эпизодические атаксии;
- альтернирующая гемиплегия;
- гиперэксплексия;
- синдром опсоклонус-миоклонуса.
- мигрень со зрительной аурой;
- семейная гемиплегическая мигрень;
- доброкачественный пароксизмальный тортиколлис;
- доброкачественное пароксизмальное головокружение;
- циклическая рвота.
- доброкачественный миоклонус младенчества и дрожательные атаки;
- синдром Сандифера;
- неэпилептические падения головы;
- spasmus nutans;
- gовышенное внутричерепное давление;
- cемейный синдром ректальной боли;
- cпинальный миоклонус.
С современных позиций определяется 5 этапов:
- описание пароксизмального события, возможно по данным анамнеза;
- классификация приступа (анамнез, клиника, ЭЭГ, видео-ЭЭГ мониторинг);
- диагностика формы эпилепсии (анамнез, клиника, ЭЭГ, видео-ЭЭГ мониторинг, нейровизуализация);
- установление этиологии эпилепсии (МРТ, кариотипирование, биохимические исследования, биопсия мышц и прочее);
- диагностика сопутствующих заболеваний и установление инвалидности.
Общая характеристика патологии
Как уже упоминалось, диагноз криптогенная эпилепсия устанавливается, когда невозможно выявить причины возникновения этого хронического психоневрологического недуга. Болезнь в период обострения сопровождается эпилептическими приступами (конвульсии, судороги мышц), во время которых возможна кратковременная утрата сознания, а также мыслительные и вегетативные расстройства. С прогрессированием недуга вероятно изменение личности больного.
Но для лучшего понимания сути заболевания нужно рассмотреть механизм его развития. Припадки эпилепсии происходят вследствие повышенной активности мозга в определенных участках. На фоне внезапных импульсов, исходящих от очага патологии, возрастает возбудимость НС, из-за чего начинается судорожное сокращение мышц и происходит сбой в иных процессах организма.
После приступа наступает полнейшая амнезия: больной не помнит событий, происходящих во время приступа. Также стоит отметить, что отличительной чертой криптогенной эпилепсии является то, что при обследовании пациента невозможно выявить точное нахождение очага патологии в мозге.
Причины возникновения патологии
Подобная разновидность эпилепсии является болезнью с неявными и неопределенными причинами появления. Данный диагноз устанавливают в тех случаях, когда симптоматика недуга не подходит под иные разновидности патологии либо причина развития патологии остается загадкой даже после проведения всевозможных исследований. То есть специалисты до сих пор не знают точно, что такое криптогенная эпилепсия и откуда она берется.
Возможными факторами возникновения недуга считаются:
- ишемия и инсульт;
- опухолевые образования;
- генетическая предрасположенность;
- серьезные механические травмы головы;
- последствия действия токсических веществ.
Также на появление у человека недуга могут влиять вирусные инфекции, болезни сердца, почек и печени, внезапное воздействие интенсивного (мигающего) света, резкого звука, а также вследствие перепада температур. Вдобавок при иных формах эпилепсии в коре головного мозга обычно появляется очаг патологической активности, но при криптогенном типе он не обнаруживается.
В медицинских источниках можно встретить разделение криптогенной эпилепсии на два вида:
- фокальную;
- генерализованную.
Криптогенная фокальная эпилепсия характеризуется более выраженной картиной. При этом типе эпилепсии очаг электроативности зачастую локализуется в височной доле мозга. Криптогенная генерализованная эпилепсия отличается вариативной клинической картиной и присутствием в мозгу огромного количества патологических очагов.
Как уже упоминалось, криптогенная фокальная эпилепсия имеет ограниченные рамки проявления активного патологического очага. Однако отмечались случаи трансформации или подмены фокальных эпилептических приступов пароксизмальными генерализованными. То, какими окажутся проявления фокального эпиприступа, будет полностью зависеть от локализации очага патологии в коре головного мозга. Так, при электроактивности:
- в пирамидальных нейронах – отмечается внезапная двигательная активность;
- если затронуты сенсорные органы – появляются галлюцинации разного типа (слуховые, зрительные, тактильные);
- в затылочной области – больной видит несуществующие вещи или людей;
- при поражении височной зоны – слуховые галлюцинации;
- в сагиттальной области либо крючке аммонового рога – вкусовые и обонятельные иллюзии;
- если затронута теменная область – припадки сенсорного типа (парестезии).

Эмоциональная полярность – признак фокальной эпилепсии
Общими признаками данной разновидности эпилепсии будут вязкость мышления, импульсивность и эмоциональная полярность. Также может отмечаться меланхолия или, наоборот, взволнованность, ипохондрия и интеллектуальная деградация.
Этот вид патологии диагностируется в основном у детей, сопровождается полиморфизмом приступов и нетипичными изменениями ЭЭГ. Еще одна особенность патологии – устойчивость к применяемым препаратам. Патология диагностируется в 3-7% случаев эпилепсии и поражает в основном мальчиков.
В отношении проявления отмечается такая картина: невыраженные конвульсии трансформируются в тонические приступы, что без скрытого периода постепенно переходят в синдромальный комплекс. К тому же для этой разновидности эпилепсии характерна такая триада: пароксизмы падений, тонико-характеризуемые приступы и анормальные абсансы (зависания).
Формы заболевания
Для криптогенной эпилепсии характерно деление на определенные формы (синдромы). Как правило, они проявляются у малышей. Так, синдром Веста появляется у малышей 2-4 месяцев, а в возрасте 1 года может трансформироваться в иную форму недуга. Этому синдрому присущи неожиданно начинающиеся и также внезапно завершающиеся судороги.

У детей 2-4 месяцев криптогенная эпилепсия проявляется в виде внезапных судорог
Синдром Ленокса-Гасто диагностируется у детей 2-8 лет и проявляется он как краткосрочное нарушение равновесия либо оглушение. Ребенок находится в сознании, но подобные эпизоды также чреваты травматизмом. Этой форме недуга, как и предыдущей, сопутствует задержка психического развития.
Клинические проявления
Симптомокомплекс минует три, сменяющих друг друга этапа:
- внезапно появляющиеся конвульсивные припадки;
- психические срывы, нестабильного характера;
- деструкция интеллекта и разрушение личности больного.
Сам эпилептический приступ имеет следующие признаки.
- Двигательные. Неприятные ощущения в теле, возможен неконтролируемый бег, выкрики.
- Вегетативные, чувствительные и психические отклонения. Появляется неоправданный страх, зрительные вспышки, галлюцинации.
- Неврологическая симптоматика. Снижается тонус мышц, появяются проблемы с речью (задержка и неразвитость у детей, деградация у взрослых), спутанность сознания и сонливость.
Вдобавок ко всему при эпиприпадке отмечается полная апатия, нередко утрата сознания, состояния аффекта, сопровождаемые неврологическими срывами. Приступ зачастую предваряет бессонница, тахикардия, так называемое, состояние ауры и галлюцинации. По прошествии припадка понижается давление, приходит в норму пульс и дыхание. Далее, следует полное расслабление тела и глубокий сон. После пробуждения у человека может появляться головная боль, отмечаться разбитость и нарушение зрительного контакта.
Особенности проявления патологии в детском возрасте
Криптогенная эпилепсия у детей зачастую возникает из-за врожденной патологии либо вследствие внутриутробного инфицирования. Не исключают специалисты и вероятность развития патологии в силу полученных при рождении травм. Как правило, у малышей диагностируют фокальную эпилепсию Существенно реже, на первых годах жизни, обнаруживаются симптомы синдрома Веста или Ленокса-Гасто.
Первая форма недуга диагностируется у 2% больных и чаще всего его обнаруживают у младенцев мужского пола 4-6 месяцев. Для синдрома характерны миоклонические судороги, которые со временем трансформируются в клонические или тонические. Приступы нередко возникают до либо после сна. Без своевременной терапии синдром Веста переходит в иные формы.
Довольно часто после достижения малышами возраста 3 лет вместо синдрома Веста проявляется синдром Ленокса-Гасто (генерализованный вид эпилепсии). Он обнаруживается у 5% пациентов. Припадки начинаются с непроизвольных подергиваний конечностей, после чего возникают абсансы (непродолжительные отключения памяти), при которых резко падает тонус мышц. В редких случаях (до 20%) синдром поддается лечению.
Диагностика
При криптогенной эпилепсии, в силу неясности причин ее возникновения, применяется дифференциальный подход в диагностировании. Используя данный метод, специалисты полностью исключают очевидные поражения мозга, включая и его травматизм. Зачастую лечащий врач собирает полный анамнез, в надежде, что доскональный анализ образа жизни пациента и перенесенных им недугов поможет выявить причину появления эпилепсии. Далее, пациент направляется на ЭЭГ, УЗИ и КТ.
ЭЭГ позволяет обнаружить любые патологические метаморфозы в работе мозга
Патологии становятся заметны на записи с прибора при изменениях электроактивности. К тому же ЭЭГ способствует выявлению вторичной генерализации припадка, что довольно важно для выбора способа лечения. Вдобавок криптогенную эпилепсию можно выявить лишь посредством ЭЭГ, однако ни один из методов исследования не способен установить причины явления. УЗИ и КТ проводят для визуализации пораженных областей мозга, поскольку для постановки диагноза важно исключение повреждений мозга.
Лечение
Своевременная диагностика заболевания дает возможность назначить подходящую терапию и избежать тяжелейших побочных явлений, вызванных приемом противоэпилептических препаратов. Лечение криптогенной эпилепсии проводится в основном медикаментозно. Цель лекарств – избежать наступления очередного приступа и устранить появившиеся осложнения.
- психотропными препаратами (восстанавливают психологический статус);
- нейротропами (подавляют активность очага патологии);
- гемодиализом (для коррекции почечных патологий);
- диуретиками (ликвидируют отечность).
Если есть такая необходимость, то больному корректируют рацион и переводят его на специальную диету. Так как алкоголь может спровоцировать приступ эпилепсии, то рекомендуют полностью отказаться от спиртного.
Прогноз
При криптогенной эпилепсии он благоприятен в случае, если с больной придерживается всех врачебных предписаний и рядом с ним находится человек, способный оказать ему первую помощь. Однако длительное течение болезни влечет снижение интеллектуальных способностей, рассеянность внимания, деменцию и речевые нарушения. То есть со временем недуг приводит к необратимым изменениям личности пациента.
Но самой опасной считается эпилепсия, которой присущи частые и продолжительные (более 5 минут) припадки. В этих случаях не обойтись без экстренной медпомощи, поскольку длительный припадок может спровоцировать отек мозга и легких.
Профилактика
Если же говорить о профилактических мерах против эпилепсии, то они в основном сводятся к избеганию факторов ее возможного появления:
- родовых, черепно-мозговых травм;
- инфекционных недугов мозга;
- злоупотребления алкоголем.
Также существенная роль в профилактике отводится консультациям генетиков. Что же до профилактики приступов, то еще Авицена отметил положительное действие на больных физактивности (ходьба, бег) и различных видов труда. Вдобавок таким больным важно обратить внимание на свой рацион: оптимально придерживаться молочно-растительного питания, снизив потребление белков, острого, крепкого чая и кофе, а также полностью исключив алкоголь.
Фокальная эпилепсия (ФЭ) – это одна из форм заболевания, при которой возникновение эпилептических приступов обусловлено наличием в головном мозге четко локализованного и ограниченного очага пароксизмальной активности. Обычно носит вторичный характер, то есть развивается на фоне какой-либо иной патологии.
Заболевание характеризуется периодическим появлением у пациента простых или сложных эпипароксизмов, клиническая картина которых определяется зоной расположения очага поражения.
Общие сведения
К фокальной эпилепсии относятся все виды эпилептических припадков, развитие которых связано с наличием локальной зоны патологической электрической активности нейронов в церебральных структурах.
Эпилептическая активность, начинаясь фокально, в дальнейшем может распространяться по коре головного мозга, что приводит к возникновению у пациента вторично-генерализованного приступа. Это отличает их от пароксизмов с первичной генерализаций, при которой очаг возбуждения имеет исходно диффузный характер.
Отдельно выделяют мультифокальную эпилепсию, характеризующуюся наличием в головном мозге не одного, а сразу нескольких эпилептогенных очагов.
В общей структуре заболеваемости эпилепсией на долю ФЭ приходится 82%. Дебют заболевания в 75% случаев приходится на детский возраст. Чаще всего оно развивается на фоне инфекционного, ишемического или травматического поражения головного мозга, а также врожденных аномалий его развития. На долю вторичной (симптоматической) фокальной эпилепсии приходится 71% случаев.
Причины и патогенез
К развитию ФЗ могут привести следующие заболевания:
- объемные новообразования головного мозга (доброкачественные и злокачественные);
- метаболические нарушения;
- нарушения церебрального кровообращения;
- черепно-мозговые травмы;
- инфекционные поражения головного мозга (нейросифилис, менингит, энцефалит, арахноидит, цистицеркоз);
- врожденные аномалии строения головного мозга (врожденные церебральные кисты, артериовенозные мальформации, фокальная корковая дисплазия).
Также причиной развития заболевания могут стать генетически обусловленные или приобретенные нарушения обменных процессов в нервных клетках определенного участка коры больших полушарий.
Причинами фокальной эпилепсии у детей чаще всего становятся различные пренатальные поражения центральной нервной системы:
- внутриутробное инфицирование;
- гипоксия плода;
- асфиксия новорожденного;
- внутричерепная родовая травма.
Нарушение процесса созревания коры больших полушарий также может привести к возникновению у ребенка ФЭ. В этом случае существует высокая вероятность, что в дальнейшем, по мере роста и развития, его клинические проявления стойко исчезнут.
В патологическом механизме развития припадков основная роль принадлежит эпилептогенному фокусу. Специалисты выделяют в нем несколько зон:
Охватывает участок с явными морфологическими изменениями церебральной ткани. В большинстве случаев хорошо визуализируется при проведении магниторезонансной томографии.
Представляет собой участок коры, клетки которого потенцируют эпи-разряды.
К ней относится та часть коры, возбуждение нейронов которой и приводит к развитию эпиприпадка.
Является источником эпи-сигналов, регистрируемых в межприступном периоде на электроэнцефалограмме.
Участок коры, повреждение которого приводит к формированию характерных для ФЭ неврологических и психических расстройств.
Классификация
В настоящее время специалисты в области неврологии выделяют несколько форм фокальной эпилепсии:
Возникает на фоне какого-либо повреждения головного мозга, сопровождающегося морфологическими изменениями в его ткани. В большинстве случаев при проведении томографических методов исследования очаги изменений удается визуализировать.
Криптогенная ФЭ (вероятно симптоматическая)
Заболевание носит вторичный характер, однако при помощи современных методов визуализации обнаружить морфологические изменения церебральной ткани не удается.
У пациента отсутствуют какие-либо патологии центральной нервной системы, которые могли бы спровоцировать развитие эпилепсии. Наиболее частыми причинами заболевания являются нарушения процесса созревания коры головного мозга, а также наследственно обусловленные мембранопатии. Идиопатическая фокальная эпилепсия характеризуется доброкачественным течением. К ней относятся:
· доброкачественные младенческие эписиндромы;
· детская затылочная эпилепсия Гасто;
· доброкачественная роналдическая эпилепсия.
Симптомы
Фокальная эпилепсия у детей и взрослых проявляется периодически возникающими фокальными (парциальными) пароксизмами. Они делятся на простые (потери сознания не происходит) и сложные.
Простые припадки в зависимости от особенностей проявления делятся на несколько видов:
- сенсорные (чувствительные);
- моторные (двигательные);
- соматосенсорные;
- с психическими нарушениями;
- с галлюцинациями (вкусовыми, обонятельными, зрительными, слуховыми).
Сложные фокальные приступы начинаются так же, как простые, а затем пациент теряет сознание. Могут появляться автоматизмы. После приступа некоторое время сохраняется спутанность сознания.
У некоторых больных при ФЭ могут наблюдаться вторично-генерализованные парциальные приступы. Они начинаются как сложный или простой припадок, а затем, по мере диффузного распространения возбуждения по коре больших полушарий, переходят в классические эпилептические тонико-клонические судороги.
Эпиприступы у пациентов с фокальной эпилепсией симптоматического генеза сочетаются с постепенным снижением интеллекта, задержкой психического развития ребенка и развитием когнитивных нарушений. Помимо этого, в клинической картине заболевания присутствуют и симптомы, характерные для основного поражения головного мозга.
Фокальная идиопатическая эпилепсия характеризуется доброкачественным течением, отсутствием нарушений в интеллектуальной и психической сферах, неврологического дефицита.
Особенности клинической картины в зависимости от локализации эпиочага представлены в таблице.
Эпилептогенный очаг локализован в височной доле головного мозга. Данная форма заболевания наблюдается наиболее часто. Для нее характерны наличие автоматизмов и ауры, сенсомоторные приступы, утрата сознания. Приступ в среднем продолжается 45–60 секунд. У взрослых преобладают автоматизмы по типу жестов, а у детей – оральные автоматизмы. Примерно у 50% пациентов отмечаются вторично-генерализованные приступы. Если эпиочаг расположен в доминантном полушарии, то по завершении приступа у пациентов наблюдается постприступная афазия.
Для этой формы заболевания аура не характерна. Клиническая картина складывается из склонных к серийности кратковременных стереотипных пароксизмов. У пациентов часто отмечаются:
· эмоциональные симптомы (повышенное возбуждение, вскрикивание, агрессия);
· моторные феномены (педалирование ногами, автоматические сложные жесты);
· повороты головы и глаз.
Нередко приступы возникают в период сна. Если очаг располагается в области прецентральной извилины, то у больного возникают приступы двигательных пароксизмов джексоновской эпилепсии.
Приступы нередко протекают с различными видами нарушения зрения:
· сужение полей зрения;
Наиболее часто при этой форме заболевания наблюдаются приступы зрительных галлюцинаций, продолжающиеся до 10-15 минут.
Наиболее редко встречающаяся форма фокальной эпилепсии. К ее развитию приводят различные структурные нарушения головного мозга (корковые дисплазии, опухоли). Основным симптомом заболевания являются периодически возникающие соматосенсорные простые пароксизмы. После окончания приступа у больного возможно возникновение паралича Тодда или кратковременной афазии. При локализации очага в области постцентральной извилины у больных наблюдаются джексоновские сенсорные приступы.
Диагностика
Если у человека возник парциальный пароксизм, то ему следует обязательно обратиться к врачу для прохождения обследования, так как их развитие могут обусловливать различные серьезные патологии:
- корковая дисплазия;
- сосудистая мальформация;
- объемные новообразования головного мозга.
При опросе пациента невролог уточняет последовательность, длительность, частоту и характер эпилептических приступов. Полученные данные позволяют специалисту установить примерное место локализации патологического очага.
Для подтверждения диагноза пациенту выполняют электроэнцелографию (ЭЭГ). Этот метод инструментальной диагностики в большинстве случаев позволяет выявить эпиактивность головного мозга даже в межприступном периоде. При недостаточной информативности выполняют запись ЭЭГ с провокационными пробами или проводят суточный мониторинг ЭЭГ.
Наиболее точно определить локализацию эпилептогенного очага позволяет субдуральная кортикография – запись ЭЭГ, при которой электроды устанавливают под твердой мозговой оболочкой. Однако техническая сложность методики несколько ограничивает ее применение в широкой клинической практике.
Для выявления морфологических изменений головного мозга, лежащих в основе патологического механизма развития фокальной эпилепсии, выполняют следующие виды исследований:
- Магниторезонансная томография (МРТ). Исследование желательно выполнять с толщиной срезов, не превышающих 1-2 мм. При симптоматической форме заболевания на томограммах выявляют признаки основного заболевания (диспластические или атрофические изменения, очаговые поражения). Если исследование не выявляет никаких отклонений, пациенту ставится диагноз криптогенной или идиопатической фокальной эпилепсии.
- Позитронно-эмиссионная томография. В области локализации эпиочага определяется зона гипометаболизма мозгового вещества.
- Однофотонная эмиссионная компьютерная томография (ОФЭКТ). В месте локализации очага во время приступа определяется гиперперфузия церебральной ткани, а вне приступа – гипоперфузия.
Лечение
Терапия заболевания проводится неврологом или эпилептологом. Консервативное лечение строится на систематическом длительном приеме противосудорожных средств (антиконвульсантов). К препаратам выбора относятся:
- производные вальпроевой кислоты;
- карбамазепин;
- фенобарбитал;
- леветирацетам;
- топирамат.
При симптоматической форме фокальной эпилепсии обязательно проводится лечение основного заболевания.
Медикаментозная терапия наиболее эффективна при теменной и затылочной эпилепсии. У пациентов с височной фокальной эпилепсией через 1-3 года нередко формируется резистентность (устойчивость) к лечению антиконвульсантами.
Если консервативная противосудорожная терапия не позволяет добиться выраженного эффекта, рассматривается вопрос о целесообразности проведения хирургического вмешательства.
В ходе операции нейрохирург производит удаление очагового новообразования (сосудистой мальформации, опухоли, кисты) и/или иссечение эпилептогенного участка. Наиболее эффективно хирургическое вмешательство при четко локализуемом очаге эпилептической активности.
Прогноз
Прогноз при фокальной эпилепсии определяется типом заболевания. Наиболее благоприятный он при идиопатической ФЭ. Эта форма заболевания характеризуется доброкачественным течением, когнитивные нарушения при ней не развиваются. Нередко после достижения ребенком подросткового возраста пароксизмы самопроизвольно прекращаются.
При симптоматической эпилепсии прогноз во многом определяется тяжестью основной церебральной патологии. Наиболее серьезен он при тяжелых пороках развития головного мозга, опухолевых новообразованиях. Симптоматическая ФЭ у детей часто сочетается с задержкой психического развития.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Читайте также:


