Ээг абсанс при эпилепсии
Какова же роль данного обследования при проведении дифференциального диагноза между фокальной и генерализованной эпилепсией?
По данным исследований, проведенных на взрослых пациентах, после однократного судорожного приступа по клинической картине можно отличить фокальную форму от генерализованной только в половине случаев. ЭЭГ позволяет поставить верный диагноз в 77 %. У детей ЭЭГ приобретает еще большую диагностическую значимость, так как малыши не рассказывают об аурах и большая часть приступов у них внешне проявляется как генерализованные.
могут выявляться фокальные разряды
могут быть фокальные приступы в клинической картине: например, при ЮМЭ возможны миоклонии в одной руке или ноге, описаны абсансы с версией головы.
Подобная противоречивая и сложная концепция ИГЭ создает трудности в разделении генерализованных и фокальных судорог в рамках классификации ILAE. Быстрая генерализация при симптоматической эпилепсии может маскироваться под ИГЭ, фокальная и генерализованная эпилепсии могут присутствовать одновременно, либо семиология фокального приступа при ИГЭ может быть следствием кратковременного разряда в данной зоне. Тем не менее, для диагноза и последующего лечения разница между ними принципиальна.
Какова же роль ЭЭГ в этом случае?
Тем не менее, во многих случаях ЭЭГ незаменима в диагностике формы эпилепсии.
Электроэнцефалографический признак ИГЭ — генерализованные билатеральные разряды с внезапным началом, частотой около 3 Гц и максимальной амплитудой в передних отведениях.
Подобные разряды могут регистрироваться в межприступный период и при трех типах судорог, характерных для ИГЭ: типичных абсансах, миоклонических приступах, генерализованных тонико-клонических приступах.
Типичные абсансы— это короткие приступы утраты сознания с внезапным началом и завершением. У типичных абсансов есть два наиболее важных признака: клинически это нарушение сознания (абсанс), которые на ЭЭГ характеризуются генерализованными пик-волновыми разрядами с частотой 3-4 Гц. Картина ЭЭГ при абсансах настолько специфична, что по ней практически можно поставить диагноз. В связи с этим, при ИГЭ, проявляющейся типичными абсансами (к этой группе относятся юношеская миоклоническая эпилепсия, детская абсансная эпилепсия, статус абсансов, фантомные абсансы), ЭЭГ-видеомониторинг является неотъемлемой частью обследования.
Миоклонические приступы — это внезапные, короткие, двухсторонние симметричные или асимметричные непроизвольные мышечные сокращения во всех или только в одной конечности, могут ограничиваться сокращением отдельных мышц или мышечных групп (например, мышц лица), являются при этом нерегулярными и могут приводить к падениям. Миоклонические приступы протекают, как правило, при сохраненном сознании, и усиливаются в период пробуждения или засыпания. Часто могут провоцироваться произвольным движением (миоклонус действия). В иктальной ЭЭГ проявляются короткими (1-4 секунды) и быстрыми генерализованными спайками, двойными спайками или полиспайк-волновой активностью, преимущественно в передних отведениях и возникающих с различной частотой.
Генерализованные тонико-клонические приступы — это приступы с потерей сознания, сопровождающиеся билатеральными симметричными тоническими сокращениями с дальнейшими клоническими сокращениями соматической мускулатуры, сопровождающееся обычно вегетативными симптомами.
Генерализованные приступы редко происходят спонтанно. Это, как правило, рефлекторно спровоцированные приступы (при гипервентиляции, фотостимуляции, компьютерных играх, чтении, а также других стимулах).
Возникновение спонтанных генерализованных приступов напрямую зависит от ритма сон-бодрствование. Провокация приступов принудительным пробуждением ранним утром характерна для всех трех типов приступов, но наиболее явна эта взаимосвязь для таких синдромов, как ЮМЭ, эпилепсии с миоклоническими абсансами, ИГЭ с генерализованными тонико-клоническими судорогами пробуждения. При диагностике подобных синдромов, правильный дизайн обследования — залог успешной записи приступа и последующего верного диагноза. Отмечено, в качестве провоцирующего фактора наиболее важен сам переход от состояния сна к состоянию бодрствования, чем время пробуждения. Янц также отмечал, что второй пик судорожной активности приходится на вечернее время, когда человек максимально расслаблен, но, в отличие от внезапного пробуждения, эту ситуацию труднее смоделировать при записи ЭЭГ.
При ИГЭ генерализованная судорожная активность проявляется при дремоте и в первые стадии сна, и исчезает в фазу быстрого сна
ЭЭГ может помочь диагностировать идиопатическую генерализованную эпилепсию (ИГЭ) и отличить ее от
симптоматической фокальной эпилепсии с вторичной генерализацией
симптоматической генерализованной эпилепсии.
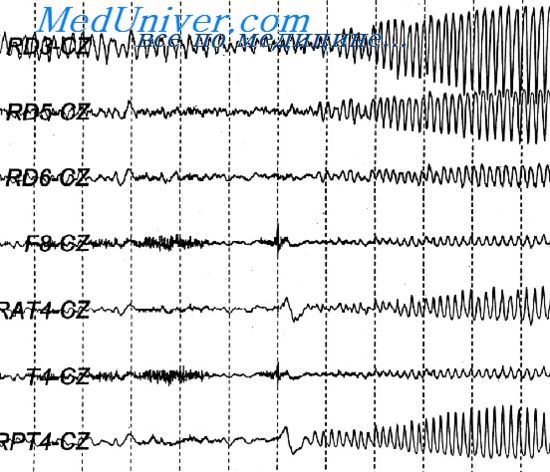
Для дифференциальной диагностики важным является тщательный анализ записи ЭЭГ и распознавание феномена вторичной билатеральной синхронизации (ВБС). Еще в 1985 году критерии ВБС были предложены Blume и Pillay:
1) во время записи ЭЭГ должны быть зарегистрированы хотя бы два эпизода фокальных разрядов, предшествующих возникновению билатеральной синхронной активности
2) фокальная активность, предшествующая разряду, должна быть похожа на межприступную активность и локализована в тех же отведениях
3) между фокальным разрядом и первым элементом вторично билатерального разряда должен быть выявлен временной интервал
4) для вторично билатерального разряда характерна асинхрония между полушариями (время прохождения через мозолистое тело, Spencer D. и соавт., 1985)
Но, конечно, не надо упрощать — на ЭЭГ не будет написан диагноз. Генерализованная пик-волновая активность не всегда свидетельствует об ИГЭ, а выявленная фокальная активность — о симптоматическом фокусе. Но анализ ЭЭГ вместе с семиологией приступов, выявленной при видео-ЭЭГ мониторинге, позволит поставить синдромальный диагноз (таблица 1). А правильный диагноз — это всегда первый шаг к правильно назначенному лечению.
Итак, при подозрении на ИГЭ всегда должен быть тщательно спланирован дизайн обследования с учетом клинических особенностей той идиопатической формы, которая подозревается у данного пациента:
обязательное (возможно, неоднократное) проведение провокационных проб
запись ЭЭГ после пробуждения ранним утром или при засыпании
обязательная запись видео и его анализ
тщательный анализ видео во время сна для выявления возможных незначительных клинических проявлений
тестирование уровня сознания во время приступа
Кроме того, ЭЭГ-исследование может помочь
отличить психогенные приступы от истинных эпилептических
в той или иной степени определить прогноз течения заболевания
провести мониторинг эффективности противосудорожной терапии
определить признаков передозировки противосудорожными препаратами
выявить новые типы приступов, новые типы межприступной активности, новые триггеры
Таблица 1. Дифференциальные признаки электро-клинической картины при симптоматических фокальных приступах и ИГЭ
Симптоматические фокальные приступы
Идиопатическая генерализованная эпилепсия
Анамнез
Редко (семейная височная эпилепсия, лобная эпилепсия)
Абсансы имеют свои электроэнцефалогические корреляты. С электроэицефалографнческой точки зрения их разделяют на типичные и атипичные. Типичный абсанс представляет собой разновидность абсанса (простого или сложного), сопровождающегося двусторонними синхронными и симметричными разрядами комплексов пик—волна частотой 3 в секунду. Нередко синхронно каждому пику на ЭЭГ клинически соответствуют моторные феномены, чаше всего мышечные подергивания век, периорбнтальных мышц, рук (миоклоннческий абсанс).
Следует отметить, что ритмические пик-волновые разряды частотой 3 в секунду, хотя н являются генерализованными, представлены, как правило, максимально в лобно-центральной, а у детей дошкольного возраста — нередко в париетоокципитальиой области. Другая особенность — замедление ритма пик-волновой активности в ходе пароксизма до 2—1 в секунду.
Типичные абсансы наблюдаются почти исключительно в детском возрасте, легко провоцируются гипервентиляцией, а также прерывистым светом. Отличаются большой чувствительностью к определенной группе аитнэпилептических препаратов — так называемым антнабсансным средствам (см. раздел 20).
Атипичный абсанс (вариант малого припадка по Е. Gibbs н соавт., 1938) также является разновидностью простого или сложного абсанса, но при нем на ЭЭГ наблюдаются не двусторонние симметричные, ритмически повторяющиеся комплексы пик—волна частотой 3 в секунду, а другие феномены: 1) двусторонние, более или менее синхронные симметричные комплексы пик—волна, ритмично повторяющиеся с частотой 2 в секунду; 2) эпилептический ритм вовлечения частотой около 10 в секунду; 3) эпилептический ритм вовлечения частотой около 20 в секунду; 4) комплексы множественных спайк-волн частотой 4—6 в секунду. Атипичные абсаисы достаточно резистентны к таким методам провокации эпилептической активности, как гипервентиляция и прерывистый свет.
Что касается клинико-энцефалографических сопоставлений, то в последнее время установлена идентичность клинической картины типичных и атипичных абсансов.
При атипичном абсансе в интернктальиой фазе обычно регистрируются множественные спайки, комплексы пик—волна частотой 1—2 в секунду, а в случаях, когда атипичный абсанс служит проявлением синдрома Веста,—гипсаритмия. Сон вызывает замещение пик-волнового ритма 1—2 в секунду множественными спайками н комплексами полиспайк-волна.
В заключение приводим клиническую и электроэнцефалографическую характеристику абсансных припадков по В. J. Wilder и R. P. Schmidt.
От каких же факторов зависит возникновение той или иной формы припадка у конкретного больного? Очевидно, что среди многочисленных факторов наиболее существенны по крайней мере два — форма эпилепсии и возраст больного.
Поскольку возрастная характеристика типа припадка тесно связана с формой эпилепсии, мы сочли возможным проанализировать зависимость типа припадков только от формы эпилепсии.
Абсансы — наиболее частый феномен ПГЭ. В единичных случаях они отмечаются при парциальной эпилепсии. Это обстоятельство является необычным и обсуждено в последующих разделах. Псевдоабсаисы наиболее часто появляются при ВЭ, почти вдвое реже при ПИЭ.
Миоклоиические припадки с наибольшей частотой встречаются при ПГЭ, хотя возможны при ВЭ и весьма редки при ПИЭ.
Генерализованные судорожные припадки, клинически протекающие без фокального начала, с максимальной частотой наблюдаются при ПГЭ и почти вдвое реже при ВЭ и ПИЭ. Это обстоятельство также будет подвергнуто анализу в дальнейшем.
Генерализованные судорожные припадки с фокальным началом, особенно характерные для ПИЭ, встречаются почти вдвое реже при ДЭ (джексоиовскнй марш с последующей генерализацией) и нередко при ВЭ.
Джексоновские приступы патогномоничны для ДЭ и очень редко наблюдаются прн ВЭ (по-видимому, при сочетанных поражениях роландовой области и височных структур). Они могут протекать как простые парциальные приступы (53,6%) и реже как сложные, т. е. с изменениями сознания (46,4%), что связано с вовлечением височных структур или генерализацией. Неджексоновские парциальные припадки характерны для ВЭ.
Наконец, припадки автоматизмов свойственны ВЭ. Более чем вдвое реже они отмечаются при ПГЭ (по существу представляют собой абсансы с автоматизмами) и очень редко при ПИЭ.

Что это такое
Это генерализованные (т.е затрагивающие весь организм) эпилептические бессудорожные приступы. Они заключаются во внезапном нарушении сознания и могут сопровождаться непроизвольными движениями, которые часто не отличаются от обычных действий человека.
Первые признаки этой формы эпилепсии проявляются в детском (4-7 лет) или молодом возрасте (15-30 лет). Начало заболевания до 4 лет не характерно ввиду незрелости головного мозга. Девочки болеют чаще мальчиков.
В Международной классификации болезней 10-го пересмотра абсансная эпилепсия может иметь следующие шифры: G40.3 (генерализованная идиопатическая эпилепсия и эпилептические синдромы), G40.4 и G40.7.
Какие абсансы бывают

Абсанс – эпилептический приступ, характеризующийся нарушением сознания и отсутствием судорог.
В это время у больного отсутствует сознание, текущая деятельность и разговор прерываются, и он уподобляется недвижимой статуе с пустым взглядом.
Контакт невозможен, у пациента нет реакции на внешние раздражители.
Такое состояние длится несколько десятков секунд (как правило, 10-20), затем он возвращается к прерванной деятельности.
Характерна тотальная амнезия, память о только что произошедшем припадке отсутствует. Описанное соответствует типичному (классическому) абсансу.
При сложном абсансе к бессознательному состоянию присоединяются двигательные феномены, т.е. стереотипные движения, свойственные каждому больному: причмокивание губами, подергивание определенными группами мышц, вращение глазами, жестикуляция, запрокидывание головы и т.д.
Иногда это напоминает осознанную деятельность: расчесывание, топтание. Моторные проявления приступа называются компонентами.
При выраженных абсансах может наблюдаться расслабление мышц тела и падение человека. После приступа он может осознать произошедшее.
Сложные формы
Причины возникновения

Абсансная эпилепсия относится к идиопатическим формам заболевания, т.е. причина ее достоверна не установлена.
Ведущая роль в развитии в настоящий момент отводится наследственным мутациям, но единственного причинного гена не обнаружено.
У больных с разными клиническими проявлениями изменены различные участки хромосом.
- травмы головного мозга;
- воспалительные заболевания центральной нервной системы (в т.ч. протекающие внутриутробно);
- опухолевые новообразования головного мозга.
Провоцирующими факторами, которые непосредственно запускают приступы, являются:
- гипервентиляция, вызывающая изменения соотношения в крови кислорода и углекислоты;
- хроническая интоксикация различными отравляющими веществами;
- нарушение содержания в нейронах головного мозга нейромедиаторов;
- повышенная умственная активность;
- стресс;
- бессоница;
- быстро меняющиеся визуальные объекты (телевизор, монитор).
Симптомы
Общей чертой абсансов является внезапная кратковременная утрата связи с реальностью. Возникает она преимущественно на фоне полного благополучия (отсутствие предвестников).
Иногда перед приступом наблюдается головокружение, шум в ушах, тошнота, изменение поведения.
Во время приступа больной застывает на месте, его взгляд недвижимо устремлен вдаль. Производимые до этого действия прекращаются. Человек не реагирует на внешние раздражители, на вопросы не отвечает, после восстановления сознания о произошедшем не помнит.
Частота припадков велика, достигает десятков и даже сотен в сутки в тяжелых случаях.
Симптомы классических (типичных) и атипичных абсансов имеют отличительные черты.
| Симптом (критерий) | Простой абсанс | Сложный абсанс |
| Продолжительность | Секунды | Десятки секунд |
| Реакция на внешние раздражители | Полностью отсутствуют | Может незначительно сохраняться |
| Память о произошедшем | Отсутствуют | Может частично сохраняться |
| Предвестники приступа | Отсутствуют | Возможны |
| Двигательные феномены | Не характерны | Характерны |
Диагностика

Выявлением и последующим лечением абсансной эпилепсией занимается врачи-невролог или эпилептолог.
Для постановки диагноза необходима характерная клиническая картина и специфические изменения электроэнцефалограммы (ЭЭГ). По данным ЭЭГ абсансы делятся на типичные и атипичные.
К типичным относятся простые и сложные абсансы, при которых на электроэнцефалограмме выявляется генерализованная, синхронная, симметричная пик-волновая активность с частотой 3 волны в 1 секунду, замедляющаяся в ходе припадка до 2-2,5. В подавляющем большинстве случаев они встречаются у детей.
Атипичным по данным ЭЭГ абсансом является приступ с симметричными, двусторонними пик-волнами с частотой 2 в секунду, множественными пиковыми волнами с частотой 4-6 в секунду.
Для исключения органической патологии головного мозга (опухоли, кисты, воспалительные заболевания) пациенту показаны магнитно-резонансная или компьютерная томография.
Лечение и первая помощь при приступе
Лечение и любые его изменения должны проводится под строгим контролем врача. Основой терапии является Этосуксимид и производные вальпроевой кислоты.
В случае необходимости назначают бензодиазепины или препарат нового поколения – Ламотриджин. При недостаточном контроле эпилепсии возможна комбинация указанных препаратов. Длительное отсутствие приступов (2-3 года) позволяет рассмотреть вопрос отмены медикаментозного лечения.
При абсансах первая помощь требуется редко, т.к. они быстро проходят самостоятельно. Достаточно обеспечить приток свежего воздуха, поддерживать голову, предотвратить западение языка и травмирование пациента (при сложных абсансах).

При условии ранней диагностики и успешно подобранных медикаментов ремиссии удается достичь у 90% пациентов детского возраста.
Препаратами первой линии являются Вальпроаты и Ламотриджин.
Терапия начинается с минимальных дозировок (в зависимости от массы тела ребенка) и корректируется при необходимости.
Длительное отсутствие приступов (более 2-х лет) и неврологических проблем, нормальные показатели ЭЭГ, соответствующее возрасту развитие ребенка являются критериями постепенного прекращения приема лекарственных препаратов. Их отмена должна проводится под контролем эпилептолога.
Прогноз и профилактика у детей и взрослых
Эта форма эпилепсии обладает относительно благоприятным течением. При корректно подобранной терапии ремиссии удается достичь у 80-90% пациентов.
Наилучший прогноз наблюдается у пациентов с простыми абсансами и у детей. У них приступы часто проходят к взрослому возрасту самостоятельно.
Абсансы с двигательным компонентом хуже поддаются коррекции, часто требуется прием нескольких противоэпилептических препаратов.
Профилактические мероприятия сводятся к соблюдению охранительного режима с целью предотвращения приступов. Необходимо:

Абсансная эпилепсия является распространенной патологией (чаще – у детей), причиной которой являются генетические дефекты.
Для нее характерно отсутствие типичных судорожных приступов. Их эквивалент – кратковременная потеря сознания и утрата связи с реальным миром.
В основе диагностики лежит электроэнцефалографическое исследование. При своевременно начатом лечении под контролем опытного эпилептолога прогноз относительно благоприятный.
Абсансная форма эпилепсии встречается довольно часто. В этой статье расскажем, как протекает это заболевание, можно ли ее лечить и контролировать.

Эпидемиология
Абсансная эпилепсия распространена среди детей. Болеют в основном дошкольники и подростки, хотя первые приступы могут начинаться уже после 4 лет. У новорожденных и в раннем возрасте абсансов не бывает. Они свидетельствуют об определенной зрелости головного мозга.
В международной классификации заболеваний абсансная эпилепсия идет под кодом G40.3. Диагноз по МКБ 10 (мкб-10)
Это десятый международный пересмотр статистической классификации болезней и проблем, связанных со здоровьем.
Возникающий по неустановленной причине.

Сам термин начал использовать в медицине ученик Эскироля Луи Флорантен Кальмейль.
Почему возникает абсанс?
Основа любого эпилептического приступа – это нарушение баланса между тормозными и возбуждающими процессами в головном мозге. На формирование припадка оказывают влияние 2 фактора: судорожный очаг и судорожная готовность. Для абсанса иногда хватает только последнего компонента.
Судорожный очаг (СО) – это область органического или функционального повреждения мозга. Это может быть рубец, киста, зона Ишемия
Нарушение кровоснабжения тканей, приводящее к временному или стойкому нарушению функции.
Судорожная готовность (СГ) отвечает за развитие абсанса или генерализованного эпилептического приступа. Из малого очага возбуждение переходит на весь мозг. В некоторых случаях даже без регистрации СО происходит приступ, приводящий к кратковременной потере сознания. Это и есть абсанс. Причины высокой судорожной готовности перечислим ниже.
Причины эпилепсии до конца не изучены. Но заболевание часто наблюдается у близких родственников. К сожалению, генетические маркеры патологии неизвестны. Согласно происхождению абсансы делят на вторичные и идиопатические.
Идиопатические приступы характерны для детей от 4 лет. Они возникают спонтанно, без видимой причины. Как правило, есть семейный Анамнеза
Медицинские сведения, которые получает врач при опросе пациента. Включает перенесенные заболевания, травмы и операции, аллергические реакции на препараты, проведение переливаний крови, наследственных и других заболеваний у близких родственников.
Понижение содержания кислорода в организме или в отдельных органах и тканях.
Вторичный припадок развивается при сопутствующей патологии. Он может появляться у детей, юношей и взрослых людей. Причиной служит травма, нейроинфекция, опухоли.
- Наследственность;
- Проблемы во время вынашивания и родов;
- Травмы головы;
- Гормональные сбои или перестройки;
- Тяжелая соматическая болезнь, травма, операция, сильный стресс;
- Опухоли головного мозга;
- Метаболические изменения.
У детей абсансы проходят на фоне адекватного лечения к 18-20 годам. Однако, в некоторых случаях такой вид эпилепсии трансформируется с годами обычное заболевание. И он уже остается с пациентом на долгие годы. Существуют некоторые критерии, позволяющие судить о доброкачественности приступов:
- Раннее начало болезни (после 4 лет);
- Кроме абсансов, нет других форм эпилепсии;
- Для купирования припадков достаточно одного препарата;
- Нет изменений на электроэнцефалограмме.
Классификация приступов и патогенез развития
Как говорилось выше, выделяют идиопатические и вторичные абсансы. Первый вариант возникает на фоне отсутствия органической мозговой патологии. Второй вариант проявляется только при наличии сопутствующих заболеваний (травм, опухолей, нейроинфекций). Идиопатия характерна для детей и подростков, а взрослые страдают преимущественно от вторичных абсансов.

Механизм развития болезни и ее клинических симптомов. Рассматривается от молекулярного до организменного уровня.
Средний возраст юношеской формы -12,5 лет (временной отрезок развития 9-21 год). Приступы бывают не так часто, как при ДАЭ и имеют меньший период. Взрослые абсансы появляются после 21 года и сопровождаются другими органическими изменениями в мозге.
По клинической картине АЭ делится на:
- Простые;
- Сложные;
- Атипичные.
Простой абсанс длится 10-20 секунд. Во время него ребенок застывает с замершим взглядом. Это больше похоже не на приступ, а кратковременную потерю внимания. Заканчивается без потери ориентации, сознания и сонливости.
Сложный абсанс протекает с выраженными двигательными изменениями на фоне приступа. Он длится несколько десятков секунд, обычно дольше простого. Во время него больной активен, совершает автоматические движения (жевание, причмокивание, моргание и т.д.). Пациента можно взять за руку и пройти с ним несколько шагов во время припадка. Кроме того, ребенок или взрослый после абсанса осознает, что с ним что-то произошло.
Сложные абсансы делятся на:
- Миоклонические (со вздрагиваниями тела);
- Атонические (теряется тонус мышц, случаются падения);
- Тонические (тонус усилен, выгибается спина и голова, разгибаются конечности);
- С автоматизмами (характерны повторяющиеся двигательные акты – поглаживание головы, расправление одежды);
- С вегетативным компонентом (пациент при приступе бледнеет, краснеет, мочится).
Атипичные абсансы протекают так, как и сложные, отличаются разнообразием клинической картины. На ЭЭГ
Неинвазивный метод исследования головного мозга, при котором регистрируется его биоэлектрическая активность.
| Абсансы | ||
| Детские | Юношеские | Взрослые |
| Простые | Сложные | Атипичные |
| Миоклонические | ||
| Атонические | ||
| С автоматизмами | ||
| С вегетативным компонентом |
Клиническая картина болезни
Первое отличие абсанса от генерализованной эпилепсии – это отсутствие ауры. Обычно перед приступом у больного появляются предвестники, говорящие об угрозе. Во время АЭ такого не происходит. Припадок предугадать довольно сложно.

Длительность и активность пациента при абсансе изменяется. Он варьирует от полной неподвижности, до миоклонических судорог. На это влияет возраст и тип абсансной эпилепсии. Ниже расскажем, как протекает болезнь в разных возрастах.
Примерный возраст начала заболевания 6-7 лет. В это время у ребенка наблюдаются множественные приступы в течение дня. Своего максимума они достигают к началу школы. А после 10 лет их количество идет на спад. Для детской абсансной эпилепсии характерны типичные приступы. Их характерные особенности:
- Длятся несколько секунд;
- Ребенок прекращает свою целенаправленную деятельность (разговор, еду, учебу);
- Пациент замирает;
- Взгляд отсутствующий;
- При абсансе нет возможности отвлечь или окликнуть больного;
- Во время приступа ребенок не падает;
- Сразу после припадка он приходит в сознание;
- Приступ амнезируется.
Другие характерные особенности абсанса при ДАЭ:
- Припадок вызывают гипервентиляция, эмоциональное напряжение, отсутствие интереса к деятельности;
- Частота припадков варьируется от нескольких десятков до нескольких сотен в день;
- Их длительность от 4 до 20 секунд;
- Утром и вечером частота приступов выше.
Примерный возраст начала болезни – 8-16 лет. Клиническая картина заболевания включает в себя простые абсансы и генерализованные тонико-клонические судороги. Их соотношение составляет 70% к 30%.
- Приступ появляется при снижении количества сна, высоком психическом и эмоциональном напряжении, гипервентиляции, употреблении алкоголя;
- Соотношение полов примерно одинаковое (мальчики и девочки болеют с равной частотой);
- Длительность от 4 до 30 секунд;
- Пароксизмы бывают не каждый день, их частота также изменяется;
- Приступы сопровождаются миоклоническими компонентами (подергивание век, углов рта);
- Пациенты могут описать приступ (он им кажется кратковременным помутнением сознания, трансом, затмением);
- Характеризуется доброкачественным течением;
- Требует пожизненной терапии;
- Не проходит самостоятельно.
Клиническая картина абсанса, появившаяся после 21 года, должна настораживать врача. У таких пациентов обязательно проводится нейровизуализация. И чаще всего выявляют органическую патологию (опухоль, кисту и др.).
Основные отличия пароксизмов в зрелом возрасте:
- Сопровождается вегетативной симптоматикой;
- Могут присоединяться миоклонические судороги.
Как правило, эта форма эпилепсии протекает доброкачественно. Современная терапия и контроль образа жизни позволяет не только контролировать заболевание, но и в некоторых случаях избавиться от него по достижению зрелости. Однако, не стоит относится к патологии легкомысленно. Как и обычная эпилепсия, она может приводить к грозным осложнениям.
- Переход в состояние статуса. Он происходит при несоблюдении правил профилактики и отказе от приема таблеток. Его могут спровоцировать сильный стресс, болезнь, травма. Клиническая картина статуса – длительность от 2 до 8 часов, заторможенность сознания, отсутствие критики, четкой речи, потеря координации и ориентации в пространстве.
- Травма во время пароксизма. При атоническом течении абсанса ребенок или взрослых падает, полностью теряя мышечный тонус. При этом случаются тяжелые травмы головы и других частей тела. Врачи рекомендуют пациентам никогда не оставаться одним, чтобы другие люди могли проконтролировать человека при приступе.
- Абсансы с вегетативными нарушениями приводят к дискомфорту пациента во время приступа. При пароксизме часто случается мочеиспускание или другие неприятные проявления, которые больной не может контролировать. Они ведут к развитию социальной отчужденности пациента, депрессии, проблемам с пребыванием среди людей. Для детей потеря социальной адаптации особенно опасна. Она вызывает психические отклонения.
Диагностика

Диагностика патологии довольно простая. Клиника эпилепсии заметная и яркая. Родители, учителя или воспитатели замечают странное поведение ребенка. Кроме клинической картины используется ЭЭГ. Нейровизуализационные методики имеют меньшее значение. Их рекомендуется применять для обследования у взрослых пациентов. Нередко при этом обнаруживается тяжелая сопутствующая патология.
Метод обследования внутренних органов и тканей с помощью явления ядерного магнитного резонанса.
Врач собирает анамнез. Основные вопросы касаются того, когда появился приступ, что происходило накануне пароксизма, какими сопутствующими заболеваниями страдает пациент. Разговор ведется в присутствии родственников или сопровождающих лиц, ведь больной часто амнезирует событие. До инструментальной диагностики проводятся общие клинические анализы, физикальный осмотр.
Дополнение! Анализы крови позволяют выявить нарушения электролитов, которые могут стать причиной подобных приступов. При эпилепсии лабораторные показатели не изменены.
Важную роль в постановке диагноза выполняет электроэнцефалография. Она регистрирует биоэлектрическую активность клеток мозга. По данным ЭЭГ удается обнаружить комплексы пик-волн, характерные для эпилепсии. Для полной и достоверной диагностики рекомендуются пролонгированные исследования. Аппарат фиксирует активность в течение суток, в ночное время, при воздействии различных раздражителей. Только в этом случае достоверно можно увидеть изменения.
- Для типичной формы — пик-волновые разряды частотой более 3 Гц;
- Для атипичной — медленная пик-волновая активность частотой менее 3 Гц (обычно 1,5 2 Гц).
Для исключения сопутствующей патологии требуется провести нейровизуализацию:
- Компьютерная томография;
- Магниторезонансная томография;
- Позитронно-эмиссионная томография.
Возникающий по неустановленной причине.
Как абсансы отличаются от других видов эпилепсии, которые сопровождаются кратковременным нарушением сознания? Для примера приведем сравнение абсансов с приступами фокальной эпилепсии.
Нарушение нормального глотания.
Это преимущественно обонятельные и зрительные симптомы, которые предшествуют приступу мигрени.
Лечение
В этом разделе расскажем, какие препараты используют при абсансах, какой врач лечит приступы. А также поговорим о том, как уберечь ребенка от новых пароксизмов.
Врач, который лечит эпилепсию и абсансы, называется эпилептологом. Это узкий специалист, который владеет диагностикой и лечением этой формы болезни. Для такой специализации невролог должен пройти курсы повышения квалификации или специальный обучающий цикл. Кроме того, он обязан иметь обширный опыт ведения и лечения подобных пациентов. К сожалению, неврологов-эпилептологов мало и попасть к ним на первичный прием не всегда возможно.

К счастью, первую помощь ребенку и взрослому может оказать и невропатолог. А комплекс обследования назначает врач-педиатр. Важно своевременно обратиться к любому специалисту, а не ждать месяцами консультации узкого.
В терапии эпилепсии используют противосудорожные препараты. И здесь важен индивидуальный подход к каждому пациенту. Ведь выбор средств довольно широкий, а вот количество побочных эффектов от терапии зависит от организма. Больной при плохой переносимости терапии скорее откажется от приема лекарств, что ухудшит ситуацию с лечением и контролем недуга.
Типичные абсансы купируют препаратом Этосуксимид или вальпроевая кислота. Используется монотерапия. В случае резистентности применяют Ламотриджин.
Побочные эффекты различных противосудорожных препаратов:
Тоже, что и гиперкинезы. Судорожные движения в одной или нескольких мышцах - следствие нарушений в нормальном функционировании мозга, таких как атетоз, хорея, тремор и некоторых других.
В случае резистентности можно использовать комбинации препаратов. В тяжелых случаях врачи добавляют такие лекарства, как Леветирацетам, Фенитоин, Тиагабин, Карбамазепин, Фенобарбитал.
В случае формирования психических нарушений к лечению подключается психолог, психотерапевт или психиатр. Обычно для таких пациентов достаточно применения личных консультаций и психотерапии, лекарственные препараты им не требуются. Важно, чтобы за состоянием детей с абсансами наблюдали не только родители и врачи.
Особое внимание им должны уделять воспитатели и учителя. При первых признаках нарушений (утрата концентрации внимания, низкая успеваемость в школе) им требуются дополнительные занятия. Для таких ребят подходят творческие методики психотерапии: музыка, рисование, выполнение поделок.
Абсансная эпилепсия относится к доброкачественным заболеваниям с легким течением. Она хорошо контролируется препаратами и может со временем проходить самостоятельно (при достижении зрелости). Поэтому риск оперативного лечения болезни, особенно в детском возрасте, не оправдан. Рекомендуется регулярно наблюдать ребенка. А родителям необходимо соблюдать правила, которые не будут давать осложняться заболеванию.
У взрослых абсансная форма болезни может быть результатом наличия объемного образования в головном мозге. В этом случае оперативное лечение показано в обязательном порядке. Ведь оно не только поможет избавить человека от приступов, но и предотвратит развитие других грозных осложнений. Решение о методе и объеме операции принимается нейрохирургом в индивидуальном порядке. Выбор способа лечения зависит от качества образования и его локализации. Для консультации обязательно иметь данные КТ или МРТ за последние годы.
Ребенку с абсансами важно следить за правильным образом жизни:
- Нельзя допускать недосыпания;
- Опасно чрезмерное физическое или интеллектуальное переутомление (однако, нормальная нагрузка наоборот позволяет снизить частоту пароксизмов);
- Следует ограничить компьютер, телевизор, планшет и другие гаджеты. Мерцание экрана провоцирует генерализованные приступы эпилепсии, но может вызывать и абсансы;
- Ребенка следует оберегать от стрессов;
- Рекомендуется соблюдение диеты. Под запретом кофе, чай, газировка, шоколад;
- Противопоказан профессиональный спорт;
- Для юношей и девушек противопоказано посещать клубы и дискотеки;
- Взрослым нельзя водить машину и работать с механизмами.
Интересно! Как отвлекать ребенка от абсанса? Истинный приступ проходит с отключением сознания, поэтому никто не может вывести пациента из этого состояния. Важно дождаться конца припадка и проверить состояние больного после него. Иногда дети и взрослые при абсансах теряют мышечный тонус и падают, получая различные травмы.

У детей болезнь имеет доброкачественное течение и склонна проходить при окончании периода зрелости. Юноши и девушки, как правило, остаются пожизненно под наблюдением врачей. А у взрослых на прогноз влияет основное заболевание, которое спровоцировало патологию. Критерии доброкачественности течения абсансной эпилепсии указаны выше.
Пока ученые не имеют возможности программировать рождение здоровых детей. В случае идиопатических абсансов заболевание кроется в генах. А их, к сожалению, пока не удается исправить.
Что касается вторичных приступов – здесь следует быть внимательным к своему организму: избегать травм, своевременно обращаться к врачу, ежегодно проходить диспансерный осмотр. Это позволит своевременно выявить инфекцию или опухоль мозга. Больным людям рекомендуется вести здоровый образ жизни и выполнять пункты, указанные выше. Это даст возможность избежать новых приступов.
Абсансная эпилепсия – это не приговор, а лишь повод внимательно относиться к своему здоровью или самочувствию своего ребенка. Не стоит отчаиваться! Слушайте рекомендации врачей и принимайте лекарства, и тогда болезнь отступит.
Читайте также:


