Эпилепсия и кохлеарная имплантация
Страницы: 1 … 11 12 [13] 14 15 … 104 Вниз
0 Пользователей и 1 Гость просматривают эту тему.
Уважаемые пользователи!
Запрещено в этой теме размещать объявления ь
продамотдамкуплюобменяю лекарственные препараты!
Для этого у нас есть специальный раздел:
Правила раздела и правила размещения информации по спросу и реализации лекарственных средств на форуме читать в теме:
Правила реализации лекарств на форуме.
топомакс нам увеличил приступы равно как и трилептал и кеппра.будьте осторожны
Думаете, что лучше не принимать, коль нет видимых приступов. просто у нас ребенок родился с ДЦП + глухой (тугоухость 4 степени), в 2 года и 2 мес. поставили КОХЛЕАРНЫЙ ИМПЛАНТ, и очаги были с левой стороны, а теперь с правой перебрались, как раз после вживления кохл. импланта.
Я думаю вам нужно позвонить ему на рабочий телефон. Я 1 раз звонила. Может быть он встречался с подобной реакцией на введение препарата. Скажите, что консультировались с другим специалистом и ее мнение такое то… Вы посылали доктору Светлане МРТ? Что она сказала? Я правильно поняла, вам раньше не ставили эпилепсию и вы не принимали противоэпилептические препараты вообще? Лично я думаю надо вам отменить его, но не самостоятельно, а приняв решение вместе с эпилептологом.
Нам тоже назначили Топамакс как 3-тий препарат. Была 2 раза аллергическая реакция по-началу. Я писала выше. У моего сына Стридор, а после перенесенной пневмонии он усилился и грудная клетка деформировалась, втянулась внутрь из-за гипотонии, мышцы слишком слабые. Очень долго не проходила одышка. Потом вроде прошла, но периодически бывает неделями затрудненное дыхание, не известно почему, потом может само пройти. И вот после введения Топамакса опять началась одышка, даже на улицу выходить страшно, это тяжелое дыхание слышат окружающие. И вот я тоже не знаю связано это с Топамаксом (в побочках есть такой эффект на дыхательную систему), либо это связано с чем-то другим и так совпало. Может и вы мне посоветуете что-нибудь. Я планирую еще немного подождать, понаблюдать, нам скоро увеличивать второй раз дозу до постоянной, если ухудшится дыхание, значит точно от него.
Кстате и мы после приема ятопамакса, я начала замечать неровномерное дыхание. Незнаю теперь кому верить из эпилептологов, один говорит нужно, второй нет. К сожалению МРТ мы не сделали, и не сделаем, у нас стоит КОХЛЕАРНВЫЙ имплант, нельзя МРТ. КТ делали в Китае он огромный, никак не отправить. Главное до импланта эпи очаг был слева, после лперации и как сразу начал слышать правое ушко, очаги бомбят с права. но пока от топамакса один плюс, что немного тонус сошел с ног. Хотя есть вероятность, что после отмены вернеться все!
Вот, что я нашла в интернете:
Кохлеарная имплантация при эпилепсии
Особая категория детей – это дети и взрослые с эпилепсией. При этом заболевании в головном мозге формируются очаги пароксизмальных разрядов. Понятно, что эта категория людей очень осторожно рассматривается в качестве кандидатов для кохлеарной имплантации. Очень часто таким пациентам отказывают, опасаясь фатальных последствий.
Есть теоретическая опасность того, что электрическая стимуляция слухового нерва кохлеарным имплантом вызовет активацию имеющихся эпилептических очагов. Это может сделать невозможным использование кохлеарного импланта и создать угрожающую для жизни реципиента ситуацию. Но так ли все трагично?
В научной литературе можно найти описание единичных случаев кохлеарной имплантации при эпилепсии. Описываются хорошие результаты – у больных нет учащения приступов.
Очень интересно недавно опубликованное исследование ученных из Канады. Shinghal T. совместно с соавторами проанализировали группу из 816 кохлеарно имплантированных детей. Оказалось, что 10 детей из этой группы больны эпилепсией, при этом у 3-х из них приступы возникли после оперативного вмешательства. Однако, авторы говорят о том, что доказанной связи между возникновением эпилепсии и кохлеарной имплантации нет. Частота эпилепсии в группе имплантированных пациентов меньше, чем в целом у популяции детей. Исследование обнадеживает.
Кохлеарная имплантация при эпилепсии
Особая категория детей – это дети и взрослые с эпилепсией. При этом заболевании в головном мозге формируются очаги пароксизмальных разрядов. Понятно, что эта категория людей очень осторожно рассматривается в качестве кандидатов для кохлеарной имплантации. Очень часто таким пациентам отказывают, опасаясь фатальных последствий.
Есть теоретическая опасность того, что электрическая стимуляция слухового нерва кохлеарным имплантом вызовет активацию имеющихся эпилептических очагов. Это может сделать невозможным использование кохлеарного импланта и создать угрожающую для жизни реципиента ситуацию. Но так ли все трагично?
В научной литературе можно найти описание единичных случаев кохлеарной имплантации при эпилепсии. Описываются хорошие результаты – у больных нет учащения приступов.
Очень интересно недавно опубликованное исследование ученных из Канады. Shinghal T. совместно с соавторами проанализировали группу из 816 кохлеарно имплантированных детей. Оказалось, что 10 детей из этой группы больны эпилепсией, при этом у 3-х из них приступы возникли после оперативного вмешательства. Однако, авторы говорят о том, что доказанной связи между возникновением эпилепсии и кохлеарной имплантации нет. Частота эпилепсии в группе имплантированных пациентов меньше, чем в целом у популяции детей. Исследование обнадеживает.
Спасибо вам огромное, вообще впервые такое прочла! Да до 2 лет дите мое вообще не слышало, потом все ок!
я думаю,если нет видимых приступов,то нк стоит,ведь в каждой аннотации побочные явления это приступы,кома,и даже клиническая смерть/зонегран например/я считаю что пэпы это оч страшные и опасные лекарства,из всей кучи нам боле менее сабрил,и тот до конца не сработал,а гидр нам помогал только на 100мг дозировкн
Да уж побочки огого, но мы вообще на минимальной дозе сидим 1/4 часть капсулы топамакса пьем и то уже видно дите бешенное!
Девочки,есть разница между капсулами(гранулы) и таблетками топомакса? Мы принимаем капсулы,и хотим перейти на таблетки,т.к. в аптеках пропал топомакс в гранулах. У кого есть опыт,подскажите?
Девочки,есть разница между капсулами(гранулы) и таблетками топомакса? Мы принимаем капсулы,и хотим перейти на таблетки,т.к. в аптеках пропал топомакс в гранулах. У кого есть опыт,подскажите?
Совершенно без разницы, только дозировку смотрите, если сами выкупаете, то выгоднее покупать большую дозировку таблеток (100 мг, если не ошибаюсь) и делить таблетки-мы год назад так делали, когда были проблемы с поставками.
Девочки,здравствуйте.Мы на Топамаксе 25 мг. 2 р/д.и на Депакине ,скажите как ведут детки на Топамаксе.Нам недавно подняли такую дозировкв после Дексаметазона и ребенка как подменили весь день практически плачет,особенно вечером,даже не знаю что думать.Как вечер так ноет и ноет.Нам 8 мес мы еще практически мало что умеем,вроде был какой то светлый промежуток и улыбался и смеятся в голос начал и учится переворачивать ,а сейчас некогда -ноем!Я почитала здесь что детки могут так вести на Топамаксе,это получается в нем проблемма?как вы спасаете ситуацию если конечно у вас такое есть?
А может у вас просто зубки лезут и поэтому капризный?! Понаблюдайте.
Девочки,здравствуйте.Мы на Топамаксе 25 мг. 2 р/д.и на Депакине ,скажите как ведут детки на Топамаксе.Нам недавно подняли такую дозировкв после Дексаметазона и ребенка как подменили весь день практически плачет,особенно вечером,даже не знаю что думать.Как вечер так ноет и ноет.Нам 8 мес мы еще практически мало что умеем,вроде был какой то светлый промежуток и улыбался и смеятся в голос начал и учится переворачивать ,а сейчас некогда -ноем!Я почитала здесь что детки могут так вести на Топамаксе,это получается в нем проблемма?как вы спасаете ситуацию если конечно у вас такое есть?
У нас где то через месяц после введения топомакса плаксивость прошла.
Девочки срочно нужна помощь…Танюши 15 лет и она весит 70кг,крупная очень..Мы были 3 года без ПЭП,а сей-час плохо стало что-то и спать перестала,назначили тапомакс,пьём третий день,к нему +магний В6,по таблетки 2 раза,а тапомакс 1/4два раза в день до 1 утром 2 вечером наращиваем..60мл..Сегодня ,сей-час вышла кушать,спала,половина лица красное,было так у кого. Сей-час тапомакс дам ,а магний не буду,может не совместимо. Пока два дня спим на ходу,до этого неделю не спала почти…
Девочки,есть разница между капсулами(гранулы) и таблетками топомакса? Мы принимаем капсулы,и хотим перейти на таблетки,т.к. в аптеках пропал топомакс в гранулах. У кого есть опыт,подскажите?
Мы принимали капсулы 2 недели,это был ужас,ребенок не ел,все время спал. Потом позже ввели Топамакс в таблетках другой фирмы,ребенок переносил хорошо. Но влияния на приступы не было никакого в обоих случаях.
Всегда с мыслями НЕЙ .
Опыт-учитель,дорого берущий за свои уроки,но никто не учит лучше него.
Мне нужен раб. Я ничего не успеваю.
Помогите советом срочно. Нам ввели ТОПОМАКС 25 мг 2 раза в сутки (50 мг в сутки). Как только вышли на полную дозу у ребенка резко появилось косоглазие. Глаза просто разбегаются в стороны очень сильное косоглазие. Кроме этого приступы остались, стали более мелкими и легкими. Ребенок плохо спит и ревет постоянно.
Скажите очень сильное косоглазие — это значит препарат не подходит. Перед Новым годом не могу найти врачей, чтобы проконсультироваться придется после 10 января.. А сей час что делать.
Кроме этого вторым препаратом назначен ДЕПАКИН — мы его еще не вводили. Начать ввоодить депакин и уменьшить топомакс. Что бы сделали вы?
Скорей всего глазки у вас начали косить от самих приступов. С препарата не сходите. А то приступы усилятся и тогда могут пострадать не только глазки. Выровнять глазки Вам поможет остеопат, нам в свое время выровняли, чуть-чуть левый еще подкашивает. На счет депакина, не знаю, как Вам лучше вводить его или нет, мы от этого препараты были полностью растением.
Если до этого при приступах не косили,то это реакция на препарат.
Всегда с мыслями НЕЙ .
Опыт-учитель,дорого берущий за свои уроки,но никто не учит лучше него.
Мне нужен раб. Я ничего не успеваю.
Мы принимали капсулы 2 недели,это был ужас,ребенок не ел,все время спал. Потом позже ввели Топамакс в таблетках другой фирмы,ребенок переносил хорошо. Но влияния на приступы не было никакого в обоих случаях.
А не подскажете, какой фирмы были капсулы, чтоб знать на будущее. Мы только начали принимать топамакс в капсулах, у нас фирма биоком, на коробочке было написано. В интернет аптеке видела, что есть еще янсен силаг. Какие лучше? У нас пока вроде побочки нет, Слава богу. И кушает хорошо, как раньше, до них.
Капсулыне помню какой фирмы были,там что-то зеленое на упаковке:) А таблетки Ратиофарм,я их в Германии покупала,нам там назначали. Но нам само вкщество Топирамат не подходит
Всегда с мыслями НЕЙ .
Опыт-учитель,дорого берущий за свои уроки,но никто не учит лучше него.
Мне нужен раб. Я ничего не успеваю.
В интернет аптеке видела, что есть еще янсен силаг. Какие лучше? У нас пока вроде побочки нет, Слава богу. И кушает хорошо, как раньше, до них.
у нас ЯНСЕЕН-СИЛАГ..но мы пьём только четвёртый день по 1/4,вчера магний с ним не дала ,сегодняличико чистое,а то вчера краснота была..Приступы пока незнаем как пойдут,у нас как попало..На дипакине всегда по выходным шли и штук по 25 за два дня ,а потом без таблеток 3 года,меньше гораздо приступов стало,сей-час наблюдать будим..
Страницы: 1 … 11 12 [13] 14 15 … 104 Вверх
Эпи-активность и кохлеарная имплантация
Давно хотела написать о нас. Всё никак руки не доходили.
У младшего сына неврологическое заболевание – диагноз ДЦП дистоническая форма тяжелой степени. Как сопутствующее сенсоневральная тугоухость с потерей слуха. Но не о ДЦП сейчас я хочу написать. Как и где мы делали операцию на ушко.
Может кто-то ищет информацию о кохлеарной имплантации, стоит или не стоит делать операцию… Хочу написать нашу историю.
Начать наверно следует с того, что нарушение слуха — это одно из частых последствий при гемолитической болезни. Всем деткам при рождении, еще в роддоме, делают аудиотест. Часто бывает детки его не проходят, что пугает родителей, а не проходят по разным причинам, просто оттек слизистой, ушные пробки, было шумно или ребенок был неспокоен во время теста. В подавляющем большинстве случаев отрицательный тест не подтверждается через время, просто проходите повторно и тест дает положительный результат.
Слава Богу этот диагноз не приговор, это лечится, делается кохлеарная имплантация и можно вернуть слух. Такие операции поддерживаются государством и мы встали на получении федеральной квоты.Глухота нашего сына стала для нас первоочередной проблемой. Ещё недавно мы делали все чтобы сынок пополз, сел, встал, пошёл. Теперь же, в первую очередь, стало важно вернуть, восстановить слух, дать ему возможность слышать и как следствие быть услышанным. Ведь глухие с рождения дети не могут научится говорить! Улыбка, поцелуй, прикосновение к любимому сыну, это так важно, нужно и незаменимо, но как чертовски важно чтобы тебя слышали, понимали…
Нам дали квоту на кохлеарнаю имплантацию. Она состоит из двух этапов, непосредственно сама операция — установка импланта, а затем, через месяц — подключение речевого процессора.
21 сентября нас госпитализировали и в этот же день подключили имплантант.
Весь месяц я читала, искала видео о подключении, морально готовила себя. Наткнулась на видео, как малышу одевают аппарат и он слыша голос мамы улыбается. Эта картинка была в моей голове, я хотела и ждала именно такой реакции от сына. Но… Подключили нас быстро, минут за 10. Реакции не было никакой и аудиолог объяснил почему. Не у всех реакция может быть в первый раз, процентов 10 могут заплакать, остальные же 90 без видимой реакции.
Ровно 10 дней мы настраивались, посещали логопеда, сурдопедагога, психолога. Выписались с идеальными настройками, как сказал нам аудиолог. На тот момент сынок оборачивался на звук и только если в комнате тихо. Если же работает телевизор или играют детки и разговаривают мамы, то любой громкий звук был для него незаметен, впрочем как и для всех деток, которые были подключены в наш приезд. Через 5 месяцев мы полетим опять на настройки и так всю жизнь, раз в год, полтора года нужно будет проверять настройки аппарата.
Ну а теперь о том, стоит ли……
Я ни на секунду не пожалела об операции, жалею, что мы не сделали ее раньше! Мой любимый и родной мальчишка слышит, пусть не разборчиво еще, но слышит, поворачивается на звук, включает музыкальные игрушки и улыбается, ему нравится как звучит металлофон, сам палочкой бьет по нему и гулит, хотя до подключения ему не были интересны такие игрушки. Стал больше говорить на своем тарбарском. А еще, у нас сразу же пошло физическое развитие. Сынок пытается вставать на четвереньки и ползти, пытается садиться. И все это сразу после приезда домой.
Я уверенна, что чем дальше, тем намного лучше… Сейчас у нас самые тяжелые месяцы обучения. Его нужно научить слышать, понимать слова.
Но теперь я уверенна, мой малыш будет слышать, будет меня понимать и самое главное он будет говорить.
Девочки, кто еще сомневается, операция того стоит. Не лишайте ваших деток мира звуков, никакие слуховые аппараты при четвертой степени не помогут.Всем добра, здоровья, любите своих деток
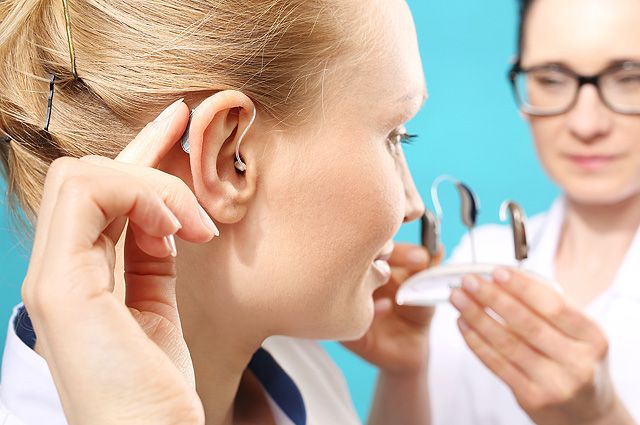

Наш эксперт – руководитель научно-клинического отдела аудиологии, слухопротезирования и слухоречевой реабилитации ФГБУ НКЦО ФМБА России, кандидат медицинских наук
Антон Мачалов.
При тяжёлых степенях тугоухости слуховые аппараты неспособны помочь человеку. Если болезнь или повреждение затронуло внутреннее ухо (в этом случае врачи говорят о нейросенсорной тугоухости), такие устройства, увы, бессильны. Однако это не значит, что человек обречён провести в тишине всю жизнь. Один из способов помочь людям с тяжёлыми нарушениями слуха – кохлеарная имплантация.
Выход – операция
Кохлеарная имплантация – это сложное хирургическое вмешательство на структурах внутреннего уха.
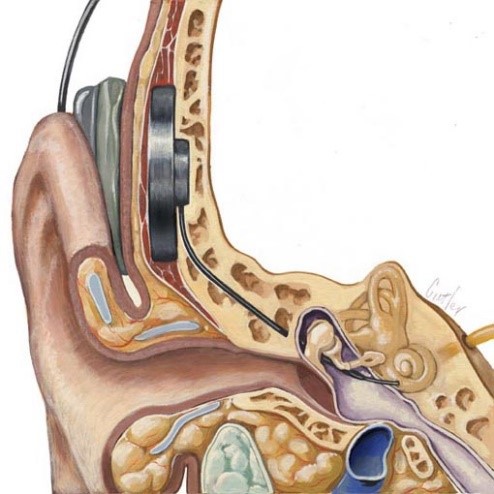
Кохлеарный имплант состоит из двух частей: внутренней (электрод, который располагается в ухе пациента) и внешней (речевой процессор). Эти устройства соединяются друг с другом посредством двух магнитов, внешняя часть устройства фиксируется на голове человека.

Речь человека, как правило, находится в диапазоне от 500 до 4000 Гц, поэтому система кохлеарной имплантации позволяет не просто слышать слова, но и распознавать звуки окружающей природы, воспринимать музыку и различать музыкальные инструменты.
После проведённой операции пациент ещё не слышит, эта возможность появляется только после включения речевого процессора. Обычно это происходит через 20–30 дней после операции. Это время необходимо для того, чтобы область вмешательства зажила и спал послеоперационный отёк. Речевой процессор, который располагается на ушной раковине, направляет специальный сигнал на внутреннюю часть системы. Она раскладывает звук на частоты и отправляет сигнал на соответствующий чип, который стимулирует слуховой нерв и обеспечивает тем самым ощущение звука.
После кохлеарной имплантации и настройки речевого процессора пациент способен воспринимать шёпотную речь с расстояния 6 м – так же как человек с нормальным слухом.
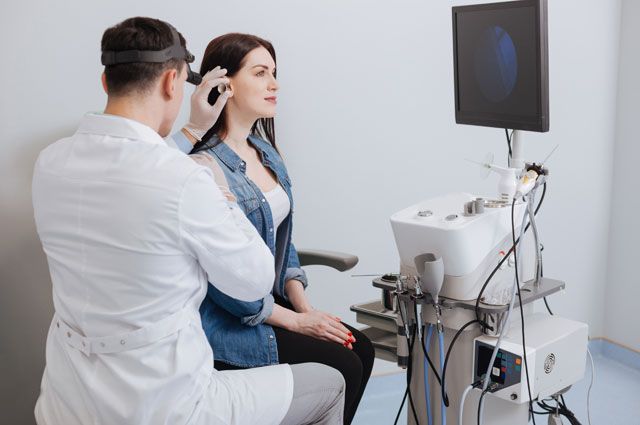
Чуть больше аппарата
Внутренняя часть системы кохлеарной имплантации находится во внутреннем ухе, поэтому снять её нельзя. А вот речевой процессор снимается, однако именно на нём расположены микрофоны, и как только человек снимает процессор, он перестаёт слышать. Поэтому пациенты, особенно дети, после того как привыкнут к речевому процессору, носят его постоянно.
По размеру речевой процессор больше, чем обычные слуховые аппараты. Это связано с большими элементами питания, которые должны обеспечивать работу не только самого процессора, но и электрода, расположенного во внутреннем ухе. Однако, несмотря на это, ношение кохлеарного импланта не вызывает проблем ни у взрослых пациентов, ни у детей.
Нужна реабилитация!
Первые звуки пациент может услышать после активации речевого процессора, то есть через 20–30 дней после операции. В это время начинается длительный и сложный период для больного, так как нужно набраться терпения и постоянно выполнять рекомендации специалистов – сурдопедагога, сурдолога, дефектолога.
Особенно сложен восстановительный период для родителей детей, которым была проведена операция. Обычно мама и папа хотят получить результат как можно быстрее, а первые плоды кохлеарной имплантации появляются, как правило, через 6–9 месяцев после операции. Всё это время нужно работать, заниматься и тренироваться. Иногда это сложно объяснить родителям, но без сотрудничества с врачами, постоянных приездов в центр, где провели кохлеарную имплантацию, результата не будет.

Шанс на успех
Кохлеарная имплантация выполняется людям с высокой степенью двусторонней тугоухости (IV степень) или двусторонней глухотой. Приоритет отдаётся детям до 2 лет и взрослым пациентам с навыками речи, которые потеряли слух после травм или перенесённых инфекций.
Как и у любого хирургического вмешательства, у кохлеарной имплантации имеются противопоказания. Часть из них связана с общим состоянием здоровья пациента, когда невозможно применить общую анестезию (например, при некоторых заболеваниях сердца, почек, печени или лёгких).
Существуют и более специфические противопоказания, например, аномалии развития внутреннего уха и структур височных костей, оссификация (окостенение) ушной улитки после перенесённого менингита.
Проведение кохлеарной имплантации у детей старше 4–5 лет, если при этом отсутствуют навыки речи, часто нерационально. Дело в том, что речевой и слуховой центр формируется до трёхлетнего возраста, и чем старше ребёнок, тем сложнее достичь успеха в развитии речи. Это возможно, но потребуются огромные усилия со стороны родителей и педагогов.
Поэтому перед решением вопроса о необходимости проведения кохлеарной имплантации потребуется получить квалифицированную консультацию и пройти обследование у врача-сурдолога.
Что такое кохлеарная имплантация?
Обычно дети учатся говорить в кругу семьи без специальной помощи. Однако в случае серьезных проблем со слухом ребенок не может слышать слова и звуки, поэтому не способен научиться говорить. В некоторых особо тяжелых случаях, в частности при нейросенсорной (сенсоневральной) тугоухости, зачастую не может помочь даже самый продвинутый слуховой аппарат. Эффективным методом лечения в такой ситуации может стать кохлеарная имплантация (слухопротезирование), которая дарит ребенку слух, благодаря чему он может научиться разговаривать и вести полноценную жизнь в будущем.
Аппарат состоит из двух частей: внешней и внутренней. Внешняя часть закрепляется на голове за ухом. Она состоит из микрофона, звукового процессора и внешней катушки. Во время операции от наружной части устройства к внутреннему уху через ушную улитку прокладывается специальный электрод. Звуки улавливаются с помощью микрофона, затем преобразуются внешним процессором (аудиопроцессор) в слуховые сигналы и при помощи электрода направляются во внутреннее ухо, стимулируя слуховые нервы. Те, в свою очередь, передают полученные сигналы в мозг, который преобразует их в звуки. Пациент их слышит сразу же, как они появляются.
Кому показана установка кохлеарного импланта?
Кохлеарная имплантация проводится при врожденной и приобретенной потере слуха вследствие генетических и аутоимунных заболеваний, травм, опухолей, инфекций, громкого шума, приема лекарственных препаратов.
Существует несколько групп пациентов, которым может быть показана кохлеарная имплантация:
- Дети с врожденной потерей слуха (имплантация проводится в 12 месяцев)
- Дети до 4 лет, которые потеряли слух после рождения и до того, как начали говорить (необходима имплантация до 5-6 лет)
- Дети старше 4 лет, которые потеряли слух после рождения, но не прошли специальную реабилитацию (возрастные границы – 7-8 лет)
- Дети старше 4 лет, которые потеряли слух после рождения, но использовали слуховые аппараты и проходили слуховую реабилитацию (8-9 лет)
- Взрослые, потерявшие слух по различным причинам
Перед кохлеарной имплантацией тщательно оценивается возраст, ментальное и физическое состояние пациента, результаты аудиологического исследования, причины глухоты и ее длительность, пригодность к аудиологической реабилитации и множество других факторов.
Чем раньше проведена кохлеарная имплантация, тем она более эффективна. Самым подходящим временем для операции при врожденной потере слуха является период в возрасте 12-14 месяцев. Однако при полном отсутствии слуха с рождения хирургическое вмешательство выполняется, начиная с 6 месячного возраста, причем очень важно до года установить имплант на оба уха. Кохлеарную имплантацию обычно рекомендуется проводить до 4-6 лет. Дети старше этого возраста, даже если начнут слышать, уже вряд ли смогут научиться говорить. Впрочем, бывают исключения: в случае правильной слуховой реабилитации при потере слуха в возрасте 3-4 лет срок проведения операции может отодвинуться до 9-12 лет.
У взрослых, которые потеряли слух после рождения, нет ограничений для проведения кохлеарной имплантации — она может выполняться в любом возрасте. Однако очень важно сделать операцию в течение 3 месяцев после потери слуха. А при менингите рекомендуется установить кохлеарный имплант в течение 3 недель в связи с риском развития осложнений.
Существуют ли противопоказания для проведения операции?
Как правило, для установки импланта нет противопоказаний. Но существует ряд факторов, при которых проведение операции может быть не показано. Среди них: необратимое повреждение слухового нерва, потеря слуха вследствие менингита, а также некоторые виды травм и опухолей, врожденных деформаций. Необходимо также подчеркнуть, что в случае отставания в умственном развитии проведение кохлеарной имплантации также может быть нецелесообразной, в связи с тем, что после операции могут возникнуть проблемы с реабилитацией.
Какая диагностика проводится перед операцией?
Перед операцией очень важно провести диагностику, для того чтобы оценить состояние пациента и определить необходимость проведения кохлеарной имплантации. Пациентам обычно проводятся следующие исследования:
- Аудиограмма
- Отоакустическая эмиссия
- Тест BERA (Стволомозговые вызванные потенциалы)
- Компьютерная томография височной кости
- МРТ височной кости
Как проходит операция?
Операция обычно выполняется в стационарных условиях под анестезией и длится приблизительно 1,5-2 часа. Во время нее во внутреннем ухе размещается электрод. Одновременно с этим проводится диагностика, чтобы проверить, правильно ли он размещен и стимулирует ли нервные окончания, после чего хирургическое вмешательство завершается. В некоторых случаях по истечению первой недели после операции проводится повторная радиологическая диагностика, чтобы проверить правильность местоположения электрода.
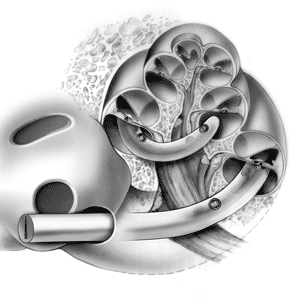
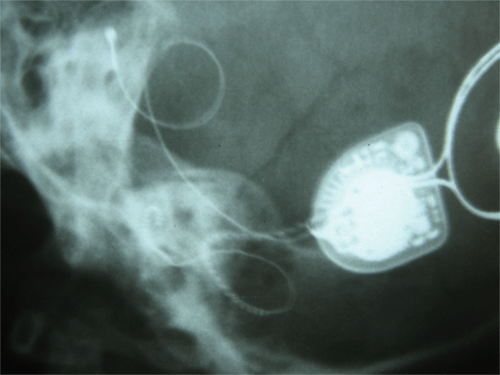
Возможны ли осложнения после операции?
Как и у каждого хирургического вмешательства, у кохлеарной имплантации есть такие стандартные риски, как развитие инфекции, кровотечение, лицевой паралич. Но мы делаем все для того, чтобы их избежать.
Что ожидает пациента после установки импланта?
Обычно через 3-4 недели после операции, когда раны окончательно заживут, производится подключение внешней части устройства и первая настройка. В некоторых случаях через 6 месяцев может понадобиться вторая регулировка аппарата. Как правило, последующая настройка проводится раз в год.
Однако пациенту недостаточно установить кохлеарный имплант. Самой важной частью лечения является проведение реабилитации после операции, во время которой происходит адаптация, слуховое и речевое обучение.
Дело в том, что после установки кохлеарного импланта пациент начинает слышать звуки, но они кажутся ему новыми и непривычными. В связи с этим после операции необходимо проведение специального обучения, чтобы пациент научился слышать, различать и понимать звуки и разговорную речь. Этот этап является очень важным, потому что устройство только дарит возможность слышать, но не разговаривать.
Во многом успех лечения зависит от того, насколько рано будет выявлено нарушение слуха и как быстро после постановки диагноза будет проведена кохлеарная имплантация. В случае потери слуха после рождения у детей и взрослых обычно уже имеется разговорный опыт, поэтому они быстрее проходят реабилитацинный период. Но при врожденных нарушениях слуха или, если ребенок потерял способность слышать до того, как научиться говорить, требуется длительная речевая реабилитация. На это порой уходят долгие годы. При этом взрослым, которые уже владеют речью, не требуется специальное обучение.
Как проводится обучение пациентов после операции?
Обычно дети занимаются со специалистом-сурдопереводчиком. Но в этом деле не столько важна помощь преподавателей, сколько поддержка семьи. Основная ответственность по обучению ребенка лежит именно на родителях. Например, с такими детьми нельзя использовать вербальные знаки при общении, в целом нужно как можно реже пользоваться жестовой речью, но при этом очень важно развивать умение читать по губам. Члены семьи должны общаться ребенком, установив зрительный контакт и стараясь не прикрывать рот.
Иногда родители, узнав о заболевании, испытывают отчаяние, злость, чувство вины и другие негативные эмоции, которые являются, по сути, неправильными. Но нельзя забывать, что с этой проблемой может столкнуться каждый. Правильнее всего будет принять эту ситуацию и осознать, что в данном случае предстоит долгий путь лечения, который родителям нужно будет пройти совместно с ребенком.
Может ли кохлеарный имплант прийти в негодность?
Зачастую повреждениям подвержена внешняя часть аппарата. В связи с этим, прежде всего, следует защищать внешний процессор от влаги, травм и повреждений. Хотя обычно производители предоставляют гарантию и производят замену устройства в случае повреждений.
На какой срок устанавливается кохлеарный имплант и нужно ли его менять?
Как правило, внутренняя часть кохлеарного импланта устанавливается на всю жизнь и не подлежит замене. В случае повреждений меняться может только внешняя часть импланта.
На рынке существует множество производителей кохлеарных имплантов. Какая марка считается лучшей?
На что следует обращать внимание родителям, чтобы вовремя заметить проблемы со слухом у детей и предпринять необходимые меры?
Слуховая функция начинает формироваться у ребенка в утробе матери. Обычно этот процесс завершается на 2-3 месяце развития. Известно, что дети могут слышать звуки уже на 5 месяце беременности. После рождения они способны определять источник звука уже на 3-4 месяце жизни. В этом возрасте ребенок обязательно обернется на звук, а в 7-8 месяцев будет смотреть на источник звука. Если в этот период дети не реагируют на звуки и голоса, не просыпаются от неожиданного шума, это может служить тревожным сигналом. В таком случае родителям следует обратиться за помощь к специалисту – отоларингологу.
Кроме того, о нарушениях может свидетельствовать отставание в речевом развитии. Обычно речь появляется в 1-2 года и развивается в районе 3,5-4 лет. В этот период дети осваивают 60 процентов речи, а в 12 лет овладевают речью наравне со взрослыми. В связи с этим очень важно проверять слух в 3-4 года, если есть задержка речевого развития. Сегодня существует множество эффективных диагностических методов, как OAE (отоакустическая эмиссия) и ABR (оценка реакции слухового ствола мозга), которые помогают выявить слуховые нарушения. Важно помнить: чем раньше будет выявлена проблема, тем больше шансов на успешное лечение. Пациенты, которые давно потеряли слух, но не получили необходимую реабилитацию, не смогут научиться говорить, даже если начнут слышать.
Но нужно также понимать, что в целом проблема имеет различные формы и проявления. Как правило, чем сильнее потеря слуха, тем быстрее она замечается родителями. Дети с потерей слуховой функции на уровне 80 дБ и выше обычно не слышат звуки и голоса. В этом случае они не реагируют на звук. При потере слуха в районе 50-80 дБ ребенок может слышать речь родителей и просыпаться от звуков. В случае нарушения слуха 50 дБ и ниже у детей обычно наблюдается отставание в речевом развитии до 3 лет.
Однако в то же время подобные проблемы могут возникнуть не только из-за проблем со слухом, но и в связи с другими заболеваниями, такими как отставание в психическом развитии и аутизм. Например, если здоровые дети начинают говорить в возрасте одного года, то дети с нарушениями психического развития – в 1,5-2 лет. Особенно часто с потерей слуха часто путают аутизм.
Кроме того, бывают случаи, например, когда речь развивается поздно из-за нарушений нервной системы, в частности афазии. Больные этим заболеванием не имеют проблем со слухом, однако их мозг не способен воспринимать и различать звуки. Они как будто слышат иностранную речь и начинают говорить на своем собственном языке, непонятном для окружающих.
В связи с этим прежде всего важно правильно определить корень проблемы и в зависимости от этого подобрать необходимое лечение. Например, при нарушениях слуха некоторые пациенты поправляются самостоятельно. Другим пациентам требуется операция. Некоторые больные способны слышать только с помощью специального слухового устройства. Есть и такие дети, которые вообще не поддаются лечению.
Как эта проблема решается в Турции?
В Турции существует государственная программа по раннему выявлению потери слуха у новорожденных. В случае необходимости государственный бюджет полностью покрывает установку кохлеарного импланта. Кроме того, государство помогает с последующей реабилитацией ребенка после операции. В Турции есть как государственные, так и частные организации, которые занимаются обучением пациентов после кохлеарной имплантации.
Резюме Профессора Сертач Етишера
Читайте также:


