Эпилепсия клиника диагностика неотложная помощь
Эпилепсия – хроническое заболевание головного мозга, проявляющееся повторными непровоцированными приступами с нарушением двигательных, чувствительных, вегетативных, когнитивных, психических функций. У каждого сотого человека на Земле бывают эпилептические приступы.Эпилепсией болеют не только люди, но и животные, например, собаки, кошки, мыши=)
Этиология и патогенез
· идиопатическая (первичная), есть наследственная предрасположенность
· симптоматическая (вторичная) – опухолевые процессы, фенилкетонурия, мальформации, васкулиты, гематомы, инфекции
· криптогенная – причина не ясна
· Основная причина – нарушение обменных процессов в ГМ, в результате нейроны мозга аномально и избыточно генерируют импульсы.
Классификация эпилептических приступов
1. Фокальные (очаговые, фокальные, локальные, локально обусловленные)
2. Генерализованные (типичные и атипичные абсансы, клонические, тонические, тонико-клонические, атонические приступы, миоклонические)
3. Не классифицируемые
Большой судорожный припадок
Аура (вегетативная, моторная, психическая, речевая, сенсорная) – появляется за 1-2 дня или несколько сек. до приступа, чаще это головные боли, нарушение сна и аппетита.
1. Потеря сознания, падение, громкий крик (смазм мышц голосовой щели)
2. Судороги:
· Тонические – туловище и конечности напряжены и вытянуты, голова запрокинута, нарушение дыхания, набухание вен, мертвенно-бледное лицо (15-20 сек)
· Клонические – толчкообразные сокращения мышц конечностей, шеи, туловища, хриплое дыхание, пена изо рта, прикусывание языка, щек (2-3 мин)
3. Общее мышечное расслабление: нет реакции на раздражение, зрачки расширены, глубокие и поверхностные рефлексы снижены, непроизвольное мочеиспускание. Определяется симптом Бабинского. Нарушение сознания – сопор, глубокий сон, разбитость, потеря памяти.
Малый судорожный припадок
· Потеря сознания на несколько секунд
· Судорожные подергивания, взгляд в одну точку, бледное лицо. Могут кружится, обыскивать себя, снимать и надевать одежу.
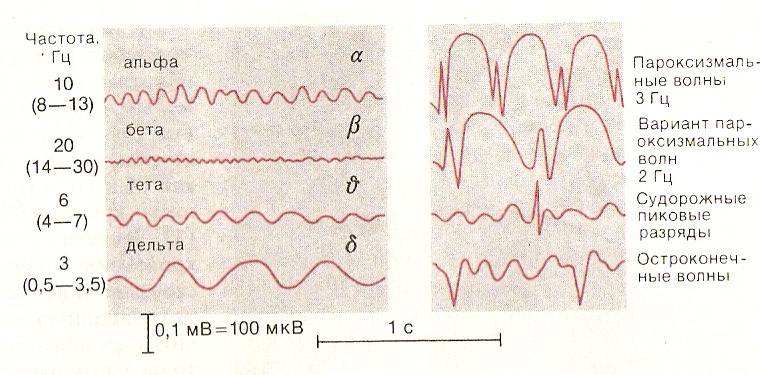
Эпилептический статус – непрекращающийся судорожный приступ, представляющий угрозу для жизни.
1. ЭЭГ– пики и остроконечные волны. Стимуляционные пробы: гипервентиляция, фото-, фоностимуляция
3. МРТ и КТ в сосудистом режиме
· Купирование приступа: противосудорожные препараты (ламотриджин, карбамазепин, топирамат), транквилизаторы – седуксен, прохождение дыхательных путей, защита от травм.
· Профилактика приступа
1-й приступ – не является показанием для назначения противосудорожных! После 2-ого.
- Вальпроевая кислота рекомендована как препарат первой линии при генерализованных приступах, а ламотриджин второй линии. Фенитоин, карбамазепин примерно одинаково эффективны как при частичных, так и генерализованных приступах.
-чаще монотерапия эффективна в 60% случаев, политерапия (процент в разы ниже а побочных много)
· Выявление причин приступа
3. 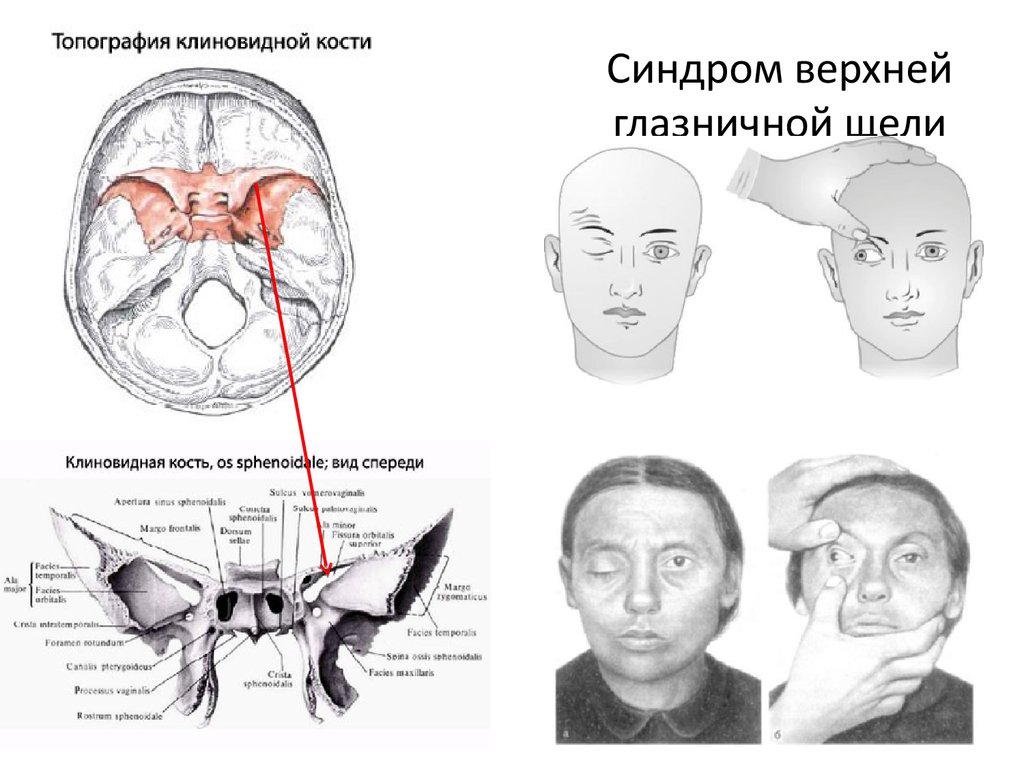
Синдром верхней глазничной щели. Этиология, клинические проявления.
· механические повреждения орбиты глаз;
· опухоли головного мозга, которые располагаются вблизи глазниц;
· воспалительные процессы в структуре коры головного мозга;
· менингиты, что развиваются в области глазничной щели.
Верхняя глазничная щель образована телом клиновидной кости и ее крыльями, соединяет глазницу со средней черепной ямкой.
В глазницу проходят три основные ветви глазного нерва — слезный, носоресничный и лобный нервы, стволы блокового, отводящего и глазодвигательного нервов. Через эту же щель ее покидает верхняя глазная вена.
Клиника. Полная офтальмоплегия (обездвиженпость глазного яблока), птоз (опущение) верхнего века, мидриаз, снижение тактильной чувствительности роговицы и кожи век, расширение вен сетчатки и небольшойэкзофтальм.
Билет 16
Дата добавления: 2018-04-04 ; просмотров: 1544 ;
Эпилепсия – неизлечимая неврологическая болезнь, возникающая из-за чрезмерной активности нервных клеток в мозге. Эта активность способствует проявлению сильного возбуждения его коры, что приводит к приступу (припадку).
В момент припадка больной не контролирует свои действия и может получить серьезную травму. Поэтому первая помощь при эпилепсии должна выполняться четко, последовательно и быстро.

Особенности заболевания
Эпилептический припадок может иметь разные проявления в зависимости от вида заболевания.
В медицине существует сложная классификация проявлений эпилепсии. Мы остановимся на трех разновидностях, которые нужно различать, чтобы доврачебная помощь была оказана правильно.
- Неочевидные припадки;
- Приступы с ярко выраженной симптоматикой;
- Эпистатус.
О наступлении неочевидных припадков свидетельствуют такие факторы:
- Частые ночные кошмары;
- Непроизвольное мочеиспускание во время сна;
- Изменения в поведении, проявляющиеся в истерии, которая чередуется с отрешенностью;
- Частые ступоры, во время которых человек не может отвести взгляд от одной точки;
- Полное отсутствие реакции на окружающих.
При подобной часто возникающей симптоматике целесообразно пройти обследование у невролога. В обратном случае начнут развиваться тяжелые формы эпилепсии.
При явно выраженной эпилепсии у взрослых наблюдаются такие симптомы:
- Потеря осязания, возможности видеть и слышать окружающих;
- Появление судорог или онемения частей тела;
- Возможна кратковременная потеря сознания;
- Судорожные движения и неконтролируемая речь;
- Запрокидывание головы.
Чаще всего припадки продолжаются не более трех минут. Более длительное продолжение приступа опасно переходом в эпилептический статус.
Эпистатус – самое грозное проявление эпилепсии. При нем приступы настолько часто следуют друг за другом, что больной не всегда успевает прийти в сознании.
При эпилептическом статусе неотложная помощь заключается в немедленном вызове медицинского персонала для оказания медикаментозной поддержки. Далее нужно соблюдать алгоритм действий, предписанный для оказания первой помощи.
Симптоматические проявления
Первая помощь при эпилептическом припадке, несмотря на простоту действий, должна быть оказана незамедлительно. Иначе у больного могут развиться следующие опасные проявления болезни:
- Проникновение в органы дыхания слюны или крови;
- Развитие гипоксии;
- Последовательные и необратимые нарушения мозговой деятельности;
- Кома;
- Летальный исход.
При подозрении на эпилептический припадок постарайтесь максимально быстро подготовиться к его проявлениям.
Для этого нужно выполнить следующие действия:
- Устраните все предметы, которые могут быть опасны для больного;
- Если человек вам незнаком, спросите у него, болен ли он эпилепсией;
- Попросите его снять или расслабить туго сжимающие тело элементы одежды;
- Обеспечьте свободный приток кислорода в помещении;
- Найдите мягкую вещь (подушку, объемный свитер), чтобы подложить ее под голову человеку.
На этом этапе очевидцу важно психологически подготовиться к проявлениям приступа, ведь появление пены изо рта, судорожных движений и хрипов у пострадавшего могут напугать любого человека, впервые столкнувшегося с эпилепсией.
Обычно эпилептический припадок длится в 2 этапа. Приступ начинается с того, что больной падает, у него начинается судорожное сокращение мышц, в результате которых он конвульсивно дергает руками и ногами. Глаза при этом могут закрываться или закатываться. Дыхание прерывистое, возможно его остановка на 1-2 минуты.
Чаще всего эта стадия длится не более 3-4 минут. Далее наступает 2 стадия, когда спазм мышц прекращается, больной успокаивается. Может наступить непроизвольное мочеиспускание. Для того чтобы человек пришел в себя, нужно от 5 до 10 минут.
Помощь при эпилептическом статусе всегда предусматривает применение медикаментозных средств, использовать которые может только врач. Поэтому оберегать больного от травмирования нужно до приезда медиков.

Неотложная помощь
Рассмотрим, что делать при приступе эпилепсии нужно обязательно, а какие действия находятся под запретом.
Алгоритм помощи состоит в таких неотложных мерах:
- Зафиксируйте время начала приступа;
- Подложите под голову пострадавшего подготовленную мягкую вещь или уложите верхнюю часть туловища себе на колени;
- Старайтесь придерживать голову так, чтобы она находилась на боку, предотвращая попадание слюны или крови в органы дыхания;
- Если рот пациента приоткрыт, вставьте между челюстями любую ткань, скатанную в небольшой валик;
- Не позволяйте больному вставать после окончания судорог: он еще полностью не пришел в себя;
- При наличии мочеиспускания прикройте любой тканью или одеждой бедра человека, так как резкий запах мочи спровоцирует усиление приступа;
- Если он еще в бессознательном состоянии, фиксируйте голову на боку;
- Когда больной пришел в себя, задайте ему несколько простых вопросов, чтобы убедиться в том, что его сознание ясное;
- Проверьте, нет ли на человеке особого браслета, на котором записан диагноз, имя и адрес.
Первая помощь при приступе эпилепсии должна предоставляться строго по приведенному выше алгоритму. Любые отклонения от него приведут к плачевным последствиям.
Перечислим часто допускаемые ошибки, которые недопустимо совершать, помогая человеку при эпилептическом припадке:
- Разжимать зубы в 1 фазу приступа. Абсолютно бесполезное действие, так как язык запасть в этот период не может: мышцы слишком напряжены. Зато повредить эмаль, зубы и даже вывихнуть челюсть можно мгновенно.
- Применять физическую силу, чтобы удержать больного в период судорожных сокращений мышц. У человека нет инстинкта сохранения, он не испытывает боли, поэтому может произойти травмирование мышц, связок и даже костей.
- Перемещать пациента во время приступа. Единственным исключением из правила является опасность для жизни: он находится на краю обрыва, воды или проезжей части.
- Поить больного.
- Предлагать лекарственные препараты. Также бесполезное действие, так как ни одно лекарство не подействует до окончания приступа.
- Проводить реанимационные действия в виде массажа сердца или искусственного дыхания.
- Бить, трясти, обливать водой, пытаясь привести в сознание.
Состояние после приступа
Неотложная помощь при эпилепсии должна продолжаться и после того, как больной пришел в сознание.
Несмотря на то, что состояние больного обычно нормализуется в течение 15 минут, оставлять его одного нельзя. Помогите ему подняться и проводите до дома.
Не предлагайте ему напитки, содержащие кофеин, или острую пищу: они вновь спровоцируют припадок.
Спросите, нужна ли ему медицинская помощь. Люди, у которых приступ случился не в первый раз, хорошо знают, что после него нужно делать. Если же эпилепсия проявилась впервые, оказание дальнейшей помощи и диагностики должно осуществляться в условиях медицинского учреждения.
Вызов скорой помощи также необходимо сделать в следующих случаях:
- Эпилепсия проявилась у беременной, у человека в преклонном возрасте, у ребенка;
- Приступ длится более 5 минут;
- Припадок повторился несколько раз;
- Во время падения человек получил травму;
- Больной не приходит в сознание;
- После приступа сохраняется затрудненное дыхание;
- Припадок произошел в воде.
Эпилепсия у детей чаще всего проявляется с пяти лет и характеризуется в виде предрасположенности к судорожным сокращениям мышц.
Точно диагностировать причину появления подобного симптома пока не удается. Однако судорогам предшествуют озлобленное или истеричное поведение малыша, когда ему сложно сдерживать свои эмоции. Ребенку тяжело уснуть, качество ночного и дневного сна значительно ухудшается.
Часто у детей симптоматика, свойственная эпилепсии, проявляется при эпилептиформных приступах. Их причины и способы лечения существенно разнятся. Поэтому родителям нужно уметь их различать, чтобы в домашних условиях оказать необходимую помощь.
Эпилептиформные приступы проявляются единожды. Если же это случилось несколько раз, то симптоматические проявления каждый раз будут иными.
Эпилептические припадки повторяются регулярно, имея четко прослеживаемые единые симптомы.
В любом случае при появлении судорожных синдромов ребенок должен быть обследован врачом-неврологом, который назначит соответствующее адекватное лечение.
При алкоголизме эпилепсия проявляется как осложнение после длительной и регулярной алкогольной интоксикации.
Проявившись единожды, она будет регулярно повторяться. При этом уже не важно, принимал человек алкоголь или нет. Связана такая особенность с патологическими нарушениями в кровообращении мозга при длительном алкогольном опьянении.
- Приступы происходят через несколько дней после последнего приема спиртного;
- Припадок часто сопровождается галлюцинациями;
- После него нарушается полноценный ночной сон;
- Пациент чувствует озлобленность и обидчивость;
- Снижается внимание и память, ухудшается речь;
- Происходит явное угнетение психических процессов, что проявляется в затяжных депрессивных состояниях.
При алкоголизме неотложная помощь при эпилептическом припадке оказывается по общепринятому принципу.
Знать правила оказания первой помощи при эпилепсии должен каждый взрослый человек. Ведь в настоящее время в общей структуре неврологических заболеваний эпилепсия занимает третье место, уступая первенство только инсультам и болезни Альцгеймера. Давайте разберемся, как выглядит судорожный припадок, как правильно оказывать помощь, а также поговорим о том, что делать не следует.
Как проявляется эпилептический припадок
В течении генерализованного судорожного припадка можно выделить несколько фаз:
Во многих случаях развитию эпилептического припадка предшествует аура (зрительные, обонятельные или слуховые галлюцинации, непроизвольные движения головой, неприятные ощущения в области эпигастрия). Но так как ее проявления незаметны, то окружающим кажется, что приступ возникает внезапно.
Больной человек издает громкий стон или крик, теряет сознание и падает.
Длится от 2 до 30 секунд. Мышцы напряжены, ноги выпрямлены, руки согнуты в локтевых суставах. Из-за остановки дыхания развивается цианоз кожных покровов лица и шеи.
Продолжаются 1-3 минуты. Мышцы непроизвольно напрягаются и расслабляются, что воспринимается окружающими как их подергивания. Дыхание становится шумным. Изо рта появляется пена, нередко окрашенная в розовый или красный цвет из-за прикусывания языка, щек. Возможны непроизвольное мочеиспускание и дефекация.
После того как приступ судорог прекратится, больные в большинстве случаев засыпают. В дальнейшем они не помнят о произошедшем. Если больной не засыпает, то некоторое время он находится в сумеречном состоянии сознания. Он может ходить, совершать какие-либо автоматические движения, не отдавая себе отчета в своих поступках.
Неотложная помощь при эпилептическом припадке
Судорожный припадок при эпилепсии выглядит устрашающе, но на самом деле в большинстве случаев он не требует оказания срочной медицинской помощи. Но предотвратить развитие у больного травм, знать, как облегчить его состояние и когда следует вызывать бригаду скорой помощи, необходимо каждому человеку.
Алгоритм действий при эпилептическом приступе выглядит следующим образом:
- Прежде чем приступить к оказанию первой помощи, убедитесь, что вы находитесь в спокойном состоянии, не испытываете паники. В противном случае вы можете непроизвольно совершить ошибку, нанести вред больному.
- Во время приступа не оставляйте больного одного. После его окончания, убедитесь, что человек полностью пришел в сознание, и отдает полный отчет своим дальнейшим действиям.
- Во время приступа судорог больного не следует перемещать с места на место. Отодвиньте от него мебель или другие предметы, о которые можно удариться. При невозможности этого, поместите между предметами мебели и больным человеком одеяла, подушки, мягкие сумки.
- Отметьте время начала приступа судорог.
- Не пытайтесь насильно удерживать больного, так как это может привести к травмам.
- Ничего не вставляйте в рот больного. В момент судорог западения языка не происходит, а при вставлении в рот жестких предметов существует высокая вероятность повреждения зубов больного, к тому же попытки разжать рот руками часто заканчиваются глубокими укусами пальцев человека, оказывающего первую помощь при приступе эпилепсии.
- Следите за временем. Если припадок продолжается свыше 5 минут, обязательно вызовите врача. При длительно продолжающемся припадке существует высокая вероятность развития гипоксических повреждений головного мозга. Если после оказания первой медицинской помощи (ПМП) приступ не удается купировать или больной продолжает оставаться в бессознательном состоянии, его госпитализируют в неврологический стационар.
- После прекращения приступа помогите человеку принять удобное положение. Наиболее правильным будет повернуть его набок и подложить под голову небольшую подушечку.
- Убедитесь, что дыхание у больного свободное. При необходимости очистите ротовую полость от скопившейся слюны, рвотных масс. Если затрудненное дыхание сохраняется, то срочно вызывайте врача.
Особенно опасным для жизни и здоровья человека является развитие эпилептического статуса. При нем судорожные припадки следуют один за другим и в перерывах между ними сознание не восстанавливается. Развитие эпилептического статуса требует оказания квалифицированной медицинской помощи в условиях отделения реанимации и интенсивной терапии.
Что такое эпилепсия
Эпилепсия – хроническое заболевание головного мозга, для которого характерны повторяющиеся припадки.
В основе патологического механизма возникновения заболевания лежит чрезмерная выработка электрических импульсов отдельными группами нервных клеток (нейронов). Если очаг патологической возбудимости небольшой, то у пациента развиваются малые приступы. Иногда они незаметны для окружающих и в этом случае говорят о скрытом протекании эпилепсии.
В тех случаях, когда патологический очаг достаточно большой, то он передает импульсы всей коре головного мозга, откуда по нервным волокнам они достигают мышц, вызывая их сокращения. Это явление называют электрическим штормом. Клинически оно проявляется типичным генерализованным судорожным припадком. При развитии такого припадка на помощь к больному обычно первыми приходят люди, которые оказываются рядом с ним.
Точные причины возникновения эпилепсии в настоящее время не известны. Предрасполагающими факторами могут стать:
- метаболические нарушения;
- заболевания сосудов головного мозга;
- объемные процессы в головном мозге;
- врожденные церебральные аномалии;
- черепно-мозговые травмы;
- гипоксия и асфиксия;
- инфекции центральной нервной системы;
- отравления токсическими веществами или лекарственными средствами;
- анафилактические реакции;
- абстинентный синдром;
- гиперпирексия.
Эпилепсия может поражать людей любого возраста, но наиболее часто дебют заболевания происходит у детей и лиц пожилого возраста.
Факторами, провоцирующими развитие припадков у пациентов с эпилепсией, являются:
- отказ от противосудорожной терапии;
- злоупотребление антидепрессантами;
- изменения гормонального фона;
- недостаток сна;
- курение;
- употребление спиртных напитков;
- стресс.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Эпилепсия – хроническое состояние мозга, которое характеризуется устойчивой предрасположенностью вызывать эпилептические приступы, а также нейробиологическими, когнитивными, психологическими и социальными последствиями этого состояния (R.S. Fisher, W.V.E. Boas, W. Blume et al., 2005).
Количество больных эпилепсией на планете составляет более 40-50 млн человек. Распространенность эпилепсии в развитых странах – около 0,5-1% (J.S. Duncan, J.W. Sander, S.M. Sisodiya, M.C. Walker, 2006).
Эпилепсией болели Юлий Цезарь, Александр Македонский, Иван Грозный, Петр I, Наполеон Бонапарт, Федор Достоевский, Альфред Нобель, Дэвид Байрон, Винсент Ван Гог, Чарльз Диккенс, Льюис Кэрролл, Эдгар Аллан По, Фридрих Ницше.
При эпилепсии у больных происходят изменения нейрональной активности в определенных участках головного мозга. Начало припадка связано с одновременным возникновением во множестве нейронов эпилептического очага импульсных разрядов и лавинообразным их распространением на другие отделы мозга. В клинической картине эпилепсии выделяют период приступа и межприступный период. Частота эпилептических приступов может составлять от нескольких приступов в день до одного приступа в год (В.А. Карлов, 2001).
Существуют факторы, которые могут вызвать эпилептический приступ даже у здорового человека: недосыпание, работа в ночные смены, суточный режим работы, злоупотребление алкоголем (особенно алкоголем низкого качества), употребление некоторых наркотиков.
- Идиопатическая эпилепсия – эпилепсия является единственным проявлением, не связана со структурным повреждением головного мозга, другие неврологические симптомы отсутствуют, предполагается генетическая природа.
- Симптоматическая эпилепсия – эпилептические припадки являются результатом идентифицируемых структурных повреждений мозга или метаболических нарушений.
- Криптогенная эпилепсия (эпилепсия с неизвестной причиной) – причина неизвестна к моменту установления диагноза (она может быть и генетической, и связанной с какой-либо пока не установленной болезнью).
- черепно-мозговая травма (ЧМТ) и последствия перенесенных ЧМТ;
- недоразвитие структур мозга;
- патологические роды (родовая травма, гипоксия и др.);
- нейроинфекции и последствия перенесенных нейроинфекций;
- алкоголизм;
- наркомании;
- нейроинтоксикации (углекислый газ, бензол, бензин, свинец, камфара, ртуть);
- опухоли и метастазы головного мозга;
- инсульты;
- сосудистые мальформации;
- васкулиты;
- фенилкетонурия;
- поражение печени, почек, надпочечников;
- эклампсия;
- и многие другие заболевания.
1. Частичные (парциальные) судороги:
а) простые парциальные;
б) сложные парциальные;
в) парциальные судороги, переходящие в генерализованные (вторично генерализованные судороги).
2. Генерализованные судороги:
3. Неклассифицированные эпилептические припадки (припадки, которые нельзя включить ни в одну из вышеописанных групп из-за отсутствия необходимой информации).
Наиболее известными эпилептическими приступами являются большие эпилептические приступы. Обычно они возникают внезапно, реже перед приступом в течение нескольких секунд или минут могут быть какие-либо двигательные, чувствительные, вегетативные или психические предвестники (аура). Больной теряет сознание, падает, как подкошенный, начинаются судороги, которые продолжаются от 30 с до 3 мин. В начале судорожного периода может возникать непроизвольный, хриплый, пронзительный крик, обусловленный спазмом голосовой щели и судорожным сокращением мышц грудной клетки. В начале судорожного периода (тоническая фаза) дыхание отсутствует, через 15-20 с развивается клоническая фаза, во время которой дыхание может быть хриплым, шумным, нерегулярным, иногда изо рта выделяется пена, часто окрашенная кровью вследствие прикуса языка. Зрачки во время приступа не реагируют на свет, это отличает эпилептический приступ от истерического (при котором во время судорог зрачки всегда реагируют на свет). По окончании судорожного периода может быть непроизвольное мочеиспускание, наступает общее мышечное расслабление, и больной в течение нескольких минут приходит в себя или наступает глубокий сон. После окончания приступа больного беспокоят общая слабость, разбитость, иногда головная боль, при этом больной не помнит, что с ним происходило в период приступа (В.А. Карлов, 2001).
В случае наличия ауры у больного с большим эпилептическим приступом он имеет возможность подготовиться к приступу – например, лечь на кровать или на пол, подложить под голову подушку, куртку, что защитит такого пациента от травмы. Если аура возникла во время еды, пациент может прекратить прием пищи и избежать аспирации при приступе. Если аура длится несколько минут, то пациент имеет возможность разжевать и выпить таблетки для предотвращения эпилептического приступа.
Абсансы проявляются внезапной кратковременной потерей сознания (несколько секунд) без судорог и падения. Больной внезапно замирает (перестает двигаться, говорить, писать) и пристально смотрит в одну точку. После прекращения приступа больной продолжает заниматься тем, что он делал; о приступе не помнит. Абсансы могут случаться десятки раз в день (В.А. Карлов, 2001).
При парциальных или фокальных эпилептических приступах могут развиваться преходящие (кратковременные) изменения сознания, поэтому пациент не помнит момент приступа, часто возникают дереализация, аура, могут возникать автоматизмы (копание в одежде или предметах, блуждания в замешательстве, сложная жестикуляция) и частичные судороги с вторичной генерализацией (R.S. Fisher, W.V.E. Boas, W. Blume et al., 2005).
В случае частых эпилептических приступов развиваются когнитивные нарушения и постепенные изменения личности, сопровождающиеся резкими переменами настроения, вязкостью мышления с неспособностью отличить главное от второстепенного (В.А. Карлов, 2001).
Основным методом инструментальной диагностики эпилепсии является электроэнцефалография (ЭЭГ), при проведении которой может быть обнаружена специфическая судорожная активность. Однако следует отметить, что иногда у больных эпилепсией ЭЭГ может быть нормальной в межприступном периоде, и в то же время она может быть патологической у людей, у которых никогда в жизни не было эпилептических припадков. Для повышения диагностической ценности ЭЭГ-исследования применяются провокационные пробы: гипервентиляция, фотостимуляция (вспышки света) и др.
Значительно более информативным, но дорогостоящим методом обследования является видео-ЭЭГ-мониторинг, когда ЭЭГ записывают непрерывно на протяжении длительного времени (до 5 суток).
Эпилептические приступы необходимо дифференцировать с обморочными состояниями, паническими атаками (вегето-сосудистыми пароксизмами) и истерическими приступами.
Не следует путать лечение эпилепсии с оказанием неотложной помощи при эпилептическом приступе. Для лечения эпилепсии на протяжении длительного времени (годы, а иногда всю жизнь) применяются таблетированные противоэпилептические препараты (ПЭП), а для купирования эпилептического приступа назначаются инъекционные препараты.
Как же помочь больному с эпилептическим судорожным припадком на догоспитальном этапе? И насколько эффективной будет такая помощь, если эпилептический приступ развился на улице или в автобусе? И можно ли вообще помочь такому больному?
Самым большим заблуждением является то, что в случае эпилептического приступа необходимо разжать челюсти подручными предметами (ложка, палка и др.). Неосведомленные люди, а иногда даже медицинские работники пытаются это сделать для того, чтобы предотвратить прикус языка. Этого нельзя делать! Попытка разжать челюсти больного во время судорожной фазы эпилептического приступа либо не приведет ни к какому успеху, либо закончится сломанными зубами или даже сломанной челюстью. Прикусанный язык заживет за 1-2 нед, а вот новые зубы у больного не вырастут никогда. В случае если больной проглотит посторонний предмет или осколки зубов или предмета попадут в бронхиальное дерево, может наступить смерть.
- Если приступ развился в опасном месте (например, больной потерял сознание на проезжей части или на ступеньках), необходимо передвинуть больного в безопасное место. Если рядом с больным имеются предметы, о которые он может травмироваться (например, угол стола, бордюр, камень, стекло), необходимо передвинуть больного или предметы на безопасное расстояние. Во всех остальных случаях не рекомендуется передвигать больного.
- Часто во время судорожного приступа больной получает травмы головы, рук, ног. Наиболее опасна травма головы. Для ее предотвращения рекомендуется во время приступа подложить под голову больного свернутую куртку, свитер, мягкую сумку или просто подержать голову руками в течение 1-2 мин.
- Если приступ развился в маленьком душном помещении, где много людей, необходимо открыть окно и обеспечить приток свежего воздуха, также необходимо попросить людей покинуть на время помещение.
- Расстегнуть верхнюю пуговицу на рубашке, ослабить узел галстука и т.д.
- Если приступ с потерей сознания развился во время еды, то существует опасность попадания остатков пищи в бронхиальное дерево. В этом случае необходимо аккуратно повернуть голову больного набок или перевернуть больного набок. Это может быть проблематично во время судорожной части припадка вследствие судорог мышц тела. Но после окончания судорог мышцы расслабятся и можно будет легко повернуть больного набок, открыть рот и удалить остатки пищи, рвотные массы или зубные протезы. Поворот больного набок также целесообразен для предотвращения западения корня языка.
- Необходимо предотвратить ненужное вмешательство со стороны окружающих. Не следует для предотвращения судорог держать больного за руки или за ноги. Ни в коем случае больному без сознания нельзя ложить в рот таблетки или вливать воду.
- Не следует оставлять больного одного до окончания эпилептического приступа или до приезда скорой помощи.
Может ли больной во время судорожного приступа умереть? Может, но это встречается не часто. Смерть может наступить, если приступ с потерей сознания случился во время вождения автомобиля, во время нахождения больного в воде (море, река, бассейн, ванна). Если больной во время падения получил несовместимую с жизнью травму головы, а также в случае эпилептического статуса.
Эпилептический статус – это серия эпилептических приступов, в интервалах между которыми не происходит восстановления жизненно важных функций (дыхание, кровообращение). После завершения судорожного приступа необходимо время для нормализации дыхания и сердечной деятельности. При эпилептическом статусе повторные приступы развиваются до нормализации жизненно важных функций, нарушенных вследствие предыдущего приступа. Как правило, больные не умирают от эпилептического статуса в течение 1 ч, и этого времени вполне достаточно для того, чтобы доставить больного в стационар и оказать своевременную квалифицированную врачебную помощь.
Нужно ли вызывать скорую помощь больному с судорожным приступом? Большинство людей на этот вопрос ответят утвердительно. Но это не совсем верно. Следует отметить, что эпилепсия – чрезвычайно распространенное заболевание. Причем у одного больного приступы могут возникать несколько раз в неделю (соответственно, несколько десятков раз в год). Ни в одной стране мира не хватит машин скорой помощи и врачей для купирования всех эпилептических приступов. И, приезжая на вызов к больному с эпиприступом, скорая помощь может не успеть к больному с инсультом или сердечным приступом.
- если судорожный период приступа длится более 3 мин;
- если больной в течение нескольких минут после приступа не пришел в сознание или сильно дезориентирован;
- если при падении или во время судорог больной получил травму головы, позвоночника, перелом конечности;
- если эпиприступ у больного развился первый раз в жизни;
- если эпиприступ развился у ребенка или беременной женщины;
- в случае серийных эпилептических приступов (два или более эпиприступа в течение короткого промежутка времени) или эпистатуса.
В остальных случаях необходимо спросить у больного, как он себя чувствует и порекомендовать обратиться к врачу-неврологу или эпилептологу для коррекции ПЭП или назначения адекватного противоэпилептического лечения (если больной его не получает).
Распространенное мнение людей о том, что эпилепсия является неизлечимым заболеванием, ошибочно. В большинстве случаев при эпилепсии возможно подобрать адекватные дозировки эффективных ПЭП, что полностью избавит больного от эпилептических приступов или приведет к значительному сокращению их количества.
При эпилепсии отдают предпочтение монотерапии и только в случае ее недостаточной эффективности назначают два и более антиконвульсанта.
Согласно данным Международной противоэпилептической лиги (ILAE) медикаментозная терапия считается успешной при 100% контроле над приступами в течение 1 года или увеличении периода между приступами в 3 раза и более (при некомпенсированной эпилепсии) (P. Kwan, A. Arzimanoglou, A.T. Berg, 2010).
Отмена антиконвульсанта проводится постепенно, но не ранее чем через 2-3 года после полного прекращения приступов. При возобновлении патологической эпиактивности на ЭЭГ необходимо возобновить лечение в предыдущих дозах и не отменять лечение год и дольше (В.И. Харитонов, 2013).
Читайте также:


