Эпилепсия при артериовенозной мальформации
Артериовенозная мальформация – церебральная сосудистая аномалия развития. Для нее характерно образование в некоторых участках головного или спинного мозга сосудистого клубка, состоящего из артерий и вен, соединяющихся друг с другом непосредственно, то есть без участия капиллярной сети.
Заболевание встречается с частотой 2 случаев на 100 000 населения, ему больше подвержены мужчины. Чаще оно клинически проявляется в возрасте от 20 до 40 лет, но иногда дебютирует и после 50 лет.
Главная опасность артериовенозной мальформации заключается в риске возникновения внутричерепных кровоизлияний, способных привести к гибели или повлечь стойкую инвалидность.
Причины и факторы риска
Артериовенозная мальформация – врожденная патология, не являющаяся наследственной. Основная ее причина – негативные факторы, влияющие на процесс закладки и развития сосудистой сети (в I триместре беременности):
- внутриутробные инфекции;
- некоторые общие заболевания (бронхиальная астма, хронический гломерулонефрит, сахарный диабет);
- применение лекарственных препаратов, обладающих тератогенным эффектом;
- курение, алкоголизм, наркомания;
- воздействие ионизирующей радиации;
- интоксикация солями тяжелых металлов.
Артериовенозные мальформации могут находиться в любом участке головного или спинного мозга. Так как в подобных сосудистых образованиях отсутствует капиллярная сеть, сброс крови происходит непосредственно из артерий в вены. Это приводит к тому, что в венах повышается давление и их просвет расширяется. Артерии при данной патологии имеют недоразвитый мышечный слой и истонченные стенки. Все в совокупности повышает риск развития разрыва артериовенозной мальформации с возникновением угрожающего жизни кровотечения.
При внутричерепном кровоизлиянии, связанном с разрывом артериовенозной мальформации, погибает каждый десятый пациент.
Прямой сброс крови из артерий в вены в обход капилляров влечет за собой нарушения дыхания и обменных процессов в мозговой ткани в области локализации патологического сосудистого образования, что становится причиной хронической локальной гипоксии.
Формы заболевания
Артериовенозные мальформации классифицируются по размеру, локализации, гемодинамической активности.
- Поверхностные. Патологический процесс протекает в коре головного мозга или в расположенном непосредственно под ней слое белого вещества.
- Глубокие. Сосудистый конгломерат находится в подкорковых ганглиях, в районе извилин, в стволе и (или) желудочках головного мозга.
По диаметру клубка:
- мизерные (менее 1 см);
- маленькие (от 1 до 2 см);
- средние (от 2 до 4 см);
- большие (от 4 до 6 см);
- гигантские (свыше 6 см).
В зависимости от особенностей гемодинамики артериовенозные мальформации бывают активными и неактивными.
Активные сосудистые образования легко обнаруживаются при ангиографии. В свою очередь, они делятся на фистульные и смешанные.
К неактивным мальформациям относятся:
- некоторые виды каверном;
- капиллярные мальформации;
- венозные мальформации.
Симптомы
Артериовенозная мальформация нередко протекает бессимптомно и обнаруживается случайно, во время обследования по другому поводу.
При значительном размере патологического сосудистого образования оно оказывает давление на ткани головного мозга, что приводит к развитию общемозговых симптомов:
- распирающей головной боли;
- тошноты, рвоты;
- общей слабости, снижения трудоспособности.
В ряде случаев в клинической картине артериовенозной мальформации могут появляться и очаговые симптомы, связанные с нарушением кровоснабжения определенного участка головного мозга.
При расположении мальформации в лобной доле для пациента характерны:
- моторная афазия;
- снижение интеллекта;
- хоботковый рефлекс;
- неуверенная походка;
- судорожные припадки.
При мозжечковой локализации:
- мышечная гипотония;
- горизонтальный крупноразмашистый нистагм;
- шаткость походки;
- нарушение координации движений.
При височной локализации:
- судорожные приступы;
- сужение полей зрения, вплоть до полного выпадения;
- сенсорная афазия.
При локализации в области основания мозга:
- параличи;
- нарушения зрения вплоть до полной слепоты на один или оба глаза;
- косоглазие;
- затруднения при движении глазных яблок.
Артериовенозная мальформация в спинном мозге проявляется парезами или параличами конечностей, нарушением всех видов чувствительности в конечностях.
При разрыве мальформации возникает кровоизлияние в ткани спинного или головного мозга, что приводит к их гибели.
Риск разрыва артериовенозной мальформации составляет 2–5%. Если однажды кровоизлияние уже имело место, риск рецидива увеличивается в 3-4 раза.
Признаки разрыва мальформации и кровоизлияния в головной мозг:
- внезапная резкая головная боль высокой интенсивности;
- светобоязнь, нарушения зрения;
- нарушения речевой функции;
- тошнота, многократная, не приносящая облегчения рвота;
- параличи;
- потеря сознания;
- судорожные припадки.
Разрыв артериовенозной мальформации в спинном мозге приводит к внезапному параличу конечностей.
Диагностика
Неврологический осмотр позволяет выявить симптомы, характерные для поражения спинного или головного мозга, после чего пациенты направляются на ангиографию и компьютерную или магнитно-резонансную томографию.
Заболевание встречается с частотой 2 случаев на 100 000 населения, ему больше подвержены мужчины. Чаще оно клинически проявляется в возрасте от 20 до 40 лет, но иногда дебютирует и после 50 лет.
Лечение
Единственный метод, позволяющий устранить артериовенозную мальформацию и тем самым предотвратить развитие осложнений – хирургическое вмешательство.
Если мальформация расположена вне функционально значимой зоны и ее объем не превышает 100 мл, ее удаляют классическим открытым методом. После трепанации черепа хирург перевязывает приводящие и отводящие сосуды сосудистого клубка, затем выделяет его и удаляет.
При расположении артериовенозной мальформации в глубинных структурах мозга или функционально значимых областях провести ее транскраниальное удаление бывает сложно. В этих случаях предпочтение отдается радиохирургическому методу. Его основные недостатки:
- длительный период времени, требующийся для облитерации сосудов мальформации;
- низкая эффективность при удалении сосудистых сплетений, диаметр которых превышает 3 см;
- необходимость выполнения повторных сеансов облучения.
Еще один способ удаления артериовенозной мальформации – рентгенэндоваскулярная эмболизация питающей артерии. Данный метод может быть применен только в случае наличия доступного для катетеризации кровеносного сосуда. Его недостатками являются необходимость поэтапного лечения и низкая эффективность. Как показывает статистика, рентгенэндоваскулярная эмболизация позволяет добиться полной эмболизации сосудов мальформации только в 30–50% случаев.
В настоящее время большинство нейрохирургов отдают предпочтение комбинированному удалению артериовенозных мальформаций. Например, при значительном их размере сначала применяют рентгенэндоваскулярную эмболизацию, а после уменьшения сосудистого конгломерата в размере осуществляют его транскраниальное удаление.
Возможные осложнения и последствия
Наиболее опасные осложнения артериовенозных церебральных мальформаций:
- кровоизлияние в спинной или головной мозг;
- развитие стойких неврологических нарушений (в том числе параличей);
- летальный исход.
Единственный метод, позволяющий устранить артериовенозную мальформацию и тем самым предотвратить развитие осложнений – хирургическое вмешательство.
Прогноз
Риск разрыва артериовенозной мальформации составляет 2–5%. Если однажды кровоизлияние уже имело место, риск рецидива увеличивается в 3-4 раза.
При внутричерепном кровоизлиянии, связанном с разрывом артериовенозной мальформации, погибает каждый десятый пациент.
Профилактика
Артериовенозная мальформация представляют собой аномалию внутриутробного развития сосудов, поэтому не существует мер профилактики, позволяющих целенаправленно предотвратить ее развитие.
Видео с YouTube по теме статьи:

Образование: окончила Ташкентский государственный медицинский институт по специальности лечебное дело в 1991 году. Неоднократно проходила курсы повышения квалификации.
Опыт работы: врач анестезиолог-реаниматолог городского родильного комплекса, врач реаниматолог отделения гемодиализа.
Информация является обобщенной и предоставляется в ознакомительных целях. При первых признаках болезни обратитесь к врачу. Самолечение опасно для здоровья!
В нашем кишечнике рождаются, живут и умирают миллионы бактерий. Их можно увидеть только при сильном увеличении, но, если бы они собрались вместе, то поместились бы в обычной кофейной чашке.
Согласно мнению многих ученых, витаминные комплексы практически бесполезны для человека.
В стремлении вытащить больного, доктора часто перегибают палку. Так, например, некий Чарльз Йенсен в период с 1954 по 1994 гг. пережил более 900 операций по удалению новообразований.
Печень – это самый тяжелый орган в нашем теле. Ее средний вес составляет 1,5 кг.
Наши почки способны очистить за одну минуту три литра крови.
Кариес – это самое распространенное инфекционное заболевание в мире, соперничать с которым не может даже грипп.
Ученые из Оксфордского университета провели ряд исследований, в ходе которых пришли к выводу, что вегетарианство может быть вредно для человеческого мозга, так как приводит к снижению его массы. Поэтому ученые рекомендуют не исключать полностью из своего рациона рыбу и мясо.
В Великобритании есть закон, согласно которому хирург может отказаться делать пациенту операцию, если он курит или имеет избыточный вес. Человек должен отказаться от вредных привычек, и тогда, возможно, ему не потребуется оперативное вмешательство.
Каждый человек имеет не только уникальные отпечатки пальцев, но и языка.
Согласно исследованиям ВОЗ ежедневный получасовой разговор по мобильному телефону увеличивает вероятность развития опухоли мозга на 40%.
Стоматологи появились относительно недавно. Еще в 19 веке вырывать больные зубы входило в обязанности обычного парикмахера.
74-летний житель Австралии Джеймс Харрисон становился донором крови около 1000 раз. У него редкая группа крови, антитела которой помогают выжить новорожденным с тяжелой формой анемии. Таким образом, австралиец спас около двух миллионов детей.
Когда влюбленные целуются, каждый из них теряет 6,4 ккалорий в минуту, но при этом они обмениваются почти 300 видами различных бактерий.
По статистике, по понедельникам риск получения травм спины увеличивается на 25%, а риск сердечного приступа – на 33%. Будьте осторожны.
Большинство женщин способно получать больше удовольствия от созерцания своего красивого тела в зеркале, чем от секса. Так что, женщины, стремитесь к стройности.
Каждый человек может столкнуться с ситуацией, когда он теряет зуб. Это может быть плановая процедура, проведенная стоматологам, или следствие травмы. В каждом и.
Эпиприпадки возникают у 17-40% больных с артерио-венозными мальформациями, имеющих клинические проявления. В зависимости от расположения артерио-венозных мальформаций припадки могут быть как генерализоваными (30%), так и фокальными (10%). Обычно происходит развитие тонико-клонических судорог, могут быть чувствительные нарушения в виде онемения либо парестезии. Реже возникают абсансы. Количество припадков может быть самым разным — от единичных в течение года до нескольких в течение суток.
Характерной особенностью эпиприпадков при артерио-венозных мальформациях является их стереотипность. Это наиболее выражено при фокальных конвульсиях, возникающих в одних и тех же участках тела.
Генерализованные судороги менее специфичны. Но и в этом случае можно проследить их постоянное начало в тех же конечностях, что и раньше. Часто по характеру судорожного припадка можно установить локализацию мальформации.
Эписиндром характерен для артерио-венозных мальформаций больших размеров. Это происходит по нескольким причинам:
- артерио-венозные мальформации больших размеров чаще распространяются на кору мозга,
- обширные мальформации чаще приводят к развитию феномена "обкрадывания". Повышенный объем циркулирующей крови по сосудам мальформации вызывает гипоперфузию и хроническую ишемию в соседних с ней отделах головного мозга, которые становятся источником эпиактивности,
- сосуды стромы артерио-венозных мальформаций имеют больший диаметр, чем нормальные капилляры. Это приводит к их перманентной пульсации, что оказывает ирритативное воздействие на головной мозг.
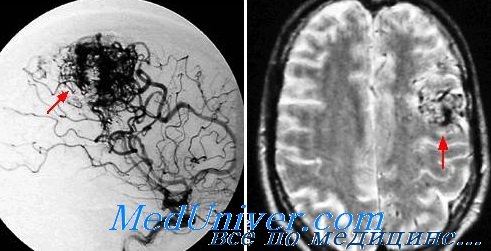
Артерио-венозные мальформации проявляет себя головной болью у 5-25% пациентов. Ее характеризует четкая локализация, малая интенсивность, продолжительность менее 3 часов. Цефалгия может иметь пульсирующий характер. Частота приступов низкая, обычно 1-2 в месяц. Указанные симптомы хорошо купируются ненаркотическими анальгетиками. Реже головная боль может быть очень интенсивной, не поддающейся медикаментозной терапии.
Особенности артерио-венозных мальформаций, приводящие к появлению головной боли:
- поверхностная локализация,
- расположение в задней черепной ямке (ЗЧЯ),
- афференты из менингеальных артерий,
- поверхностное дренирование.
Ишемические нарушения возникают у 5-12% пациентов с симптоматическими артерио-венозных мальформаций. Могут проявлять себя либо как преходящие нарушения мозгового кровообращения, либо как стойкие, постоянно присутствующие неврологические расстройства. Важной особенностью таких ишемических выпадений является их обратимость в случае нормализации мозгового кровотока.
Так же, как и при эпиприпадках, развитие ишемии головного мозга характерно для мальформаций больших размеров, что связано с развитием steal-синдрома. Характер неврологических нарушений зависит от локализации артерио-венозной мальформации. При расположении мальформации в лобной доле возникают двигательные нарушения. Для артерио-венозной мальформации теменной доли характерны нарушения чувствительности. Локализация мальформаций в области подкорковых ядер может приводить к нарушению памяти, развитию высших психических расстройств и деменции.
В ряде случаев перфузия мозга в зоне расположения мальформаций может быть так сильно снижена, что возникает ишемический инсульт.
Окклюзионный синдром возникает у 1-2% больных с артерио-венозными мальформациями. Характерен для больших мальформаций, имеющих глубинное дренирование, либо при сочетании артерио-венозных мальформаций с варикозным расширением вены Галена. Причиной его возникновения служит стеноз водопровода мозга расширенной большой веной мозга. Клинически окклюзионный синдром проявляет себя головной болью, тошнотой, рвотой на высоте головной боли. Симптомы усиливаются в утренние часы.

Последствиями патологии являются разрывы сосудистой стенки с кровоизлияниями, ишемия, аневризмы. Лечение только хирургическое, направленное на удаление, эмболизацию или облитерацию мальформации.
Что это такое
В норме вены с артериями соединяются обширной сетью мелких капилляров. Функция последних – перенос питательных веществ из крови в ткани органов. Диффузия возможна за счет однослойного строения стенки капилляров. При мальформации часть капиллярной сети заменяется более крупными извитыми сосудами. Чаще всего этот клубок представляет собой комбинацию вен с артериями – в этом случае речь идет об артериальновенозной мальформации сосудов головного мозга (сокращенно АВМ). Иногда наблюдаются аномалии только одного типа.
Чем опасна данная патология? При небольшом размере конгломерата он может продолжительное время не проявлять себя, однако крупные образования очень опасны. Прежде всего риском разрыва, так как сосудистая стенка мальформации деформированная, истонченная. Вероятность такого исхода составляет до 4% в год, при этом повторное кровоизлияние наступает в 2 раза чаще. Летальный исход в случае разрыва – 1 случай из десяти, а стойкая инвалидизация наступает в половине из них. Если же помимо мальформации имеются аневризмы, смертность повышается.
Несмотря на то что заболевание достаточно редкое – 2 случая на 100 000 – из-за негативных последствий и высокой летальности ему уделяется особое внимание в неврологии.
Классификация
Сосудистая мальформация, находящаяся в головном мозге, может состоять только из вен, артерий либо быть комбинированной. Последний вариант – артериальновенозный – встречается чаще всего.

По типу строения церебральные АВМ подразделяются на:
- Рацемозные (составляют ¾ от общего количества) – разветвленный сосудистый конгломерат.
- Фистулезная – представляет собой массивный шунт между крупными сосудами.
- Кавернозная – скопление тонкостенных полостей, внешне напоминающее ягоды шелковицы (диагностируется в 11% случаев АВМ).
- Микромальформация – небольшое по размерам образование.
Среди изолированных выделяют венозную мальформацию, артериальную, телеангиоэктазию. Аномалии различают также по размеру. Диаметр малых не превышает 30 мм, средних – 60 мм, а крупные – это клубки больше 6 см. Для диагностики и лечения имеет значение локализация дефекта: в легких случаях они расположены вне функционально значимых зон, к которым относятся мозговой ствол, височные и затылочные доли, таламус, сенсомоторная кора, речевая область, центр Брока. Важен также характер дренирования, то есть наличие выхода в крупные вены.
Перечисленные параметры классификации важны для определения риска в случае операции. Каждый из них (локализация, тип дренирования, размер) оценивается по трехбалльной шкале, и в зависимости от суммы набранных баллов определяется операционный риск. Низкий – это 1, а пятерка означает повышенную техническую сложность вмешательства, высокую вероятность инвалидизации или летального исхода.
Причины
В большинстве случаев артериовенозная мальформация головного мозга – следствие нарушения формирования церебральной сосудистой сети во внутриутробном периоде. Генетический фактор не доказан, поэтому наследственность роли, предположительно, не играет. Негативное влияние на развитие системы мозгового кровообращения у плода оказывают хронические заболевания будущей матери, внутриутробные инфекции, повышение радиационного фона. Тератогенный эффект дают также прием некоторых препаратов, интоксикации, наличие у беременной вредных привычек (алкоголизм, наркомания, курение).
Частота кровоизлияний у детей с цереброваскулярной патологией данного типа невелика. Обычно заболевание впервые проявляется после достижения 20-летнего возраста. По мере взросления пациента риск разрыва образования возрастает. Приобретенные мальформации встречаются очень редко, манифестируя к 50 годам. Среди причин развития болезни выделяют атеросклеротические, склеротические изменения сосудистой стенки, а также черепно-мозговые травмы.
Симптомы
Симптоматика заболевания зависит от типа его протекания. Первый, геморрагический, наблюдается более чем в половине случаев (по статистике, до 70%). Он характерен для сосудистых мальформаций небольших размеров. Второй вариант клинических проявлений – торпидный – встречается при крупных и средних образованиях.

Мелкие конгломераты, характерные для этого типа протекания, могут не проявляться годами. Часто первым признаком заболевания становится разрыв дефектной стенки сосуда с последующим кровоизлиянием. Если артериовенозная аномалия дислоцируется в задней черепной ямке и имеет дренирующие вены, появляется такой клинический симптом, как артериальная гипертензия. В случае разрыва развивается симптоматика геморрагического инсульта:
- интенсивная головная боль;
- тошнота с приступами рвоты;
- парестезии, параличи, мышечная слабость;
- спутанность и потеря сознания;
- расстройства мозговой деятельности (координации, зрения, речи).
Перечисленные признаки свойственны субарахноидальному кровоизлиянию (кровотечение происходит между мозговыми оболочками). На его долю приходится почти половина от общего числа случаев. В остальных кровь изливается непосредственно в мозг с образованием гематом различной локализации. Наиболее опасны из них внутрижелудочковые. К общей симптоматике при внутримозговом кровоизлиянии присоединяются специфические симптомы, по которым можно определить пораженную область мозга.
В отличие от геморрагического, о наличии сосудистой мальформации можно судить еще до ее разрыва. Крупные и средние по размеру аномалии проявляются регулярными кластерными головными болями. Приступы могут длиться на протяжении 3 часов, на их фоне нередко развивается судорожный синдром. Еще одним характерным признаком может стать неврологический дефицит, свойственный для опухолей мозга.
В этом случае развиваются общемозговые симптомы: диффузные головные боли распирающего характера, расстройства психики и зрения, рвота, эпиприступы. По характеру эпилептических припадков и предшествующей им ауры можно достаточно достоверно установить местоположение мальформации. Когда она оказывает давление на близлежащие ткани и отдаленные структуры, к общемозговой симптоматике присоединяется очаговая. В зависимости от локализации могут наблюдаться нарушения когнитивных функций, парезы лицевых нервов, параличи конечностей и другие неврологические расстройства.

Отдельный вид врожденной цереброваскулярной патологии у детей, характеризующийся комплексом дефектов развития большой мозговой вены, включая шунтирование. Встречается достаточно редко, однако в большинстве случаев приводит к летальному исходу.
Единственный вид лечения – нейрохирургическая операция в первый год жизни. Основные симптомы определяются сразу после рождения у половины младенцев с данным типом АВМ: сердечная недостаточность, гидроцефалия. В последующем наблюдается отставание в психическом и физическом развитии.
Диагностика
До разрыва сосудистая мальформация геморрагического типа часто никак не проявляется и может быть обнаружена случайным образом. При торпидном течении заболевания поводом для обращения к неврологу служат головные боли, появление судорожного синдрома, очаговых признаков. На основании жалоб врач назначает консультацию нейрохирурга, который проводит комплексное обследование:
- электроэнцефалографию;
- эхоэнцефалографию;
- реоэнцефалографию;
- КТ и МРТ;
- церебральную ангиографию.
Компьютерная и магнитно-резонансная томография в случае патологии торпидного типа может оказаться неинформативной. Для подтверждения диагноза предпочтительна ангиография с использованием контрастного вещества. При разрыве весь комплекс диагностических мероприятий проводится экстренно, наибольшей информативностью при этом обладает МРТ.

Как лечится мальформация
Лечение аномалии до ее разрыва сводится к исключению конгломерата из кровотока. Выполняется эта задача одним из трех методов: эмболизацией АВМ головного мозга, транскраниальным или радиохирургическим удалением. Методика подбирается с учетом всех операционных рисков, величины и локализации образования.
Операция проводится по показаниям также после разрыва, когда состояние пациента стабилизируется. На остром этапе возможно только удаление гематомы. Комбинированное вмешательство (экстракция сгустка и иссечение АВМ) показано при небольших размерах образования.
Выполняется транскраниально после трепанации черепа, если объем сосудистой мальформации не превышает 100 мл. Применяется при неглубоком залегании конгломерата вне функционально значимых областей мозга. В ходе операции приводящие сосуды перекрываются методом коагуляции, конгломерат выделяется, отводящие вены перевязываются, АВМ иссекается полностью.
Классическое удаление в большинстве случаев гарантирует полное выздоровление, однако требуется прием ноотропов с ангиопротекторами в восстановительном периоде. Обязательно систематическое наблюдение у врача, поскольку вероятны осложнения – инсульты.
Менее травматичная методика лечения, направленная не на удаление, а на окклюзию цереброваскулярной аномалии. С помощью микрокатетера, введенного в разрез бедренной артерии, в мальформацию вводят специальный сополимер, склеивающий сосуды. Данный способ используется только в том случае, когда имеются приводящие сосуды, доступные для катетеризации.
Кроме того, эмболизация проводится в несколько этапов, а полной окклюзии удается добиться только у трети пациентов. Поэтому часто эта манипуляция проводится в качестве подготовительной перед хирургическим иссечением. Предварительное склеивание части сосудов уменьшает риск операционных кровотечений и осложнений в послеоперационном периоде.
Как и классическая хирургическая операция, позволяет полностью удалить аномалию (однако размер ее не должен превышать 3 см). Этот способ используется, когда транскраниальный доступ к сосудистой мальформации мозга затруднен, а также нет возможности провести эмболизацию. Операция представляет собой часовое облучение пораженной зоны узконаправленным излучением. После этого происходит постепенное склерозирование АВМ в течение нескольких лет.
Недостатком радиохирургического лечения является долго ожидание полного закрытия сосудов, поскольку сохраняется вероятность разрыва. Поэтому современные методики чаще всего состоят из разных типов операций. Например, сначала делается частичная эмболизация, а затем АВМ удаляется хирургически.
Последствия и прогнозы
Наиболее вероятный исход мальформации – это ее разрыв со всеми специфическими симптомами и последствиями геморрагического инсульта. Степень инвалидизации, вероятность летального исхода зависят от объема и локализации кровоизлияния. Повторные разрывы повышают процент смертности. Однако есть возможность дожить до преклонных лет без хирургического вмешательства, что наблюдается примерно в половине случаев АВМ.
Если появляются характерные мозговые симптомы в виде головных болей, эпиприступов, обращение к неврологу и начало лечения помогут избежать осложнений. Каков процент выздоровления после операции? Радиохирургическое и классическое удаление – 85%, эмболизация – около 30%. В комбинации эти методики более эффективны и дают почти стопроцентный результат. Из послеоперационных осложнений наиболее вероятным является инсульт.
Артериовенозная мальформация (АВМ) головного мозга – это локальный дефект архитектоники внутричерепных сосудов, при котором формируется беспорядочное соединение между артериями и венами с образованием извитого сосудистого клубка. Патология возникает вследствие ошибки морфогенеза, а потому в основном является врожденной. Может быть одиночной или распространенной.
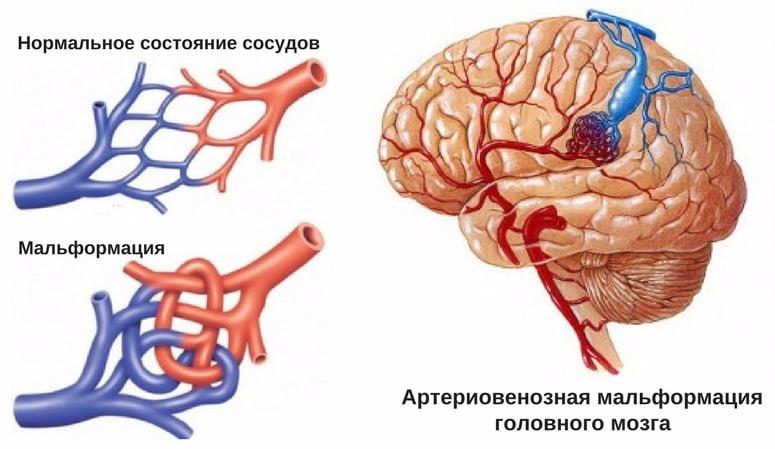
При мозговой АВМ кровоток осуществляется аномально: кровь из артериального бассейна прямиком, обходя капиллярную сеть, перебрасывается в венозную магистраль. В зоне мальформации отсутствует нормальная промежуточная капиллярная сеть, а связующий узел представлен фистулами или шунтами в количестве 1 и более единиц. Стенки артерий дегенерированы и не имеют надлежащего мышечного слоя. Вены, как правило, расширены и истончены по причине нарушенной ауторегуляции мозгового кровотока.
АВМ головного мозга, как и аневризмы, опасны внезапным внутримозговым кровоизлиянием, которое возникает вследствие разрыва стенки патологического сосуда. Разорвавшаяся мальформация чревата ишемией мозга, отеком, гематомой, прогрессией неврологического дефицита, что не всегда для больного заканчивается благополучно.
Статистика заболеваемости и последствий патологии
Артериовенозная мальформация в структуре всех патологий с объемными образованиями в тканях головного мозга в среднем составляет 2,7%. В общей статистике острых нетравматических геморрагий в субарахноидальное пространство, 8,5%-9% случаев кровоизлияний происходят по причине мальформаций. Инсультов головного мозга – 1%.
Встречаемость заболевания происходит со следующей средней частотой в год: 4 случая на 100 тыс. населения. Некоторые зарубежные авторы указывают другую цифру – 15-18 случаев. Несмотря на врожденную природу развития, клинически проявляется только у 20%-30% детей. Причем возрастной пик обнаружения АВМ ГМ у детей приходится на младенчество (≈13,5%) и возраст 8-9 лет (столько же %). Считается, что у ребенка с таким диагностированным сосудистым нарушением риски разрыва гораздо выше.
По статистике, мальформации проявляют себя по большей мере в возрасте 30-40 лет, поэтому диагностируются чаще у людей именно этой возрастной группы. Заболевание обычно протекает скрыто в течение десятков лет, чем и объясняется такая тенденция его определения далеко не в детские годы. Половой закономерности в развитии церебральных АВМ у мужского и женского пола пациентов не обнаружено.
При наличии мальформации ГМ вероятность разрыва составляет от 2% до 5% в год, с каждым последующим годом риски увеличиваются. Если кровоизлияние уже состоялось, риск его повторного рецидива существенно возрастает, вплоть до 18%.
Летальные исходы из-за внутричерепного кровоизлияния, которое часто является первым проявлением болезни (в 55%-75% случаев), случаются у 10%-25% пациентов. Смертность вследствие разрыва, согласно исследованиям, больший процент имеет у детей (23%-25%), чем у взрослых людей (10%-15%). Инвалидизация от последствий заболевания отмечается у 30%-50% больных. Примерно к 10%-20% пациентов возвращается полноценное или приближенное к норме качество жизни. Причина такой грозной тенденции заключается в поздней диагностике, несвоевременном получении квалифицированной медицинской помощи.
В какой части головы локализируются АВМ головного мозга?
Распространенная локализация артериовенозной аномалии – это супратенториальное пространство (верхние отделы мозга), проходящее над палаткой мозжечка. Чтобы было понятнее, изъяснимся проще: сосудистый дефект примерно в 85% случаев обнаруживается в больших полушариях. Преобладают поражения сосудистых звеньев теменной, лобной, затылочной, височной долей больших полушарий.
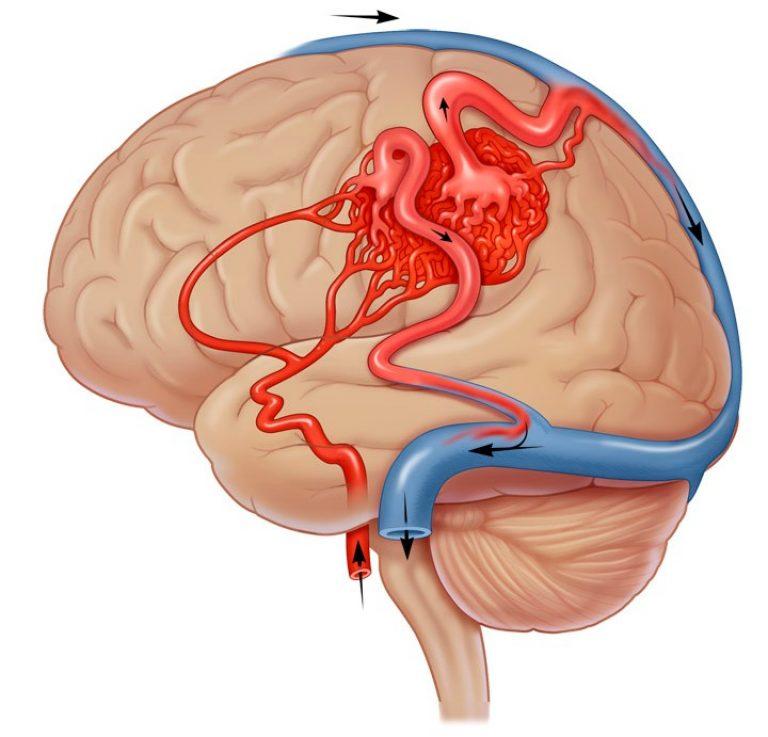
В целом, АВМ могут располагаться в любом полюсе головного мозга, причем как в поверхностных частях, так и глубинных слоях (таламусе и др.). Достоверно определить точную локализацию очага возможно только после прохождения аппаратного исследования с возможностями визуализации мягких тканей. К базовым принципам диагностики относят МРТ и метод ангиографии. Эти методы позволяют качественно оценить порядок ветвления артерий и построение вен, их соединение между собой, калибр ядра АВМ, афференты артерий, дренирующие вены.
Причины развития артериовенозного порока и симптомы
Заболевание является врожденным, поэтому анормальная закладка сосудов в определенных зонах мозга происходит в ходе внутриутробного периода. Достоверные причины развития патологии до текущего момента так и не установлены. Но, по словам специалистов, на аномальное строение сосудистой системы ГМ у плода предположительно могут способствовать негативные факторы в течение беременности:
- получение организмом матери высоких доз радиации;
- внутриутробные инфекции, передающиеся в дородовом периоде от матери к ребенку;
- хронические или острые интоксикации;
- курение и прием алкогольных напитков;
- наркотические средства, в том числе из ряда медикаментов;
- лекарственные препараты, обладающие тератогенным действием;
- хронические болезни у беременной в анамнезе (клубочковый нефрит, диабет, бронхиальная астма, пр.).
Специалисты также полагают, что в формировании порока может играть роль и генетический фактор. Наследственность до недавнего времени не воспринималась как причина патологии серьезно. Сегодня же все больше поступает сообщений о причастности и данного фактора. Так, в ряде случаев у кровных родственников больного определяются аналогичного типа сосудистые пороки. Предположительно их вызывает передающаяся по наследству генная мутация, затрагивающая хромосому 5q, локус СМС1 и RASA1.
- шум в ушах (звон, гул, шипение и т.п.);
- частые головные боли;
- судорожный синдром, который схож с эпилептическими приступами;
- неврологические симптомы (парестезии, ощущения онемения, покалывания, вялость и апатия, пр.).
Клиническая картина при разрыве АВМ подобна всем типам внутричерепных кровоизлияний:
- резкое появление сильной головной боли, быстро прогрессирующей;
- головокружение, спутанность сознания;
- обмороки, вплоть до развития комы;
- тошнота, рвота;
- выпадение чувствительности половины тела;
- нарушение зрения, слуха;
- экспрессивная афазия, дизартрия (нарушения произношения);
- быстро нарастающий неврологический дефицит.
У детей заболевание зачастую проявляется отставанием в психическом развитии, задержкой речевых функций, эпиприступами, симптомами сердечной недостаточности, когнитивными нарушениями.
Виды церебральных мальформаций венозно-артериального русла
Патологические образования принято различать по топографо-анатомическому признаку, гемодинамической активности, размерам. Первый параметр характеризует место расположения мальформации в головном мозге, отсюда происходят их названия:
- поверхностные АВМ – сосредоточены в коре больших полушарий мозга (на поверхности мозга) и прилежащих структурах белого вещества;
- глубинные АВМ – локализуются в глубине мозговых извилин, базальных ганглиях, внутри желудочков, в структурах ствола ГМ.
По гемодинамической активности выделяют мальформации:
- активные – к ним причисляют смешанного вида АВМ ГМ (самая частая разновидность, при которой обнаруживается частичная деструкция капилляров) и фистулезного типа (артерия прямо переходит в вену, капиллярная сеть полностью разрушена);
- неактивные – капиллярные (телеангиоэктазии), венозные, артериовенозные кавернозные.
Поражение также оценивается по размерам, учитывается диаметр только клубка мальформации. При диагностике размеров используют следующие наименования АВМ:
- микромальформации – менее 10 мм;
- малые – от 10 мм до 20 мм;
- средние – 20-40 мм
- большие – 40-60 мм
- гигантские – более 6 см в диаметре.
Для предупреждения тяжелой геморрагии и связанных с ней необратимых осложнений крайне важно выявить и устранить очаг в ближайшее время, до разрыва. Почему? Объяснение куда более убедительное – при разрывах слишком большой процент людей погибает (до 75% пациентов) от обширного кровоизлияния, несопоставимого с жизнью.
Необходимо понимать, что сосуды АВМ слишком подвержены прорывам, так как они серьезно истощены на почве ненормального строения и нарушенного тока крови. Одновременно с этим, крупные порочные образования сдавливают и повреждают окружающие мозговые ткани, что несет дополнительную угрозу состоятельности функций ЦНС. Поэтому, если диагноз подтвержден клинически, оттягивать с лечением ни в коем случае нельзя.
Методы лечения мальформаций сосудов головного мозга
Терапия заключается в полной резекции или полноценной облитерации сосудистого дефекта хирургическим путем. Существует 3 вида высокотехнологичных операций, которые применяются в этих целях: эндоваскулярное лечение, стереотаксическая радиохирургия, микрохирургическое вмешательство.
В определенных ситуациях невозможно сразу приступить к прямой микрохирургии ввиду высоких интраоперационных рисков, особенно при АВМ больших размеров. Или же другой вариант: ангиома после стереотаксии или катетерной эмболизации лишь частично компенсирована, что крайне плохо. Поэтому иногда целесообразно обращаться к поэтапному лечению, используя последовательную комбинацию нескольких ангионейрохирургических методов.
Где лучше оперироваться и цены операции
Грамотно спланированный алгоритм лечебных действий поможет полностью удалить сосудистый конгломерат не в ущерб жизненно важным тканям. Адекватность терапии с учетом принципа индивидуальности убережет от прогрессии неврологических отклонений, возможного раннего рецидива со всеми вытекающими последствиями.
Оперировать высший орган ЦНС, который отвечает за множество функций в организме (двигательные способности, память, мышление, речь, обоняние, зрение, слух и пр.), следует доверять мирового уровня нейрохирургам. Кроме того, медучреждение должно быть снаряжено широкой базой высокотехнологичного интраоперационного оборудования передового образца.
В зарубежных странах с высокоразвитой нейрохирургией услуги стоят дорого, зато там, что называется, возвращают пациентов к жизни. Среди популярных направлений, одинаково продвинутых в хирургии головного мозга, выделяют Чехию, Израиль и Германию. В чешских клиниках цены на медицинскую помощь по поводу артериовенозных мальформаций самые низкие. Невысокая стоимость, совершенная квалификация чешских врачей-нейрохирургов сделали Чехию самым востребованным направлением. В это государство стремятся попасть не только пациенты из России и Украины, но и Германии, Израиля, других стран. И коротко о ценах.
Читайте также:


