Эпилепсия со сложными парциальными приступами что это

Суть эпилепсии состоит в том, что у нервных импульсов головного мозга нарушается проводимость. Нейронные связи в головном мозге больного нарушаются. В результате человека мучают эпилептические припадки различного вида и происхождения.
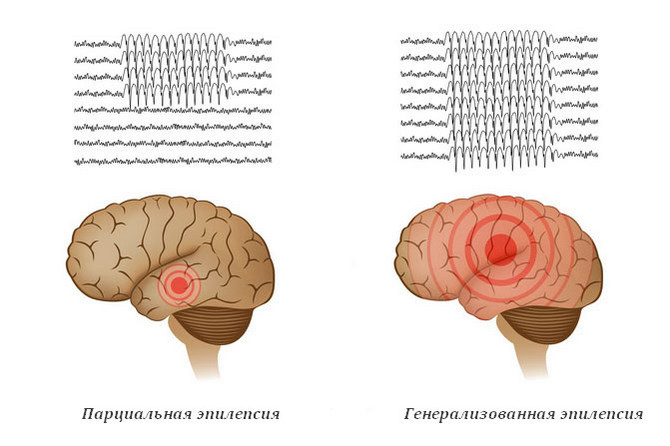
У парциальной эпилепсии есть свои особенности, если генерализованная форма затрагивает в мозгу оба полушария, то парциальная становится результатом поражения лишь отдельных его участков.
Провоцирующие факторы
Большинство невропатологов считает, что причиной парциальной эпилепсии может стать комплекс разных факторов. Основной же причиной считается генетическая предрасположенность. Именно поэтому первые симптомы заболевания проявляются в детстве или в подростковый период.
Причиной парциальных приступов эпилепсии могут стать такие факторы:
- новообразования, которые появились в головном мозге (они могут быть как доброкачественными, так и злокачественными);
- абсцессы, гематомы, кисты;
![]()
- всевозможные изменения сосудов: мальформации, аневризмы;
- нарушение процесса кровообращения головного мозга (например, при инсульте, ишемии и других патологиях);
- проникновение нейроинфекции (сифилис, энцефалит, менингит и др.);
- врождённые патологические изменения в нервной системе;
- различные травмы головы.
Эти факторы могут спровоцировать появление эпилепсии или усугубить припадки. Под действием какого-либо из перечисленных факторов в определённой зоне головного мозга нейроны начинают подавать патологические сигналы с изменённой интенсивностью.
Со временем это негативно влияет на все клетки, которые окружают патологическую зону. Это провоцирует развитие эпилептических припадков.
Локализация нарушения в области мозга
Классификация парциальной эпилепсии основана на выявлении в головном мозге области с повышением активности в период приступа. Кстати, картина конкретного припадка во многом будет определяться местонахождением очага патологической возбудимости нейронов.
Возможная локализация очага:
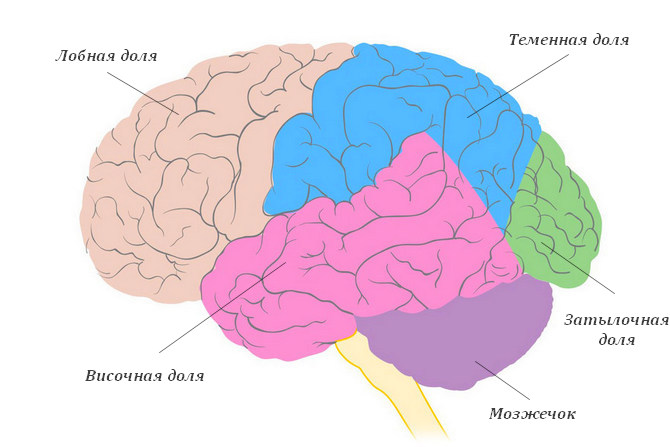
- Височная. Это самый распространённый тип парциальной эпилепсии (около 50% всех случаев заболевания провоцирует именно патологическая активность нейронов в височной зоне).
- Лобная. Заслуженно занимает второе по частотности случаев место (24-27%).
- Затылочная (около 10% всех больных данной формой эпилепсии).
- Теменная. Встречается реже всего (1%).

Как же определить точную локализацию очага? Сейчас это сделать очень просто. Поможет проведение ЭЭГ (электроэнцефалограммы).
Диагностика чаще всего проводится в тот период, когда больной находится в покое или спит (полисомнография). Но самый точный результат даёт ЭЭГ непосредственно во время очередного приступа. Дождаться его практически невозможно. Потому приступ провоцируют введением специальных препаратов.
Виды приступов и их симптоматика
Парциальная эпилепсия у каждого больного проявляется в сугубо индивидуальных приступах. Но есть принятая классификация основных их типов. При простых парциальных приступах сознание больного сохраняется полностью или же частично. Такое состояние имеет разные формы проявления:
Примерно у трети больных наблюдаются сложные парциальные припадки, при которых человек теряет сознание. Такие больные зачастую вполне осознают происходящее, но не способны говорить, отвечать на поставленные вопросы.
Часто после очередного приступа у больного наблюдается явление амнезии. Он забывает всё, что происходило.
Симптомы сложных парциальных приступов:
Рассмотрим проявление каждого вида заболевания более подробно.
Поражение лобных долей мозга
Парциальная эпилепсия в лобных долях имеет характерные симптомы:
- простые приступы;
- сложные приступы;
- вторичные генерализованные пароксизмы;
- комбинация этих приступов.
Длятся припадки по 30-60 секунд, часто повторяются. Можно наблюдать их серийность. Зачастую они случаются ночью. У 50% больных припадок начинается без ауры перед его началом.
У лобной эпилепсии есть свои особенности:
- припадки достаточно непродолжительны (до 1 мин);
- после окончания сложных приступов наблюдается минимум спутанности сознания;
- очень быстро наступают вторичные приступы;
- часто можно наблюдать двигательные нарушения (нехарактерные автоматические жесты, топтание на одном месте);
- в начале припадка автоматизмы встречаются очень часто;
- больной часто падает.
Формы лобной эпилепсии:
- Моторная. Проявляется в форме судорог в конечностях, ауры перед приступом, может наступить паралич Тодда, часто случается генерализация вторичная.
- Передняя (фронтополярная). Проявляется в форме мучительных воспоминаний, меняется чувство времени, наплывают мысли, часто случаются провалы в памяти.
- Цингулярная. Характерны гиперемия области лица, повышение моторики, моргание, состояние аффекта.
- Дорсолатеральная. Больной поворачивает глаза, голову и даже туловище в одну сторону, на время приступа теряет дар речи, часто бывает вторичная генерализация.
- Орбитофронтальная.
- Оперкулярная.
- Дополнительная моторная зона.
Височная форма нарушения
Височная парциальная эпилепсия проявляется в таких приступах:
- простых;
- сложных;
- вторичных генерализованных;
- их комбинации.
Очень часто при височной форме наблюдаются сложные парциальные приступы с автоматизмами и расстроенным сознанием.
Очень часто перед приступами в случае височной формы больной ощущает ауру:
- обонятельную;
![]()
- вкусовую;
- зрительную;
- соматосенсорную;
- вегетативно-висцеральную;
- слуховую;
- психическую.
Виды височной эпилепсии:
Больных с затылочной формой эпилепсии мучают зрительные галлюцинации, нарушение поля зрения, дискомфорт в глазных яблоках, искривления (девиации) шеи, у них появляется частое моргание.
Комплекс терапевтических мероприятий

Парциальная эпилепсия – заболевание неизлечимое. Суть лечения сводится к уменьшению приступов. Для достижения ремиссии назначают противоэпилептические препараты (Карбамазепин (стандартный препарат от всех возможных форм эпилепсии), Ламиктал, Депакин, Топирамат).
Чтобы получить максимальный результат, врач может комбинировать препараты. Если медикаментозное лечение не срабатывает, выполняют нейрохирургическую операцию.
К операции прибегают лишь в том случае, если все способы консервативного лечения не принесли успеха, а больной страдает от частых припадков.
Выполняется трепанация черепа в той зоне, которая стала причиной эпилепсии. Нейрохирург аккуратно иссекает всё, что раздражает кору мозга – оболочки, которые изменены рубцами, экзостозы. Такая операция называется менингоэнцефалолиз.
Реже выполняется операция по Хорсли. Её методику разработал английский нейрохирург Хорсли ещё в 1886 году. При этом вычерпываются пораженные корковые центры.
Если парциальные приступы эпилепсии провоцируют именно рубцы на веществе или оболочках мозга, то результаты такой операции не приносят желаемого результата.
Когда устранено раздражающее влияние рубцов на мозг, припадки на время могут прекратиться. Но очень быстро в зоне проведения операции вновь образуются рубцы, причём ещё массивнее предыдущих.
После операции Хорсли может наступать монопаралич той конечности, у которой были удалены двигательные центры. При этом припадки прекращаются. Со временем паралич проходит, его сменяет монопарез.
Навсегда у больного остаётся некоторая слабость в этой конечности. Чаще всего со временем припадки вновь появляются. Поэтому хирургическое вмешательство не является методом первого выбора при парциальной эпилепсии. Предпочтительно консервативное лечение.
Суть профилактики всех видом эпилепсии состоит в следующем:
- следует избегать черепно-мозговых травм;
- следует избегать интоксикаций;
- необходимо вовремя лечить инфекционные заболевания;
- не стоит заводить детей, если от эпилепсии страдают оба родителя (это в разы увеличивает риск развития заболеваний у их детей).
Эпилепсия – хроническое неврологическое заболевание, характеризующееся возникновением судорожных и бессудорожных приступов у детей и взрослых. Врачи выделяют несколько форм патологии в зависимости от распространенности клинических проявлений. Генерализованная эпилепсия связана с выраженными приступами, затрагивающими все тело, а при парциальной форме мышечные сокращения локализуются в определенной части тела.
Для выявления патологии используют электроэнцефалографию, МРТ и другие диагностические процедуры. Лечение первичной и симптоматической парциальной эпилепсии основывается на применении лекарственных противосудорожных препаратов.
Причины возникновения

Все случаи парциальной эпилепсии принято делить на два типа: первичные и вторичные. Первичная или криптогенная парциальная эпилепсия развивается у людей, не имеющих органические изменения в структурах головного мозга. Врачи считают, что развитие эпилептических приступов связана с наследственностью, т. е. у человека имеются гены, обуславливающие повышенную возбудимость нервных клеток в ЦНС. Вторичная форма патологии характеризуется развитием на фоне органического поражения головного мозга. В этом случае у больного могут быть выявлены следующие патологии:
- доброкачественные или злокачественные новообразования, локализованные в области коры больших полушарий;
- объемные образования в ЦНС: киста, абсцесс, гематома и др.;
- сосудистые аневризмы или мальформации;
- очаги глиоза после нарушений мозгового кровообращения, в том числе, транзиторных ишемических атак и инсульта;
- черепно-мозговые травмы;
- нейроинфекция – энцефалит, менингит и т. п.;
- врожденные аномалии строения структур головного мозга.
Подобные патологические процессы обуславливают механическое сдавление, либо повреждение нервных клеток. Нейроны при этом имеют повышенную возбудимость и отвечают даже на слабые раздражители, приводя к формированию эпилептического очага в головном мозге. Распространяющееся возбуждение в коре больших полушарий обуславливает возникновение симптомов.
Виды парциальной эпилепсии
Важнейшая классификация парциальной эпилепсии основывается на локализации эпилептогенного очага. Она определяет клинические проявления болезни, что позволяет повысить точность и своевременность диагностики. При проведении электроэнцефалографии (ЭЭГ) возможны следующие варианты патологии:
- височный — встречается у каждого 2-го пациента с заболеванием (считается, что нейроны в височной коре проявляют повышенную электрическую активность и у здоровых людей);
- лобный тип парциальной эпилепсии выявляется у 25% больных;
- затылочный — у 10% пациентов;
- теменной вариант выявляется менее чем у 1% больных.
Отдельно выделяют мультифокальную форму, характеризующуюся возникновением множественных эпилептогенных очагов. В процессе развития заболевания и лечения, их локализация может меняться.
Симптоматика и классификация приступов
Все типы приступов при парциальной форме эпилепсии разделяют на два типа: простые и сложные. Простые характеризуются сохранением сознания. При этом возможные различные двигательные и немоторные проявления. Сложные парциальные припадки отличаются от простых нарушениями сознания различной степени выраженности.
Простой парциальный эпиприпадок проявляется:
- возникновением легких сокращений отдельных мышц на нижних или верхних конечностях, а также лице, при этом больной ощущает парестезии (чувство бегающих “мурашек”) на коже;
- непроизвольным поворотом взгляда или головы в сторону;
- повышенным слюноотделением;
- появлением на лице гримас или бессознательного жевания;
- прерыванием речи при разговоре (во время приступа);
- простыми галлюцинациями в виде вспышек света, неприятных вкусовых ощущений и пр.;
- болевыми ощущениями в области живота, а также изжога.
Простые эпилептические припадки встречаются у 30% людей с парциальной фокальной эпилепсией. Во всех остальных случаях развивается сложный приступ, сопровождающийся потерей сознания.
Говоря об эпилепсии и о том, как проявляется сложный парциальный приступ, врачи отмечают следующие характерные проявления:
- больные испытывают повышенную тревожность, отмечают появление страха смерти;
- возникающее состояние заторможенности может объясняться пациентом своей задумчивостью, концентрацией на недавно произошедших событиях;
- характерно появление чувства “дежавю”, человек рассказывает о том, что уже был в этом месте в идентичной ситуации, несмотря на то, что подобное бывает полностью невозможно;
- возникновение двигательных автоматизмов в виде навязчивых движений;
- после окончания припадка возможна амнезия, характеризующаяся отсутствием воспоминаний о приступе.
Считается, что парциальная эпилепсия — доброкачественная по течению патология, которая хорошо поддается терапевтическому лечению. Однако у некоторых больных отмечается развитие генерализованных приступов на фоне фокальных эпилептических припадков.
Помимо типа эпилептического приступа на симптоматику заболевания влияет локализация эпилептогенного очага в коре больших полушарий. Пациентам следует помнить, что если припадок имеет мультифокальный тип, то клинические проявления не позволяют сразу указать на расположение патологического очага.
Лобные доли
Длительность эпилептического приступа при лобной локализации эпилептогенного очага – до 1 минуты. В редких случаях возможно их серийное возникновение с короткими интервалами. Очень часто возникают в ночное время и не сопровождаются аурой, в отличие от генерализованных судорог. Лобная эпилепсия имеет ряд особенностей:
- короткая продолжительность;
- нарушения сознания выражены слабо;
- характерны двигательные автоматизмы, например, расстегивание и застегивание пуговиц, вращение ручки в руках и др.;
- из-за вовлечения в процесс моторной коры пациент часто падает в начале приступа.
Помимо классической моторной формы в виде судорожных сокращений мышц рук, ног или лица, существуют передние, цингулярные и дорсолатеральные варианты эпиприступа. При передней или фронтополярной форме, пациент ощущает мучительные воспоминания, неконтролируемый наплыв мыслей и нарушения чувства времени и пространства. Цингулярная форма проявляется покраснением лица, частым морганием и потерей контроля над своими действиями. При дорсолатеральном типе припадка пациент бессознательно поворачивает голову и взгляд в одну сторону. При этом у него пропадает способность говорить.
Височная эпилепсия
Характерная черта – развитие сложных парциальных припадков, сопровождающихся нарушениями сознания и автоматизмами различной степени выраженности. При височной эпилепсии характерно наличие обонятельной, зрительной, соматосенсорной, слуховой и других типов ауры. В зависимости от локализации очага в височной коре, выделяют палеокортикальный и латеральный вариант патологии.
Латеральная форма болезни сопровождается речевыми, зрительными и слуховыми нарушениями. У больных часто возникают зрительные и слуховые галлюцинации. При палеокортикальном варианте пациент застывает на одном месте. Взгляд при этом неподвижен и фиксирован в одной точке. Двигательная активность сохраняется даже при исчезновении сознания. Для палеокортикальной формы характерны височные синкопе – потери сознания без развития судорожных явлений.
Последствия болезни
Несмотря на благоприятный прогноз при комплексном лечении парциальной эпилепсии, заболевание может стать причиной острых и хронических осложнений. Острые изменения психики проявляются возникновением у больного различных типов дисфории – от чувства тревоги и тоски до эпилептического психоза.
Хронические последствия для психической сферы пациента следующие:
- возникновение назойливости по отношению к окружающим;
- выраженный эгоцентризм с постепенным сужением круга интересов;
- педантизм и патологическая обстоятельность, часто мешающие больным заниматься каким-либо делом, в том числе, профессиональной деятельностью.
Возможность перехода парциального приступа в генерализованный обуславливает повышенный риск возникновения эпилептического статуса – потерей сознания и выраженными судорогами, без “светлых” промежутков между ними. В отсутствии лечения, эпилептический статус может стать причиной тяжелого органического и функционального поражения структур головного мозга.
Диагностика патологии
Выявлением и лечением парциальной эпилепсии занимается врач-невролог или эпилептолог. Диагностика начинается с клинико-психопатологического исследования, включающего в себя сбор жалоб, анамнеза заболевания и особенностей когнитивной сферы пациента. Врачу важно установить факт органического поражения ЦНС в прошлом: черепно-мозговые травмы, нейроинфекции, опухолевые очаги и пр. Это позволяет выставить диагноз симптоматической эпилепсии, имеющий особенности своего лечения. Оценке подлежит память, способность к вниманию, речь, интеллект, ориентировка в личности, времени и месте, а также эмоционально-волевая сфера. При необходимости проводится консультация с психиатром.
Уточнение диагноза, а также локализации эпилептогенного очага, проводится при помощи функциональных методов исследования:
- ЭЭГ (электроэнцефалография) – наиболее распространенная процедура для выявления патологии. Прибор считывает электрическую активность отделов головного мозга и позволяет выявить ее нарушения. При подозрениях на эпилепсию, помимо стандартной процедуры проводится ЭЭГ с раздражителями: световое воздействие, гипервентиляционная проба и др.
- При бессудорожных и простых приступах, снятие ЭЭГ при посещении больным лечебного учреждения недостаточно для выставления диагноза. В связи с этим, пациенту проводят ЭЭГ-мониторинг. Электроэнцефалография проводится в течение нескольких часов при дополнительной видеосъемке человека.
- Компьютерную томографию используют при наличии в анамнезе черепно-мозговой травмы, а также подозрении на опухолевое поражение головного мозга. Магнитно-резонансное исследование показано для выявления сосудистых мальформаций, новообразований небольшого размера, последствий инсульта и др.
- Кортикальная дисгенезия и поверхностные очаги повреждения нервной ткани, не отображающиеся на КТ и МРТ, могут быть выявлены при проведении ядерно-магнитно-резонансного исследования. Подобная процедура доступна в крупных центрах ядерной медицины.
- Для оценки состояния кровеносных сосудов проводят реоэнцефалографию, ангиографию и МРТ с контрастными веществами.
Комплексный подход к диагностике позволяет уточнить природу развития патологии, так как это влияет на выбор лечения. Важно отметить, что интерпретировать результаты должен врач. Самостоятельные попытки постановки диагноза часто приводят к прогрессированию эпилептической патологии и развитию ее осложнений.
Подходы к терапии
Основной метод лечения парциальной эпилепсии – медикаментозный при дополнительной психотерапевтической поддержке. При выявлении вторичного характера болезни проводится терапия основного заболевания. Если у пациента имеется опухоль, сосудистые мальформации, кисты и другие объемные образования в головном мозге, необходимо нейрохирургическое их удаление.
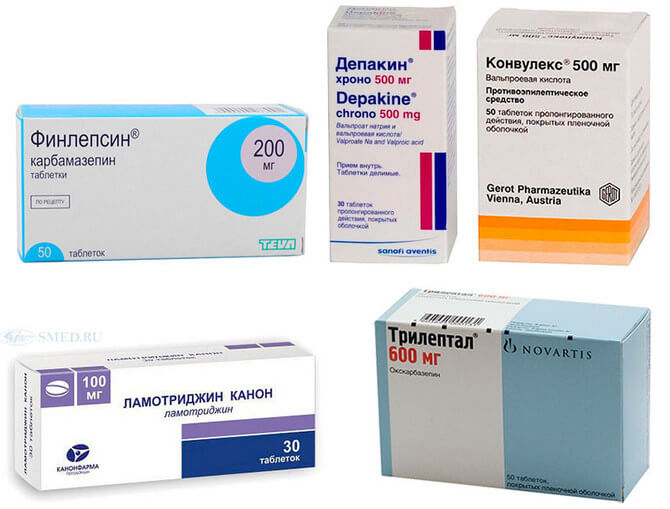
Медикаменты назначаемые при парциальной эпилепсии
Фокальная форма эпилепсии чаще всего лечится амбулаторно, так как больной не нуждается в госпитализации в стационар после постановки диагноза. Пациенту назначают различные антиконвульсанты, позволяющие избежать развития повторных эпилептических приступов. Терапию всегда начинают с одного препарата, так как парциальный тип патологии хорошо отвечает на применение медикаментов данной группы. Прием двух и более антиконвульсантов не рекомендуется, в связи с их негативным влиянием на когнитивную и психическую сферу человека. Предпочтение отдают следующим препаратам:
- Депакин, Конвулекс и другие вальпроаты. Помимо противосудорожного эффекта, снижают степень тревоги больного и нормализуют его настроение. Рекомендуются к применению при наличии изменений в эмоционально-волевой сфере.
- Финлепсин и Карбамазепин устраняют эпиприступы, а также улучшают настроение и повышают психическую активность. Используются у большинства групп пациентов. Карбамазепин не следует использовать у больных с абсансами.
- Ламотриджин – классический препарат, воздействующий на обратный захват серотонина. Дополнительно обладает антидепрессивной активностью. При длительном использовании улучшает когнитивные функции пациентов и прогноз для больного.
- Трилептал – препарат выбора в случаях использования медикаментов для лечения сопутствующих патологий. В отличие от вышеуказанных средств не вступает во взаимодействие с другими препаратами.
- Леветирацетам относится к современным лекарственным препаратам для лечения парциальной эпилепсии. Обладает выраженной противосудорожной и нейропротективной активностью. Рекомендуется в качестве первой линии терапии у больных с первично или повторно диагностированной эпилепсией, в том числе в пожилом возрасте и у женщин детородного возраста.
При наличии выраженных психических и когнитивных отклонений возможно назначение ноотропов (Пирацетам, Глицин), антидепрессантов (Флуоксетин, Амитриптилин), нормотимиков (соли лития) и других средств. При использовании нескольких типов психотропных препаратов, врач учитывает их лекарственное взаимодействие.
Помимо медикаментозного лечения, всем больным показана психотерапия. Опытный специалист помогает страдающим повысить уровень качества жизни и улучшить его адаптацию в обществе.
Длительность терапии зависит от количества выявленных приступов. При единичном эпиприпадке терапия должна продолжаться 2 года до ее полной отмены. При 2 приступах, длительность увеличивается до 5 лет. При трех и более – пожизненно.
Профилактика
Специфической профилактики нет. Врачи выделяют ряд общих рекомендаций, направленных на повышение качества жизни и здоровья:
- Нормализовать рацион питания с исключением из него жирной, копченой, соленой пищи. Следует увеличить потребление овощей, фруктов, орехов и нежирных сортов мяса.
- Увеличить физическую активность за счет посещения бассейна, тренажерного зала, езды на велосипеде, бега и пр.
- Исключить вредные привычки.
- При наличии соматических и неврологических заболеваний своевременно обращаться за медицинской помощью и следовать назначением лечащего врача.
Парциальная эпилепсия в отличие от генерализованной формы имеет благоприятный прогноз. Выявление болезни после первого приступа и комплексная терапия, включающая в себя лекарственные препараты, позволяет контролировать течение заболевания и предупредить повторные эпиприпадки. Больным ни в коем случае не следует заниматься самолечением, так как это чревато развитием генерализованных судорог и осложнений.

Парциальную эпилепсию относят к психоневрологическим заболеваниям, для которой характерно хроническое течение с появлением в одном из участков мозга повышенной электронной активности нейронов.
Болезнь подробно описана в работе английского невролога Джексона, в результате чего получила неофициальное название джексоновской эпилепсии.
Данная форма болезни может начаться в любом возрасте, но максимальный пик заболеваемости приходится на возраст до 7-10 лет. В мозге происходят структурные нарушения, которые легко диагностировать на ЭЭГ.
Особенности и код по МКБ-10

Парциальная эпилепсия имеет код по МКБ-10 G40.
Если болезнь протекает с простыми припадками, которые не изменяют сознания — код G40.1.
Если наблюдаются комплексные судорожные припадки с изменением сознания и переходящие во вторично генерализированные — код G40.2.
Для данного заболевания характерны приступы, которые на начальном этапе затрагивают одну группу мышц, а затем последовательно распределяются в определенном порядке на другие участки.
Больной при этом не теряет сознания, не кричит, не прикусывает языка, не происходит самопроизвольного мочеиспускания или сна после припадка.
После приступа наблюдается паралич конечностей, которые были задействованы или временный парез. Все судороги начинаются в полном сознании, а помрачение приходит поздней.
Поэтому часто больной может самостоятельно купировать приступ, удерживая конечность, с которой начались судороги.
Для парциальной эпилепсии характерны нарушения чувствительности и болезненные ощущения в определенных участках. При диагностике недуга в большинстве случаев врачу довольно сложно выявить органические патологии. Поэтому за пациентом ведут динамическое наблюдение.
Формы заболевания
Могут наблюдаться простые или сложные припадки. При простых судороги наблюдаются в определенных частях тела. Происходит ритмичное сокращение мышц, с пеной или с обильным слюноотделением. Приступ длится менее 5 минут.
Если сенсорные приступы, наблюдаются зрительные, слуховые или вкусовые галлюцинации. Появляется онемение определенной части тела.

При вегетативных приступах происходит сильное выделение пота, тахикардия.
Больной испытывает сильный страх. Позже развивается депрессия и бессонница.
Для сложных приступов происходит нарушение сознания. Наблюдается ступор, человек резко замирает, устремляя взгляд в одну точку. При этом происходит потеря реальности, движения становятся однотипными, чаще всего человек забывает о приступе. Такой приступ длится 1-2 минуты.
Для нее характерно расположение очагов в лобной части мозга. Болезнь может появиться в любом возрасте. Для данной формы характерны частые приступы продолжительностью до 1 минуты.
К их появлению нет предпосылок. Они могут начаться и закончиться внезапно. У человека часто наблюдаются ночные приступы, которые сопровождаются сомнамбулизмом или парасомнией.
Поражение наблюдается в височной области мозга. Спровоцировать данную форму заболевания могут травмы головы или воспалительные процессы в головном мозге.
У больного наблюдается изменение сознания, он совершает бессмысленные движения, наблюдается утеря мотивации.
Височная эпилепсия патология приводит в дальнейшем к вегетативным нарушениям и социальной неприспособленности.
Недуг протекает в хронической форме и прогрессирует с течением времени.

Для нее характерны острые приступы с соматическими проявлениями, головокружением, сложными зрительными галлюцинациями, нарушением восприятия тела.
Приступ длится не более 2 минут, но повторяться может по несколько раз в день.
Наибольшего пика частота повторов достигается в дневное время. Проявится данная форма недуга может в любом возрасте.
Она характерна для детей от 2 до 4 лет. При правильно подобранной терапии заболевание имеет благоприятный прогноз.
Болезнь имеет доброкачественный характер и выражается в зрительных нарушениях. Дети жалуются на мушки перед глазами, появление молний. Также наблюдается вращение глазными яблоками, тремор головы.
Данный вид недуга формирует так называемые зеркальные очаги. Первый образовавшийся очаг приводит к появлению нарушений и патологического возбуждения в том же месте расположения, но в соседнем полушарии.
Уже в младенческом возрасте наблюдаются первые проявления данной формы болезни. У ребенка нарушается психическое развитие, наблюдаются патологические изменения в структуре внутренних органов.
Мультифокальная эпилепсия не поддается лекарственной терапии, так как для нее характерно наличие резистентности к препаратам. Если у ребенка наблюдается четкая визуализация очага, проводят оперативное лечение.
Причины и факторы риска

Основной причиной появления парциальной эпилепсии является генетическая предрасположенность.
Но спровоцировать появление недуга могут другие причины и патологические состояния:
- доброкачественные или раковые опухоли;
- наличие кист и гематом;
- аневризмы и абсцессы;
- инсульт;
- серьезные нарушения кровообращения;
- менингит;
- энцефалит;
- нарушения работы ЦНС;
- травмы головы.
Симптомы эпилептических приступов
Симптомы зависят от вида эпилептического приступа. Их наличие помогает определить, что у больного случился припадок. Если приступы простые наблюдаются следующие симптомы:
- непроизвольные сокращение мышц;
- чувство онемения, мурашек и покалывания на кожных покровах;
- одновременные повороты головы и глаз, а в некоторых случаях и туловища в одну сторону;
- обильное слюнотечение;
- гримасы;
- остановка речи;
- жевательные движения;
- боль и чувство тяжести в области живота;
- изжога;
- галлюцинации.
Если приступ сложный, происходит потеря сознания. Человек также не может говорить, хоть и понимает свое состояние. После судорог появляется амнезия.

Также могут быть следующие признаки:
Диагностика
При наличии у больного приступов, необходимо обратиться к невропатологу. Врач проводит диагностику и назначает необходимое лечение. При первичном посещении невролог составляет клиническую картину, основываясь на жалобах пациента.
Во время консультации задача врача не только выявить наличие эпилепсии, но и определить состояние больного, его интеллект, личностные характеристики, отношения в социуме.
Если есть подозрение на личностные расстройства, больной проходит консультирование у психолога или психотерапевта для подбора антидепрессантов или успокоительных препаратов.
Далее проводят нижеследующие диагностические мероприятия:
- Проверка рефлексов:
- коленный;
- мышц плеча;
- запястно-лучевой;
- зрительный;
- проверяют моторику.

Электроэнцефалография. Электроэнцефалограф регистрирует у больного возбужденные участки мозга.
Данные обрабатываются в компьютере и выводятся в виде кривых графических изображений. КТ и МРТ. Эти методы применяют для исследования полости черепа и костей.
Получаются снимки, на которых появляется трехмерное изображение головы и мозга. Если у больного обнаружены травмы, переломы черепа, различные образования, есть большая вероятность появления приступов по этим причинам.
Лечение припадков
Основными препаратами при лечении эпилепсии являются противосудорожные средства. Их назначает только врач. Он подбирает дозировку и частоту приема.
Если во время лекарственной терапии прекратились судороги, это не значит, что человек выздоровел. Болезнь остается, просто уходит негативная симптоматика.
Для лечения заболевания используют следующие препараты.
Противосудорожные препараты:
- Ламотриджин;
- Карбамазепин;
- Депакин;
- Трилептал;
- Вальпораты;
- Седалит.
Лекарства убирают судороги, предотвращают появление приступов, стабилизируют настроение.

Транквилизаторы:
- Клонозепам;
- Феназепам;
- Лорафен.
Средства успокаивают, расслабляют мускулатуру, обладают противотревожным эффектом.
Нейролептики:
- Аминазин;
- Труксал;
- Галоперидол.
Препараты подавляют нервную систему, способны снижать судорожную реакцию.
Ноотропы:
- Пирацетам;
- Фезам;
- Пикамелон;
- Мексидол.
Если лекарственная терапия не дает положительных результатов, возможно назначение хирургической операции.
Существует несколько методов хирургического лечения:
-
Удаление образования. Метод используют, если причиной стала опухоль или гематома. После их удаления человек выздоравливает.
Лобэктомия. Во время операции проводят удаление той части головного мозга, которая вызывает патологические очаги. Чаще всего операцию применяют при иссечении височной доли.
Каллезотомия. Проводят рассечение двух половин мозга. Операция показана больным с тяжелой формой заболевания.
Первая помощь

Если у человека начался приступ, необходимо выполнять следующие действия:
- Аккуратно его уложить.
- Голову слегка приподнять.
- Если у человека открыт рот, вставить платок или что-нибудь тугое, чтобы он не прикусил язык.
- Голову слегка повернуть, чтобы человек не подавился слюной или рвотными массами.
После окончания приступа помогите человеку встать и придерживайте его, пока он полностью не придет в норму. Обычно сразу после приступа происходит полная нормализация состояния.
Прогноз и профилактика
Парциальная эпилепсия трудно поддается лечению. Чаще всего больному показана пожизненная лекарственная терапия.
Во время стабилизации состояния, врач в целях профилактики может назначать курс приема противосудорожных препаратов. Для этой болезни характерны рецидивы даже при комплексной лекарственной терапии.
Поэтому важно:
- регулярно проводить обследование;
- пить назначенные лекарственные препараты;
- отказаться от вредных привычек;
- избегать мест с мигающими спецэффектами;
- ограничить физические нагрузки;
- избегать стрессов;
- ограничить употребление жидкости;
- следить за рационом питания.
Парциальная эпилепсия — серьезное заболевание, к которому нельзя относиться с пренебрежением. При первых признаках болезни важно своевременно обратиться к врачу для подбора адекватной лекарственной терапии. Заниматься самолечением категорически запрещено.
Читайте также:




