Эпилептическая активность на ээг у ребенка что это значит
Такая тяжелая патология, как эпилепсия, традиционно сложна для диагностики. Самым характерным ее симптомом является эпилептический припадок, который не всегда удается наблюдать в клинических условиях, но в том случае, если эпиактивность на ЭЭГ у ребенка удается зафиксировать при обследовании, диагноз можно считать подтвержденным.
Крайнее проявление заболевания, или эпилептический приступ – непродолжительное неспровоцированное стереотипное расстройство в поведении, сознании, эмоциональной деятельности, чувственных или двигательных функциях. Нередко встречается похожий, эпилептиформный припадок, который не считается основанием для постановки диагноза эпилепсии. В таких случаях точный диагноз ставится, если на ЭЭГ эпиактивность проявила себя.
Как подтверждается диагноз эпилепсия?
Единственными надежными признаками заболевания считаются эпилептиформная активность на ЭЭГ и паттерны эпиприпадка. Как правило, в это же время фиксируются высокоамплитудные вспышки мозговых волн, но они не могут точно указать на патологию. ЭЭГ обязательно назначается для подтверждения диагноза, поскольку эпилептические разряды можно зафиксировать и вне припадка. Кроме того, исследование позволяет точно определить форму заболевания, что помогает назначить адекватное лечение.
Эпиактивность на ЭЭГ у ребенка без приступов может быть определена различными способами. Чаще всего для стимуляции эпиактивности используется световая ритмическая провокация, но может применяться гипервентиляция или другие дополнительные методики. Иногда случаи эпиактивности могут быть обнаружены только во время продолжительной регистрации ЭЭГ, чаще проводимой во время ночного сна с депривацией. Лишь у небольшой части пациентов не удается подтвердить диагноз таким исследованием.
Что можно увидеть на ЭЭГ при эпилепсии разных форм?
Каждый вид этой патологии характеризуется собственной клинической симптоматикой. Кроме того, эпилепсия на ЭЭГ выглядит по-разному.
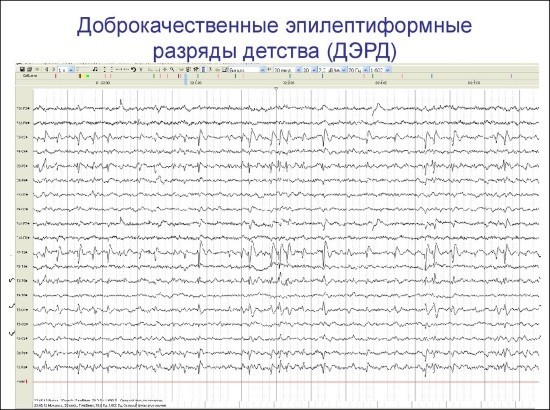
Доброкачественная роландическая эпилепсия:
- При приступе (обострении) отмечается фокальный эпилептический разряд в средне височных и центральных отведениях. Он выглядит как высокоамплитудные спайки, кроме которых наблюдается комбинация острых и медленных волн. Отмечается выход за границу первоначальной локации.
- В момент отсутствия приступа часто фиксируются фокальные спайки, комбинирующиеся волны, которые возникают одновременно в нескольких отведениях. Нередко эпилептическая активность на ЭЭГ никак не проявляется в дневное время, пока человек не спит. В этом случае она обязательно появляется, как только человек засыпает.
Эпилепсия формы Панайотопулоса:
- Во время обострения регистрируется эпи-разряд – высокоамплитудные спайки, сочетающиеся с медленными и острыми волнами, которые редко остаются в пределах начальной локализации.
- В покое чаще всего можно увидеть мультифокальные низко- или высокоамплитудные комплексы. Характерно, что комплексы возникают серийно – в момент закрывания глаз, а в момент открывания они блокируются. Приступ может быть спровоцирован фотостимуляцией.
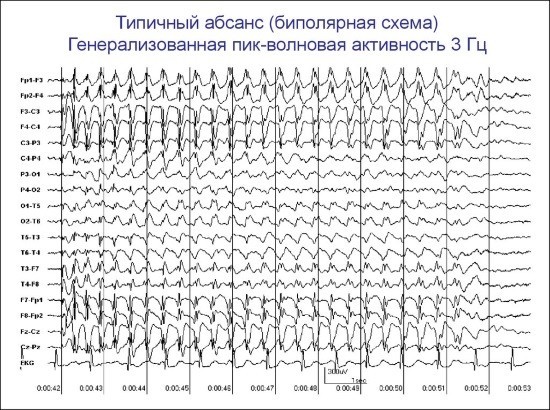
Генерализованные идиопатические эпилепсии
Паттерны ЭЭГ чаще можно наблюдать у ребенка и при юношеской эпилепсии с абсансами:
- При обострении аппаратура может показывать обширный разряд в виде ритмической сверх активности 10 Гц с неуклонно нарастающим характером, а также острые волны и высокоамплитудных дельта- и тета-волн. Они нестабильные и асимметричные.
- Вне обострения картина на ЭЭГ может оставаться стандартной, изредка присутствует нехарактерная активность.
Ранняя младенческая эпилептическая энцефалопатия:
- Обострение вызывает повышение числа и амплитуд спайка в сочетании с острыми волнами.
- Вне обострения наблюдается обширная активность, где вспышку сменяет ее исчезновение. Возможна гипсаритмия.
Синдром Леннокса-Гасто:
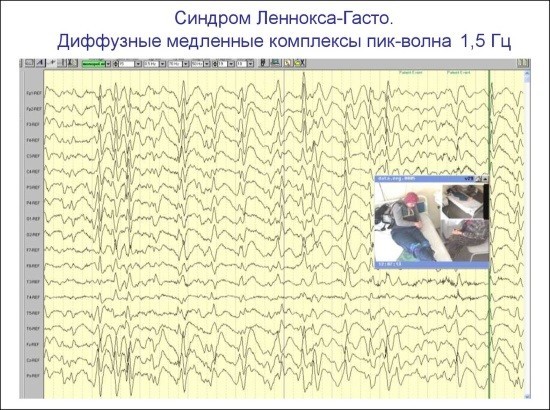
Паттерны эпиприпадка могут фиксироваться и у фенотипически здоровых пациентов. В этом случае диагноз эпилепсия не ставится, но считается, что у таких людей существует генетическая предрасположенность к данной патологии. Как правило, рекомендуется периодическое прохождение специального обследования.
На чем основана эпилептиформная активность?
Как побороть эпилепсию?
Если обнаружена эпилептиформная активность на ЭЭГ у ребенка нужно принимать незамедлительные меры. Лечение эпилепсии – длительный и сложный процесс, и чем раньше оно начинается, тем больше шансов у ребенка прожить долгую, счастливую жизнь. При этом процесс лечения строго индивидуален и общих стандартов здесь нет. Значение имеет возраст пациента, течение заболевания, общее состояние ребенка, данные ЭЭГ.
Лечение редко занимает менее 3-5 лет, а в ряде случаев продолжается пожизненно. Основой терапии являются лекарственные средства, а при некоторых ее видах помогают различные нейрохирургические операции. Здесь имеет значение заключение ЭЭГ при эпилепсии – именно на его основании врач принимает решение о характере терапии, подбирает конкретные препараты и их дозировку.
Ни в коем случае нельзя самостоятельно менять режим приема препаратов и их дозировку. Даже в случае видимого улучшения решение о продолжении терапии принимает только врач, руководствуясь результатами лабораторных и аппаратных методов исследования.
Список препаратов, которые может назначить врач огромен, и среди основных групп можно назвать:
- специальные противоэпилептические средства;
- нейролептики;
- противовоспалительные средства;
- кортикостероидные средства;
- антибиотики;
- дегидратирующие препараты;
- противосудорожные средства.

Конкретную комбинацию может подобрать только доктор. Терапевтическая схема строится на основе характера течения заболевания, и делится на три этапа:
- Подбор наиболее эффективного препарата и его дозировки. Начало лечения всегда осуществляется одним средством, при его минимально возможной дозировке. В дальнейшем специалист оценивает эффективность лечения, наличия симптомов прогрессирования патологии или их постепенного снижения. Начинается подбор сочетания препаратов нескольких групп.
- Достигнутая на первом этапе ремиссия, как правило, углубляется приемом ранее выбранных препаратов на систематической основе. Этот этап может продолжаться до 5 лет с обязательным проведением ЭЭГ.
- При хороших показателях пациента и отсутствия ухудшения состояния начинается постепенное снижение дозы всех основных препаратов. Такое снижение может продолжаться до 2 лет, периодически назначается электроэнцефалограмма. При появлении на ЭЭГ отрицательной динамики снижение прекращается. В ряде случаев назначается контроль содержания препаратов в плазме – таким образом можно предупредить развитие лекарственной интоксикации.
Эпилепсия − это распространенный недуг, затрагивающий нервную систему организма. Проявляется патология в виде припадков. Приступы выражаются в нарушении сознания, сенсорных и моторных функций, поведения и эмоций. Клиника проявляется в виде генерализованных судорожных приступов. Эпилепсия поддается лечению, но главное - поставить точный диагноз. Все дело в том, что единичного припадка недостаточно для выявления болезни, поэтому потребуется провести тщательное обследование. ЭЭГ при эпилепсии − это один из результативных методов диагностики, помогающий выявить болезнь быстро и начать лечение.
Что такое ЭЭГ: суть метода
ЭЭГ или электроэнцефалограмма − это результативный метод проведения диагностики у пациентов с признаками эпилепсии и других различных повреждений головного мозга. Часто этот метод назначают пациентам, которым он совершенно не нужен.
Суть методики заключается в том, что регистрирует электрические сигналы, подающиеся нейронами − нервными клетками головного мозга. На самом деле многие патологии проявляются выраженными нарушениями электрической активности мозга. Чаще всего это эпилепсия, во время которой группа нейронов проявляет серьезную активность, и обнаруживаются структурные изменения мозга: опухоли, кисты, последствия инсульта и кровоизлияний.
Эта методика считается максимально точной, и все потому, что может полностью показать всю клиническую картину заболевания:
- насколько распространилось воспаление и его уровень;
- какие изменения произошли в сосудах;
- ранние признаки эпилепсии;
- новообразования и стадии их развития;
- насколько нарушена работа мозга вследствие недуга, затронувшего нервную систему;
- каковы последствия инсульта, кровоизлияния или хирургического вмешательства.
Согласно МКБ-10, эпилепсии присвоен код G40, подробное описание ЭЭГ при этой патологии позволяет отследить, какие изменения произошли в мозге, особенно если это исследование проводилось не в первый раз. Таким образом, у доктора есть возможность мониторить деятельность мозга во время лечения и корректировать его в любое время. Практически всегда после диагностики врач может точно определить, где именно локализуется очаг возбуждения.
Когда нужно проводить ЭЭГ?
Этот метод диагностики применяется при различных речевых, психических и неврологических расстройствах. В качестве профилактики ЭЭГ могут назначать людям, которые сдают экзамен на получение водительских прав, а также для получения разрешения на хранение и ношение оружия. Положительные результаты могут исключить наличие шизофрении и других отклонений в психике. ЭЭГ показывает эпилепсию, а также дает и другие данные, поэтому в лечебных целях эту методику применяют:
- после хирургического вмешательства, которое могло оказать влияние на работу клеток мозга;
- при выявлении и определении места расположения опухолевых и кистозных образований;
- при черепно-мозговых травмах, полученных различными путями;
- чтобы подтвердить или опровергнуть наличие эпилепсии;
- в случае, если у пациента наблюдаются судороги, онемение конечностей и обмороки;

- при хронической форме гипертонии и нарушении суточного ритма;
- если у ребенка наблюдается задержка развития.
ЭЭГ головного мозга позволяет выявить не только нарушения в работе тканей мозга, но также тяжесть и глубину их поражения, местоположение очага болезни. В некоторых случаях может рекомендоваться проведение регулярного мониторинга, другими словами, несколько исследований через небольшие промежутки времени, которые помогут не только выявить признаки эпилепсии на ЭЭГ, но и определиться с дальнейшим лечением, которое может быть подкорректировано.
При изучении процессов активности нервной системы можно предупредить очередной приступ. Для пациентов в коме или находящимся под длительным общим наркозом этот вид диагностики является обязательным, ведь он поможет определить работоспособность и жизнедеятельность тканей мозга.
Ценность исследования
Код эпилепсии по МКБ-10 G40, ЭЭГ при этом заболевании помогает выявить и зафиксировать очаги активности нейронов. Основными аспектами применения данной методики являются:
- определение формы болезни;
- возможности отслеживать динамику развития;
- следить за улучшениями состояния пациента;
- подбор правильной терапии и дозировки препаратов.
Главная ценность диагностики в том, что все патологические изменения можно обнаружить и между припадками.
Если аномалии присутствуют, то аппаратура регистрирует пики и волны, а также специфичные для ее определения графоэлементы. Поэтому как только на ЭЭГ появляются вспышки активности, пики и волны, то это уже говорит о наличии патологического состояния, но вот для точной постановки диагноза этого недостаточно. Подобные изменения часто наблюдаются и при злокачественном новообразовании, после перенесенного инсульта, расстройстве сна, энцефалопатии. Именно поэтому дополнительно проводят и другие исследования.
У каждой формы болезни есть свои характерные волны. При роландической их большая концентрация наблюдается в центрально-височных долях, при ночной - в лобной части.
Как подготовиться к ЭЭГ?
После 12 часов ночи перед проведением диагностики пациент должен избегать употребления напитков, содержащих кофеин. Волосы должны быть вымыты и высушены, при этом нельзя на них наносить масла, лосьоны и аэрозоли. Других требований нет, а вот ребенка нужно подготовить более тщательно, чтобы получить верные результаты.
Эпилептический приступ у ребенка может начаться в любую минуту и не всегда родители бывают к нему готовы. Поэтому, если были замечены хоть малейшие отклонения, нужно обратиться за помощью и пройти обследование. ЭЭГ поможет поставить точный диагноз, но к исследованию следует подготовиться:
- Осмотреть хорошо голову ребенка. Если обнаружатся ранки и царапины, то о них следует сообщить доктору. Электроды нельзя крепить на поврежденные участки кожи.
- Покормить ребенка. Исследование проводится на сытый желудок, только так можно получить не смазанные результаты. Но вот нельзя давать сладостей с шоколадом. Грудничков кормят перед процедурой в медицинском учреждении. В этом случае малыш спокойно уснет и во время исследования будет спокойно спать.
Отменить прием лекарств, если же ребенок получает их на постоянной основе, то об этом предупреждают доктора. Детям школьного и дошкольного возраста необходимо объяснить, что им будут делать, только правильный психологический настрой поможет избежать излишней эмоциональности. Ребенок может взять с собой игрушки, но не электронные.
С головы удалить все посторонние предметы, такие как резинки и заколки, волосы должны быть распущены. Если ЭЭГ при эпилепсии делается не в первый раз, то обязательно взять с собой предыдущую расшифровку. Если ребенок болен, то диагностику не проводят, ожидают его полного выздоровления.
Особенности проведения диагностики
ЭЭГ головного мозга − это безболезненная процедура, которая не нанесет вреда ни взрослому, ни ребенку. Во время диагностики пациент удобно располагается в кресле, на голову ему устанавливают электроды, но изначально берутся замеры в трех позициях: обхват головы, расстояние между переносицей и до выступа затылочной кости, от одного уха и до другого через темечко. Только после этого можно точно определить, где крепить электроды. Место крепления обезжиривается спиртом, после наносится гель и устанавливается датчик. В некоторых случаях могут применяться специальные шлемы или шапочки.
Как выглядит ЭЭГ при эпилепсии? Да по-разному, даже у здорового человека иногда можно обнаружить волны и пики активности, что в основном обусловлено его индивидуальными особенностями.
У детей, которые страдают неврозами и психопатией, а также тех, у кого агрессивный характер, исследование выявляет активность, при этом клинических признаков нет. Но у большинства маленьких пациентов с такими данными через время диагностируют эпилепсию.
При обширных припадках активность наблюдается во всех областях, а когда это очаговая форма, то только в определенных зонах. Не всегда можно обнаружить признаки болезни у людей, злоупотребляющих алкоголем. Вызвать активность у таких пациентов может: движение глаз, глотание, дотрагивание до датчиков, сокращение мышц головы, стук сердца, пульсация сосудов.

Возраст пациента, прием таблеток от эпилепсии или других болезней, время последнего припадка, нарушение зрения, неправильная форма черепа − это все может отразиться на результатах ЭЭГ. Поэтому исследование проводят с учетом всех сопутствующих факторов.
Сколько времени проводится исследование?
Обычное обследование − это рутинная ЭЭГ или диагностика пароксизмального состояния. Продолжительность исследования зависит от того, какой участок проверяется и какие применяются функциональные пробы. В среднем на процедуру уходит около получаса. За это время специалист успевает:
- выполнить ритмичную фотостимуляцию с использованием различной частоты;
- проверить гипервентиляцию;
- провести нагрузку в виде моргания;
- обнаружить изменения скрытого характера.
Если полученных данных будет недостаточно, то дополнительно к ЭЭГ при эпилепсии специалист может использовать более глубокое и результативное обследование:
- ЭЭГ ночного сна.
- ЭЭГ с депривацией.
- Продолжительное ЭЭГ.
Длительность этих методик может занимать времени от 20 минут и до 15 часов.
Ритмы ЭЭГ
Во время проведения ЭГГ аппарат выявляет четыре основных вида ритмов:
- Альфа-волны − это основной элемент диагностики здорового взрослого пациента и регистрируется у 90 % людей. Эти волны имеют частоту в пределах 13 герц в секунду и являются основными во время бодрствования, когда пациент просто лежит с закрытыми глазами. Максимальная активность альфа-волн наблюдается в области затылка и темечка.
- Бета, так же как и альфа-волны, относят к нормальным проявлениям в организме здорового взрослого человека. Но число их колебаний достигает 35 герц в секунду, регистрируют их в основном над лобной частью. Бета-ритм проявляется, если раздражать органы чувств: прикасаться к пациенту, при стимуляции светом или звуком.
- Дельта-волны с частотой до 3 герц во время расшифровки ЭЭГ при эпилепсии могут означать норму у малыша до одного года. Частично показатель сохраняется до 7 лет. У взрослых они фиксируются во время сна.
- Тета-ритм с частотой до 7 колебаний в секунду в норме встречается у детей от года и до 6 лет, постепенно замещаясь альфа-волнами по мере взросления. У взрослых они наблюдаются во время сна.
Как меняются показатели ЭЭГ с возрастом?
У младенцев в первые месяцы после рождения при расшифровке анализа преобладают медленные дельта- и тета-волны. Но ближе к первому году альфа-волны становятся более активными и к 9 годам преобладающими.
Полностью картина ЭЭГ, которая характерна взрослому человеку, формируется к 16 годам и сохраняется в стабильном состоянии до 50 лет. По мере старения организма альфа-волны уже не так доминируют, как ранее, и к 60 годам в норме ЭЭГ как у детского организма.
Расшифровка анализа
Перед тем как ответить на вопрос, что делать при эпилепсии, нужно точно расшифровать данные ЭЭГ. Данные исследования отображаются на мониторе или на бумаге в виде графических кривых, которые сможет расшифровать только опытный специалист. Анализ и заключение ЭЭГ при эпилепсии выдает врач нейрофизиолог, который при расшифровке берет во внимание возраст пациента, его жалобы, клиническую картину нарушений в организме и многие другие факторы, например наследственность.
Основные моменты расшифровки:
- Выясняется, какой из ритмов является основным, преобладающим у пациента.
- Внимательно изучается симметричность электрических потенциалов нервных клеток, которые регистрируются с левого и правого полушарий мозга.
- Внимательно проводится анализ патологических изменений, например дельта- и тета-волны у взрослого пациента в состоянии бодрствования.
- Проверяется регулярность и амплитуда ритмов.
- Выясняется пароксизмальная активность, когда на кривой выявляются острые волны, пики и скайк-волны.
- Если отсутствуют патологические изменения на фоновом ЭЭГ, то дополнительно проводят функциональные тесты, такие как гипервентиляция или фотостимуляция, повторная регистрация электрических потенциалов и расшифровка.
Какие наблюдаются изменения на ЭЭГ при эпилепсии?
Во время эпилептического приступа регистрация ЭЭГ позволяет зафиксировать высокоамплитудную активность в виде пик и острых волн. Вне приступа судорожная активность в мозге может никак не проявляться, поэтому, чтобы спровоцировать эпилептическую активность, используют различные пробы. Часто у пациентов наблюдается пароксизмальная активность в виде высоковольтных тета- и дельта-волн. Для длительной регистрации ЭЭГ разрешается использовать видеомониторинг, когда исследование проводится на протяжении длительного времени, в некоторых случаях до 8 часов, впоследствии специалист проводит расшифровку.
ЭЭГ позволяет не только определить местоположение очага болезни, но и распознать ее разновидность. Если все же диагноз подтвердится и на графике можно заметить яркие и ни с чем не схожие изменения, то описание ЭЭГ при эпилепсии будет содержать следующую информацию:
- волны с острыми углами, резко поднимающиеся и опускающиеся;
- ярко выраженные медленные волны с острыми углами;
- резкое повышение амплитуды на несколько единиц;
- во время тестирования на гипервентиляцию проявляется сужение и сильный спазм сосудов;
- во время фотостимуляции наблюдается не свойственная реакция на тест.
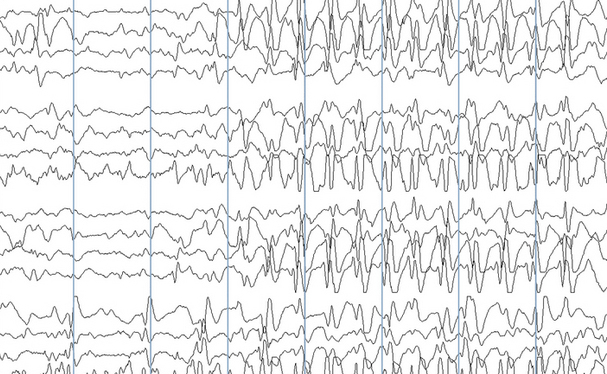
Если есть подозрение, что это действительно эпилепсия, то на контрольном исследовании тесты проводят в щадящем режиме, и все потому, что нагрузка может вызвать у пациента очередной эпилептический приступ.
Когда диагноз точно установлен, многие задаются вопросом о том, что делать при эпилепсии, как помочь такому пациенту.
Какие диагнозы еще выявляет ЭЭГ?
После прохождения обследования неврологи часто диагностируют у детей и взрослых не только эпилепсию, но и другие недуги. Среди распространенных болезней выделить можно такие:
- новообразование в головном мозге различной этиологии, причина которого не выяснена;
- черепно-мозговая травма;
- воспалительный процесс, одновременно поразивший оболочки мозга и мозговое вещество, причиной подобного состояния может стать инфекция;
- аномальное скопление жидкости в структурах мозга, часто эта патология бывает врожденной, возможно беременная женщина не прошла обязательные скрининги или же этот недуг развился вследствие травмы, которую малыш получил во время родов;
- хроническое заболевание, затронувшее психическое и нервное состояние с характерными приступами − эпилепсия, провоцирующими факторами может стать наследственность, родовые травмы, инфекции, неправильное поведение матери во время беременности;
- кровоизлияние в мозг вследствие разрыва сосудов, состояние может спровоцировать высокое артериальное давление, травмы головы, закупорка сосудов холестериновыми бляшками;
- ДЦП;
- лунатизм, сомнамбулизм.
Заболеваний может быть выявлено много, поэтому, если вдруг ЭЭГ не показывает эпилепсию, но приступы есть, доктор назначает другие виды исследований. Только так можно исключить другие патологии и поставить более точный диагноз.
Лечение эпилепсии
Если у человека наблюдаются судорожные приступы, то в первую очередь необходимо обратиться за консультацией к доктору, только он сможет назначить комплексное обследование и подберет терапию. В первую очередь больному назначают пройти ЭЭГ, и тут многие пациенты задаются вопросом о том, эпилептическая активность всегда ли эпилепсия. На ЭЭГ активность могут показать и другие заболевания, затронувшие нервную систему, поэтому важно, чтобы расшифровку проводил доктор, который точно распознает признаки той или иной болезни.
Эпилепсия − это патология хронического характера, которая изучается уже не один десяток лет. Точно ответить на вопрос о том, передается ли эпилепсия по наследству, приобретается вследствие посторонних факторов или это сбой на генетическом уровне, произошедший в утробе матери, невозможно.
Но одно можно сказать, вылечить болезнь нельзя, можно только достичь стойкой ремиссии, если подобрать правильную схему лечения. Были зафиксированы случаи, когда у пациентов при своевременно начатом лечении наблюдалось значительное улучшение и приступы долгое время не давали о себе знать или проходили без вреда для человека.
Лечение основано на том, чтобы пациент постоянно принимал таблетки от эпилепсии. Если у пациента наблюдаются парциальные припадки, то используют такие препараты:
- Вальпроаты, в числе которых "Вальпарин", "Конвулекс", "Депакин Хроно".
- Производные карбоксамида: "Тимонил", "Финлепсин", "Зептол".
- Фенобарбитал: "Люминал".
- Фенитоиновое средство: "Дифенин".

Схема лечения для каждого человека подбирается индивидуально в зависимости от его состояния и формы недуга:
- Удобнее использовать препараты, которые оказывают длительное воздействие. Их принимают 1 или 2 раза в сутки.
- Если пациент во время приступа теряет сознание, то ему дополнительно к основному лечению рекомендуют "Этосуксимид".
- Доказали на практике свой эффект новые препараты, такие как "Тиагабин" и "Ламотриджин". Поэтому пациентам в последнее время назначают именно их.
Ответить на главный вопрос, интересующий многих пациентов, у которых выявлена болезнь, о том, передается ли эпилепсия по наследству, однозначно нельзя. У некоторых больных после опроса в роду были выявлены родственники с таким недугом, а у других нет. Бывают сопутствующие факторы, которые играют свою роль и провоцируют развитие болезни даже у тех, у кого в роду и не было родных с этой болезнью.
Важно вовремя обращать внимание на свои симптомы и у родных, обращаться за помощью, тогда можно избежать последствий и усугубления состояния.
Почему так трудно лечить эпилепсию
Детский невролог и эпилептолог Василий Ноговицын продолжает развенчивать мифы об эпилепсии у детей и взрослых. Правда ли, что лечение эпилепсии лучше проводить в частной клинике? И что делать, если эпилепсия не видна на ЭЭГ?
Миф 1: эпилепсия всегда видна на ЭЭГ
У меня на приеме был мужчина лет 36. Болеет он с 12 лет, приступы не регулярные, с разной частотой, интервал между приступами мог быть несколько дней или неделя, постепенно они учащались, были достаточно тяжелыми.
На ЭЭГ у него ничего не было вообще, то есть с 12 до 36 лет между приступами все ЭЭГ у него были в норме. Из-за этого и он, и врачи часто сомневались, что у него вообще эпилепсия, хотя лечение ему помогало. Но он полечится год, думает, что вроде и прошло, и бросает лечение. Такие нарушения назначений врача бывают у большинства, по статистике у 58% пациентов.
И вот у пациента на лечении все хорошо, но периодически он бросал лечиться, и приступы опять возникали. В конце концов запланировали суточное исследование, ЭЭГ-видеомониторинг, с отменой лечения, с провокацией, с недосыпанием. И мы впервые за десятки лет нашли на ЭЭГ активность именно в момент приступа. Причем ценой того, что уже после исследования у него приступ еще продолжился, и он уехал в больницу в эпилептическом статусе, к сожалению. Потом он опять вернулся к медикаментозному лечению.
То есть совсем не обязательно, что пришли на исследование, что-то нашли и обязательно это диагноз. Может быть и при очевидном диагнозе нормальное ЭЭГ, и при отсутствии диагноза абсолютно патологическая энцефалограмма.
И если попросить родителей вспомнить, то оказывается, что уже много лет у этого ребенка какие-то необычные моргания, причем не тики, когда человек зажмуривает глаза, а именно трепетание век, специфическое движение, когда глаза полуприкрыты и мелко дрожат веки. И в это время буквально на несколько секунд может быть выключение сознания. За счет этого человек практически полдня не с нами, как будто повернули выключатель: выключили-включили, выключили-включили. И так ежедневно в течение многих лет.
А может быть длительный эпилептический статус, иногда даже многочасовой, и при этом это будет единственная неприятность из неврологии вообще в жизни ребенка. Вот он в три года перенесет длительный судорожный приступ со рвотой, головной болью, и на утро чувствует себя хорошо. И это будет единственное такое приключение в его жизни.
Миф 2: большая одаренность сопровождается эпилепсией
Вообще нет никакой параллели. Одаренность и эпилептические приступы — не одно, следующее за другим. Точнее, упоминание в истории об эпилептических приступах в связи с одаренностью можно рассматривать как ошибочную диагностику.
На эпилепсию могут быть похожи психогенные приступы. Мы не берем Достоевского, пусть это будет единичная история. Ничто не мешает иметь эпилептические приступы и быть одаренным, но художественный и богемный образ жизни, связанный с тем, что раньше называлось истерическими приступами, а сейчас психогенными, вот это, скорее всего, натолкнуло на такую мысль, что падающие в обморок, иногда бьющиеся в судорогах люди — это признак тонкой артистической натуры.
Миф 3: у человека с эпилепсией дети будут тоже больными
Известная история, что в Америке до войны в некоторых штатах стерилизовали больных эпилепсией, чтобы у них не рождались дети. И в Германии тоже. Да, до 70% всех эпилепсий генетические, но при этом наследуется минимальное количество, около 1%. Поэтому нет, совершенно не обязательно. Естественно, лучше проговорить это с эпилептологом и сделать генетическое обследование, чтобы определиться, будет ли болезнь наследоваться или нет. Наследуются только некоторые формы.
В таких случаях человеку можно рассказать о долгосрочном прогнозе, то есть как такие формы дальше себя ведут, чего ожидать в будущем, является ли это прогрессирующим заболеванием или это будет возраст-зависимым состоянием, которое уйдет совсем и лечения не требует. Насколько это унаследовано в семье, есть ли какие-то предпосылки к тому, чтобы искать дальше? Будет ли это наследоваться у конкретного пациента?
Это сейчас становится все более доступным и более дешевым. Сейчас снижаются цены, и все больше пациентов получают идентифицированное название конкретного заболевания. Потому что просто сказать, что у человека эпилепсия — это слишком приблизительно.
Миф 4: лечить эпилепсию стоит только в платной клинике
Есть городские больницы, которые во многом не хуже платных клиник, там много энтузиастов, которые занимаются лечением эпилепсии на мировом уровне. Причем везде, по всей России много настоящих, хорошо образованных эпилептологов. В городских больницах может быть не так комфортно, не так красиво, или в этих местах могут быть проблемы с общением. Самые частые жалобы у пациентов, что врачи не рассказали, не пообщались, не то сделали. И они часто приходят после городских учреждений, например, ко мне, и я не вижу никаких недочетов: сделано все, что нужно по мировым стандартам, и единственная проблема — что на одного врача сто больных.
Плюс сейчас многие эпилептологи за счет разных инициатив проходят стажировку на Западе. Там ведущие специалисты, в честь некоторых из них даже синдромы названы: в честь заведующего отделением, где я проходил стажировку, назван один из эпилептических синдромов. То есть это звезды, которые работают на самом верху эпилептологической науки, и с ними можно теперь сотрудничать, проконсультироваться через интернет.
Сейчас появляется больше возможностей в лечении эпилепсии, хотя они требуют затрат, но с этими затратами можно справляться через фонды, просто надо знать, что такие возможности существуют. И сейчас очень много современных диагностических методов, которых не было еще буквально лет 10 назад. Люди за счет интернета стали более образованы и знают, куда обратиться и чего искать, а не просто пришли к участковому врачу, который дал таблетку, сказал пить всю жизнь и на этом все. Такое сейчас уже, к счастью, не так часто встретишь.
Вы можете каждый день видеть детей с диагнозом эпилепсия и никогда в жизни не подумаете, что у них что-то не так. Если считать в целом, то приблизительно 70% больных эпилепсий хорошо лечатся.
По медицинским вопросам обязательно предварительно проконсультируйтесь с врачом
Читайте также:


