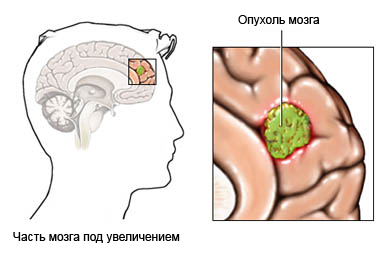
Гамма нож при лечении эпилепсии
Чаще всего лечение эпилепсии хирургическими методами не применяется. Однако в 20-30% случаев медикаментозная терапия не эффективна и симптомы заболевания прогрессируют. Тогда встает вопрос об операции.
Показание к хирургии – наличие у пациентов фармакорезистентной фокальной эпилепсии. То есть приступы продолжаются несмотря на лечение двумя и более антиконвульсантными препаратами в течение 2 лет.
Для чего проводится хирургическое лечение?
Хирургическое лечение эпилепсии пациентам проводится для остановки имеющихся приступов и улучшения их качества жизни. Существует множество исследований доказывающих эффективность хирургического лечения особенно в ситуации фармакорезистентной эпилепсии. Ниже представлен результат одного из этих исследований.
На графике видна значительная разница в результатах лечения пациентов: при хирургическом лечении полная собода от приступов достигнута в 58%, а при медикаментозном - только в 8%. Данные из статьи: A randomized, controlled trial of surgery for temporal-lobe epilepsy, New England Journal of Medicine, 2001.
От чего зависит результат хирургии эпилепсии?
Важно как можно раньше выполнить хирургическое лечение эпилепсии. Это позволяет предотвратить развитие разрушительных нейропсихологических и психосоциальных последствий хронического заболевания. А также улучшает качество жизни после операции.
Результаты хирургии эпилепсии напрямую связаны с длительностью болезни:
| Продолжительность заболевания | Менее 10 лет | Больше 30 лет |
| Процент пациентов, которые избавились от приступов после операции | Около 60-80% | В районе 30% |
К сожалению, лечение эпилепсии хирургически не всегда помогает. В то же время проведение операции при фармакорезистентном типе заболевания – это наиболее эффективный способ полного прекращения приступов. По данным различных исследований подобное лечение успешно в 26-84% случаев.
В чем заключается цель хирургического лечения эпилепсии?
Главная задача хирургии эпилепсии – удаление зоны головного мозга, которая является причиной эпилепсии. На научном языке – резекция эпилептогенного очага.
При проведении такой операции важно сохранить функционально-значимые зоны головного мозга – те, что отвечают за движение, чувствительность, зрение, речь и т. д. Поэтому во время хирургического лечения эпилепсии используется огромное количество специализированного оборудования:
- нейронавигация;
- операционный микроскоп;
- нейрофизиологический контроль;
- интраоперационную сонографию и многое другое.
В некоторых случаях резекция невозможна. Тогда проводятся операции, направленные на отключение эпилептогенной зоны от структур головного мозга – дисконекция, калезотомия, гемисферотомия.
При множественном характере эпилептогенных очагов и низкой вероятности успеха стандартных операций, выполняются нейромодулирующие операции – хроническая стимуляция блуждающего нерва (VNS), стимуляция глубинных структур головного мозга (DBS).
Виды хирургии эпилепсии
- Резекционные вмешательства:
- удаление патологического очага (опухоли головного мозга, артерио-венозной мальформации, кавернозной ангиомы и т. д.);
- передняя медиальная височная лобэктомия и амигдалогиппокампэктомия (удаление полюса и передних отделов височной доли, амигдалы и гиппокампа);
- селективная амигдалогиппокампэктомия (удаление только комплекса амигдалы и гиппокампа);
- резекции отдельных участков коры головного мозга;
- частичные лобэктомии;
- лобэктомии;
- гемисферэктомия.
- Паллиативная хирургия:
- коллезотомия;
- множественные субпиальные насечки;
- функциональная гемисферотомия.
- Альтернативные методы (обычно такая хирургия эпилепсии имеет меньшую эффективность, однако позволяет значительно снизить риски развития осложнений):
- стереотаксическая деструкция (лазерная, радиочастотная, крио-, термо- и ультразвуковая деструкции);
- радиохирургическое лечение (кибер-нож, гамма-нож);
- хроническая стимуляция блуждающего нерва (VNS);
- хроническая стимуляция глубинных структур головного мозга – DBS (Deep Brain Stimulation).
Обследования перед хирургическим лечением эпилепсии
Для определения эпилептогенной зоны мозга проводится полноценная комплексная диагностика. Она включает в себя минимальный стандарт:
В случае недостаточного понимания расположения эпилептогенной зоны, применяют дополнительные неинвазивные методы диагностики:
Для четкого определения эпилептогенной зоны и минимизации зоны резекции при необходимости проводится инвазивный мониторинг. Только после получения требующихся данных выполняется хирургия эпилепсии.
Период после хирургического лечения эпилепсии
Пациенты встают на ноги на следующий день после лечения эпилепсии хирургически. Но в течение 5-7 дней они находятся под наблюдением нейрохирурга в условиях стационара. После данного срока выписываются и попадают под наблюдение эпилептолога.
В течение 3-6 месяцев после хирургии эпилепсии продолжается антиконвульсантная терапия. Потом проводится дальнейшая коррекция дозировок препаратов.
В раннем послеоперационном периоде вероятность развития приступов сохраняется, однако эти приступы не являются признаками неуспеха проведенной операции. Окончательная оценка результата хирургического лечения эпилепсии выполняется через 1 год после вмешательства.
Нужна консультации по хирургии эпилепсии?
Звоните по тел. +7 (926) 986-84-31
Современные технологии предлагают удаление первичных и вторичных очагов роста опухолей без вмешательства в целостность организма, без химиотерапии.
Гамма-нож – это специальный аппарат (система), который точечно воздействует на раковые клетки в пределах всей черепной коробки.

Излучение устройства призвано уничтожать очаги новообразований, которые находятся внутри головы без трепанации и другого физического вмешательства в кости черепа, головной мозг.
- Операции с гамма-ножом
- Как проходит операция?
- Плюсы и минусы
- Послеоперационный период
- Реабилитация после гамма-ножа
- Лечение за рубежом
- Стоимость операции
- Отзывы прооперированных
Операции с гамма-ножом
Создателями радиохирургического аппарата является шведская компания Elekta, а один из главных разработчиков – нейрохирург, один из основателей радиохирургии, Ларс Лекселл.
В 60-х годах прошлого века была проведена первая операция с использованием ионизирующего излучения (направленной волны).
Гамма нож для лечения рака применяется уже более 50 лет и является одним из самых действенных и безопасных способов терапии при опухолях головного мозга.

Лечение гамма-ножом за рубежом проходит в несколько этапов:
- На голову пациента плотно фиксируется стереотаксическая рама. Она надежно удерживает череп, чтобы человек не смог делать никаких движений во время проведения процедуры (смещение может привести к повреждению здоровых областей мозга). Фиксация происходит под местным наркозом.
- Проводятся все необходимые для операции обследования головного мозга. Больному делается МРТ, компьютерная томография (КТ), позитронно-эмиссионная томография (ПЭТ) и исследование кровеносных сосудов (ангиография). С помощью результатов томографий гамма-нож настраивается на нужную область мозга. Все координаты привязаны к раме компьютерной программой и образуют стереомодель головы на мониторе.
- Результаты исследований анализируются, после чего специалисты составляют подробный план проведения процедуры.
- Человек ложится на операционный стол устройства. Его голова сопоставляется с изоцентром аппарата (опухоль-нож). В различных моделях нож настраивается по-разному (ручной/автоматизированный способ).
- Медперсонал покидает комнату с аппаратом. Операция на головном мозге проводится в специализированном кабинете.
- Специальный стол, на котором располагается больной, заезжает внутрь устройства и начинается облучение. Во время сеанса специалисты могут видеть больного при помощи видеосвязи. Также между врачами и пациентом есть аудиосвязь.
Процедура может длиться всего 10 минут, если новообразование имеет небольшие размеры.
Если в головном мозге выявлено несколько очагов раковых клеток, сеанс может продолжаться от одного до нескольких часов.
Плюсы и минусы
Преимущества гамма-ножа:
- Отсутствие физического воздействия на голову человека. При использовании аппарата отпадает риск повреждения тканей мозга.
- Безболезненность операции. Анестезия требуется только для фиксации рамы.
- Возможность избавиться от рака за 10 минут.
- Точность гамма-излучения.
- Бюджетная стоимость лечения.
- Возможность использования устройства для терапии любого вида опухолей, метастаз, патологий сосудов, некоторых болезней глаз и заболеваний мозга. Гамма-нож отлично справится с карциномой, проведет лечение менингиомы головного мозга, устранит глаукому, эпилепсию, невралгию тройничного нерва.
Минусы процедуры:
- Невозможность фракционного облучения (терапия проводится только 1 раз).
- Использование излучения только в пределах головы (главное отличие гамма-ножа и кибер-ножа).
- Фиксация головы происходит при помощи стереотаксической металлической рамы, поэтому обязательно использование анестезии.
В зависимости от того, как проходит операция и сколько очагов необходимо уничтожить, пациент может чувствовать небольшое недомогание или головную боль.
Существует ряд противопоказаний для процедуры:
- Рецидивы хронических заболеваний.
- Водянка мозга (обилие спинномозговой жидкости).
- Опухоли более 35 мм в диаметре.
- Чрезмерная компрессия (сдавливание) мозга.
- Наличие самой агрессивной формы рака мозга делает операцию не эффективной.
Противопоказания могут иметь временный характер. Например, при обостренной стадии хронической болезни достаточно дождаться периода ремиссии.
Гамма-нож предполагает сведение к минимуму разных побочных эффектов и осложнений.

Самые опасные последствия после операции проявляются в течение 5-14 дней – они крайне редкие:
- Очаговое или полное облысение,
- Снижение слуха и зрения,
- Краснота кожных покровов
- Эпилепсия.
Тяжелые постлучевые осложнения после гамма-ножа составляют не больше 5% от всех операций.
Небольшие побочные эффекты обычно проходят в течение дня. Головные боли после гамма-ножа исчезают через 10-15 минут, боли от рамки – через 12 часов, тошнота – через 60 минут.
Полное восстановление организма после процедуры происходит через 1-3 дня.
Лечение за рубежом
Эффективны и распространены операции с использованием технологии гамма-нож в Германии. На втором месте в этом списке находится Корея.
Менее распространено лечение в Швейцарии, Израиле, Турции, Японии, Австрии и США.

Операции в Германии предлагают:
- Виванте клиника, город Берлин.
- Онкологический Центр, город Дрезден.
- Центр Онкогинекологии, город Кельн.
- Госпиталь Святой Мари, город Дюссельдорф.
В Израиле:
- Клиника Ассута, город Тель-Авив.
- Клиника Ихилов, город Тель-Авив.
- ЭлитМедикал, город Тель-Авив.
Практически все зарубежные агенты клиник организуют трансферы своих клиентов от аэропорта до больницы. За дополнительную плату больному может предоставляться переводчик.
Эти моменты необходимо прояснить заранее (найти агента, договориться о прибытии в клинику и о переводчике, забронировать место для проживания после выписки из больницы).
Стоимость операции
Очередь на гамма-нож в России может длиться годами. В зарубежных клиниках пациентов готовы принять в любой день.
Квоты на операцию можно получить только в РФ. Процедура гамма-облучения за рубежом сведена к частной практике врачей.
Цена операции:
- Германия, Швейцария – от 12 000 EUR.
- Турция – от 9 000 EUR.
- Китай – от 6 000 USD.
- Австрия, Корея – от 13 000 USD.
- Израиль, Сингапур – от 17 000 USD.
- Япония, США – от 18 000 USD.
Сколько стоит операция на определенный момент, можно узнать только лично связавшись с необходимой клиникой. Для этого нужно отправить запрос на официальном сайте больницы или найти надежного агента.
Операция бесплатно предоставляется по назначению лечащего врача, после прохождения комиссии из специалистов, сдачи всех анализов, в порядке очереди, только в России и только в ближайших к прописке региональных клиниках.
Отзывы прооперированных
Описание лечения Гамма-ножом
Стереотаксическая радиохирургия является методом для лечения заболеваний мозга. При лечении используется сильно сфокусированный пучок радиации для лечения конкретных областей мозга. Пучок излучения разрушает ткани, которые при традиционном методе лечения врач удаляет скальпелем во время операции.
Лечение выполняется с помощью команды специалистов, в том числе:
- Радиационный онколог — разрабатывает план лечения и обеспечивает определяет необходимую дозу радиации;
- Нейрохирург — исследует мозг пациента, а также помогает в планировании;
- Медицинский физик — помогает онкологу определиться с дозой излучения, управляет излучающим радиацию аппаратом (гамма-нож или линейный ускоритель);
- Дозиметрист — определяет полученную пациентом дозу облучения;
- Радиационный терапевт — работает с излучающим аппаратом;
- Медсестра-онколог — непосредственно ухаживает за пациентами;
- Невролог или нейроонколог-нейрохирург — помогает радиационному онкологу при лечении опухолей головного мозга, в том числе контролирует период реабилитации пациента, может также координировать общий план лечения.
Причины лечения Гамма-ножом
Стереотаксическая радиохирургия используется для следующих целей:
- Уничтожение раковых и доброкачественных опухолей;
- Остановка развития раковых и доброкачественных опухолей;
- Закрытие артериовенозных мальформаций (АВМ), патологических сосудов, которые нарушают приток крови к мозгу;
- Лечение расстройств, таких как:
- Невралгия тройничного нерва, что вызывает лицевые боли;
- Эпилепсия — расстройство, которое вызывает припадки.

Возможные осложнения при стереотаксической радиохирургии
Перед тем, как выполнить операцию, нужно знать о возможных осложнениях, которые могут включать:
- Головная боль;
- Временный отек в месте лечения (может быть ухудшение симптомов);
- Отек, онемение, кровотечение, или покалывание в месте соединения головы с шеей;
- Раздражение кожи;
- Тошнота;
- Судороги;
- Небольшая потеря волос от воздействия радиации;
- Наличие постоянной травмы в мозгу в области лечения.
Редкие осложнения могут включать:
- Потеря зрения;
- Глухота;
- Кровотечение;
- Нервные проблемы.
Несмотря на то, что риск осложнений невелик, преклонный возраст, хронические заболевания, предыдущие операции, или предыдущая радиационная терапия рядом с местом планируемой операции может увеличить риск развития осложнений.
Как проводится лечение?
Ваш врач может сделать следующее:
- Выполнить неврологическое обследование, чтобы увидеть, насколько хорошо функционирует ваша нервная система;
- Заказать рентген, компьютерную томографию головы, МРТ или другие диагностические тесты;
- Заказать при необходимости дополнительные анализы.
Врачу также нужно знать следующее:
- О принимаемых лекарствах или инсулине для контроля диабета;
- Если есть аллергия на внутривенное контрастное вещество — вещество, которое поможет легче увидеть опухоль, нужно об этом сообщить;
- Нужно сказать врачу о наличии аллергии на йод или моллюсков (йод присутствует в моллюсках и контрастном веществе);
- Нужно сказать врачу о наличии кардиостимулятора или другого медицинского оборудования, имплантированного в тело;
- Если есть имплантат глаза или в ухе, нужно сообщить об этом;
- Сообщается о предыдущих операциях;
- Если когда-либо были травмы черепа, нужно сказать об этом;
- Если вы страдаете от клаустрофобии, нужно сказать об этом врачу;
В преддверии к процедуре:
- Вас могут попросить прекратить прием некоторых лекарственных препаратов;
- Нужно организовать следующее:
- Помощь перед началом лечения;
- Поездку домой после лечения;
- Уход после процедуры;
- По указанию врача нужно использовать специальный шампунь.
За день до процедуры:
- Не используйте никаких кремов или лака для волос;
- Не ешьте и не пейте после полуночи, если обратное не указано врачом.
В день процедуры:
- Захватите в больницу принимаемые лекарства;
- Не надевайте украшения, парик или шиньон, не пользуйтесь макияжем;
- Снимите контактные линзы, очки, зубные протезы;
- В руку будет вставлен внутривенный катетер, для введения контрастного вещества, лекарств и жидкостей.
Есть несколько типов лечения:
Процедура проводится с помощью 201 пучка направленных гамма-лучей. Она используется для лечения опухолей головного мозга и функциональных нарушений мозга. Гамма-нож является наиболее известным аппаратом для этой процедуры.
Лечение проходит в четыре фазы:
- Подготовка головы — местная анестезия будет выведена на переднюю и заднюю часть головы, чтобы обезболить кожу. Специальная алюминиевая рама будет прикреплена к черепу специальными штифтами. Это позволит удержать голову от перемещения во время лечения.
- Фотографирование головы — выполняется КТ головы и/или МРТ, чтобы определить точное местоположение опухоли. Если проводится лечение артериовенозных мальформаций, вы можете пройти ангиографию, чтобы найти аномальные вены.
- Фаза планирования — на основании анализов врачи планируют лечение. Когда они закончат, вас помещают на специальной кушетке. Врач расскажет вам о том, как будет проходить процедура, и о планируемой дозе облучения. На голову надевается шлем с множеством мелких отверстий. Каждое отверстие позволяет направить один луч радиации на определенную часть мозга;
- Облучение. Врачи и медсестры выйдут из комнаты. Кушетка располагается в области облучения. Шлем закрывается, после чего начинается непосредственно само облучение. Врач сможет видеть и слышать вас в течение всей процедуры, и вы также сможете говорить с ним. Радиационное излучение, используемое для лечения нельзя увидеть, почувствовать или услышать. Когда сеанс лечения закончен, врачи заходят в кабинет, снимают шлем и освобождают голову.
Эта процедура использует один мощный пучок радиационного излучения. Он используется для лечения малых и больших опухолей головного мозга. Вы будете проходить через фазы, перечисленные выше. Во время облучения, однако, источник излучения будет двигаться вокруг вас. Современные системы могут также обрабатывать радиацией опухоли спинного мозга.
Лечение Кибер-Ножом проводится с помощью небольшого линейного ускорителя, установленного на роботизированный манипулятор. Он используется для лечения опухолей и поражений головного и спинного мозга. Голова в этом случае не закрепляется в рамке.
Сеанс лечения проходит в три стадии:
- Подготовка — если у вас лечат опухоль головного мозга, надевается специальная маска, которая будет соответствовать размерам вашей головы. Также выполняется компьютерная томография, и, возможно, МРТ. Если проводится лечение рака спинного мозга, пациент садиться в специальное кресло. Вблизи опухоли имплантируются небольшие маркеры из металла, называемые координатными (Fiducials), чтобы ориентировать пучок излучения во время лечения. Координатные маркеры имплантируются в амбулаторных условиях. После того, как они находятся на месте, выполняется компьютерная томография;
- Планирование лечения. Вам может быть разрешено вернуться домой в перерывах между курсами лечения. Фактически лечение может быть выполнено в тот же день или через несколько дней после фазы подготовки;
- Облучение. На голову одевается маска, или пациент размещается в кресле, а затем помещается на стол. Перед началом лечения будет проведен рентген, чтобы сориентировать линейный ускоритель в правильном положении. После начала лечения манипулятор будет двигаться вокруг вас, останавливаясь в заданных точках. Когда манипулятор останавливается, проводится облучение опухоли.
Если использовалось лечение Гамма-ножом и линейным ускорителем:
- Голова освобождается от фиксаторов, внутривенный катетер извлекается;
- На голову накладывается небольшая повязка.
Сколько времени займет лечение?
Радиационное облучение для гамма-ножа и линейного ускорителя может занять до 2 часов. Лечение КиберНожом может занять до 3 часов.
Вся процедура обычно занимает 2-4 часа.
Будет ли это больно?
- Анестезия предотвращает боли в месте ввода катетера, если в процессе используется ведение контрастного вещества;
- Вы будете чувствовать некоторое давление при закреплении головы в неподвижном состоянии;
- Само лечение не вызывает боли;
- Вы можете испытывать головную боль или тошноту через несколько часов после лечения. Врач даст вам лекарство, чтобы снять дискомфорт.
Уход после стереотаксической радиохирургии
Когда вы возвратитесь домой после процедуры, выполните следующие действия, чтобы обеспечить нормальное восстановление:
- Вы можете вернуться к повседневной деятельности на следующий день после процедуры;
- Можно начать принимать лекарства, если обратное не указано врачом;
- Проконсультируйтесь с врачом о возможности выполнении тяжелой работы;
- В течение примерно недели нужно избегать намокания мест введения катетера;
- Обязательно следуйте указаниям врача.
Результаты стереотаксической радиохирургии будут видны с течением времени — от нескольких месяцев до нескольких лет.
- Примерно через месяц после процедуры врач проводит внешний осмотр и выполняет неврологическое обследование;
- Через некоторое время после процедуры оценки для лечебного эффекта будет выполнено МРТ сканирование или компьютерная томография;
- Если вы лечили артериовенозные мальформации, проводится церебральная ангиография каждые два-три года после лечения, чтобы определить успешность лечения;
- Во многих случаях процедуры стереотаксической радиохирургии могут быть выполнены снова, если это необходимо.
Связь с врачом после стереотаксической радиохирургии
После возвращения домой нужно обратиться к врачу, если появились следующие симптомы:
- Признаки инфекции, включая лихорадку и озноб;
- Покраснение, отек, усиление боли, кровотечение, или любые выделения из мест введения катетера;
- Тошнота и/или рвота, которые не исчезают после приема назначенных лекарств, и сохраняются в течение более двух дней после выписки из больницы;
- Боль, которая не проходит после приема назначенных обезболивающих лекарств;
- Кашель, одышка, учащенное сердцебиение, или боль в груди;
- Сильная головная боль;
- Слабость, потеря равновесия;
- Проблемы со зрением;
- Судороги;
- Любые новые симптомы, в том числе приступы нечувствительности.
Эта запись была размещена в Понедельник, Апрель 16th, 2012 в 09:03 и находится в рубрике Описание операций и процедур - методика проведения, восстановление. Вы можете следить за ответами к этой записи через RSS 2.0 ленту. Вы можете оставить комментарий, или трекбек с вашего сайта.
Еще недавно метастазы в головной мозг при раке считались смертельным приговором. Но сегодня ситуация меняется. Системная таргетная терапия в сочетании с радиохирургией позволяют значительно повысить эффективность лечения и даже добиться стойкой ремиссии, то есть фактически остановки болезни.
Наш эксперт — заведующий отделением радиотерапии и радиохирургии НИИ нейрохирургии имени Н. Н. Бурденко, член-корреспондент РАН, профессор, доктор медицинских наук, член Московского общества нейрохирургов, Ассоциации нейрохирургов России, Всемирной и Американской ассоциации нейрохирургов (WFNS, AANS), Американского и Европейского общества радиационных онкологов (ASTRO, ESTRO), Международного общества по стереотаксической радиохирургии (ISRS) Андрей Голанов.
Разрушать патологические очаги внутри головного мозга сегодня можно амбулаторно: это безболезненно, эффективно и в значительной степени безопасно. Такие вмешательства нейрохирурги проводят без скальпеля, даже не касаясь черепа. Причем это происходит при минимальной лучевой нагрузке. Это стало возможно благодаря таким установкам, как гамма-нож (применяется при патологиях исключительно внутри головы) и кибернож (используется также на других частях тела).
Главное — точность
Еще в середине прошлого века известный шведский нейрохирург, профессор Ларс Лекселл предложил метод радиохирургии: очень точное (прецезионное) подведение ионизирующей энергии от внешне расположенного источника радиации к мишени, то есть к относительно небольшому участку патологической ткани внутри головы. В 1968 году он же создал первую радиохирургическую установку: гамма-нож. Изобретение стало революционным и ознаменовало собой начало нового направления в медицине.
Первоначально метод применяли лишь при неврологических проблемах (болевых синдромах, в том числе невралгии тройничного нерва, двигательной патологии, такой, как паркинсонизм и другие гиперкинезы). Но подлинный расцвет радиохирургии начался после появления техники для визуализации: КТ и МРТ. Показания к применению метода расширились: оказалось, что однократное подведение относительно высокой дозы ионизирующей энергии способно предотвращать развитие опухоли и даже приводить к уменьшению метастатических очагов.
До появления киберножа — роботизированной установки с использованием линейного ускорителя, изобретенного американским нейрохирургом Джоном Адлером, — стереотаксическая техника могла применяться только внутри черепа. Сегодня же таких ограничений нет, и во всех современных установках для лучевой терапии местоположение мишени определяется непосредственно во время облучения. Это позволяет подводить высокие дозы ионизирующей энергии точно к мишени, расположенной в любой части тела.
Не сбить прицел
Без риска осложнений
Радиохирургическим способом сегодня лечат метастазы в головном мозге (при раке молочной железы, кожи, легких), а также сами опухоли, как доброкачественные (менингиомы, невриномы, аденомы), так и злокачественные. Правда, при раке головного мозга (глиоме) кибернож используют только как вторичный метод после проведенного комбинированного лечения. Также этим способом можно лечить и артериовенозные мальформации (аневризму сосудов головного мозга, которая является главной причиной инсультов у молодых).
По эффективности радиохирургия вполне сопоставима с обычной операцией, но позволяет добиться результата без трепанации, повреждения черепа и кожи головы. Не требуется общей анестезии и долгого восстановления, не возникает опасности инфекций и кровотечений. Операция проводится амбулаторно, хорошо переносится, не имеет ограничений по возрасту и состоянию здоровья. А еще она совместима с другими видами лечения. Например, для ее проведения не нужно прерывать курс химиотерапии.
Радиохирургия, в том числе с использованием киберножа, является единственным выходом, когда у пациента опухоль или метастаз располагаются в труднодоступных зонах мозга или там, где применение обычной операции сопряжено с высоким риском ухудшения состояния пациента, а стандартная лучевая терапия недостаточно эффективна.
Раньше при одиночных небольших метастазах в головном мозге не было иного выхода, кроме облучения всей головы. Но сегодня можно воздействовать прицельно лишь на патологический участок, избегая тем самым развития осложнений (в том числе неврологических и психических).
В лечении крупных метастазов используется также и предоперационное облучение, которое не только повышает успех последующей операции, но и снижает возможность дальнейшего роста и распространения опухоли.

Как самолетом слетать
Радиофобией страдают многие люди. Некоторые из-за боязни радиации лишний раз и рентген не сделают (даже если надо), и маммографию проигнорируют. Что уж говорить о радиохирургии, при которой используются высокие разовые дозы лучевой энергии (в 10-20 раз выше по сравнению со стандартным облучением). Бытует мнение, что после такого вмешательства (даже успешного) риск появления нового рака повышается в разы.
Но на самом деле это не так. За лечебный сеанс тело пациента получает дозу радиации как при полете на самолете. Особенностью радиохирургии является резкое уменьшение лечебной дозы ионизирующей энергии за пределами зоны воздействия. То есть лучевая энергия попадает только на сам патологический участок, но уже через несколько миллиметров доза становится безопасной для окружающих нормальных тканей. Как показали крупные зарубежные исследования с участием большой группы пациентов, проведенные, в частности, в Великобритании, радиохирургическое лечение даже через 10 и более лет после его проведения не приводило к значимому увеличению риска развития злокачественных опухолей по сравнению с популяцией.
Размер имеет значение
Увы, не любая опухоль может быть разрушена кибер- или гамма-ножом. Каждый случай рассматривается особо, с учетом характера первичного очага, состояния и возраста пациента и проведенного ранее лечения.
При крупных размерах опухоли, или когда в нее вовлечены функционально значимые структуры, например, зрительные нервы, необходимо проводить облучение в стандартном режиме. К тому же радиохирургия не заменяет современную микронейрохирургию. При наличии у пациента большой, но операбельной опухоли, сопровождающейся отеком и/или компрессией (сдавливанием) мозгового вещества и выраженной неврологической симптоматикой или повышенным внутричерепным давлением, лучше предпочесть прямую операцию.
Другое ограничение — это множественный характер поражения: при местно распространённом раке лишь в 60% случаев можно применить кибернож, хотя сегодня облучают и до 10 и более метастазов за одну фракцию при их небольшом размере.
Читайте также:


