Глутамат натрия и эпилепсия

Каковы причины и механизмы развития эпилепсии? На какие звенья заболевания можно повлиять, для облегчения состояния? Важная информация далее.
Причины эпилепсии? Самые разнообразные
Эпилепсия может возникнуть на фоне целого ряда заболеваний. Например, причиной эпилепсии могут стать доброкачественные и злокачественные опухоли головного мозга, травмы головного мозга, аутоиммунные заболевания, а также неврологические заболевания, такие как инсульт и болезнь Альцгеймера (Vincent, 2011). Это приобретённые формы эпилепсии, которые имеют чёткую причину.
Но бывает и так называемая идиопатическая форма, когда причины эпилепсии не выявлены.
Предполагается, что важную роль играет генетика: при наличии заболевания у близкого родственника риск эпилепсии в 5 раз выше (Bhalla, 2011).
Приступы могут быть спровоцированы определёнными факторами, например, резкое снижение уровня сахара в крови (гипогликемия), обезвоживание, усталость, недостаток сна, стресс, чрезмерное тепло или холод, депрессия, яркие световые вспышки. У некоторых приступы провоцируют определённые продукты питания или экологические факторы.
Причины и механизмы развития эпилепсии
Натрий и калий при растворении в жидких средах организма ионизируются и приобретают электрический заряд и участвуют в генерировании электрических импульсов в мозге. Изменение концентрации этих электролитов влияет на электрическую активность в нервных клетках. Сниженные уровни натрия в крови (гипонатриемия) связаны с увеличением частоты приступов в перекрёстном исследовании, в котором участвовало 363 пациента (Halawa, 2011). Например, эпилептические приступы описаны в клиническом докладе о состоянии 54-летней женщины, которая потребляла большое количество безалкогольных напитков. Потребление большого количества воды снижало концентрацию ионов натрия, что и провоцировало приступ (Mortelmans, 2008). Дефицит магния и кальция также может стать причиной эпилептического приступа или фактором, утяжеляющим приступ (Castilla-Guerrera, 2006).
Метилксантины, в том числе кофеин, представляют собой семейство природных стимуляторов, которые обнаружены во многих пищевых продуктах и напитках, включая кофе, чай и шоколад. Метилксантины повышают активность центральной нервной системы и возбудимость нервных клеток. Множество наблюдений свидетельствует о том, что при правильно подобранной терапии и контроле эпилепсии частота приступов повышается при потреблении кофе.
- 4 чашки кофе в день увеличивают частоту приступов от двух в месяц до нескольких в неделю.
- 5–6 чашек кофе в день спровоцировало два приступа в течение месяца у молодого человека с полностью компенсированной эпилепсией (Blaszczyk, 2007; Kaufman, 2003; Bonilha, 2004).
Экспериментальные модели показывают, что кофеин снижает судорожной порог, снижая эффективность противоэпилептических препаратов (Chrościńska-Krawczyk, 2011). Клинические наблюдения подтверждены экспериментальными исследованиями на животных, что подтверждает необходимость ограничения потребления кофе у больных с эпилепсией (Jankiewicz, 2007).
Исследование 2003 г. показало, что эмоциональный стресс утяжеляет судорожные приступы у 64% больных эпилепсией (Haut, 2003). Другие исследования подтвердили эти выводы (Gilboa, 2011; Maggio and Segal, 2012). Точно так же усугубляют состояние усталость и недостаток сна (Frucht, 2000; Nakken, 2005).
Свободные радикалы играют важную роль и могут быть одним из механизмов нарушения работы нервных клеток при эпилепсии (Waldbum and Patel, 2010; Pieczenik and Neustadt, 2007). Свободные радикалы повреждают белковые структуры, ДНК и оболочки нервных клеток. Факторов, повышающих уровень свободных радикалов, множество, в том числе черепно-мозговая травма, нейродегенеративные заболевания (Halliwell, 2001).
Аспартам – подсластитель, заменитель сахара. Фенилаланин, в который превращается аспартам в организме, в высоких концентрациях является токсичным в отношении нервных клеток. Поэтому есть предположение, что очень высокие дозы аспартама могут стать причиной эпилепсии и вызвать судороги. Было установлено, что у детей приём аспартама в дозировке 40 мг/кг веса (или около 2800 мг на 70 кг веса) повышает электрическую активность в головном мозге, хотя и без возникновения судорожных приступов. Для пояснения: одна банка диетической колы содержит 180 мг аспартама. Таким образом, дозировка, исследуемая у детей, эквивалентна более чем 15 банкам колы для взрослого. Справедливости ради нужно отметить, что в обзоре, опубликованном в 2002 г., не было установлено связи между приёмом аспартама и эпилепсией (Butchko, 2002), однако эпилептикам рекомендуется ограничить потребление продуктов с аспартамом.
Глутамат натрия – усилитель вкуса. Установлено, что глутамат натрия, который широко применяется в продуктах питания, может вызвать судороги у животных, но взрослому человеку получить с продуктами питания очень высокие дозировки, эквивалентные тысячам граммов глутамата, практически невозможно. Тем не менее есть данные, что глутамат может снизить судорожный порог у детей с эпилепсией и приступ может возникнуть при минимальной провокации (Shovic, 1997). Кроме того, ряд врачей отмечает улучшение состояния и контроля над эпилепсией у пациентов, которые избегают продуктов с глутаматом.
Многие экологические токсины, включая некоторые пестициды и тяжёлые металлы, могут вызывать судороги. Например, ртуть и свинец утяжеляют эпилепсию (Landrigan, 1990; Brenner, 1980; Istoc-Bobis, 1987). Кроме того, инсектициды, относящиеся к органофосфатам, увеличивают электрическую активность мозга и могут вызывать судороги (Sanborn, 2002; Simpson, 2002).
Стандартное лечение эпилепсии включает в себя приём противоэпилептических препаратов в течение многих лет.
- блокаторы натриевых каналов (карбамазепин, лаотриджин, фенитоин);
- блокаторы натриевых каналов (вальпроевая кислота);
- активаторы гамма-аминомасляной кислоты (бензодиазепины, барбитураты);
- блокаторы рецепторов глутамата (топирамат);
- ингибиторы карбоангидразы (ацетазоламид).
Выбор препарата основывается на клинической диагностике, а также характере эпилепсии, возможных рисках и побочных эффектах для пациента при его приёме. Наиболее оптимальным является применение одного препарата – монотерапия. Результатом оптимально подобранного препарата и дозировки является отсутствие судорожных припадков. В целом почти 50% взрослых пациентов и 66% детей отмечают эффект от первого же препарата (Kwan and Brody, 2001; Prunetti and Perucca, 2011). Если к первому препарату снижается чувствительность или развиваются побочные эффекты, происходит его замена. При невозможности подобрать один эффективный препарат, используется комбинация противоэпилептических средств.
Вместе с тем коррекция образа жизни, характера питания и специальные фитонутриенты повышают эффективность проводимой терапии, снижают количество побочных эффектов, позволяют сохранять чувствительность к лекарствам и не наращивать объём медикаментозной терапии.
Выявлено также снижение содержания глутамата, ГАМК и аспартата в эпилептической ткани мозга человека, что, возможно, позволит расценить гиперактивность соответствующих нейроОбнаружено уменьшение ГАМКергических нейронов в эпилептическом очаге, что, возможно, является непосредственной причиной гиперактивности эпилептических нейронов [RibackC.E., 1983].
При определении содержания ГАМК в цереброспинальной жидкости больных некурабельной эпилепсией установлено достоверное снижение его, максимальное при судорожных и психомоторных припадках.
При исследовании цереброспинальной жидкости у больных эпилепсией показано, что концентрация аминокислот, не принимающих непосредственного участия в модулировании нейронной активности, сохраняется постоянной [Бехтерева Н. П. и др., 1978]. В то же время содержание аминокислот, поддерживающих активность нейронов,— глутамииовой и аспаргиновой (а также таурина и глицина), колеблется в пределах 30—40% от уровня нормы, как и содержание ГАМК.
Во время эпилептического припадка наиболее выражена динамика глутамииовой кислоты: ее концентрация в цереброспинальной жидкости нарастает. В определенной корреляции с динамикой содержания глутамииовой кислоты в цереброспинальной жидкости находится и динамика ГАМК. Повышение концентрации ГАМК несколько отстает от подъема концентрации глутамииовой кислоты. Это рассматривается как проявление ответной компенсаторной реакции ГАМК на возбуждающее действие глутамииовой кислоты.
В многочисленных экспериментальных исследованиях показано, что конвульсивное действие таких агентов, как метразол, пикротоксин, стрихнин, гидразиды, кислород под высоким давлением, в той или иной степени связано со снижением содержания ГАМК в мозговой ткани. Изменяется также содержание глутамата и аспартата. Наоборот, под действием антиконвульсантов (в частности, вальпроата натрия и барбитуратов) содержание ГАМК в мозговой ткани увеличивается.
Установлено, что уменьшение содержания аминокислот в эпилептическом очаге может влиять на синтез протеинов, таких как S-100, которые, вероятно, имеют значение в контроле нейрональной активности.
С глутаминовой системой связан также обмен гистамина и гистидина. Гистидин — предшественник глутамата, важного элемента глутаминовой системы. В свою очередь он превращается в гистамин. Последний обладает нейротрансмнттерной функцией. Обнаружено увеличение содержания гистамина в крови больных эпилепсией [Ветрогон Ф. Г. и др., 1982] и в цереброспинальной жидкости, особенно при височной эпилепсии (ВЭ).
В последнее время обсуждается вопрос об отношении к эпилепсии еще одной аминокислоты — таурина. Отмечается роль последнего в поддержании тонуса цитоплазмы и возможном перемещении ионов кальция и других катионов через мембраны. Дефицит таурина приводит к угнетению Na+-, K+, Mg2+-зависимой АТФ-азной активности. Следовательно, ухудшаются условия для поляризации мембран, создаются возможности для эпнлептогенеза. Допускается, что таурни имеет значение в ингибнрованнн некоторых трансмиттеров. Установлено истощение таурина в эпилептическом очаге человека и животных.
Назначение таурина вызывает сильный антиконвульсивный эффект. По данным Н. П. Бехтеревой и соавт. (1978), уровень таурниа во время пароксизма подвержен значительным колебаниям в обе стороны, но в большинстве случаев снижается. Дефицит становится особенно очевидным, если рассматривать соотношение таурин/глутамин. По данным N. М. Van Gelder н соавт. (1980), N. Jania н соавт. (1982), снижение содержания таурина и аспартата в плазме крови больных с типичными абсансами коррелирует с повышением уровня глутаминовой кислоты в плазме крови.

На самом деле, встречается все больше людей
которые могут испытать и пережить эпилептические приступы разово или несколько раз за относительно короткий срок. После этого приступы и симптомы эпилепсии могут прекратиться навсегда. Однако у большинства людей симптомы, к сожалению, остаются на долгое время. Что может вызвать симптомы? Это и эмоциональная перегрузка, и повреждение головы, обезвоживание организма и так далее. Также сильно влияют на симптомы эпилепсии и продукты, которые человек кушает. И если не предпринимать никаких мер, то симптомы могут участиться и даже усилиться.
Перед тем, как мы перечислим сами продукты, важно помнить, что, как правило, не один или два продукта сами по себе вызывают изменения в биохимии мозга. Зачастую именно набор продуктов и химикатов, которые содержатся в продуктах, могут повлечь за собой первые признаки эпилепсии (или же усилить их). Например, те продукты, которые содержат клейковину (ее еще называют глютен) могут вполне быть причиной эпилепсии. Некоторые люди, убрав из своего рациона все продукты из пшеничной или ржаной муки, наблюдают заметные улучшения уже через несколько дней. Тоже самое относится и ко всевозможным искусственным подсластителям, в частности, к аспартаму. Итак, давайте перейдем к списку продуктов, которых стоит избегать, если у человека появилась или усилилась эпилепсия.
Первое. Клейковина.
Все продукты, которые, так или иначе, содержат клейковину (глютен), важно полностью убрать из своего рациона. Клейковина содержится в таких злаках как пшеница, рожь, ячмень и овес. Когда вы покупаете хлеб, то обязательно узнайте, из какой муки он сделан. В последние два десятилетия резко возросло количество людей, у которых наблюдается аллергическая реакция на клейковину (глютен). Однако доказано, что именно употребление клейковины стало причиной эпилептических приступов. Все дело в том, что клейковина вызывает воспалительные процессы в кишечнике, которые и приводят к нарушениям работы мозга.
Второй продукт, которого важно избегать
при симптомах эпилепсии – СОЯ. Соя принадлежит к семейству бобовых. Как правило, ее используют из-за дешевизны в выращивании и содержании в ней растительного белка. Очень хорошо, что люди стали больше задумываться о своем питании и переходить на растительную пищу. Однако потребление соевых бобов и их производных, также сильно выросло. Часто можно встретить сою даже в детском питании. Но, к большому сожалению, соя является одним из сильнейших аллергенов, как для детей, так и для взрослых. Одно из крупных исследований влияния сои на мозг человека было проведено в США.
Как и все зерновые, соя содержит также вещество под названием глютамин, который точно также негативно влияет на биохимический состав жидкости мозга. Поэтому даже соевый соус, разные батончики и мороженное на соевом молоке важно исключить из рациона.
Третий пункт. Сахар.
Все, что, так или иначе, содержит сахар в любом его проявлении, важно полностью исключить. Некоторые спрашивают у меня, как же убрать сахар, откуда тога брать глюкозу, которая нужна организму? На самом дела продуктов, которые содержат глюкозу очень много:
- Яблоки
- Бананы
- Апельсины
- Финики
- Виноград
- Дыня
- Пчелиный мед
- Рис
- Кукуруза
- Гречка и многие другие продукты.
Если вы употребляете хотя бы несколько из вышеперечисленных продуктов, то ваш организм полностью снабжен глюкозой и совершенно нет потребности в его увеличении. Поэтому смело можно не употреблять такие продукты как: сироп, конфеты, шоколад, мороженое, сухие завтраки, газированные напитки и тому подобное.
Четвертый продукт
который важно исключить – молочные продукты. Как показывает опыт людей, с симптомами эпилепсии, при отказе от любых молочных продуктов происходит улучшение буквально уже через несколько дней. Настоящей проблемой современного молока являются гормоны. Та пища, которой кормят животных, очень часто содержит разного рода гормональные препараты. Производители это делают для того, чтобы животные быстрее созревали и количество молока возрастало. Однако не только гормоны являются проблемой. В молоке также содержится и уже упомянутый глютамин. Поэтому, то молоко, которое пили наши предки сильно отличается от современного и к сожалению, не в лучшую сторону. И когда дети и взрослые люди покупают мороженое, сладкие творожные батончики, то получают двойную дозу веществ, способных спровоцировать симптомы эпилепсии.
Одним из самых опасных молочных продуктов является сыр .
И, конечно же, давайте упомянем одни из самых опасных пищевых добавок, которые следует исключить полностью.
На первом месте идет глутамат натрия.
На втором месте идут искусственные подсластители.
Одним из ярких представителей можно назвать аспартам. Сложно преувеличить, если сказать, что он крайне пагубно влияет на биохимию мозга. В его задачу входит возбудить клетки мозга, чтобы человек еще больше захотел положить его в свою пищу. Поэтому попадая в кровь человека, аспартам вызывает сильную реакцию нейронов, что может привести к увеличению эпилептических приступов и их силу. Такой эффект достигается за счет того, что аспартам получают из аспарагиновая кислоты. Именно аспарагиновая кислота является крайне сильным раздражителем и возбудителем для клеток головного мозга. Кроме того, аспартам содержит фенилаланин (ароматическая альфа-аминокислота), который является ядовитым для клеток мозга и связан напрямую с повреждениями нейронов. Сукралоза и сахарин не менее опасны.
Это семейство линейных сульфатных полисахаридов, которые получают из красных морских водорослей, растущих на побережье Ирландии.
Если вы сведете до минимума все вышеприведенные продукты и вещества в своем рациона, то уже через короткое время вы почувствуете улучшения. Кому-то требуется всего пару дней на то, чтобы увидеть изменения, а кому то пару месяцев. Однако в любом случае вы сделаете большой вклад в борьбу с симптомами эпилепсии.
Желаю вам скорейшего восстановления и побольше радостных дней!
11 сентября 2015
- 7617
- 6,2
- 0
- 12
![]()
Виктор Лебедев
- Медицина
- Нейробиология
- Нейромедиаторы
Шестая (и последняя) статья цикла о нейромедиаторах будет посвящена глутамату. Это вещество больше знакомо нам как усилитель вкуса в продуктах, но оно играет важную роль в нашей нервной системе. Глутамат — это самый распространенный возбуждающий нейротрансмиттер в нервной системе млекопитающих вообще и человека в частности.
Молекулы и связи
Глутамат (глутаминовая кислота) является одной из 20 основных аминокислот. Кроме участия в синтезе белков он может выполнять функцию нейромедиатора — вещества, которое передает сигнал от одной нервной клетки к другой в синаптической щели. При этом нужно учитывать, что глутамат, который есть в пище, не проникает через гематоэнцефалический барьер, то есть не оказывает прямого влияния на мозг. Глутамат образуется в клетках нашего тела из α-кетоглутарата путем трансаминирования. Аминогруппа переносится с аланина или аспартата, заменяя кетоновый радикал α-кетоглутарата (рис. 1). В итоге мы получаем глутамат и пируват или щавелевоуксусную кислоту (в зависимости от донора аминогруппы). Два последних вещества участвуют во многих важных процессах: щавелевоуксусная кислота, например, — это один из метаболитов в великом и ужасном цикле Кребса. Разрушение глутамата происходит при помощи фермента глутаматдегидрогеназы, и в ходе реакции образуются уже знакомый нам α-кетоглутарат и аммиак.
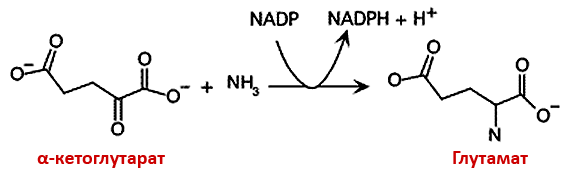
Рисунок 1. Синтез глутамата. Глутамат образуется из α-кетоглутарата путем замены кетогруппы на аминогруппу. При проведении реакции в клетках тратится никотинамидадениндинуклеотидфосфат (НАДФ, NADP). Рисунок с сайта lecturer.ukdw.ac.id.
Рисунок 2. Коннектом нематоды Caenorhabditis elegans Каждый нейрон червя имеет свое название, а все связи между нейронами учтены и нанесены на схему. В итоге схема выходит запутаннее, чем карта токийского метро. Рисунок с сайта connectomethebook.com.
Перегрузка сети
В нормально работающем мозге сигналы от нейронов равномерно распределены по всем другим клеткам. Нейромедиаторы выделяются в необходимом количестве, и нет поврежденных клеток. Однако после инсульта (острое поражение) или при деменции (длительно текущий процесс) из нейронов в окружающее пространство начинает выделяться глутамат. Он стимулирует NMDA-рецепторы других нейронов, и в эти нейроны поступает кальций. Приток кальция запускает ряд патологических механизмов, что в итоге приводит к гибели нейрона. Процесс повреждения клеток за счет выделения большого количества эндогенного токсина (в данном случае — глутамата) называется эксайтотоксичностью.
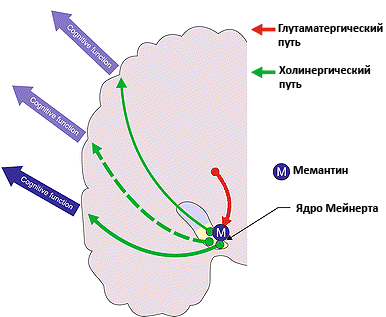
Рисунок 4. Действие мемантина при альцгеймеровской деменции. Мемантин снижает интенсивность возбуждающих сигналов, которые приходят от корковых нейронов на ядро Мейнерта. Ацетилхолиновые нейроны, составляющие эту структуру, регулируют внимание и ряд других когнитивных функций. Уменьшение избыточной активации ядра Мейнерта приводит к уменьшению симптомов деменции. Рисунок из [6].
Деменция — это растянутое по времени поражение головного мозга, при котором гибель нейронов происходит медленно. А бывают заболевания, приводящие к быстрому и большому по объему поражению нервной ткани. Эксайтотоксичность — важный компонент повреждения нервных клеток при инсульте. По этой причине при нарушениях мозгового кровообращения применение мемантина может быть оправданно, однако исследования на эту тему только начинаются. В настоящее время есть работы, проведенные на мышах, где показано, что назначение мемантина в дозе 0,2 мг/кг в день уменьшает объем поражения мозга и улучшает прогноз инсульта [7]. Возможно, дальнейшие работы на эту тему позволят усовершенствовать терапию инсультов у людей.
Голоса в голове
Шизофрения — это еще одно заболевание, при котором воздействие на глутаматную систему мозга является новым и перспективным направлением терапии. В настоящее время главной причиной развития шизофрении считают нарушение дофаминовой передачи в мозге. Избыток дофамина в одних частях нервной системы приводит к бреду и галлюцинациям, а недостаток в других — к апатии, подавленности и отсутствию побуждений. Нейролептики — лекарства, блокирующие дофаминовые рецепторы — хорошо справляются с галлюцинациями и бредом, но с другой группой симптомов возникают проблемы. Ограниченность клинического эффекта нейролептиков указывает на то, что в развитие шизофрении могут быть вовлечены другие нейромедиаторные системы.
На этом наше путешествие в мир нейромедиаторов закончено. Мы познакомились с мотивирующим дофамином, успокаивающей γ-аминомасляной кислотой и еще четырьмя героями нашего мозга. Интересуйтесь своим мозгом — потому что, как гласит название книги Дика Свааба, мы — это наш мозг.
Глутамат — это единственный медиатор, который оказывает только возбуждение. При избытке глутамата возникает судорожная готовность мозга, которая может перетечь в эпилепсию. Он взаимодействует с NMDA-рецепторами. Он токсичен для гиппокампа, в связи с чем ухудшается память. В этот момент погибает большое количество нейронов, и поэтому нужно действовать ещё и нейропротекторами, а не только снимать судороги. Таких препаратов очень мало.
Глицин — это медиатор, вызывающий только торможение. Глутамат -> ГАМК (возбудитель -> тормозитель). Опять возникает судорожная готовность мозга, которая может привести к эпилепсии. С глицином в клетку входит избыток хлора, из-за чего происходит гиперполяризация. Глицин вызывает торможение в спинном мозге и немного в головном. То есть он в основном действует на мотонейроны и затормаживает их.
При входе хлора возникает гиперполяризация. Мефенезин вводят, из которого образуется мепробат, а из него бензодиазепины (их всегда совершенствуют, увеличивают их свойства. Они им побочный эффект и привыкание. Они оказывают успокаивающее действие (явл транквилизаторами)). На ГАМК-рецепторе есть участок, который продливает действие ГАМК, и на нем находятся БД. Эндозепины вырабатываются в организме и делают нас более спокойными. Оппиатная система мозга, которая препятствует болевой чувствительности. Ноуицептивная система и опиатная система (эндорфины вырабатываются в гипоталамогипофизарной системе и снижают болевую чувствительность, и энкофалины вырабатываются в среднем мозге и также снижают болевую чувствительность). Опиатная система приспособлена к тому, чтобы взаимодействовать с морфием. В мозге вырабатывается морфий, и к нему есть рецепторы. Он нужен для того, чтобы также снижать болевую чувствительность.
Бордопиратами можно снять эпилептический статус, но они приводят к резкому снижению интеллектуальной деятельности.

У нас в организме синтезируется 23 аминокислоты. В мозге также содержатся аминокислоты, первая их функция – они принимают участие в синтезе белка, но аминокислоты, которые содержатся в головном и спинном мозге выполняют медиаторную функцию. И 75% аминокислот в ЦНС приходится на глутомат, глицин, аспаразиновую кислоту (ее в программе нет) и гаммааминомаслянную кислоту.
Что касается глицина, его функцию мы в прошлый раз выяснили – это мощный тормозный медиатор, он обеспечивает как прямое торможение в системе реципропной иннервации мышц антагонистов и в системе возвратного торможения с участием клеток РЕНШОУ. За счет чего возникает торможение с помощью глицина? - На мембране возникает процесс гиперполяризации в результате того, что открывается большее количество каналов (повышается проницаемость мембраны) для ионов калия. Глицин синтезируется из глюкозы и не только в нервных клетках, но и во многих клетках организма, он проходит через гематоэнцефалический барьер (ГЕБ). Рецепторы к глицину есть не только в постсинаптический мембране нервной клетки, но и в других участках мембраны нейрона, и это обеспечивает лечебное действие того глицина, который применяется в фармакологии, т. е. он не включается в синаптическую передачу, а влияет на рецепторы в нервной клетке внесинаптические.
Глутомат – это только возбуждающий медиатор, он синтезируется из глюкозы только в клетках нервной системы. Он напротив вызывает деполяризацию мембраны нейронов, за счет повышения ее проницаемости для ионов натрия. Сконцентрированы нейроны, синтезирующие глутомат в основном в лобной коре. Если 3-4 года назад он рассматривался только как медиатор, то сейчас говорят о том, что он принимает участие в синтезе белка, т.е. он включается в метоболические процессы в нервных клетках.. К нему открыты NMDA – рецепторы. Когда глутомат взаимодействует с ними, происходит деполяризация мембраны, которая приводит к возникновению потенциала действия, а значит возбуждению нервной клетки. После открытия NMDA- рецепторов стало понятно, почему барбитураты оказывают тормозное влияние на эпилептические приступы. Оказалось на рецепторе к глютонату есть участок который взаимодействует с барбитуратами. Если есть вещество, которое садится на этот рецептор, глутомату не с чем взаимодействовать и поэтому возникает торможение. К сожалению глутомат – необходимый медиатор при взаимодействии нервных клеток для формирования памяти, он обязательно включается в механизмы формирования памяти. Особенно опасно применять барбитураты для лечения маленьких детей, у которых страдает память, обучение. Хотя нет еще таких препаратов, которые так быстро снимали эпилептический приступ.
Один фермент, который взаимодействует с глутоматом, одна ступенька от глутомата, и глутомат превращается в ГАМК. Гаммааминомаслянная кислота – это тоже тормозный медиатор, она синтезируется только в мозге, содержится в коре, в мозжечке, в черной субстанции. Это мощная тормозная система головного мозга (глицин – спинной мозг). Повышенная активность глюконатэргической системы, или усиленный выброс глуконата приводит к судорожной готовности мозга, которая может спровоцировать приступ эпилепсии. Недостаток гамкэргической системы приводит к тем же последствиям, к повышенной судорожной готовности мозга. Большая часть препаратов, которыми лечится эпилепсия, направлены на то, чтобы усилить секрецию ГАМК или затормозить разрушение ГАМК.
Рисуем нервную клетку, мембрану, рецептор к ГАМК.
Когда ГАМК взаимодействует с этим рецептором, каков механизм действия ГАМК?
ГАМК повышает проницаемость клеточной мембраны для хлора, хлор входит в клетку и увеличивается на мембране мембранный потенциал, на мембране возникает гиперполяризация в виде ТПСП, а это повышает порог этой клетки, клетка затормаживается к ней сигналы подходят, но она возбудиться не может. Можно менять проницаемость для натрия, для кальция, для хлора, вот ГАМК меняет проницаемость мембраны клетки к хлору. ГАМК – это мощный тормозитель. На основе ГАМК был синтезирован препарат мефенезин его применяли при операции для расслабления мускулатуры. Затем его решили усовершенствовать, задача была та же – повысить расслабление скелетной мускулатуры, и синтезировали мекробамат, когда его стали применять оказалось, что он оказывает к тому же успокаивающее влияние на больного.
Тогда стали работать с этим препаратом, искать различные его формы и разработали – бензодиазепины – транквелизаторы, которые гасят чувство страха, снимают эмоциональное напряжение.
Почему они оказывают свое действие? – значит к этим веществам есть рецепторы. Оказалось что рецепторы к бензодиазепину находятся на рецепторе к ГАМК-у (он взаимодействует с участком рецепторов к ГАМК-у) Явление успокоения возникает в результате того, что бензодиазепин задерживает ГАМК в синаптической щели, т. е. он не разрушается и не захватывается обратно, бензодиазипин удлиняет срок действия Гамк-а в синаптической щели. Природные легамды, вещества которые обладают успокаивающим действием на человека, пока они не найдены. Но зато был найден эндозипин – к нему тоже есть участок на ГАМК – рецепторе, но при этом взаимодействии возникает чувство страха, чувство паники. Все зависит от того что возьмет верх эндозепины или бензодиазепины, которых мы еще не знаем, или те бензодиазепины, которые мы принимаем в виде таблеток, все они борются за рецепторы. Оказалось, что у нас в мозге синтезируется карболины, которые вызывают чувство паники.
Поперечные профили набережных и береговой полосы: На городских территориях берегоукрепление проектируют с учетом технических и экономических требований, но особое значение придают эстетическим.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.
Читайте также:



