Иммуноглобулин при лечении эпилепсии
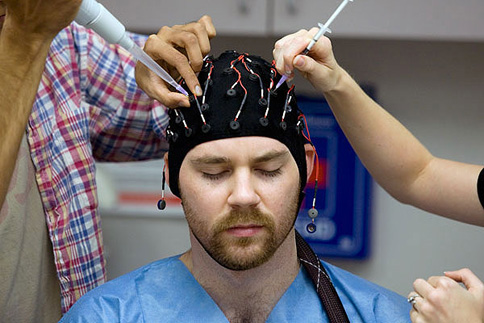
Итальянские ученые разрабатывают экспериментальные методы борьбы с эпилепсией
Представительнице Миланского научно-исследовательского института Марио Негри (Италия) Аннамарии Веццани присудили международную премию Американского общества борьбы с эпилепсией за 2009 год. Так были отмечены заслуги самой Веццани и сотрудников возглавляемой ею Лаборатории экспериментальной неврологии в области поиска новых путей борьбы с этим мучительным недугом.
То, что воспалительные процессы могут играть важную роль в развитии эпилептических состояний, стало известно относительно недавно. Несмотря на наличие целого ряда научных исследований в этом направлении, установить четкую картину того, как именно воспалительный процесс может провоцировать приступ, до недавних пор не удавалось. Тем не менее, по мере накопления информации стало ясно, что взаимосвязь между этими явлениями, безусловно, присутствует. С другой стороны, установлено, что припадки или эпилептический статус, вызванные не воспалениями, а химическими агентами или электростимуляцией, повышают уровень цитокинов (белковых молекул, которые, в частности, играют важную роль в регуляции защитных реакций человека).

Д-р Веццани и ее коллеги выяснили, что нарушение взаимодействия между иммунными клетками и кровеносными сосудами мозга играет ключевую роль в развитии эпилепсии. Это подтвердили эксперименты на мышах, у которых иммунные клетки, находящиеся рядом с кровеносными сосудами мозга, вызвали воспаление с последующим развитием этого заболевания.
Совершенное открытие означает, что современные препараты на основе антител, которые применяются для укрепления иммунной системы, в скором времени, возможно, будут использоваться для лечения эпилепсии. Косвенным подтверждением правильности сделанных миланскими учеными выводов служит то, что воспаление играет важную роль в зарождении и развитии значительного числа острых и хронических заболеваний нервной системы. Хотя детально влияние воспаления на формирование эпилептических приступов у человека до сих пор не изучено, известно, что различные инфекционные и аутоиммунные заболевания (когда разрушение органов и тканей происходит под действием собственной иммунной системы), нередко сопровождаются эпилептическими припадками.
Более того, у детей стероиды и адренокортикотропный гормон (АКТГ), подавляющие иммунный ответ, наряду с иммуноглобулинами с успехом применяются при лечении таких форм эпилепсии, которые не поддаются лечению другими препаратами. При ряде эпилептических синдромов (когда приступа как такового еще нет, но имеются те или иные признаки эпилепсии) – синдроме Расмуссена, лимбическом энцефалите, посттравматической эпилепсии с поздним началом – роль иммунного фактора несомненна.
В экспериментах на мышах, проведенных командой Веццани, обнаружено, что эпилептический приступ сильно влияет на поведение белых кровяных клеток, циркулирующих по сосудам головного мозга. Оказалось, что во время припадка усиливается синтез биологически активных молекул, которые вынуждают лейкоциты прочно оседать на стенках сосудов. Склеившись со стенками, лейкоциты начинают выделять вещества, способствующие развитию местных очагов воспалений. Эти процессы, в свою очередь, усиливают эпилептический припадок.
Предположив, что именно чрезмерно сильный иммунный ответ организма может играть существенную роль в развитии эпилепсии, исследователи проверили это в последующих опытах. Они вводили животным моноклональные антитела 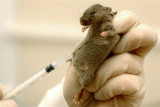
(особые вещества, которые не давали лейкоцитам склеиваться со стенками мозговых капилляров) и, тем самым, предотвращали развитие воспалительных реакций. Такое лечение приводило к резкому ослаблению, а иногда даже и к полному прекращению эпилептических приступов у подопытных животных.
Учитывая, что во многих случаях эпилепсия имеет генетические причины, основу новой лечебной тактики, предложенной д-ром Веццани, составляют антиконвульсивные препараты, полученные с использованием методов генной инженерии. Эти препараты вводят в те участки головного мозга, в которых, собственно, и зарождается эпилептический припадок. Попав к месту назначения, активные вещества инициируют выработку специфических белковых молекул, которые способны защитить очаги запуска эпилепсии от начала развития воспалительного процесса.
Необходимо отметить, что, хотя благодаря достижениям современной науки лечение эпилепсии становится все более эффективным, до 20% случаев до сих пор не поддаются медикаментозному лечению. В этой связи метод генетической терапии*, предложенный коллективом под руководством д-ра Веццани, может оказаться альтернативой хирургическому вмешательству именно для этой категории пациентов.
После завершения опытов над животными предполагается проведение следующей фазы клинических испытаний, которые, как уверены ученые, подтвердят обнадеживающие результаты лабораторных экспериментов.
Для справки:
*Генетическая терапия (генотерапия) – совокупность биотехнологических (генно-инженерных) и медицинских методов, направленных на внесение изменений в генетический аппарат клеток человека в целях лечения заболеваний. Это новая и бурно развивающаяся область, ориентированная на исправление дефектов, вызванных мутациями (изменениями) в структуре ДНК, или придание клеткам новых функций.
Если он начинает циркулировать по коре головного мозга, то это сопровождается временным “выключением” сознания – развивается так называемый “абсанс”, при котором человек временно (как правило, на несколько секунд) “отключается” от внешнего мира.
Если же разряд распространяется на двигательную зону коры, то развивается классический судорожный синдром.
В случае, если речь идет об абсансе, специальных вмешательств не требуется. Если приступ длится более 30 минут, необходимо обратиться за медицинской помощью – это является признаком наступления “эпилептического статуса” – непрерывной серии миниприступов. Остановить эпилептический статус можно только при помощи медикаментозных средств и только при участии врача.
Во время судорожного приступа необходимо, несмотря на неожиданность его возникновения для окружающих и инстинктивное желание помочь, сохранять спокойствие. Необходимо под голову больного подложить что-то мягкое (куртку, кофту и т.п.). Сдерживать движения больного во время приступа не следует! Следует также избегать скопления людей вокруг больного. Запомните, что нельзя во время приступа класть в рот какие-либо предметы, а также пытаться разжать зубы. Судороги проходят, как правило, в течение 2-3 минут. Если они длятся более 5 минут или больной получил какую-либо травму во время приступа, то необходимо послать за медицинской помощью. После приступа следует уложить больного на бок.
Задать вопрос об эпилепсии специалисту и записаться на прием вы можете здесь.
Почему возникает припадок?

Как уже было сказано, эпилепсия является следствием повышенной активности нервных клеток. При этом в них формируются очаги повышенной нейрональной активности, вокруг которых имеется “зона сдерживания” (ее можно сравнить с изолирующей оболочкой электрических проводов). Если нервным клеткам по периферии очага не удается остановить распространение разрядов по коре головного мозга, происходит “прорыв”. И тогда характер приступа зависит от того, как именно распространяется разряд.
В последнее время в происхождении многих заболеваний ту или иную, а иногда и решающую роль отводят патологии иммунной системы. По сложности функциональной организации и многообразию функций иммунную систему сравнивают с нервной. Иммунологический барьер центральной нервной системы не является только гематоэнцефалическим. Установлено, что в цереброспинальной жидкости функционирует специальная система, которая является иммунологическим барьером мозга. Здесь могут протекать активные иммунологические процессы, в том числе автономные.
Наличие генетически детерминированных нарушений иммунологической реактивности при эпилепсии показано в ряде работ. Так, у больных эпилепсией по сравнению с популяцией установлено резкое преобладание антигена HLA—А2 (соответственно 96 и 45%). Низкое содержание иммуноглобулина А находится в прямой корреляции с высокой частотой HLA-A2.
У больных с тяжелой формой эпилепсии, такой как синдром Леннокса — Гасто, отмечено снижение частоты встречаемости HLA—В7, в то время как при доброкачественно текущей эпилепсии у детей и их родителей выявлено снижение частоты встречаемости HLA—А, и HLA—B8. Таким образом, генетически кодированные иммунологические маркеры могут определять реактивность мозга по отношению к эпнлептогенным факторам.
В этом разделе приведены данные, содержащиеся в литературе и полученные в клинике нашей аспиранткой М. В. Помогаевой. Собственные исследования включали изучение в динамике ряда иммунологических показателей у трех групп больных эпилепсией: с эпилептическим статусом (30), серийными эпилептическими припадками (48) и периодическими редкими приступами (15). Контрольную группу составили 20 здоровых людей.

Участие иммунологических механизмов при неблагоприятных внешних воздействиях на организм привлекало внимание исследователей прежде всего в отношении инфекционных агентов. Факты нередкого возникновения и тем более обострения течения эпилепсин после инфекций хорошо известны. Экзогенные воздействия инфекционной природы выступают как этиологические и предрасполагающие факторы эпилепсии на фоне особенностей иммунологической реактивности [Шабалина И. Г., 1982].
Последнее сказывается как клинически (нередкие аллергические проявления), так и иммунологически (активация противомозгового и антибактериального гуморального иммунного ответа в условиях минимального антигенного раздражения). Установлено, что иммунологические изменения у больных эпилепсией иифек-циоино-воспалительной этиологии характеризуются снижением функциональной активности Т-лимфоцнтов, повышением количества В-лимфоцитов, иммуноглобулинов М и G, наличием перекрестных реакций между антибактериальными и антимозговыми антителами.
Наличие последних при эпилепсии было показано ранее в работах С. Ф. Семенова (1961—1979). Аутоиммунные сдвиги выявляются главным образом при тяжелых и прогредиентных формах эпилепсии с частыми полиморфными припадками и изменениями личности. Колебания иммунологической реактивности связаны также с фазами эпилептического процесса: наблюдаются подавление ее непосредственно после судорожного припадка и последующее постепенное повышение.
Появление противомозговых антител в сыворотке крови больных эпилепсией связывают с развитием соответствующих иммунологических реакций вследствие нарушения гематоэнцефалического барьера в результате действия эпилептических припадков и других факторов. В то же время вполне реальна возможность изолированного протекания иммунных процессов в иммунологическом барьере мозга. Установлено значительное отличие в иммунологических показателях крови и цереброспинальной жидкости при эпилепсин.
Основные принципы лечения эпилептических припадков
В.А. Карлов
Кафедра неврологии и нейрохирургии ММСИ
C реди неврологических заболеваний мозга эпилепсия занимает третье место. Однако это не только неврологическая проблема. С эпилепсией также имеют дело педиатры, психиатры, нейрохирурги. Уже это показывает клиническую значимость проблемы эпилепсии.
Не только частота эпилепсии (около 1% популяции) определяет ее важность, но и ряд других значимых факторов: преимущественное начало в детском возрасте, прогредиентность течения большинства ее форм, неблагоприятное влияние припадков на мозг, частота изменений психики, потенциальная опасность припадков для больных и окружающих и т.д.
Другим не менее существенным аспектом эпилепсии следует считать социальный. Жизнь больного с припадками делится на два периода - до и после диагноза "эпилепсия" [1], ибо диагноз "эпилепсия" обладает ярко выраженной негативной социальной значимостью. У больных эпилепсией много проблем, касающихся работы, вождения машины, климата в семье, потомства и т.д.
Особую остроту представляет эпилепсия у женщин - проблема беременности, риск рождения больного ребенка, влияние антиэпилептических препаратов на организм матери и плода и т.д.
Эпилептические разряды, даже субклинические, оказывают отрицательное действие на внимание, когнитивные функции, темп работы и др. Хронический прием антиэпилептических препаратов (АЭП), в свою очередь, неблагоприятно воздействует на печень, кровь, желудочно-кишечный тракт, обмен веществ и в особенности на нервную систему, вызывая седацию или, наоборот, возбуждение (последнее - чаще у детей), снижение внимания, памяти и т.д. Таким образом, очевиден и не менее важен второй аспект проблемы эпилепсии - социальный. Это делает понятным участие социологов, психологов, реабилитологов в разработке проблемы эпилепсии.
Наконец, есть еще и третий аспект - нейрофизиологический. Эпилептическое возбуждение является "меченым", оно имеет патогномоничный эклектрографический коррелят и поэтому может быть хорошо прослежено при регистрации электроэнцефалограммы.
Вследствие этого эпилепсия в течение нескольких последних десятилетий была и продолжает оставаться моделью для изучения функциональной организации головного мозга человека [2, 3].
Терапевтический аспект проблемы - один из важнейших и труднейших. За последние десятилетия в клиническую практику введены десятки новых АЭП. Конечно, это существенно расширило возможности медикаментозной терапии эпилепсии, однако и породило ряд новых проблем, главная из них - лекарственное взаимодействие: индукция или, наоборот, ингибирование одного препарата другим, стимулирующий, аддитивный, позитивный и негативный эффекты взаимодействия.
Крупным вкладом в проблему эпилепсии явилось внедрение в клиническую практику методов определения уровня АЭП в сыворотке крови.
В целом стратегия лечения эпилепсии за последние годы не изменилась: раннее начало, комплексность, непрерывность, длительность, преемственность. Однако тактика претерпела определенные изменения. Главным все же остается максимальная индивидуализация терапии.
Лечебный аспект тесно связан с диагностическим. При обращении больного с первым припадком следует прежде всего решить, о каком припадке идет речь - эпилептическом или неэпилептическом. Проблема дифференциального диагноза эпилептических припадков с неэпилептическими, в особенности демонстративными (так называемыми псевдоприпадками), а иногда и другими (пароксизмальные формы мышечной дистонии прежде всего), весьма непроста.
В наиболее крупных клиниках мира применяют видео- и электроэнцефалотелемониторирование.
Рассмотрим тактику терапии отдельных форм эпилепсии и эпилептических припадков.
Фебрильные судороги, аффект-респираторные приступы, парасомнии следует рассматривать как факторы риска по эпилепсии. Они могут требовать назначения АЭП при наличии нескольких других факторов риска.
Если установлено, что припадок эпилептический, необходимо исключить текущий церебральный процесс (опухоль мозга, абсцесс и т.д.). Для этого надо, помимо врачебного осмотра больного, включая неврологический статус и электроэнцефалографию (ЭЭГ), провести эхоэнцефалоскопию и компьютерную (а при необходимости и магнитнорезонансную томографию головы). Если текущий церебральный процесс исключен, следующим этапом в диагностико-терапевтическом алгоритме должно быть принятие решения о целесообразности начала медикаментозной антиэпилептической терапии. Это также может представить немалые трудности. Недаром в Международной лиге борьбы с эпилепсией есть специальный комитет по первому эпилептическому припадку. К сожалению, он не выработал однозначных рекомендаций [4]. На основании нашего опыта мы можем рекомендовать двухступенчатость подхода: вначале следует выяснить, был ли первый эпилептический припадок спонтанным или спровоцированным. При таких факторах провокации, как высокая температура (фебрильные судороги у детей), депривация сна, алкоголизация, просмотр телевизионных передач, следует не спешить с назначением АЭП, а сделать все для предупреждения факторов провокации. Так, при лихорадочных заболеваниях у детей необходимо назначать жаропонижающие средства. При "телевизионном" припадке роль телевизионного воздействия легко подтверждается энцефалографией: под влиянием ритмических световых мельканий в ЭЭГ регулярно возникает эпилептическая активность. В этих случаях следует рекомендовать смотреть телевизор с расстояния не менее 3 м, либо пользоваться телевизором с небольшим экраном (менее 25 см по диагонали). Абсолютно надежно действует просмотр телевизионных программ одним глазом, для чего практично применение очков с ширмой на одной из линз [5].
При провокации приступа депривацией сна больной должен категорически соблюдать режим сна - бодрствования, исключить недосыпание, запрещается работа в ночную смену. Больному надо состоять под наблюдением, необходим также динамический электроэнцефалографический контроль.
Следует подчеркнуть, что наличие эпилептических разрядов в ЭЭГ у больного с отсутствием эпилептических припадков не может рассматриваться как повод для начала антиэпилептического лечения, так как, во-первых, диагноз эпилепсии является клиническим (у многих больных с эпилептическими припадками в ЭЭГ нет эпилептических проявлений) и, во-вторых, справедлив афоризм: "лечить надо больного, а не энцефалограмму". Наличие эпилептической активности в ЭЭГ у лиц без припадков следует рассматривать как фактор риска эпилепсии . Эти лица нуждаются в динамическом наблюдении.
Второй ступенью в алгоритме действия врача в тех случаях, когда диагностирован первый неспровоцированный эпилептический припадок , должно быть решение о выжидательной тактике, либо начале антиэпилептической медикаментозной терапии. Как уже было сказано, определенных рекомендаций на этот счет нет.
Авторы в своей практике руководствуются учетом факторов риска эпилепсии. Основными факторами риска являются: отягощенный перинатальный анамнез, органические поражения мозга в постнатальном периоде (черепно-мозговая травма, менингит и т.д.), пароксизмальные состояния в детстве (фебрильные припадки, аффект-респираторные судороги, ночные страхи и кошмары), задержка развития, наличие очаговой неврологической симптоматики, эпилептическая активность в ЭЭГ.
При нескольких факторах риска противоэпилептическое лечение надо начинать немедленно. Для более точного определения степени риска нами с помощью компьютерной обработки большого количества данных разработаны специальные таблицы, в которых дано количественное определение (удельный вес) различным значимым анамнестическим, клиническим и электроэнцефалографическим признакам, суммирование которых позволяет вывести "индекс эпилептичности", т.е. определить степень риска эпилепсии. Риск III степени является показанием к назначению медикаментозного антиэпилептического лечения [6].
В случае, когда решение о начале лечения принято, дальнейший шаг зависит от типа припадка и формы эпилепсии. Если определить их оказалось невозможным, средством первой очереди выбора являются соли вальпроевой кислоты, которые могут быть применены практически без риска неблагоприятного воздействия на те или иные виды припадков и в то же время потенциально высокоэффективны при идиопатической эпилепсии с абсансами и/или генерализованными судорожными припадками, обладают значительной эффективностью при парциальных припадках.
Обычно применяется натриевая соль вальпроевой кислоты - депакин, конвулекс, апилепсин, ацедипрол и др. или кальциевая соль (конвульсарт). Дозы на 1 кг массы тела в сутки значительно варьируют - от 15 до 50 мг. Иногда наблюдаются побочные действия: увеличение массы тела, желудочно-кишечные расстройства.
Если удалось определить тип припадка и форму эпилепсии, производится выбор адекватного АЭП.
Так, при генерализованных бессудорожных припадках - абсансах (приступы кратковременного - секунды - отключения сознания с прерыванием действия, иногда элементарным автоматизмом - перебирание руками, бормотание и т.д.) с наличием характерного ЭЭГ патерна - генерализованных синхронных симметричных разрядов комплексов пик-волн 3 Гц-средством первой очереди выбора является вальпроат, второй - сукцинимиды: этосуксимид, пикнолепсин, суксилеп. Дозы на 1 кг массы тела составляют 15-40 мг в сутки.
Основные побочные явления со стороны желудочно-кишечного тракта: боли в подложечной области, тошнота, реже рвота и др.
При генерализованных судорожных припадках у больных с идиопатической эпилепсией средством первой очереди выбора является вальпроат (депакин), второй - карбамазепин (тегретол, финлепсин), хотя есть сведения, что эффективность карбамазепина может превышать таковую вальпроата [7].
Дозы карбамазепина - 10-20 мг на 1 кг массы тела в сутки. Основные неблагоприятные явления: головокружение, атаксия (неустойчивость при ходьбе), нистагм и др., которые значительно менее выражены при применении ретардных форм (финлепсин-ретард 200 мг, 400 мг, тегретол 200 мг, 400 мг). При непереносимости или неэффективности этих препаратов средствами следующей очереди выбора могут быть фенитоин и барбитураты: фенобарбитал, майсолин (гексамидин, примидон).
Фенитоин (дифенин, дилантин) применяют в дозе 5-6 мг на 1кг массы тела в сутки. Основные неблагоприятные явления схожи с таковыми у карбамазепина. Кроме того, фенитоин часто вызывает гиперплазию и кровоточивость десен.
Фенобарбитал (за рубежом - фенобарбитон и метилфенабарбитал) применяется в дозах 1,5 - 3 мг на 1 кг в сутки.
Несмотря на то, что при генерализованных припадках, идиопатической эпилепсии фенобарбитал оттеснен на 3-4-й план, он остается средством первой очереди выбора при младенческих судорогах и эпилептическом статусе, связанном с внезапным прекращением приема фенобарбитала. Кроме того, его широкое применение связано с низкой стоимостью.
При симптоматической эпилепсии (известна этиология, подтверждается наличие очагового поражения мозга) или криптогенной (имеется очаговость, но этиология органического поражения неизвестна), парциальных припадках - простых (без изменения сознания), сложных (с изменением сознания) и вторично генерализованных припадках (с присоединением генерализованных судорог) средством первой очереди выбора является карбамазепин (тегретол, финлепсин).
Однако, возможно, эффективность карбамазепина не превышает таковой вальпроата натрия и дифенина.
Как правило, трудную терапевтическую задачу представляют миоклонические формы эпилепсии , при которых миоклонии (быстрые подергивания мышц) являются одним из главных проявлений заболевания: доброкачественная и тяжелая миоклоническая эпилепсия раннедетского возраста, эпилепсия с миоклоническими абсансами, миоклонически-астатическая эпилепсия, ювенильная абсансная эпилепсия, миоклонус-эпилепсия.
Средством первой очереди выбора признан вальпроат (депакин), может быть эффективен клоназепам (дозы: 0,1 - 0,15 мг на 1 кг в сутки), антелепсин, иногда другие АЭП или их комбинации (см. далее). Напротив, карбамазепин при этих формах эпилепсии противопоказан.
В настоящее время общепризнанной тактикой лечения эпилептических припадков является монотерапия, т.е. лечение одним препаратом . При отсутствии должного эффекта от препарата первой очереди выбора переходят к препарату следующей очереди выбора. И лишь при безуспешности этих попыток назначают комбинацию из двух, иногда трех АЭП.
Однако это вряд ли правильно для некоторых форм эпилепсии, которые относятся главным образом к специфическим детским формам. Так, при детском спазме (синдром Уэста), характеризующемся началом в 0,5 - 1,5 года и своеобразными приступами так называемых пропульсивных припадков (саламовы судороги): наиболее типичны кивки с подбрасыванием рук в сочетании с характерными изменениями ЭЭГ (гипоаритмия - медленная сноподобная активность), необходимо сразу же одновременно назначать глюкокортикоиды или АКТГ и АЭП. Чаще применяют синтетический аналог АКТГ - синактен-депо внутримышечно по 1 мг на год жизни ребенка (первые инъекции - 0,1 - 0,2 - 0,3 мг) с интервалами в 2, 3, 5 и 10 дней. Дозы АКТГ - 20 - 60 Ед в сутки, преднизолона - от 2 до 10 мг на 1 кг в сутки.
Из АЭП предпочтительнее вальпроат (депакин) или нитразепам. В резистентных случаях может помочь внутривенное введение иммуноглобулина по 0,4 мг на 1 кг в сутки [8].
Следующей формой эпилепсии, при которой оправдана стартовая полипрагмазия, является миоклонически-астатическая эпилепсия у детей раннего возраста, при которой миоклонические подергивания наиболее часто сочетаются с падением ребенка, иногда абсансами или тоническими приступами.
Средством первой очереди выбора является вальпроат (депакин). В большинстве случаев, однако, требуется его сочетание с этосуксимидом, а при наличии и генерализованных судорожных припадков - с барбитуратами, лучше - примидоном. При статусе абсансов добавляется АКТГ.
Крайне труден для лечения синдром Леннокса-Гасто (возраст дебюта - 26 лет). Характерна триада припадков: судорожных тонических, атипичных абсансов (сочетание выключения сознания с миоклониями век, периооральной мускулатуры и генерализованными синхронными разрядами пик-волн 1,5 - 2,5 в 1с в ЭЭГ и внезапных падений, а также задержка психического развития).
Применяется сочетание вальпроата, карбамазепина и бензодиазепинов (нитразепам, клоназепам, клобазам). Более трех препаратов одновременно также, как и максимальные дозы, назначать нельзя.
Полипрагмазии требуют и некоторые другие миоклонические формы эпилепсии, в частности эпилепсия с миоклоническими абсансами. Назначается комбинация вальпроата (депакина) и этосуксимида. У некоторых больных действенна комбинация вальпроата с барбитуратами (фенобарбитал, примидон) или банзодиазепинами (нитразепам, диазепам и др.).
Среди новых АЭП наиболее перспективны вигабатрин, ламотриджин, окскарбазепин, тиагабин, фелбамат, топирамин [9].
Наибольшее применение уже нашли окскарбазепин, вигабитрин, ламотриджин.
Основной действующий метаболит окскарбазепина отличается от соответствующего метаболита карбамазепина меньшей токсичностью, и поэтому препарат лучше переносится.
Вигабатрин (сабрил) имеет ГАМК-подобную структуру, но отличается иным способом действия, оказывая противоэпилептическое влияние путем необратимого подавления ГАМК-трансаминазы, тем самым повышая содержание ГАМК в ЦНС. Вигабатрин практически не подвергается в организме биотрансформации. Это имеет два важных последствия для клиники: 1) отсутствие гепатотоксичности; 2) при совместном применении с другими АЭП вигабатрин не оказывает существенного влияния на их содержание в плазме крови.
Дозы: 20 - 50 мг на 1 кг в сутки. Препарат назначают при парциальных и вторично генерализованных припадках.
В последнее время показана его эффективность в отношении наиболее трудно курабельных эпилептических приступов падения, в частности при синдроме Леннокса-Гасто .
Ламотриджин (ламиктал) относится к препаратам с иным типом действия, чем у других АЭП. Он не усиливает ГАМК-опосредованное торможение, но оказывает подавляющее влияние на возбудительные трансмиттеры (глютамат) или ингибирует соответствующие рецепторы.
Препарат также наиболее эффективен при сложных парциальных и вторично генерализованных припадках, а также эпилептических приступах падения у детей (при синдроме Леннокса-Гасто прежде всего). Дозы: 5-8 мг на 1 кг в сутки. При одновременном использовании с другими АЭП ламотриджин незначительно укорачивает период полужизни энзиминдуцирующих препаратов (фенобарбитал, карбамазепин, фенитоин, примидон), но период полужизни самого ламотриджина существенно удлиняется вальпроатом, что требует снижения доз ламотриджина, так как это чревато явлениями интоксикации.
Следует еще раз подчеркнуть, что добиться результатов при назначении АЭП, адекватных форме эпилепсии и типу припадков, можно только при применении должных дозировок, корригируемых контролем уровня препарата в крови.
Начинать лечение надо с малых доз, которые повышают постепенно.
Ниже приведена таблица доз и терапевтического уровня в крови основных АЭП.
Дозы и терапевтические уровни в сыворотке крови основных АЭП
Страницы: [1] 2 3 … 25 Вниз
0 Пользователей и 1 Гость просматривают эту тему.
Хочу поделиться своим наблюдением. У моего ребенка после курса иммуноглабулина почти полностью ушли приступы, пока нет 5-й день и все ОК, не знаю как долго продлиться данный эффект, но препарат оказался очень и очень эффективным. Кто нибудь проводил своему ребенку курс иммуноглабулина? Какой эффект наблюдали?
меняю электропроигрыватель на электровыигрыватель
Хочу поделиться своим наблюдением. У моего ребенка после курса иммуноглабулина почти полностью ушли приступы, пока нет 5-й день и все ОК, не знаю как долго продлиться данный эффект, но препарат оказался очень и очень эффективным. Кто нибудь проводил своему ребенку курс иммуноглабулина? Какой эффект наблюдали?
а можно узнать-какая у вас форма эпи?
Ножки пледом закутайте дорогим, ягуаровым,
И, садясь комфортабельно в ландолете бензиновом,
Жизнь доверьте Вы мальчику в макинтоше резиновом,
И закройте глаза ему Вашим платьем жасминовым —
Шумным платьем муаровым, шумным платьем муаровым.
Хочу поделиться своим наблюдением. У моего ребенка после курса иммуноглабулина почти полностью ушли приступы, пока нет 5-й день и все ОК, не знаю как долго продлиться данный эффект, но препарат оказался очень и очень эффективным. Кто нибудь проводил своему ребенку курс иммуноглабулина? Какой эффект наблюдали?
а можно узнать-какая у вас форма эпи?
Симптоматическая с тоническими адверсивными приступами, это когда голову и глаза заворачивает в сторону противоположную очагу и так 3-4 раза после пробуждения, во время бодрствования приступов нет. Прочитала статью в журнале нейрохимия, там по поводу лечения эпи и экспериментальных методиках и опытах. Короче было замечено, что после курса иммуноглабулина у многих пациентов с эпи наступало резкое улучшение по заболеванию, хотя изначально иммуноглабулин кололи по другим причинам не связанным с эпи. Вот и решила, иммуноглабулин вещь во многих отношениях полезная, хорошо иммунитет держит, после 3-х ниъекций по 1,5 кубика приступы нас оставили пока 6 дней держимся. Как там дальше будет не знаю,. есть ли у кого нибудь похожий опыт с иммуноглабулином?
меняю электропроигрыватель на электровыигрыватель
Какой иммуноглобулин ставили? обычный человека нормальный? внутримышечно?
Просто решила написать,мы лежали как то вместе с одной девочкой в больнице их целый год то и дело клали с разными инфекциями, часто болели ( у них эпи , синдром Денди -уокера) и прокапали последний раз имуноглобулин 10 дней вв два курса ,и сейчас только вспомнила приступов у них нет тфу тфу уже год она даже конвулекс убрала, я незнаю может совпаденье, но…
ЗОРКО ОДНО ЛИШЬ СЕРДЦЕ. САМОГО ГЛАВНОГО ГЛАЗАМИ НЕ УВИДИШЬ.
Антуан Де Сент-Экзюпери
Я писала не про лечения а просто расказала историю, у нас тоже эпи и приступы совпадают с началом инфекции , у нас как правило моча портится и начинаем антибиотики ,я просто задумалась об повышении иммунитета
Хочу поделиться своим наблюдением. У моего ребенка после курса иммуноглабулина почти полностью ушли приступы, пока нет 5-й день и все ОК, не знаю как долго продлиться данный эффект, но препарат оказался очень и очень эффективным. Кто нибудь проводил своему ребенку курс иммуноглабулина? Какой эффект наблюдали?
Мариса, я написала свой ответ, после того, как прочитала вышеуказанное
ЗОРКО ОДНО ЛИШЬ СЕРДЦЕ. САМОГО ГЛАВНОГО ГЛАЗАМИ НЕ УВИДИШЬ.
Антуан Де Сент-Экзюпери
Нам в Солнцево рекомендовали назначение иммуноглобулина из-за того, что причиной поражения головного мозга и кровоизлияния, а также кист, позже появления судорог связывали с перенесенной мною вирусной инфекцией в беременность (на УЗИ признаков не было), а также у малыша в ликворе после родов был обнаружен герпес превышающий норматив, поэтому врачи посчитали, что применение иммуноглобулина позволит снизить активность герпетической инфекции, которая находится в центр. нервной системе ребенка, т.е. убрать обострение, по скольку на тот период у нас обоих были найдены в крови иммуноглобулины класса М, что говорило об остроте процесса. Ну, мы были не против, просто очень дорого он стоил и мы не знали насколько это поможет…. а вообще мысль неплохая, может и следовало бы.
Люба, Ванюша… и Макушка в придачу
Какой иммуноглобулин ставили? обычный человека нормальный? внутримышечно?
Да обычный человеческий нормальный внутримышечно, после 3 уколов приступы купировались
меняю электропроигрыватель на электровыигрыватель
Девочки почитала про имуноглобулин а он применяется (кому интересно почитайте) при бактериальном менингите — что соответственно ведет к поражению мозга, при демелинизирующей полинейропатии где идет поражение нервных волокон, вообщем может хоть кроху этот препарат может помочь и нашим деткам .
Да-да расскажите. я знаю лечат эпи иммуноглобулином вызванные вирусами, или миоклонус ( что-то типа этого болезни)… нам не предлагали. хотя я слышала что возможно, но препарат дорогой и инвалидности не было у ребенка… у меня д сих пор мысли такие есть чтобы сделать.. но надо в больницу ложится, а там без показаний никто не будет за это браться…..
мей хор. знакомой при эпи ( последствие герпетич. энцефалита) Мухин назначил препарат зарубежный. я так поняла иммуноглобулин но как назыв точно не помню… стоит ок ста тыс.
а какие показания к нему. фармакорезистнтная эпи может служить показанием. наш врач на это не пойдет. а самим как достать и как колоть.. страшноо…
mariafad111, вы по каким показаниям кололи??
навредить он не может?
Девочки почитала про имуноглобулин а он применяется (кому интересно почитайте) при бактериальном менингите — что соответственно ведет к поражению мозга, при демелинизирующей полинейропатии где идет поражение нервных волокон, вообщем может хоть кроху этот препарат может помочь и нашим деткам .
Я в общем то вычитала, что эпилепсия может быть предположительно связана и с иммунными заболеваниями и аутоиммунными и вообще если есть какое то вялотекущее хроническое воспаление в мозгу, то оно может вызывать приступы. Кроме того при частых простудах у таких деток есть вероятность большой вирусной загрузки, которая так же поддерживает вялотекущие воспалительные реакции, в том числе и в нервной ткани. в общем лечение эпилепсии иммуноглабулином проводилось экспериментально, так как такую приятную побочку при введении иммуноглабулина обнаружили абсолютно случайно. Я попробовала — нам пошло очень хорошо, я даже не рассчитывала на такой результат. Некоторые ученые сочетали использование иммуноглабулина с высокими дозами пиридоксина, что в некоторых случаях так же давало хороший результат.
меняю электропроигрыватель на электровыигрыватель
mariafad111, а как вы попробовали??сами. как врача убедили? или у вас др показания были для курса иммуноглобулина??
Страницы: [1] 2 3 … 25 Вверх
Итальянские ученые разрабатывают экспериментальные методы борьбы с эпилепсией
Представительнице Миланского научно-исследовательского института Марио Негри (Италия) Аннамарии Веццани присудили международную премию Американского общества борьбы с эпилепсией за 2009 год. Так были отмечены заслуги самой Веццани и сотрудников возглавляемой ею Лаборатории экспериментальной неврологии в области поиска новых путей борьбы с этим мучительным недугом.
То, что воспалительные процессы могут играть важную роль в развитии эпилептических состояний, стало известно относительно недавно. Несмотря на наличие целого ряда научных исследований в этом направлении, установить четкую картину того, как именно воспалительный процесс может провоцировать приступ, до недавних пор не удавалось. Тем не менее, по мере накопления информации стало ясно, что взаимосвязь между этими явлениями, безусловно, присутствует. С другой стороны, установлено, что припадки или эпилептический статус, вызванные не воспалениями, а химическими агентами или электростимуляцией, повышают уровень цитокинов (белковых молекул, которые, в частности, играют важную роль в регуляции защитных реакций человека).
Д-р Веццани и ее коллеги выяснили, что нарушение взаимодействия между иммунными клетками и кровеносными сосудами мозга играет ключевую роль в развитии эпилепсии. Это подтвердили эксперименты на мышах, у которых иммунные клетки, находящиеся рядом с кровеносными сосудами мозга, вызвали воспаление с последующим развитием этого заболевания.
Совершенное открытие означает, что современные препараты на основе антител, которые применяются для укрепления иммунной системы, в скором времени, возможно, будут использоваться для лечения эпилепсии. Косвенным подтверждением правильности сделанных миланскими учеными выводов служит то, что воспаление играет важную роль в зарождении и развитии значительного числа острых и хронических заболеваний нервной системы. Хотя детально влияние воспаления на формирование эпилептических приступов у человека до сих пор не изучено, известно, что различные инфекционные и аутоиммунные заболевания (когда разрушение органов и тканей происходит под действием собственной иммунной системы), нередко сопровождаются эпилептическими припадками.
В Италии эпилепсией страдают примерно 500 тысяч человек, и как минимум 50 тысяч жителей страны имеют хотя бы один раз в год эпилептический припадок или проявления эпилептического синдрома. В целом, независимо от этнических и географических признаков, эпилепсия встречается у 1-2% людей. Это значит, что в России эта цифра равна 1,5-2 млн. человек.
Более того, у детей стероиды и адренокортикотропный гормон (АКТГ), подавляющие иммунный ответ, наряду с иммуноглобулинами с успехом применяются при лечении таких форм эпилепсии, которые не поддаются лечению другими препаратами. При ряде эпилептических синдромов (когда приступа как такового еще нет, но имеются те или иные признаки эпилепсии) – синдроме Расмуссена, лимбическом энцефалите, посттравматической эпилепсии с поздним началом – роль иммунного фактора несомненна.
В экспериментах на мышах, проведенных командой Веццани, обнаружено, что эпилептический приступ сильно влияет на поведение белых кровяных клеток, циркулирующих по сосудам головного мозга. Оказалось, что во время припадка усиливается синтез биологически активных молекул, которые вынуждают лейкоциты прочно оседать на стенках сосудов. Склеившись со стенками, лейкоциты начинают выделять вещества, способствующие развитию местных очагов воспалений. Эти процессы, в свою очередь, усиливают эпилептический припадок.
Предположив, что именно чрезмерно сильный иммунный ответ организма может играть существенную роль в развитии эпилепсии, исследователи проверили это в последующих опытах. Они вводили животным моноклональные антитела (особые вещества, которые не давали лейкоцитам склеиваться со стенками мозговых капилляров) и, тем самым, предотвращали развитие воспалительных реакций. Такое лечение приводило к резкому ослаблению, а иногда даже и к полному прекращению эпилептических приступов у подопытных животных.
Учитывая, что во многих случаях эпилепсия имеет генетические причины, основу новой лечебной тактики, предложенной д-ром Веццани, составляют антиконвульсивные препараты, полученные с использованием методов генной инженерии. Эти препараты вводят в те участки головного мозга, в которых, собственно, и зарождается эпилептический припадок. Попав к месту назначения, активные вещества инициируют выработку специфических белковых молекул, которые способны защитить очаги запуска эпилепсии от начала развития воспалительного процесса.
Необходимо отметить, что, хотя благодаря достижениям современной науки лечение эпилепсии становится все более эффективным, до 20% случаев до сих пор не поддаются медикаментозному лечению. В этой связи метод генетической терапии*, предложенный коллективом под руководством д-ра Веццани, может оказаться альтернативой хирургическому вмешательству именно для этой категории пациентов.
После завершения опытов над животными предполагается проведение следующей фазы клинических испытаний, которые, как уверены ученые, подтвердят обнадеживающие результаты лабораторных экспериментов.
Для справки:
*Генетическая терапия (генотерапия) – совокупность биотехнологических (генно-инженерных) и медицинских методов, направленных на внесение изменений в генетический аппарат клеток человека в целях лечения заболеваний. Это новая и бурно развивающаяся область, ориентированная на исправление дефектов, вызванных мутациями (изменениями) в структуре ДНК, или придание клеткам новых функций.
Если он начинает циркулировать по коре головного мозга, то это сопровождается временным “выключением” сознания – развивается так называемый “абсанс”, при котором человек временно (как правило, на несколько секунд) “отключается” от внешнего мира.
Если же разряд распространяется на двигательную зону коры, то развивается классический судорожный синдром.
Первая помощь
В случае, если речь идет об абсансе, специальных вмешательств не требуется. Если приступ длится более 30 минут, необходимо обратиться за медицинской помощью – это является признаком наступления “эпилептического статуса” – непрерывной серии миниприступов. Остановить эпилептический статус можно только при помощи медикаментозных средств и только при участии врача.
Во время судорожного приступа необходимо, несмотря на неожиданность его возникновения для окружающих и инстинктивное желание помочь, сохранять спокойствие. Необходимо под голову больного подложить что-то мягкое (куртку, кофту и т.п.). Сдерживать движения больного во время приступа не следует! Следует также избегать скопления людей вокруг больного. Запомните, что нельзя во время приступа класть в рот какие-либо предметы, а также пытаться разжать зубы. Судороги проходят, как правило, в течение 2-3 минут. Если они длятся более 5 минут или больной получил какую-либо травму во время приступа, то необходимо послать за медицинской помощью. После приступа следует уложить больного на бок.
Задать вопрос об эпилепсии специалисту и записаться на прием вы можете здесь.
Почему возникает припадок?
Как уже было сказано, эпилепсия является следствием повышенной активности нервных клеток. При этом в них формируются очаги повышенной нейрональной активности, вокруг которых имеется “зона сдерживания” (ее можно сравнить с изолирующей оболочкой электрических проводов). Если нервным клеткам по периферии очага не удается остановить распространение разрядов по коре головного мозга, происходит “прорыв”. И тогда характер приступа зависит от того, как именно распространяется разряд.
Читайте также:


