Лобная эпилепсия у детей прогноз на будущее

-
6 минут на чтение

Эпилепсия – это тяжелое неврологическое заболевание. Оно распространено во всём мире. Патология может развиться как в детском возрасте (врождённая эпилепсия), так и у взрослых. Основным проявлением болезни считается судорожный синдром. Помощь пациентам, страдающим эпилепсией, необходимо оказывать немедленно, так как приступ генерализованных судорог может привести к летальному исходу вследствие асфиксии или травмы.
- Описание
- Классификация
- Эпилепсия пробуждения
- Эпилепсия бодрствования
- Ночная эпилепсия
- Моторный тип
- Фронтополярный тип
- Орбитофронтальный тип
- Дорсолатеральный тип эпилепсии
- Цингулярный тип лобной эпилепсии
- Оперкулярный тип эпилепсии
- Причины возникновения
- Отягощенный наследственный анамнез
- Травмы
- Опухоли лобной зоны головного мозга
- Атрофические и дегенеративные неврологические заболевания
- Клиническая картина
- Диагностика
- Методы лечения
- Прогноз для жизни
- Комментарий эксперта
Описание
Лобная эпилепсия относится к хроническим патологиям нервной системы. Данное заболевание развивается с одинаковой частотой у обоих полов. Зачастую впервые патология проявляется в детском возрасте. В некоторых случаях болезнь может возникнуть гораздо позднее.
Чаще так происходит после воздействия повреждающих факторов, воздействующих на головной мозг. При таком патологическом состоянии страдают лобные доли коркового слоя мозга. Точную локализацию эпилептического очага не всегда удаётся установить.
Он может локализоваться в моторной, дорсолатеральной или оперкулярной зоне коры. Проявления заболевания бывают различными. В некоторых случаях признаками лобной эпилепсии считаются психомоторные нарушения и короткие приступы судорог. Иногда заболевание характеризуется длительным локализованным судорожным синдромом, который сопровождается угнетением сознания.
Лобная эпилепсия считается второй по частоте после височной формы эпилепсии. Она встречается у 15-20% больных. В некоторых случаях очаг поражения настолько распространен, что занимает несколько долей головного мозга. При этом может выставляться диагноз: лобно-височная (сочетанная) эпилепсия.
Классификация
Существует несколько классификаций лобной эпилепсии. В основе может лежать время возникновения припадка, тип приступа, частота и длительность судорожного синдрома.
Эта разновидность заболевания характеризуется тем, что приступ судорог наступает преимущественно в утренние часы.
Подобная форма считается наиболее распространённой. Судорожный синдром при этом развивается в дневное время. Зачастую ему предшествует ухудшение общего состояния. В некоторых случаях приступ наступает внезапно – во время учебы, работы. Больной может находиться в сознании.
Этот вид лобной эпилепсии считается наиболее опасным, так как во сне человек не может контролировать происходящее и позвать на помощь. Иногда ночная форма лобной эпилепсии может длительно не диагностироваться, так как при коротких судорожных припадках состояние больного не страдает.
Другой клинически важной классификацией считается деление эпилептических припадков на типы.
Судороги при этой разновидности патологии могут быть клоническими или тоническими. Сознание больного во время приступа сохранено. В момент развития припадка наблюдается жестовый автоматизм. Судороги возникают на стороне, противоположной патологическому очагу.
Эта форма заболевание характеризуется развитием псевдогенерализованных судорог.
При этой разновидности патологии страдают нижние передние отделы лобной зоны. Судорожный синдром сопровождается развитием обонятельных галлюцинаций.
Особенностью этой разновидности приступа считается адверсия глаз и головы.
В его основе лежит поражение переднего отдела поясной извилины лобной зоны. Приступу предшествует чувство страха, потливость, моторный автоматизм и гиперемия лица.
Характеризуется поражением заднего нижнего отдела лобной зоны. Приступ сочетается с вегетативными нарушениями. Среди них – расширение зрачков (мидриаз), учащение сердцебиения.
Причины возникновения
Существует множество причин, вследствие которых происходит развитие такого заболевания, как лобная эпилепсия. Несмотря на это, часто не удаётся точно выяснить, что именно спровоцировало формирование патологии. В подобных случаях диагноз звучит: идиопатическая (криптогенная) лобная эпилепсия. Это означает, что этиология заболевания неизвестна.
Считается, что заболевание передаётся генетически. Тип наследования эпилепсии – аутосомно-доминантный. Это означает, что при заболевании у родителей, вероятность развития патологии у ребёнка составляет 50%. К наследственным формам относят ночную лобную эпилепсию.
К развитию патологии могут привести ушибы головного мозга, возникающие при ударах, автокатастрофы, падения и т. д. В этих случаях болезнь развивается в любом возрасте.
При развитии новообразований происходит сдавливание нейронов. По этой причине нормальная ткань головного мозга подвергается гипоксии и повреждению.
Формированию эпилептических очагов в лобной доле способствуют как доброкачественные, так и злокачественные опухоли. Симптомы при этом зависят от размера патологического образования и локализации поражения мозга.
Помимо этого, к вторичной (приобретенной) патологии приводят нарушения мозгового кровообращения по ишемическому и геморрагическому типу, мальформации сосудов и инфекционные заболевания головного мозга (энцефалиты).
Клиническая картина
Симптомы лобной эпилепсии могут быть разными. Это зависит от индивидуальных особенностей организма человека, возраста больного и от локализации эпилептического очага. Тем не менее этот вид патологии имеет свои особенности. К ним относятся:
- Внезапность. Припадок в большинстве случаев развивается без предшествующего изменения самочувствия (ауры).
- Начальная фаза судорожного синдрома характеризуется последовательным формированием тонических, постуральных, клонических и моторных судорожных сокращений.
- Зачастую приступ развивается на фоне сохранённого сознания, в отличие от височной формы эпилепсии.
- Высокая частота судорожных припадков.
- Кратковременность приступа. Чаще всего мышечные сокращения длятся на протяжении нескольких секунд.
- Быстрое развитие генерализованного судорожного синдрома.
- Наличие моторного автоматизма.
- Отсутствие факторов, провоцирующих приступ.
При ночной форме лобной эпилепсии клиническая картина сопровождается энурезом, кошмарными сновидениями, парасомнией. Люди, страдающие от этой разновидности заболевания, часто предъявляют жалобы на нарушение сна, подергивание (вздрагивание) конечностей в момент засыпания.
Ночная форма эпилепсии может сочетаться с лунатизмом. Часто такие больные разговаривают во сне. Пробуждение после приступа сопровождается раздражительностью и агрессией. Большинство пациентов не помнят о приступах эпилепсии, произошедших в ночное время.
В зависимости от локализации патологического очага и причины, вызвавшей эпилепсию, выделяют ряд дополнительных симптомов. Среди них – расстройства движений, общемозговые симптомы, нарушение поведения. К примеру, при опухолях головного мозга, помимо судорожного синдрома, у пациента могут возникать зрительные или слуховые галлюцинации, изменение настроения, головная боль.
Атрофические и дегенеративные патологии характеризуются расстройством памяти и поведения. Воспалительные заболевания головного мозга сопровождаются повышением температуры тела, наличием менингеальных симптомов, светобоязнью.
Диагностика
Выявить лобную эпилепсию можно благодаря наблюдению за пациентом, проведению лабораторных и инструментальных обследований. В первую очередь врач-невролог обращает внимание на характер судорожного синдрома. При моторном типе эпилепсии происходят кратковременные непроизвольные сокращения мышц лица, конечностей на стороне, противоположной зоне поражения.
Дорсолатеральный тип лобной эпилепсии сопровождается непроизвольным поворотом головы и глаз в противоположную эпилептическому очагу сторону.
Орбитофронтальные пароксизмальные сокращения сочетаются с расстройствами сердечно-сосудистой деятельности, респираторными нарушениями. Фронтополярный и цингулярный типы эпилепсии характеризуются психическими и поведенческими реакциями.
Среди заболеваний нервной системы эпилепсия является одной из распространенных патологий. Она связана с появлением в головном мозге патологического очага нейронов, которые испускают импульсы, приводящие к появлению судорог. Детская эпилепсия встречается в 3 раза чаще, чем у взрослых. Но, несмотря на частое тяжелое течение, у 70% детей она проходит в подростковом возрасте.
Кто находится в группе риска

Для появления патологического очага необходимо действие различных внешних и внутренних факторов. Причины возникновения эпилепсии у детей изучены, болезнь проявляется в следующих случаях:
- Тяжелая перинатальная патология. В период внутриутробного развития происходит формирование основных структур головного мозга. Повреждение может появиться во время роста или в процессе родов. Опасность представляют внутриутробные инфекции (чаще вирусные), выраженные нарушения метаболизма, травмы и сдавления головы во время родов, перенесенная острая гипоксия.
- Пороки развития нервной системы приводят к появлению патологических нейронных связей и необычной активности отдельных участков мозга. Развитие разных типов эпилепсии могут провоцировать кисты, дисплазия коры, аневризмы сосудов мозга, склерозирование отдельных участков.
- Перенесенные инфекции уже после рождения. Опасны менингиты различной этиологии, при которых возбудитель проникает в ткани головного мозга и повреждает их.
- Патология сосудов мозга вызывает нарушение питания отдельных участков коры, что может закончиться появлением эпиприпадков.
- Доброкачественные и злокачественные опухоли мозга больших размеров приводят к сдавлению мозга в черепной коробке. Это нарушает кровоток, питание отдельных участков и вызывает приступы.
- Травмы головы различной степени тяжести могут закончиться появлением разных форм эпилепсии.
Не исключен и наследственный фактор. Исследования показывают, что в семьях, где в роду часто страдали какими-либо формами эпилепсии, вероятность развития ее у детей возрастает. Заболевание связывают с мутацией генов, участвующих в регуляции тормозящего и возбуждающего действия на нервную систему. Передача импульса по нервным отросткам нарушается, возникает приступ.
Причина часто определяет возраст и сроки проявления болезни. У детей до года в течение первых месяцев проявляются врожденные пороки, травмы, полученные во время родов, внутриутробные болезни.
Симптомы у ребенка, перенесшего инфекцию головного мозга или травму головы, могут появиться не сразу, а спустя некоторое время.
Классификация и разновидности
Виды эпилепсии у детей различают на основании Международной классификации 1989 г., составленной Международной лигой борьбы с эпилепсией. Болезнь подразделяют на следующие типы по этиологии, или причине возникновения:
- идиопатическая – первичное заболевание, чаще всего генетически обусловленное, ее называют дремлющей, т. к. симптомы могут долго не появляться;
- симптоматическая – развивается после воздействия конкретных причин, повреждающих головной мозг (инфекция, травма);
- криптогенная – случай заболевания, когда причины установить невозможно.
Эпилепсию классифицируют в зависимости от локализации нервных импульсов:
- парциальные – при помощи ЭЭГ и нейрорадиологического исследования можно подтвердить, что очаг находится в определенном участке полушария;
- генерализованные – приступ охватывает весь головной мозг.
К каждому из этих типов относится большое количество разновидностей эпилепсии. Также отдельно выделяют типы, которые не имеют четкой классификации из-за множества вариаций проявления, и специфические синдромы. К последним, например, относятся фебрильные судороги. Они не считаются эпилепсией, но при частом повторении могут привести к поражению головного мозга и развитию полноценных эпиприпадков.
Некоторые формы встречаются чаще, чем остальные. К ним относятся следующие разновидности:
- Роландическая – часто встречается у детей от 2 до 13 лет, они не теряют сознание, но ощущают покалывание, жжение или онемение в одной половине лица, нарушение речи. Могут беспокоить ночные приступы, тонико-клонические судороги. Течение заболевания доброкачественное.
- Височная – проходит с незначительными судорогами, патологический очаг находится в височной доле, поэтому ребенок испытывает звуковые, зрительные, обонятельные галлюцинации, описывает яркие воспоминания событий, которые были или не были, может испытывать страх, сильный испуг.
- Лобная – приступы начинаются внезапно, часто в ночное время. Затрагиваются различные группы мышц, в том числе и участвующие в речи. Дети могут делать резкие движения в постели, имитировать езду на велосипеде, днем появляется резкая эмоциональная речь и активной жестикуляцией, но длится всего 1 минуту.
- Миоклоническая – появляется в подростковом возрасте, может протекать с отключением или сохранением сознания. Приступы проявляются в виде судорог. Появившись в подростковом возрасте, этот тип болезни сохраняется на всю жизнь. Интеллект не страдает, но могут быть сложности с абстрактным мышлением.
У детей могут встречаться и другие типы заболевания, но реже.
По каким признакам можно определить болезнь

Симптомы болезни в детском возрасте разнообразны. Сложность в том, что не всегда дети могут правильно описать свое состояние и пожаловаться на плохое самочувствие. Малыши не способны разграничить галлюцинации от реальности, предупредить о появлении ауры как предвестника приступа.
Первые признаки эпилепсии могут появиться в течение первого месяца жизни. Но родители не всегда могут отличить их от обычной двигательной активности младенца. Новорожденный может сводить ручки, приводить их к лицу, резко дергать. Эти движения мало отличаются от обычных некоординированных взмахов новорожденного.
Заподозрить эпилепсию можно при более выраженных ее проявлениях, когда малыш во время приступа запрокидывает голову, замирает или выпрямляет ноги, что нехарактерно для маленьких детей. Обследование у невролога может помочь поставить диагноз на ранней стадии.
Абсансы
Абсансная эпилепсия часто встречается в детском возрасте (3-5 лет), но также протекает незаметно. У девочек такой тип эпилепсии встречается чаще, чем у мальчиков. Приступ похож на замирание, взгляд становится отсутствующим. Некоторые дети прикрывают глаза, можно различить дрожание век. Привлечь внимание во время приступа невозможно, больной перестает реагировать на внешние раздражители. Длительность припадка составляет 5-20 секунд, после чего обычная деятельность возобновляется.
Взрослые иногда не придают значения такому поведению, принимают его за обычную рассеянность. Абсансная эпилепсия может самостоятельно пройти в подростковом возрасте или перейти в другую форму. Это зависит от причин, которые привели к болезни.
Генерализованные судороги
Протекают ярко, не заметить это состояние невозможно. Перед началом приступа появляется аура: слуховые, зрительные галлюцинации. Потом ребенок теряет сознание, падает. Во время приступа напрягаются все мышцы, больной принимает характерную позу, сопровождающуюся подергиваниями. Продолжительность приступа различная, от 10 секунд до 15 минут. После окончания происходит непроизвольное мочеиспускание. Дети чувствуют себя крайне уставшими, жалуются на мышечную боль, но не помнят всего, что происходило.
Криптогенная фокальная эпилепсия
Проявляется синдромом Леннокса-Гасто или Веста. Предвестников у приступа нет, ребенок сохраняет сознание, но внезапно падает. Типичных судороги тоже могут отсутствовать. Иногда появляются только Джексоновские припадки – судорожные подергивания отдельных групп мышц.
Идиопатическая фокальная эпилепсия
У детей не сопровождается поражением головного мозга, которые могли бы спровоцировать приступы. К ней относят доброкачественную роландическую форму, синдром Панайотопулуса, затылочную эпилепсию Гасто. Симптомы будут проявляться в зависимости от расположения очага в доле мозга. Например, при затылочной форме происходят нарушения зрения, сужаются поля зрения, появляются зрительные галлюцинации.
Симптомов у эпилепсии в детском возрасте намного больше. Родителям нужно обратить внимание на следующие жалобы или наблюдать, как проявляется изменение поведения детей:
- частые головные боли, головокружение;
- рассказы о видениях, воспоминания о событиях, которых не было;
- судороги в мышцах ног, рук;
- частый уход в себя;
- ночные кошмары;
- сомнамбулизм (хождение во сне);
- кратковременные расстройства речи, когда малыш не может ответить на вопрос или вдруг начинает говорить невнятно.
Многие дети жалуются на кошмары, просыпаются и плачут во сне. Нужно устранить факторы, которые способны привести к стрессу и нарушить ночной сон. При последующем повторении жалобы это повод обратиться к врачу.
Обследование при эпилепсии
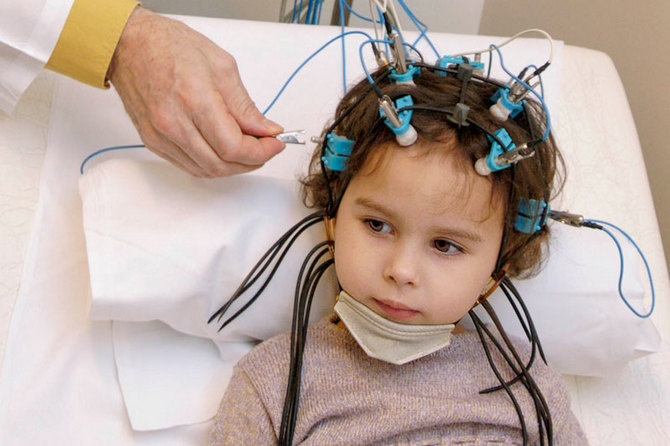
Диагностика возрасте начинается со сбора жалоб и анамнеза. Имеет значение течение беременности, родов и периода новорожденности. Часто заболевание у детей раннего возраста сочетается с детским церебральным параличом, что является является следствием родовой травмы, рождения недоношенного младенца или травм мозга.
Изучение факторов, которые могли привести к появлению эпилепсии, важно для последующего лечения. Многие приобретенные формы можно вылечить или помочь пациенту реабилитироваться. Врожденная эпилепсия, связанная с наследственностью или пороками развития мозга, остается пожизненным диагнозом.
Лабораторные анализы не имеют специфических изменений при эпилепсии. Их назначают для изучения общего состояния пациента. Основное место в диагностике занимает электроэнцефалография (ЭЭГ) – запись электрических потенциалов головного мозга.
Дополнительно могут применяться следующие методы обследования:
- КТ;
- МРТ;
- анализ спинномозговой жидкости.
Необходимы консультации смежных специалистов: офтальмолог, инфекционист, нейрохирург.
Результаты диагностики позволяют подобрать правильные методы лечения и реабилитации, установить инвалидность и прогнозировать дальнейшее течение заболевания.
Можно ли вылечить заболевание
Это зависит от причин и возраста первых проявлений. Врожденные формы, пороки и тяжелые поражения мозга хуже всего поддаются лечению. Детский мозг более пластичен, чем у взрослого человека. Поэтому постепенно по мере взросления некоторые структуры берут на себя функции пораженных участков.
Патология не всегда сказывается на умственном развитии, многие ее формы не нарушают способности к мышлению и запоминанию. При правильно подобранном лечении, подавлении количества приступов, подросток развивается наравне со сверстниками.
При генерализованном приступе важно правильно оказать первую помощь. При проявлениях ауры, ухудшение самочувствия, головокружение или галлюцинации есть несколько секунд, чтобы сдержать падение и избежать травмы. Следует уложить больного на бок в безопасном месте, подложить под голову что-нибудь мягкое – предметы одежды, крупная игрушка, сумка. От момента начала приступа засекают время.
Вставлять в рот твердые предметы, пытаться разжать зубы категорически запрещено. Можно легко повредить полость рта, а нечаянно высунутый язык ребенок может перекусить из-за сильного мышечного спазма. Не нужно поливать лицо водой и пытаться привести ребенка в сознание. Приступ самостоятельно заканчивается, а роль окружающих – помочь после его окончания.
После эпилептического припадка малыши чувствуют себя очень уставшими, иногда сразу засыпают. Скорая помощь нужна, если приступ эпилепсии длится более 5 минут. Это состояние говорит о формировании эпилептического статуса, который ведет к повреждению головного мозга и коме.
Лечение детской эпилепсии направлено на уменьшение количества приступов. В идеале – достижение ремиссии. Также проводится адаптация пациента к социальной жизни, приобщение к труду.
Препараты для лечения эпилепсии у детей подбираются индивидуально по результатам диагностики. Медикаментозное лечение не используют при единичных случаях, некоторых доброкачественных формах болезни и фебрильных судорогах.
Долгое время в целях терапии применяли смеси лекарств с разным направлением действия. Но в последние годы упор делается на монотерапию, т. е. применение одного более подходящего препарата. Начинают с минимальной дозы, постепенно увеличивая ее. Принимать лекарство нужно регулярно, не пропуская назначенное время. Более эффективно использование препарата 1-2 раза в сутки. Курс для получения эффекта длительный, оптимально – 3 года.
Сочетание двух лекарственных средств используется при неэффективности монотерапии. Такой подход увеличивает количество побочных эффектов, но часто без него обойтись невозможно.
Основу лечения составляют те же препараты, что и у взрослых:
- вальпроат натрия: Депакин, Депакин хроно;
- карбамазепин: Тегретол, Финлепсин.
При неэффективности основных лекарственных средств, назначаются препараты из группы резервных:
- Ламотриджин;
- Бензонал;
- Топирамат;
- Антелепсин.
Дополнительно могут назначаться Пирацетам, Энцефабол.
В период терапии необходимо регулярно сдавать анализы крови для определения концентрации лекарственного средства. Особенно это важно для тех, у кого не развивается подавление приступов на фоне приема препаратов. Контроль общего анализа крови необходим, чтобы предупредить развитие тяжелых гематологических побочных эффектов, связанных с приемом антиконвульсантов.
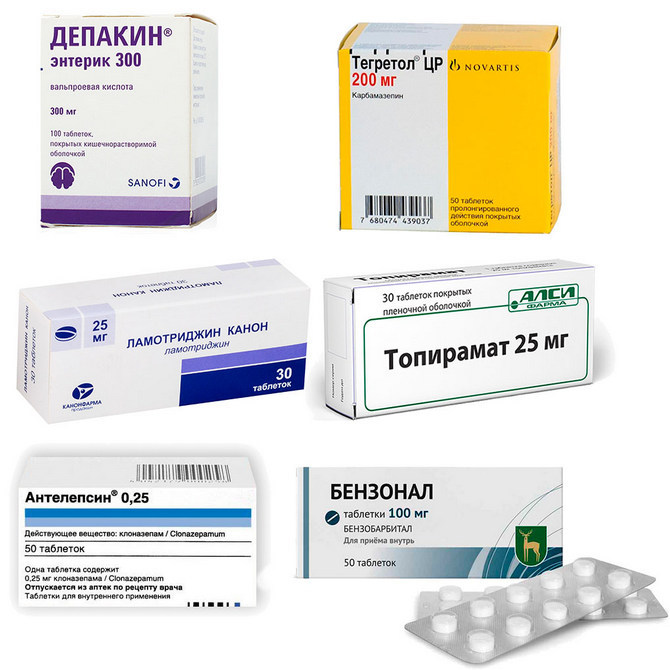
Препараты используемые в терапии детской эпилепсии
При отмене препаратов, дозировка уменьшается постепенно. Последствия резкой отмены – эпилептический статус.
Хирургическое лечение подходит не всем больным, оно эффективно при фокальных формах. К такому методу прибегают в случаях, когда неэффективна медикаментозная терапия. Проводятся различные типы операций, во время которых иссекают долю мозга или ее участок, в котором регистрировались патологические импульсы. Реже применяют рассечение мозолистого тела, соединяющего оба полушария, проводят стимуляцию блуждающего нерва.
Тип операции подбирается индивидуально, чаще всего вмешательство оказывается эффективным при височной форме.
Эпилептический статус
Тяжелым осложнением является эпилептический статус. Это состояние, при котором припадок длится больше 5 минут или наблюдается серия повторяющихся приступом, между которыми сознание не восстанавливается.
Состояние возникает при генерализованных судорогах, может быть спровоцировано отказом от приема лекарственных препаратов. В данном случае необходимо вызывать скорую помощь, приступ самостоятельно купировать невозможно, что чревато тяжелыми последствиями.
Обязательно госпитализируют детей до года, но при впервые случившихся судорогах, ДЦП, инфекционных заболеваниях, госпитализация необходима детям до 2 лет и старше.
Для лечения применяются внутривенные инъекции Диазепама, Фенитоина, Тиопентала. Врачи оценивают уровень глюкозы, который часто снижается до критической отметки, поэтому назначают инфузии глюкозы. Для купирования отека мозга используют Фуросемид.
Дальнейшая тактика зависит от состояния, причины заболевания и используемого ранее лечения.
Образ жизни
Родители должны соблюдать рекомендации врача, чтобы предотвратить повторение приступов. При повторяющихся приступах ведется дневник, в котором фиксируют день, время начала и продолжительность припадка, его выраженность, вероятные триггеры, запустившие приступ.
Больным не рекомендуется смотреть телевизор, играть в компьютерные игры. Яркие вспышки света, быстрая смена картинок часто становятся провокаторами. У некоторых детей старшего возраста случается эпилепсия чтения, когда приступ происходит во время чрезмерного напряжения при чтении книги.
Обязательные условия успешного лечения – соблюдение режима дня, правильное питание, 8-часовой сон. Задача родителей – помочь перенести лечение и создать условия для успешного развития.

Эпилепсия – это заболевание головного мозга, которое характеризуется периодическими потерями сознания, судорогами и изменениями в психике. Эпилепсия распространена среди 1-4% людей и является наследственным заболеванием.
Эпилепсия у детей, к сожалению, довольно распространенное заболевание неврологического характера. О патологии есть упоминания еще больше века тому назад.
В древние времена считалось, что эпилептический припадок — это вселение дьявола в человека и его всячески избегали.
На сегодняшний день болезнь достаточно подробно описана и появление первых ее признаков, говорит о надобности лечения.
Эпилепсия диагностируется чаще в детском возрасте, как правило, в промежутке 5-6 лет и до 18, но может выявляться и в другом периоде жизни. От заболевания, согласно статистике, страдает примерно 1% от всех детей нашей планеты. Поэтому каждый родитель должен знать ряд важной информации, о признаках, причинах и оказании первой помощи ребенку в случае приступа.
Симптомы
Наиболее узнаваемый симптом заболевания – судорожные приступы, однако они проявляются только при тяжелых формах течения. Чем опасна эпилепсия у детей, так это своей непредсказуемостью.
Существует более 60 различных подвидов болезни, каждый из которых обладает своими отличительными чертами и проявлениями, определить которые с первого взгляда достаточно сложно.
Как выглядит приступ эпилепсии в детском возрасте, как распознать болезнь на ранней стадии, можно узнать, исследуя начальные признаки заболевания у маленьких детей.
Патология у новорожденных и годовалых малышей проявляется одинаково. Необходимо обратиться к врачу, если у младенца обнаруживается хотя бы одна из следующих особенностей:
- мышцы на лице временно немеют, превращаясь в неподвижную маску, затем начинают быстро сокращаться.
- во время кормления синеет треугольник около губ (от верхней губы до носа).
- отмечается фиксация взгляда в одной точке на продолжительный период времени.
- происходят непроизвольные движения конечностями.
- случается продолжительное отсутствие реакции на какие-либо звуки, одновременно возможна дефекация, а затем приступ плача.
Чем взрослее становится человек, тем более выраженными становятся проявления болезни.
Признаки и симптомы эпилепсии до 2-3 лет и после 5-8 совершенно различаются по своей выраженности.
Кроме описанных выше физических симптомов, у ребят портится характер, поведение.
Они становятся обеспокоенными, агрессивными, раздражительными. Им сложно строить отношения со сверстниками и окружающими, заниматься обучением. При этом определить, как конкретно начинается приступ эпилепсии, как он выглядит и как долго продолжается у ребенка не всегда можно с первого взгляда. Это происходит из-за того, что у каждого вида патологии свои особенности.

Врачам известно крайне много видов эпилептического синдрома, различающихся по симптоматике, месту локализации очагов в мозге, возрасту, в котором впервые проявляется.
Но некоторые варианты считаются наиболее распространенными, проявляющимися с рождения:
- Роландическая. Очаг расположен в роландовой (центральной) бороздке. Припадки случаются с 3 до 13 лет, по достижении половой зрелости пропадают. Во время периода возбуждения нейронов ребенок ощущает онемение мышц лица, покалывание. Речь пропадает, слюна начинает выделяться активнее. Продолжительность симптоматики 3-5 минут. Больной остается в полном сознании, память не страдает.
- Ночной вид – эпилепсия проявляется скрытыми симптомами у детей в ночное время, часто только до 3 лет. Однако возможно сохранение припадков и в более позднем возрасте. Приступы безболезненные. Сопровождаются лунатизмом, энурезом, вздрагиванием конечностей во время сна, сильной раздражительностью.
- Абсансная эпилепсия, проявления которой впервые обнаруживаются у ребенка в 5-8 лет, считается наиболее легкой формой. После наступления полового созревания может пропасть. Или переродится в более тяжелую форму. Симптоматика: периодическое застывание взгляда, синхронные повороты головы и конечностей, провалы памяти во время приступов.
- Идиопатическая. Больной не проявляет отклонений от нормы ни в интеллектуальном, ни в физическом развитии, однако периодически у него случаются припадки. Судороги с периодической потерей сознания, повышенное слюноотделение, короткие перебои в дыхании. Воспоминаний о состоянии в памяти не остается.
Виды приступов эпилепсии у детей

Как правило считается, что эпилептический синдром проявляется исключительно в виде судорог, однако периоды перевозбуждения нейронов в мозге могут проявляться и другими способами:
- атонические припадки со стороны выглядят как обыкновенный обморок;
- бессудорожные приступы эпилепсии у детей могут появляться в 5-7 лет, малыш просто откидывается на спину, его глаза закатываются, веки закрываются, подрагивают;
- судорожные конвульсии могут длиться от 30 секунд до 25 минут, сопровождаются энурезом, мышечный спазм проходит на фоне потери сознания, памяти;
- детский спазм при эпилепсии проявляет симптомы с 2 лет, сразу после пробуждения малыш короткое время покачивает головой, прижимая ручки к груди.
Симптоматические проявления эпилептического синдрома у людей не четко выражены. Однако они – вестники беды, игнорировать их нельзя.
С возрастом без необходимого лечения, соблюдения диеты, симптомы усиливаются, болезнь перетекает в более тяжелую форму, поэтому нужно внимательно следить за мельчайшими странностями в поведении потомков.
Лечение первых признаков и симптомов эпилепсии у детей от 1 года до 5 лет при своевременной диагностике достигает успеха, позже годовалые ребята никак не отличаются от сверстников.
При первых подозрениях родителям следует обратиться к невропатологу, который по совокупности признаков принимает решение о прохождении обследования.
Чтобы поставить диагноз, необходимо получить результаты:
- энцефалографии (ЭЭГ);
- КТ;
- МРТ;
- ЭЭГ ночного сна, ЭЭГ- суточный мониторинг.
Собранные данные анализирует врач-невропатолог и на их сновании составляет план лечения ребенка.

Если результаты указывают на наличие заболевания, в зависимости от его локализации, проявлении симптоматики, состояния здоровья малыша, проводится комплексное лечение курсом от 2 до 4 лет. Иногда прием таблеток становится пожизненным.
Кроме медикаментов, рекомендуют:
- кетогенную диету, исключающую все возможные противопоказанные продукты, ограничивающую условно-разрешенные;
- строгий режим дня;
- посещение психолога при необходимости.
Медикаменты назначаются курсом от месяца до нескольких лет, в зависимости от проявляющихся результатов, тяжести заболевания. Задача таблеток – снизить частоту приступов, сделать их контролируемыми, не допустить прогресса патологии. Остановить развитие эпилепсии получается у 70% больных. Полного выздоровления, маленькие пациенты добиваются в 30% случаев.
Традиционный подход предполагает использование противосудорожных лекарств. Прием начинается с минимальных доз, чтобы определить действенность препарата. При недостаточном эффекте, доза постепенно увеличивается.
Вылечиться одними таблетками, без соблюдения строгой диеты и режима дня – невозможно.
Причины болезни ↑![]()
Несмотря на довольно обширные знания специалистов об эпилепсии, точные ее причины возникновения остаются до конца не известными. Механизм развития патологии заключается в сбое электрических импульсов, проходящих через нейроны головного мозга. Их количество становится учащенным, за счет этого возникает эпилептический припадок.
Есть ряд возможных причин, которые могут повлиять на развитие болезни у детей, к ним относятся:
- внутриутробная патология. То есть еще при беременности у плода развиваются отклонения в формировании мозговых структур. Такой процесс может возникнуть из-за разных негативных факторов, например, пристрастие будущей матери к вредным привычкам, курение, алкоголизм, принятие наркотических средств. Также внутриутробные инфекции, гипоксия плода и перенесенные матерью заболевания во время беременности повышают риск развития патологии. Помимо этого, чем старше возраст беременной, тем выше риск различных отклонений у ребенка, в том числе и эпилепсии;
- родовые особенности. К этому пункту можно отнести родовые травмы, долгие роды, нахождение малыша в утробе матери без околоплодных вод, асфиксия плода или использование акушерских щипцов;
- частые инфекционные заболевания у ребенка, осложнения после перенесенного гриппа, отита или гайморита. Наиболее опасными считаются инфекции головного мозга, например, энцефалит или менингит;
- черепно-мозговая травма, сотрясение мозга;
- наследственный фактор. Эпилепсия относится к генетическим заболеваниям, поэтому если у кого-то из родителей есть в анамнезе эпилепсия, риск ее развития у ребенка повышается;
- дефицит цинка и магния в организме. Учеными доказано, что нехватка этих микроэлементов приводит к появлению судорог и может стать причиной развития патологии;
- опухоли головного мозга.
Признаки эпилепсии у детей отличаются от клинической картины у взрослых. Особенно следует быть предельно внимательными родителям детей первого года жизни. В зависимости от вида приступов у ребенка могут не появляться характерные для эпилепсии судороги, а, не зная других характерных симптомов их легко можно спутать с другими патологиями.
Характерные симптомы заболевания в грудном возрасте:
- внезапные крики ребенка, сопровождающиеся дрожью в руках. В этот момент руки разведены, и малыш ими широко размахивает;
- дрожание или подергивание конечностей, оно асимметрично и возникает не одновременно, например, в левой и правой ноге;
- замирание ребенка, на непродолжительный отрезок времени, взгляд останавливается и не воспринимает происходящее вокруг;
- сокращение мышц с одной стороны тела. Начинаются мелкие судороги с лица, переходя на руку и ногу с той же стороны;
- повернувшись в одну сторону, ребенок застывает на несколько секунд в таком положении;
- беспричинное изменение цвета кожи, особенно заметно по лицу, оно может стать багряного или наоборот слишком бледного оттенка.
Обратите внимание! Если вы заметили подобные первые изменения в поведении вашей крохи, не медлите с обращением к невропатологу!
Разновидностей заболевания более сорока и каждая из них имеет свои отличия в проявлениях. Наиболее распространенными считается четыре формы:
- идиопатическая эпилепсия у детей считается самой распространенной. Среди ее симптомов, основными являются судороги с ригидностью мышц. В момент приступа ноги малыша выпрямляются, мышцы находятся в тонусе, изо рта крохи выделяется обильно слюна в виде пены, возможно с примесью крови из-за бессознательного прикуса языка. Возможна потеря сознания на несколько секунд и даже минут, когда малыш возвращается в сознание, он не помнит о происходящем;
- роландическая форма считается одной из разновидностей идиопатической эпилепсии. Чаще всего диагностируется у детей в возрасте 3-13 лет. К счастью, эта форма эпилепсии часто проходит к половому созреванию подростка, изначально приступы более частые, а с ростом ребенка их количество сокращается. Отличительная черта — это припадок в ночное время. Среди симптомов выделяют: онемение языка и нижней части лица, односторонние судороги, покалывание во рту, невозможность произносить речь, приступ длится до трех минут, больной находится в сознании;
- абсансная эпилепсия у детей. В этом случае среди первых симптомов болезни нет привычных судорог. Происходит кратковременное замирание, взгляд становится неподвижным, голова и туловище повернуто в одну сторону. Заметен резкий тонус мышц, который чередуется с их расслаблением. Малыш может испытывать боль в голове и животе, тошноту. Иногда повышается температура тела и частота сердечных сокращений. Эта форма эпилепсии немного чаще встречается у девочек и преимущественно возникает в возрасте 5-8 лет.
Иногда первые признаки предстоящего приступа у ребенка появляются за несколько суток, такое состояние называют аурой. Его клинические проявления заключаются в нарушении сна, изменении поведения, кроха становится более капризным и раздражительным.
Помимо самого эпилептического припадка, который может застать больного в любом месте и в любой момент, существует ряд последствий, которые они способны вызвать. К таким последствиям можно отнести:
- травмы во время приступа. Из-за внезапно начавшегося припадка, окружающие могут не суметь быстро среагировать и подхватить малыша, за счет чего он может упасть на твердую поверхность и в судорожном состоянии продолжать биться головой о нее;
- развитие эпилептического статуса. Это очень сложное состояние, во время которого припадки длятся до получаса. Это время ребенок находится без сознания, а в структуре головного мозга происходят процессы, которые в последующем влияют на умственное развитие. Происходит отмирание нейронов, а последовать за этим процессом может что угодно;
- развивается эмоциональная нестабильность, которая проявляется плаксивостью, раздражительностью или агрессивностью ребенка;
- смерть. Летальный исход может стать следствием удушья в момент приступа из-за не вышедших рвотных масс.
Лечить патологию следует комплексно. В первую очередь, родителям следует создать максимально благоприятные условия для малыша. Для него категорично запрещены стрессовые ситуации и перегрузки. Важно сократить время провождения ребенка у компьютера и телевизора, увеличить длительность прогулок на свежем воздухе.
Лечить эпилепсию медикаментами начинают сразу после установления диагноза. В нередких случаях может потребоваться пожизненная медикаментозная терапия.
Лечить патологию начинают противосудорожными препаратами. Дозировка определяется строго врачом в индивидуальном порядке. Изначально назначают минимальную дозировку, а в последующем увеличивают при надобности. К таким препаратам относят:
- Конвулекс;
- Депакин;
- Тегретол;
- Финлепсин;
- Диазепам;
- Глюферал и др.
Также лечить эпилепсию нужно при помощи психотерапии, иммунотерапии и гормональной терапии.
Оперативное лечение эпилепсии у детей назначается в тех случаях, когда была диагностирована опухоль мозга или получена черепно-мозговая травма.
Лечить эпилепсию нужно систематически и постоянно, но также следует знать о первой помощи, которую следует оказать ребенку во время приступа.
В момент эпилептического припадка важно не дать ребенку травмироваться. Если место, где случился приступ травмоопасное, малыша следует переложить на мягкую поверхность либо подложить под голову подушку, валик из одежды или других подручных материалов.
Чтобы не возникло дисфагии из-за рвотных масс, голову ребенка следует повернуть в бок, а на язык положить платочек.
В случае, если зубы крепко сцеплены, не стоит пытаться раскрыть рот, это у вас вряд ли удастся, не травмировав больного.
Также важно обеспечить доступ свежего воздуха и снять с верхней части туловища одежду либо расстегнуть пуговки. Вызов скорой помощи необходим, если припадок длится дольше 3-5 минут или наблюдается остановка дыхания.
Прогноз неоднозначный, у детей до года часто после лечения частота приступов сокращается и может полностью исчезнуть. Так, в случае если не наблюдается рецидивов в течение 3-4 лет, противосудорожные препараты могут быть отменены врачом, с условием систематического профилактического осмотра.
Эпилепсия у детей — серьезный диагноз и родителям стоит более внимательно относиться к таким деткам. Советы для родителей:
- на солнце ребенок должен находиться только в головном уборе, стараться меньше допускать попадания на него прямых солнечных лучей;
- спортивные секции должны быть выбраны наименее травмоопасные, например, настольный теннис, бадминтон или волейбол;
- не оставляйте ребенка без присмотра в воде будь то ванна или водоем;
- следите за иммунитетом ребенка, он не должен быть низким.
Помните, дети с эпилепсией — это особенные детки, которым нужно не только медикаментозное лечение, но и психологическая поддержка со стороны родителей и родственников.
Им сложнее адаптироваться в коллективе, чем обычным детям, поэтому важно всячески их поддерживать в любых начинаниях и проявлениях, максимально уберегая от стрессовых ситуаций.
Также не забывайте про постоянный контроль со стороны невропатолога и не допускайте пропусков в приеме медикаментозных препаратов.
Читайте также:



