Моргание глазами у детей при эпилепсии
Многие родители начинают беспокоиться, заметив, что их дети часто моргают глазами. Причины этого симптома могут быть связаны как с офтальмологическими проблемами, так и иметь неврологический подтекст. В любом случае многократно повторяющееся сокращение глазных мышц пугает родителей, доставляет дискомфорт самому ребенку и требует правильного лечения.
Что такое глазной тик
В целом человеку не подвластен этот процесс.
Глазной нервный тик может проявляться постоянно или возникать эпизодически при:
- нервном напряжении;
- изнеможении;
- чрезмерном понижении температуры тела.
![]()
Если спазмы быстро проходят, проявляются редко и исчезают сами, то серьезных проблем с нервным здоровьем обычно нет. Но иногда они свидетельствуют о наличии проблем либо с нервами, либо со слизистыми оболочками глаз. Сам тик глаза – это всего лишь симптом, сигнализирующий о расстройстве нервов или болезни глаз.
Он не является опасным, но все же визуально выделяет мимику человека и может стать причиной насмешек в детских, подростковых коллективах. Чаще всего тики наблюдаются у детей старше 3 лет и в пубертатный период, когда психика является наиболее уязвимой. У взрослых тики глаз могут проявляться после шокирующих стрессовых событий, нервных стрессов.
Причины частого моргания глазами у ребенка
Частое моргание глазами у детей (причины могут быть связаны с особенностями психики либо глазными заболеваниями) вызывают стресс и нервное перенапряжение. Если у ребенка дошкольного или школьного возраста возникает этот симптом, то сначала следует обратиться к окулисту.

Частое моргание глазами у детей может быть спровоцировано от постоянных просмотров тв
Не стоит дополнительно нагружать зрительную систему ребенку подобными видеопросмотрами. Обучение в школе создает нагрузку на зрительную систему детей и дополнительно усугублять ситуацию гаджетами и видеотехникой не допустимо.
Не менее редко проблема носит неврологический характер. Из-за особенностей психики, ее становления и неустойчивости у 30% детей в возрасте с 3 до 12 лет хотя бы раз наблюдаются глазные тики. К ним могут присоединяться и другие группы мышц (шмыганье носом, разные звуки). Зачастую тики проявляются после травм головы (сотрясение, ЧМТ) или носят наследственный характер.
Непроизвольные быстрые сокращения век могут вызывать:
- снижение остроты зрения – для того, чтобы сфокусироваться ребенок начинает прищуриваться и часто моргать. Может свидетельствовать о развитии близорукости, астигматизма, дальнозоркости;
- недостаточность естественной влажности глаза (сухой кератит) – слабая увлажненность естественной слезой может проявляться из-за больших учебных нагрузок, чтения при несоответствующем освещении, избытка видеоматериалов, сухого воздуха в помещениях;
- острый воспалительный процесс (конъюнктивит) – в начальной стадии заболевания в глазах ощущается дискомфорт, жжение и сухость, что увеличивает частоту моргания. В активной стадии глаза опухают и заполняются выделениями, и моргание становится необходимым для нормального обзора;
![]()
- механическое воздействие — при чрезмерном трении во время водных процедур или игр может возникать раздражение, провоцирующее частое сокращение век;
- попадание в глаз постороннего предмета – для извлечения ребенок начинает потирать глаза и учащенно ими моргать.
Частое моргание глазами все же чаще связано с особенностями неврологического состояния ребенка.
Причинами проявления подобной симптоматики у детей являются:
- детские фобии;
- резкая смена привычной обстановки (перемена дома, переход в другой класс);
- значимые события в жизни ребенка (выпускной в саду, начальной школе);
- негативный микроклимат дома;
- чрезмерная требовательность и амбициозность родителей.
Тики могут вызывать как печальные события (смерть родственника), так и положительные (пышный день рождения, 1 сентября в первом классе). Период привыкания (адаптации) может сопровождаться тиками глаз.
Психика ребенка настолько неустойчива, что тики могут проявляться не только из-за проблем в семье, но и после радостного грандиозного события, которое произвело на него сильное впечатление.
В любом случае даже нечастые тики не стоит оставлять без внимания. Особенно важно вовремя обратится к неврологу, если проявляются групповые (включающие несколько групп мышц) или мигрирующие тики (моргание глазами сменяют вокализмы или подергивания плечами).
Также глазные тики могут проявляться вследствие:
- неврологических нарушении связанных с сотрясением мозга, ЧМТ;
- судорог – если в жизни ребенка были судорожные проявления из-за подъема температуры, то в будущем возможно появление нервных тиков;
- наследственной предрасположенности – при наличии в родне людей имеющих нервные тики, велика вероятность их проявления у детей;
- синдрома Туретта – более тяжелое заболевание, связанное с множественными тиками, вовлекающими в процесс разные группы мышц. К счастью, встречается довольно редко.
В некоторых случаях тики возникают после перенесенных инфекционных заболеваний (например, нескольких вирусов подряд). Также невротические тики могут быть связаны с нехваткой жизненно важных микроэлементов (кальций, магний) и присутствием глистов в организме.
Дополнительные признаки синдрома
Частое моргание глазами у детей, причины которого могут быть как неврологическими, так и офтальмологическими, могут сопровождаться дополнительными признаками.
При проблемах глаз, сухости роговицы возникают:
- краснота;
- слезоточивость;
- ощущение рези и боли в глазах;
- снижение четкости зрения.
![]()
Такие признаки при тике глаз свидетельствуют об отсутствии проблем неврологического характера.
При тиках, требующих помощи невролога, у ребенка может проявляться:
- чрезмерная агрессия;
- импульсивность;
- склонность к истерикам;
- рассеянность;
- невнимательность;
- гиперактивность;
- наличие других тиков (шмыганье носом, дерганье плечом) или синхронных навязчивых ритуалов.
Часто глазные тики проявляются у недоношенных детей, детей с СДВГ, а также детей со сложным взрывным характером.
Диагностика
Для установления причины учащенного моргания глазами необходимо посетить и невролога, и окулиста.
| Окулист | Обследование начинается с опроса пациента, изучения анамнеза. Врач оценивает остроту зрения, визуальный осматривает веки, при помощи биомикроскопа смотрит состояние слезной пленки. При необходимости назначается полное офтамологическое обследование (исследуется объем слезной жидкости, быстрота ее испарения) |
| Невролог | Изучает историю течения беременности матери и ход родов, болезни ребенка. Визуально осматривает ребенка, его рефлексию. Могут назначаться анализы для определения уровня некоторых элементов в крови, а также установление наличия аскарид. Обследования головного мозга позволяют выявить нарушения ЦНС (эпилепсия, опухоли). |
Когда необходимо лечение
Частое моргание глазами у детей, причины которого кроются в неврологических проблемах, нуждается в своевременном лечении. Особенно тревожно такое состояние в совокупности с другими тиковыми проявлениями. При моргании глазами более 3-4 дней у ребенка следует обращаться к специалистам.
Наличие проблем с глазами также требует безотлагательной помощи. Частое моргание может быть вызвано попаданием инородного предмета, либо снижением остроты зрения. В таких случаях не стоит откладывать поход с ребенком к офтальмологу.
Как избавиться от глазного тика и судорожных движений головой у ребенка
Мотание головой в сочетании с частыми сокращениями мышц глаз свидетельствует о наличии неврологических проблем. Лечение такого рода состояний может занимать длительный период с этапами улучшения и ухудшения. Тики могут пройти полностью, но при стрессовой ситуации вернуться вновь. Также в некоторых случаях тики плохо поддаются лечению.
К вопросу избавления от тиков родителям и врачам следует подходить комплексно, применяя:
- медикаментозную корректировку препаратами;
- домашние рецепты народной медицины;
- расслабляющие массажи и методики.
- психологические приемы.
Гимнастика для глаз. Эффективный комплекс упражнений
Двигательная глазная активность помогает расслабить мышцы и снять напряженность:
- По 20 раз поднимать глазные яблоки вверх и вниз.
- По 20-30 раз водить глазами вправо-влево.
- Вращательные движения — поочередно делать круговой обзор по часовой стрелке и против по 10 раз.
- Отдых – закрыть глаза ладонями на 30-40 секунд, дать глазам полностью погрузиться во тьму. Затем разомкнуть глаза и посмотреть вдаль такое же время. Повторить 5-7 раз.
- Чередование – поморгать глазами 10-12 раз, затем закрыть и расслабиться на 35-40 секунд. Делать 5-6 раз.
![]()
Маленьким детям занятия гимнастикой следует проводить под контролем взрослых.
Пошаговая техника проведения массажа для глаз
Поглаживание и легкое массирование глаз при тике отлично помогает ребенку расслабиться и успокоиться. Тактильная близость позволяет уравновесить и стабилизировать нервное состояние ребенка.
- Закрытые веки слегка поглаживают от внутреннего угла глаза к внешнему 30-40 раз.
- Постукивание – легко перебирая пальцами, касаются закрытых век ребенка, едва дотрагиваясь их в течение 50-60 секунд.
- Указательным и средним пальцем проводят по верхнему и нижнему веку от внутреннего угла глаза к наружному 25-30 раз.
Все движения следует выполнять очень плавно, без резких движении, предварительно тщательно вымыв руки. При наличии воспаления массаж следует отложить.
Препараты: названия и инструкция по применению
Частое моргание глазами у детей, причины которого вызваны проблемами неврологического характера, корректируются следующими группами препаратов:
Назначать самостоятельно ребенку подобного рода препараты (особенно последней группы) категорически запрещается. Только невролог может подобрать ребенку необходимое лекарство, его правильную дозировку и назначить продолжительность приема.
Народные методы лечения. Рецепты и рекомендации
Сочетание медикаментов с лечением травами ускорит избавление от тиков:
- теплая ванна с валерианой – в теплую воду добавляют половину пузырька настоя валерианы и купают в ней ребенка 15-20 минут. Можно использовать заваренные корневища (на 200 мл воды 5-6 ст.л. корней валерианы)4
- ромашковый чай с медом – поможет ребенку успокоиться и устранит тревожность;
- 1 часть тмина, 1 часть ромашки, 1 часть валерианы (все по 1 ст.л.) заваривается крутым кипятком (250 мл) и настаивается 30-40 минут. Принимают по 3-4 столовые ложки 4 раза в день (подходит детям старше 7 лет);
- успокоительные чаи – в состав которых входит мята, семена аниса, шалфей;
- применение аромалампы с успокаивающими составами – сочетание цитрусового и лимона, масло розы, сандала или мирры поможет дома настроиться ребенку на спокойную волну.
![]()
Применять народные рецепты следует осторожно, учитывая возраст ребенка и склонность к аллергии.
Принципы психотерапии, практические советы
Основной процент успеха в лечении тиков глаз зависит от родителей и окружения. Относиться к проблеме ребенка следует с пониманием. Нельзя давать ему замечания и требовать прекратить делать подобные самопроизвольные движения. Ребенок не кривляется и не вредничает, он делает это неосознанно из-за неврологической проблемы.
Для минимизации тиков и достижения ремиссии следует:
- поддерживать ребенка;
- сохранять нормальный климат дома;
- оградить от просмотра ТВ, провождения времени за компьютером, с телефоном;
- чаще занимать ребенка новым интересным посильным делом (в состоянии заинтересованности тики уменьшаются);
- считаться с ребенком;
- не оскорблять и не травмировать ребенка.
Детей нельзя одергивать из-за тика, сравнивать с другими. Взрослые должны занять наблюдательную позицию и спокойно ждать эффекта от медикаментозного и народного лечения.
Даже если тики не пройдут полностью рано или поздно их проявление сократится и в 95% случаев с возрастом исчезнет навсегда.
Лечение при патологиях зрительной системы
Патологии зрительной системы могут быть вызваны:
- нарушением зрения;
- воспалениями глаз;
![]()
При нарушении зрения ребенка под наблюдение берет окулист, который контролирует прогрессирование и течение болезни. При необходимости назначаются витамины, глазные капли, а также процедуры, способные замедлять падение зрения и снимать астигматизм.
При воспалительных заболеваниях глаз болезнь протекает остро и требует безотлагательного лечения. Назначаются капли и промывания для скорейшего устранения инфекции.
При близорукости и дальнозоркости могут назначаться витамины, способные сдерживать изменения зрения дальше и капли для снятия усталости глаз.
- витаминные составы — черника-форте, чернега, оковит, стрикс;
- капли – визионед, уджала, эмоксипин, ирифрин.
Капли в основном предлагаются детям с 6-7 лет, назначать такое лечение может только врач.
Применять разного рода закапывания из алое с медом детям не рекомендуется.
При глазных болезнях, сопровождающихся тиками у детей можно:
- приготовить ванну с чередой – она поможет снять усталость, расслабит шейные позвонки, спину и поспособствует замедлению прогрессирования заболевания;
- употреблять чернику – в свежем виде в сезон, и в остальное время варить компоты.
- промывать глаза заваренным черным чаем – этот традиционный способ наиболее безопасен для детей.
- делать примочки из очанки — на стакан воды берут 10-15 г измельченной травы и заваривают в термосе.
Лечение чрезмерной сухости глаз
Также применяют витаминные составы, способствующие лучшей подпитке глаз микроэлементами и улучшающими кровообращение.
При отсутствии эффекта могут применяться хирургические методики, позволяющие восстановить естественную влажную среду роговицы и избавиться от тиков.
Родители не должны оставлять без внимания частое моргание глазами у ребенка. Причины такого симптома могут быть связаны с заболеваниями глаз, либо проблемами невротического характера. Своевременная диагностика и грамотно подобранное лечение в этих случаях поможет детям избежать более серьезных последствии в будущем.
Оформление статьи: Мила Фридан
Видео о глазном тике
Причины и лечение нервного тика глаза:

Моторные приступы эпилептического и неэпилептического происхождения в клинической практике различить достаточно сложно. Сложно также выбрать терапию при отсутствии возможности лично врачу визуализировать приступ или при отсутствии грамотного его описания. Кроме того, в ночное время родители не могут полностью охарактеризовать приступ и в большинстве случаев описывают лишь частичные моменты патологического состояния ребёнка. Ошибочная диагностика эпилепсии встречается в 16-30% случаев.
Дифференциальная диагностика наиболее часто проводится между тиками и миоклоническими судорогами, между простыми парциальными приступами с дискинезией и гиперэкплексией.
Это стереотипные звуки и движения, которые напоминают произвольные усиливающиеся при воздействии соматосенсорных и эмоциональных стимулов. Моторные тики чаще всего начинают проявлять себя в возрасте от 3 до 8 лет. Вокальные тики возникают позже моторных на несколько лет.
Тики по статистике возникают у 5-25% детей. Хронические их формы регистрируются у 3-10%.
Из тикозных расстройств можно выделить синдром Туретта (СТ), который встречается достаточно редко (в 0,1% случаев). У мальчиков он бывает в 3-5 раз чаще, чем у девочек. Манифестирует заболевание в большинстве своём в период дошкольного и школьного возраста. Симптомы набирают свою силу и максимальную яркость к 7-11 годам.
Предрасполагающие и провоцирующие факторы тиков
- Инфекционные заболевания: вирусы, стрептококки;
- Стрессовые ситуации: испуг, детский сад, просмотр страшных фильмов, поступление в школу;
- Умственные нагрузки;
- Длительное пребывание у компьютера;
- Черепно-мозговые травмы.
У пациентов с тиками в 3% случаев дифференциальная диагностика проводилась с эпилепсией. Похожесть тиков на эпилептические гиперкинезы проявляется в таких симптомах, как:
- Локальный тик — абсанс с миоклонией век, моргание. Это состояние называется синдром Дживонса. К этим тикам относятся гиперкинезы, которые захватывают мышцы одной группы. Как уже говорилось, возникает частое моргание, клонические движения крыльев носа и уголков рта, зажмуриванием.;
- Синдром Туретта с тиками. При этом наблюдаются взмахи руками, вздрагивания (джерки). Это состояние сходно с синдромом Янца;
- Распространённый тик со сложными абсансами (тонический и клонический компонент) и заведением взора.
![]()
Моргание приводит к повышенной нагрузке на зрение. Блефароспазм симулирует процесс моргания. Гиперкинез отличается от тика тем, что при нём имеется дистонический элемент. При осмотре врачом тики у большинства пациентов уменьшаются или вовсе исчезают в отличие от осмотра в условиях привычной для ребёнка обстановки, например, дома.
Для дифференциальной диагностики используются функциональные пробы. Врач просит пациента 10 раз моргнуть и 10 раз разогнуть и согнуть пальцы рук. Эти движения провоцируют тиковые моргания и атетоидную двигательную активность пальцев.
Миоклония век с абсансами (МВА)
Частота данного состояния составляет почти 3% от всех эпилептических синдромов, а также 13% среди больных эпилепсией в абсансной форме.
МВА характеризуется заведением вверх глазных яблок и абсанс с миоклонией век. Кроме того, эти пациенты не любят яркий свет, так как у них присутствует фотосенситивность. МВА часто встречается при юношеской миоклонической эпилепсии.
- Возрастной интервал начала приступов колеблется с 2 до 6,5 лет;
- У мальчиков данное состояние встречается чаще;
- Возникают короткие абсансы. При них пациент прикрывается глаза, глазные яблоки уходят вверх;
- Пятая часть всех случаев заболевания возникает после фебрильных судорог;
- На ЭЭГ генерализованная активность пик-волнового типа с частотой 3 Гц в секунду.
Распространённый тик
В тик вовлекаются несколько групп мышц:
- Мимические;
- Мышцы шеи и головы;
- Мышцы верхних конечностей и плечевого пояса;
- Мышцы спины и живота.
Если гиперкинез распространяется на все эти группы мышц, может возникать запрокидывание головы, наклоны в стороны. Одними из самых частых движений являются:
- Мигание и заведение взора;
- Заведение взора и повороты головы;
- Заведение взора и подёргивания плеча;
- Похожие на клонус и миоклонус , сопровождающие абсанс.

Локальные и распространённые тиковые расстройства хорошо купируются препаратами ГАМК – гидрохлорид аминофенилмасляной кислоты (Анвифен), гопантеновая кислота.
Анвифен
Средство облегчает передачу нервных импульсов в пределах центральной нервной системы и обладает ноотропным действием. Анвифен хорошо проникает в ткани, через гематоэнцефалический барьер. В мозговую ткань проникает всего 0,1% от всего введенного количества препарата.
Кроме того, препарат обладает транквилизирующим, антиоксидантным, антиагрегантным, противосудорожным действием. Также Анвифен улучшает метаболизм, устраняет отрицательные воздействия на кровоток в головном мозге.
Не влияет препарат на адренергические и холинергические рецепторы. Приводит к уменьшению вазовегетативных симптомов, а это нарушение сна, эмоциональная лабильность, раздражительность, головная боль.
Если Анвифен принимать курсами, он повышается умственную и физическую активность, снижает проявления астенического синдрома, при этом не седируя и не возбуждая нервную систему.
Показания к применению и дозировки Анвифена
Препарат может использоваться при тиках и клонической форме заикания. Детям старше 8 лет назначают по 0,75-1 г в сутки в течение 2-3 месяцев. Удобством в применении препарата его форма выпуска в виде капсул с детской дозировкой по 50 мг.
Детская абсансная эпилепсия (ДАЭ)

Заболевание представляет собой одну из форм генерализованной эпилепсии идиопатического происхождения. Проявляется данная патология в виде абсансов и генерализованной пик –волны на ЭЭГ.
Абсансы у пациентов с ДАЭ возникают почти в 40% случаев. Проявляются заболевание:
- миоклонией век более 3 в секунду;
- периназальным миоклонусом;
- периоральным миоклонусом;
- клоническими подёргиваниями глазных яблок;
- кивками;
- подёргиваниями мышц плечевого пояса.
Синдром Туретта
При данной патологии имеется полиморфизм гиперкинетического компонента:
- повортоы головы;
- вздрагивания;
- сгибание и разгибание верхних конечностей и пальцев.
Патогномоничными признаками СТ являются:
- сокращение мышц живота;
- разгибание головы назад;
- подпрыгивания и приседания.
Гиперкинезы при СТ обычно распространяются сверху вниз или же голова ноги. Также характерна смена одних тиков другими.
Синдром Янца, или юношеская миоклоническая эпилепсия
Это заболевание встречается в подростковом возрасте и его частота среди всех форм эпилепсии составляет около 4-5%.
Патогномоничные симптомы синдрома Янца это массивные миоклонические пароксизмы, при которых пациент находится в сознании, и вовлечение мышц рук.
Вокальные тики
Вокальные тики являются типичным симптомом СТ. Простые вокальные тики представлены хмыканьем, подкашливанием, свистом, кряхтением, шумным дыханием. При сложных вокальных тиках формируются слоги и слова. В тяжёлых случаях у взрослых такие тики реализуются копролалией.

Пароксизмальная дискинезия (ПД) и гиперэкплексия
ПД может быть некинезогенной и кинезогенной. Провоцируются такие состояния громким звуком и резким движением. Проявляется дискинезия хореическими гиперкинезами, дистоническими положениями туловища. Сознание при этом сохранено. Данные гиперкинезы могут отличаться по длительности. Во время приступа речь нарушена. Многие пациенты перед приступом ощущают местные нарушения чувствительности кожи. Купируется состояние бензодиазепинами, а длительное лечение включает карбамазепин, клоназепам.
Гиперэкплексия проявляется испугом. Если заболевание наследственно, передаётся оно по аутосомно-доминантному типу.
При малых формах резко при испуге возникает моргание. Провоцируется моргание при постукивании по кончику носа, костям черепа или переносице.
Возникновение больших форм гиперэкплексии проявляется большими движениями рук (подъём рук, отведение, сгибание в локтевых суставах), морганием, втягиванием живота, сгибанием ног в коленных суставах.
Это состояние купируется депакином, клоназепамом, пирацетамом.
Наибольшие сложности в диагностике представляют неэпилептические состояния, такие как синдром Туретта, тики, пароксизмальная дискинезия и гиперкплексия.

Моторные приступы эпилептического и неэпилептического происхождения в клинической практике различить достаточно сложно. Сложно также выбрать терапию при отсутствии возможности лично врачу визуализировать приступ или при отсутствии грамотного его описания. Кроме того, в ночное время родители не могут полностью охарактеризовать приступ и в большинстве случаев описывают лишь частичные моменты патологического состояния ребёнка. Ошибочная диагностика эпилепсии встречается в 16-30% случаев.
Дифференциальная диагностика наиболее часто проводится между тиками и миоклоническими судорогами, между простыми парциальными приступами с дискинезией и гиперэкплексией.
Это стереотипные звуки и движения, которые напоминают произвольные усиливающиеся при воздействии соматосенсорных и эмоциональных стимулов. Моторные тики чаще всего начинают проявлять себя в возрасте от 3 до 8 лет. Вокальные тики возникают позже моторных на несколько лет.
Тики по статистике возникают у 5-25% детей. Хронические их формы регистрируются у 3-10%.
Из тикозных расстройств можно выделить синдром Туретта (СТ), который встречается достаточно редко (в 0,1% случаев). У мальчиков он бывает в 3-5 раз чаще, чем у девочек. Манифестирует заболевание в большинстве своём в период дошкольного и школьного возраста. Симптомы набирают свою силу и максимальную яркость к 7-11 годам.
Предрасполагающие и провоцирующие факторы тиков
- Инфекционные заболевания: вирусы, стрептококки;
- Стрессовые ситуации: испуг, детский сад, просмотр страшных фильмов, поступление в школу;
- Умственные нагрузки;
- Длительное пребывание у компьютера;
- Черепно-мозговые травмы.
У пациентов с тиками в 3% случаев дифференциальная диагностика проводилась с эпилепсией. Похожесть тиков на эпилептические гиперкинезы проявляется в таких симптомах, как:
- Локальный тик — абсанс с миоклонией век, моргание. Это состояние называется синдром Дживонса. К этим тикам относятся гиперкинезы, которые захватывают мышцы одной группы. Как уже говорилось, возникает частое моргание, клонические движения крыльев носа и уголков рта, зажмуриванием.;
- Синдром Туретта с тиками. При этом наблюдаются взмахи руками, вздрагивания (джерки). Это состояние сходно с синдромом Янца;
- Распространённый тик со сложными абсансами (тонический и клонический компонент) и заведением взора.
![]()
Моргание приводит к повышенной нагрузке на зрение. Блефароспазм симулирует процесс моргания. Гиперкинез отличается от тика тем, что при нём имеется дистонический элемент. При осмотре врачом тики у большинства пациентов уменьшаются или вовсе исчезают в отличие от осмотра в условиях привычной для ребёнка обстановки, например, дома.
Для дифференциальной диагностики используются функциональные пробы. Врач просит пациента 10 раз моргнуть и 10 раз разогнуть и согнуть пальцы рук. Эти движения провоцируют тиковые моргания и атетоидную двигательную активность пальцев.
Миоклония век с абсансами (МВА)
Частота данного состояния составляет почти 3% от всех эпилептических синдромов, а также 13% среди больных эпилепсией в абсансной форме.
МВА характеризуется заведением вверх глазных яблок и абсанс с миоклонией век. Кроме того, эти пациенты не любят яркий свет, так как у них присутствует фотосенситивность. МВА часто встречается при юношеской миоклонической эпилепсии.
- Возрастной интервал начала приступов колеблется с 2 до 6,5 лет;
- У мальчиков данное состояние встречается чаще;
- Возникают короткие абсансы. При них пациент прикрывается глаза, глазные яблоки уходят вверх;
- Пятая часть всех случаев заболевания возникает после фебрильных судорог;
- На ЭЭГ генерализованная активность пик-волнового типа с частотой 3 Гц в секунду.
Распространённый тик
В тик вовлекаются несколько групп мышц:
- Мимические;
- Мышцы шеи и головы;
- Мышцы верхних конечностей и плечевого пояса;
- Мышцы спины и живота.
Если гиперкинез распространяется на все эти группы мышц, может возникать запрокидывание головы, наклоны в стороны. Одними из самых частых движений являются:
- Мигание и заведение взора;
- Заведение взора и повороты головы;
- Заведение взора и подёргивания плеча;
- Похожие на клонус и миоклонус , сопровождающие абсанс.

Локальные и распространённые тиковые расстройства хорошо купируются препаратами ГАМК – гидрохлорид аминофенилмасляной кислоты (Анвифен), гопантеновая кислота.
Анвифен
Средство облегчает передачу нервных импульсов в пределах центральной нервной системы и обладает ноотропным действием. Анвифен хорошо проникает в ткани, через гематоэнцефалический барьер. В мозговую ткань проникает всего 0,1% от всего введенного количества препарата.
Кроме того, препарат обладает транквилизирующим, антиоксидантным, антиагрегантным, противосудорожным действием. Также Анвифен улучшает метаболизм, устраняет отрицательные воздействия на кровоток в головном мозге.
Не влияет препарат на адренергические и холинергические рецепторы. Приводит к уменьшению вазовегетативных симптомов, а это нарушение сна, эмоциональная лабильность, раздражительность, головная боль.
Если Анвифен принимать курсами, он повышается умственную и физическую активность, снижает проявления астенического синдрома, при этом не седируя и не возбуждая нервную систему.
Показания к применению и дозировки Анвифена
Препарат может использоваться при тиках и клонической форме заикания. Детям старше 8 лет назначают по 0,75-1 г в сутки в течение 2-3 месяцев. Удобством в применении препарата его форма выпуска в виде капсул с детской дозировкой по 50 мг.
Детская абсансная эпилепсия (ДАЭ)

Заболевание представляет собой одну из форм генерализованной эпилепсии идиопатического происхождения. Проявляется данная патология в виде абсансов и генерализованной пик –волны на ЭЭГ.
Абсансы у пациентов с ДАЭ возникают почти в 40% случаев. Проявляются заболевание:
- миоклонией век более 3 в секунду;
- периназальным миоклонусом;
- периоральным миоклонусом;
- клоническими подёргиваниями глазных яблок;
- кивками;
- подёргиваниями мышц плечевого пояса.
Синдром Туретта
При данной патологии имеется полиморфизм гиперкинетического компонента:
- повортоы головы;
- вздрагивания;
- сгибание и разгибание верхних конечностей и пальцев.
Патогномоничными признаками СТ являются:
- сокращение мышц живота;
- разгибание головы назад;
- подпрыгивания и приседания.
Гиперкинезы при СТ обычно распространяются сверху вниз или же голова ноги. Также характерна смена одних тиков другими.
Синдром Янца, или юношеская миоклоническая эпилепсия
Это заболевание встречается в подростковом возрасте и его частота среди всех форм эпилепсии составляет около 4-5%.
Патогномоничные симптомы синдрома Янца это массивные миоклонические пароксизмы, при которых пациент находится в сознании, и вовлечение мышц рук.
Вокальные тики
Вокальные тики являются типичным симптомом СТ. Простые вокальные тики представлены хмыканьем, подкашливанием, свистом, кряхтением, шумным дыханием. При сложных вокальных тиках формируются слоги и слова. В тяжёлых случаях у взрослых такие тики реализуются копролалией.

Пароксизмальная дискинезия (ПД) и гиперэкплексия
ПД может быть некинезогенной и кинезогенной. Провоцируются такие состояния громким звуком и резким движением. Проявляется дискинезия хореическими гиперкинезами, дистоническими положениями туловища. Сознание при этом сохранено. Данные гиперкинезы могут отличаться по длительности. Во время приступа речь нарушена. Многие пациенты перед приступом ощущают местные нарушения чувствительности кожи. Купируется состояние бензодиазепинами, а длительное лечение включает карбамазепин, клоназепам.
Гиперэкплексия проявляется испугом. Если заболевание наследственно, передаётся оно по аутосомно-доминантному типу.
При малых формах резко при испуге возникает моргание. Провоцируется моргание при постукивании по кончику носа, костям черепа или переносице.
Возникновение больших форм гиперэкплексии проявляется большими движениями рук (подъём рук, отведение, сгибание в локтевых суставах), морганием, втягиванием живота, сгибанием ног в коленных суставах.
Это состояние купируется депакином, клоназепамом, пирацетамом.
Наибольшие сложности в диагностике представляют неэпилептические состояния, такие как синдром Туретта, тики, пароксизмальная дискинезия и гиперкплексия.
Шел последний год учебы в школе, а я до сих пор не могла определиться с будущей специализацией. Мне безумно нравилась профессия врача. Бабушка — тоже медик, считала, что из меня получился бы хороший доктор скорой помощи.
(1 голос, среднее: 5 из 5)
Что такое Затылочная эпилепсия у детей —
Затылочная эпилепсия принадлежит к гетерогенной группе заболеваний, начальные клинические и электрофизиологические проявления которых свидетельствуют о фокальном характере эпилептических припадков. Локализация эпилептогеннных очагов размещается в затылочной доле вследствие первичного поражения. Заболевание может дебютировать в любом возрасте.
Затылочная эпилепсия может развиваться при конституцианальнойэпипредиспозиции или возникнуть, как наследственное заболевание.
Что провоцирует / Причины Затылочной эпилепсии у детей:
Причинами симптоматических затылочных эпилепсий являются дисгенезии мозга (фокальная корковая дисплазия, микрогирия и др.), опухоли, нейрофиброматоз, киста затылочной доли, врожденные пороки развития мозга, синдром MELAS (митохондриальная энцефаломиопатия, лактатацидоз, разорванные красные волокна), нейроинфекции.
Патогенез (что происходит?) во время Затылочной эпилепсии у детей:
При затылочной эпилепсии происходят изменения нейрональной активности головного мозга. При этом наблюдается непредвиденная выраженная деполяризация нейронов в мозге, которая ведет к существенным нарушениям процессов таламокортикального взаимодействия и повышению чувствительности кортикальных нейронов. Напоявление приступов влияет излишнее выделение возбуждающих нейротрансмиттеров – аспартата и глутамата, а также нехватка тормозных нейромедиаторов, прежде всего, ГАМК.
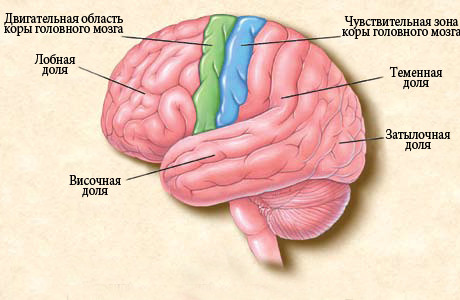
Симптомы Затылочной эпилепсии у детей:
Затылочная эпилепсия, как и теменная, характеризуется преимущественно простыми парциальными пароксизмами без нарушения сознания. Клинические ее проявления подразделяются на начальные и последующие симптомы. Начальные клинические симптомы обусловлены эпилептической активностью непосредственно в затылочной доле, тогда как последующие симптомы являются результатом распространения эпилептической активности на другие области мозга. К начальным клиническим симптомам затылочных пароксизмов относятся простые зрительные галлюцинации, пароксизмальный амавроз, пароксизмальные нарушения полей зрения, субъективные ощущения в области глазных яблок, моргание, девиация головы и глаз. Простые зрительные галлюцинации представляют собой яркие вспышки света перед глазами, светящиеся пятна, круги, звезды, квадраты, прямые или зигзагообразные линии. Они могут быть как одного цвета, так и многоцветными, неподвижными или перемещающимися в поле зрения горизонтально, вращательно или приближаться и удаляться. Простые зрительные галлюцинации, как изолированный симптом или как часть более сложного приступа, всегда указывают на локализацию эпилептогенного очага в затылочной доле.
Диагностика Затылочной эпилепсии у детей:
В диагностировании используется межприступная ЭЭГ (электроэнцефалограмма) с применением поверхностных электродов, данное исследование является достаточно информативным. Однако в ряде случаев регистрируются фокальные эпилептические образцы, преимущественно в затылочной или задневисочной области. Наличие эпилептических образцов в задневисочных областях может свидетельствовать о возможной затылочной природе эпилептических пароксизмов.
MPT-исследование проводится для исключения локальной патологии головного мозга. МРТ обязательно при впервые возникших приступах затылочной эпилепсии, имеет высокую диагностическую значимость и позволяет в большинстве случаев идентифицировать патологические изменения в затылочной доле.
Нейровизуализация направлена на выявление неэпилептогенных органических дефектов типа вентрикуломегалии, арахноидальных кист.
Нейропсихологическое исследование проводиться с целью определения речевых и поведенческих расстройств, зрительных отклонений, снижения внимания и нарушений памяти.
Диагноз ставят после проведения выше упомянутых исследований и дифференциальной диагностики, которая проводится при ранней форме на основание нарушений кровообращения мозга.
Лечение Затылочной эпилепсии у детей:
Медикаментозное лечение при затылочной эпилепсии показано при наблюдении частых приступов или нарушении качества жизни больного. Приступы часто влияют на психосоциальное поведение ребенка.
Препараты выбора при парциальных припадках (без вторичной генерализации или вторично-генерализованных) – карбамазепины и валъпроаты. В целом при парциальных припадках ряд препаратов (карбамазепины, вальпроаты, фенитоин, фенобарбитал) достаточно эффективны, однако фенобарбитал и фенитоин не являются препаратами выбора вследствие побочного действия.При резистентности к карбамазепинам и вальпроатам или плохой их переносимости применяют новые противоэпилептические препараты, наиболее эффективный из них при парциальных формах эпилепсии топирамат (топамакс). Топамакс назначается детям старше 2 лет при монотерапии в первую неделю лечения в дозе 0,5-1 мг/кг в сутки (суточную дозу делят на 2 приема). Детям старше 2 лет при монотерапии топамаксом рекомендуются дозы 3-6 мг/кг в сутки. Детям старшего возраста и подросткам в начале монотерапии топамакс следует принимать по 25 мг 1 раз в сутки перед сном в течение 1 нед. Затем дозу повышают с интервалом в 1-2 нед. на 25-50 мг/сут. Рекомендуемая доза составляет 100 мг/сут, максимальная суточная – 500 мг. При политерапии у детей старше 2 лет рекомендуемая суммарная суточная доза топамакса составляет от 5 до 9 мг/кг в 2 приема. Подбор дозы начинают с 25 мг/сут (или менее – 1-3 мг/кг в сутки), препарат принимают на ночь в течение 1 нед. В дальнейшем с 1-2-недель-ным интервалом дозу можно увеличить на 1-3 мг/кг в 2 приема. У подростков начальная доза топамакса при политерапии 50 мг 1 раз в сутки на ночь в течение 1 нед. Далее следует увеличивать дозу на 50-100 мг каждую неделю до подбора эффективной дозы. Средняя суточная доза составляет 200-600 мг, кратность приема – 2 раза в сутки.
В терапии затылочной эпилепсии нет необходимости в длительном медикаментозном лечении. Ребенок нуждается в курсе лечения у психотерапевта, потому что клиническая симптоматика заболевания без своевременного лечения может сделать ребенка социально неприспособленным. Прогноз лечения данной формы эпилепсии благоприятный.
Профилактика Затылочной эпилепсии у детей:
В профилактических целях доктора рекомендуют родителям следить за тем, чтобы ребенок не переедал, соблюдал молочно-растительную диету и режим дня. Детям, больным затылочной эпилепсией запрещается находиться на большой высоте и заниматься туризмом, подыматься в горы, пребывать у огня или в душных помещениях, у движущихся механизмов. При этом детям показаны прогулки на свежем воздухе и легкие посильные физические нагрузки, дети должны соблюдать режим труда и отдыха.
Родителям стоит побеспокоиться о спокойной семейной атмосфере, дети с затылочной эпилепсией должны избегать стрессовых ситуаций (в детском саду, школе, дома).
К каким докторам следует обращаться если у Вас Затылочная эпилепсия у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Затылочной эпилепсии у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.
Читайте также:









