Может ли быть эпилепсия доброкачественной

Роландическая эпилепсия – заболевание, характерное для детского возраста. Оно относится к доброкачественным видам и не наносит критического урона здоровью. Но иногда приступы бывают довольно тяжелыми, потому не исключается получение травм. В любом случае припадки нарушают повседневную жизнь ребенка.
Особенности болезни
Роландический тип входит в категорию фокальных эпилепсий. Его название означает, что проблемный участок расположен в роландовой борозде мозга. Поэтому очаг припадков сконцентрирован в нейронах височных областей. По МКБ заболевание имеет код G40.
Такая эпилепсия считается самой распространенной из всех доброкачественных, которые могут возникать у детей. На нее приходится примерно 15% случаев подобных болезней в возрасте до 15 лет и более 20% от любых проявлений судорожных припадков. В большинстве случаев начальные симптомы эпилепсии появляются в возрасте от 4 до 10 лет, а пик симптоматики сосредоточен на периоде между 7 и 9 годами жизни. Иногда болезнь впервые проявляется у 2-3 летних детей или подростков, возраст которых не превышает 11-12 лет. Сталкиваются с роландической эпилепсией чаще мальчики – соотношение по частоте заболевания с девочками составляет 6 к 4.
Зачастую болезни на ранних этапах предшествуют легкие судороги у новорожденных в возрасте до 18 месяцев. Также могут наблюдаться фебрильные приступы у детей до 2 лет, которые позже переформируются в эпилепсию. Взрослые с таким заболеванием не сталкиваются никогда.
Из 100 тысяч детей с такой эпилепсией хотя бы раз сталкивался 21 ребенок.
Точных первопричин возникновения этой патологии до сих пор выявить не удалось. Предполагается, что большую роль может играть наследственность. Если от эпилепсии страдает мама или папа, то риск ее появления у ребенка значительно возрастает. Основной причиной, к которой склоняются ученые, стали дефекты генов. Исследования показали, что болезнь развивается при нарушениях на этапе формирования головного мозга. Также ее появление отчасти обусловлено ростом возбудимости отдельных нейронов. Это связывают с увеличением нейромедиаторов, падением уровня ГАМК и повышением количества возбуждающих возвратных синапсов.

Главным проявлением доброкачественной эпилепсии у детей стали судорожные припадки. По их особенностям заболевание классифицируют на несколько видов:
- простые припадки – кратковременные подергивания или судороги с левой или правой стороны лица, сопровождаемые онемением, а также потерей контроля над мышцами губ, языка, гортани и глотки;
- сложные парциальные припадки – судороги одной или нескольких мышц лица с непрерывным напряжением языка или глотки, часто сочетающиеся с нарушением речи и повышенным слюноотделением;
- вторично-генерализованные припадки – обычные судороги с задействованием мышц на лице, онемением и обездвиживанием, перерастающие в генерализованный судорожный припадок.
Возможен атипичный тип эпилепсии в сочетании с роландическим. Он классифицируется на: ночные припадки, миоклонические и астатические приступы, атонические судороги и атипичные абсансы. В некоторых случаях такая эпилепсия возникает вне роландического типа, но имеет сходство с ним.
Судороги могут быть частью идиопатических приступов. В таком случае эпилепсия не относится к роландической и может сопровождаться множеством других симптомов, включая длительную потерю сознания и остановку дыхания. Очень важно дифференцировать эти два типа болезни, чтобы получить правильное лечение.
Симптомы
Заболевание всегда начинается с проявления простых и парциальных припадков. Они случаются в любое время суток, но чаще всего ночью, когда ребенок уже спит или начинает просыпаться. Очень часто после такого сна появляются необычные ощущения на коже и слизистых.
- судороги на одной части лица;
- чувства онемения или покалывания во рту;
- нарушения речевой функции;
- увеличенное слюноотделение;
- закатывание глазных яблок;
- подергивание ресниц;
- рвота по завершении приступа.
Позднее, если болезнь не была выявлена на первых этапах, приступы перерастают во вторично-генерализованные и становятся более тяжелыми. Изначально они затрагивают только лицевые мышцы, но через несколько секунд или минут также вызывают судороги вообще по всему телу. Возможны спазмы туловища на небольшие периоды или возникновение ступора. Когда приступ заканчивается, ребенок теряет ориентацию в пространстве и времени.

Припадок обычно длится от нескольких секунд до трех минут. Парциальные могут проявляться с большой частотой – до нескольких десятков или даже сотен за один день. Вторично-генерализованные же обычно беспокоят ребенка до нескольких раз в месяц. С взрослением частота снижается до пары раз за год.
Незадолго до проявления симптомов роландической эпилепсии у детей может появиться необычная аура. Их кожа начнет неметь, появится ощущение покалывания, некоторым кажется, что их пощипывают за десны, язык или глотку. Многие дети, страдающие от такой эпилепсии, также регулярно сталкиваются с приступами мигрени, которые порой предшествуют припадку.
Если пароксизмы появляются в младенчестве, то они могут быть несколько иными. Первый раз эпилепсия у новорожденных обычно возникает вследствие повышения температуры тела или сильного испуга, хотя это и не становится первопричиной болезни. Зачастую у малышей припадки не так заметны и маскируются под другие патологии. Тем не менее, врачам удалось выявить основные признаки заболевания в таком возрасте.
Как распознать эпилепсию у младенца:
- хаотичные подергивания конечностей;
- быстрые сокращения мышц на одной стороне лица с переходом в руку или ногу;
- кратковременные зависания взгляда или тела;
- повороты головы с отведением руки в ту же сторону.
Некоторые малыши могут периодически вздрагивать, при этом их руки будут сильно дрожать. Возможны беспричинные вскрикивания. При появлении подобной симптоматики нужно сразу обратиться к доктору.
Потеря сознания во время приступа наблюдается только в 30% случаев и носит разовый характер.
Прогнозы и лечение
Эпилепсия роландического типа относится к категории излечимых заболеваний. В большинстве случаев прогнозы крайне благоприятны, а вылечиваться удается за несколько месяцев. Но даже при отсутствии какой-либо терапии болезнь постепенно уходит сама. С взрослением частота приступов будет сокращаться, пока они не исчезнут полностью. Обычно припадки прекращаются к 12-13 годам. Иногда симптомы могут сохраняться дольше, но к совершеннолетию все равно исчезают. При прекращении приступов в раннем возрасте нельзя рассчитывать на то, что они уже никогда не повторятся. Известны случаи, когда эпилепсия начинала проявляться вновь спустя 4 года после нормализации состояния. Повлиять на это может ранее и позднее развитие болезни – когда ребенку 4 года или 9 лет.
Важной особенностью заболевания считается отсутствие осложнений. При любых припадках ребенок не получает серьезного вреда здоровью. Его головной мозг и нервная система остаются полностью здоровыми, а интеллектуальные способности не снижаются. Единственной опасностью можно назвать сами припадки, которые порой вызывают сильный испуг у малышей и могут привести к случайному получению травм.

Несмотря на то, что заболевание уходит само со временем, лечение доброкачественной роландической эпилепсии все же необходимо. Перед этим ее нужно не только выявить, что бывает затруднительно из-за преимущественно ночных проявлений, но и подтвердить на обследовании. Главным инструментом для этого становится ЭЭГ.
Обследование помогает зарегистрировать активность головного мозга, определив наличие нарушений. При проведении диагностики болезнь обычно подтверждается выявлением повышенной активности в височных зонах, которая чередуется с затихающими волнами. Иногда отмечается наличие паттернов в темпоральных или затылочных отведениях. Также характерной чертой болезни считается вероятность обнаружения повышенной активности на стороне, которая противоположна той, где проявляются припадки. Дополнительно пациенту могут назначить МРТ, КТ или ПСГ.
Первая помощь и профилактика
При проявлении простых припадков, которые не сопровождаются серьезными симптомами, никаких специальных действий от родителей не требуется. Они проходят без постороннего вмешательства в кратчайшие сроки. Но при более сложных проявлениях все же следует оказать малышу помощь, так как он может легко травмироваться. Известны случаи, когда происходило западение языка, что могло привести к летальному исходу.
Как действовать во время приступа доброкачественной формы эпилепсии:
- Уложить ребенка в горизонтальное положение на твердую поверхность.
- Освободить шею и талию от стесняющей движения и дыхание одежды.
- Убрать все ближайшие предметы, которыми ребенок может травмироваться.
- Постараться успокоить ребенка, исключить панику и хаотичные движения.
- Голову повернуть вбок, чтобы предотвратить западание языка и дать выход для слюны.
- Удерживать ребенка на боку, если у него начнется внезапная рвота.
- Оставаться рядом до тех пор, пока приступ не закончится.
Если у ребенка начался генерализированный приступ, нужно сразу же вызывать скорую, параллельно оказывая первую помощь. Во время конвульсий запрещено использовать посторонние предметы для сохранения открытого положения полости рта. Также нельзя давать никаких таблеток, так как ребенок не сможет их проглотить, а действие все равно наступает спустя полчаса-час. Также нельзя трогать больного после завершения приступа. Он должен поспать, если этого захочет.
Особое внимание к детям, страдающим от эпилепсии, следует проявлять во время их купания в ванне или водоеме.
Избежать развития роландической эпилепсии или предотвратить ее повторное появление можно с помощью профилактических мер. Важнейшей из них считается режим дня. Очень важно следить, чтобы малыш не засиживался допоздна и качественно спал. Он должен ложиться не позднее 23 часов, а продолжительность сна при этом не может быть менее 8-9 часов. Желательно, давать ему возможность немного поспать днем. Во время сна комната ребенка должна быть наполнена тишиной, покоем и темнотой. Это очень важно для отдыха и восстановления нервной системы.

Второй составляющей профилактики считается кетогенная диета. Она назначается только врачом и применяется далеко не для всех детей. Такой режим питания отличается преобладанием количества жиров и сокращением уровня углеводов. Перед применением диеты малыша могут проверить на ее переносимость в условиях стационара, после чего ее потребуется соблюдать дома.
Также к профилактике будущей эпилепсии относят образ жизни мамы в период беременности. Она должна полностью отказаться от алкоголя, курения, а также вредной пищи. Запрещено заниматься любой деятельностью, которая хотя бы немного связана с токсичностью. При этом женщина должна соблюдать правильный режим дня, хорошо питаться и умеренно нагружать себя физически.
Детская доброкачественная эпилепсия совсем не страшна. Она не вызывает никаких осложнений и полностью проходит самостоятельно без какого-либо вмешательства. Тем не менее, для ускоренного избавления от ее симптомов все же рекомендуется посетить врача и заняться лечением своего ребенка. Также не стоит забывать о профилактике повторных приступов, которая имеет большое значение для восстановления нервной системы.
Приобретенная эпилепсия относится к неврологическим заболеваниям с хроническим течением, для нее характерно наличие повторяющихся припадков из-за чрезмерной электрической активности нервных клеток головного мозга. На такую разновидность пароксизмов приходится 25% случаев.
Симптомы болезни следующие: кратковременная потеря памяти, произнесение нечленораздельных звуков, автоматические действия, судорожное подергивание мышц. При длительном течении заболевания у пациентов наблюдаются личностные нарушения: повышенная сентиментальность, подозрительность, жестокость, вспышки гнева, склонность к мщению. Речь стереотипна и замедлена, такие люди не могут быстро переключаться с одной темы на другую.
Данный вид расстройства всегда является вторичным, чаще всего причины возникновения фокальной эпилепсии связывают с:
- метаболическими отклонениями;
- аномальными изменениями в сосудах;
- объемными процессами в коре головного мозга;
- врожденными дефектами в развитии;
- травмами головы;
- инфекционными поражениями;
- отравлением;
- гипоксией.
Диагностируется приобретенная разновидность с помощью инструментальных и лабораторных исследований. Основополагающим методом определения очага пароксизмальной активности является компьютерная визуализация — МРТ или КТ.
Лечение направлено на устранение причины возникновения отклонения, снижение или устранение судорожной активности, на улучшение качества жизни и предотвращение инвалидности. Терапия включает в себя прием медикаментов или назначение хирургического вмешательства.

Причины приобретенной эпилепсии
Эта патология является вторичной, формируется под воздействием большого количества неблагоприятных факторов, связанных с перенесением определенного вида заболевания. Приобретенная эпилепсия проявляется сразу или через некоторое время. Специалисты советуют вовремя лечить сбои в обменных процессах, вирусные болезни, в случае травмы головы обращаться за профессиональной помощью в поликлинику.
Основные причины симптоматической разновидности болезни:
- травмы головы, сотрясения, ушибы и переломы черепа, которые нарушают целостность внутренних структур и способны подстегнуть начало судорожного припадка;
- инфекционные болезни, такие как менингит, энцефалит и абсцесс;
- длительная лихорадка, когда температура тела значительно превышает допустимые показатели;
- опухолевидные новообразования в голове;
- сосудистые нарушения;
- наличие рассеянного склероза;
- интоксикации наркотическими веществами;
- алкоголизм;
- передозировка лекарственными средствами;
- родовые травмы у ребенка, связанные с гипоксией, ушибом головы.
Исследователи доказали, что в развитии припадков не последнюю роль играют эндогенные вещества, а точнее аминокислоты, полипептиды, моноамины и ацетилхолины. Все они осуществляют медиаторные функции различной направленности. Глицин с таурином отвечают за тормозную функцию нервной системы, а ацетилхолин с глутаминовой кислотой — за возбуждающую. Во время формирования пароксизмального очага баланс между этими веществами нарушается, что и приводит к появлению соответствующей симптоматики.
В настоящее время ведется много споров по поводу врожденной предрасположенности человека к появлению судорожной активности.
Передается ли приобретенная эпилепсия по наследству? Большинство ученых считают, что наследуется не сама эпилепсия, а лишь определенная степень судорожной готовности. То есть сама предрасположенность, которая под воздействием большого количества (внешних или внутренних) неблагоприятных факторов способна подстегнуть дальнейший рост пароксизмального очага.

Врач-невролог, кандидат медицинских наук
С каждым годом отмечается рост количества людей, страдающих от судорожных припадков. ВОЗ предоставляет следующие данные: 4-10 человек на 1000 населения больны эпилепсией. В России на долю заболеваемости приходится 2,5% случаев. Эпилептические приступы занимают одно из первых мест в структуре инвалидизации. При отсутствии своевременного лечения пациенты становятся инвалидами 1 или 2 группы. При изучении причин и факторов, приводящих к рецидиву судорог, врачи установили определенную закономерность. Эпилепсия диагностируется в несколько раз чаще в странах с низким и средним уровнем развития. По статистическим данным, 80% больных проживают в подобных условиях.
Эпилепсия разделяется на несколько видов. Приобретенная выявляется не так часто, по сравнению с другими формами патологии. Врачи Юсуповской больницы уделяют внимание выяснению возможных причин развития болезни. Благодаря этому удается подобрать эффективное лечение. Доказано, что при соблюдении правил профилактики и приеме противосудорожных препаратов 70-80% больных могут длительное время прожить без рецидивов. Каждому пациенту Юсуповской больницы разрабатывается индивидуальный план лечения эпилепсии. Используемые препараты отвечают европейским стандартам качества и безопасности. Персональные профилактические рекомендации, предоставляемые всем больным, позволяют минимизировать риск возвращения эпилептических припадков.
В процессе возникновения судорог нейроны работают по максимуму, расходуя свою энергию. Это усиливает окислительные процессы в клетках головного мозга. Следствием этого становится относительная гипоксия, когда орган недополучает необходимый кислород, она наблюдается в разных отделах и выражается неравномерно.
При прогрессировании приступов дефицит кислорода увеличивается из-за повышения сократительных способностей мышечной системы. Продолжающиеся длительное время генерализованные пароксизмы могут привести к отеку мозга. Происходят изменения в вазомоторных реакциях, ослабляется кровоток в сосудах. Все это способствует появлению острых нарушений в нейронах и клетках мелких сосудов.
Припадки приводят к единичным или множественным повреждениям нервных волокон, что со временем вызывает некроз клеток и кровоизлияния. В дальнейшем морфологические изменения мозга способствуют уменьшению его объемов.
Пациенты с тяжелым течением недуга попадают в группу риска с высоким уровнем смертности. Очень важно оказать своевременную помощь таким больным, так как морфологические изменения при затянувшемся приступе могут быть несовместимы с жизнью.
Может ли эпилепсия быть приобретенной? Все будет зависеть от причины ее возникновения, во взрослом возрасте развитие симптоматической патологии связывают с влиянием неблагоприятных факторов: с многочисленными болезнями, отравлением, передозировкой медикаментами, травмами головы.
Первые признаки приобретенной эпилепсии
У большинства приобретенных патологий имеются симптомы, которые являются предшественниками начинающегося припадка:
- головная боль;
- высокая раздражительность;
- чувство страха;
- онемение или покалывание на отдельных участках тела;
- потемнение в глазах;
- шум в ушах;
- изменение артериального давления;
- мышечные подергивания;
- отрешенность от реальности;
- галлюцинации: слуховые, обонятельные, визуальные.
Наличие таких признаков свидетельствует о проблеме, которой следует уделить внимание. При любых травмах головы стоит обратиться в клинику и пройти комплексное обследование.
Первоначально пароксизмы могут появляться редко и длиться недолго, но в процессе прогрессирования картина будет усугубляться.
Симптомы приобретенной эпилепсии
Основной признак заболевания — присутствие эпилептических приступов, которые имеют различную картину течения. Человек может терять сознание, застывать в определенной позе, выполнять хаотичные движения, при таком виде расстройства не всегда проявляются судороги.
Существует две основные разновидности пароксизмов:
- генерализованные;
- парциальные (фокальные).
Для симптоматического расстройства больше характерны фокальные состояния, во время них очаг аномального возбуждения в клетках головного мозга распространяется на некоторые участки соседних тканей.
При генерализованных формах поражаются оба полушария человеческого мозга. Судороги бывают двух видов:
- тонико-клонические — напрягаются мышцы всего тела, после чего наступает их ритмическое подергивание, с потерей сознания или без, длятся не более 5 минут;
- абсансные — сознание отключается на несколько секунд или минут, реакция на внешние раздражители отсутствует, часто появляются непроизвольные движения глазными яблоками, отмечается подергивание пальцев рук или лица.
Парциальные приступы зависят от области распространения патологического очага. Чаще встречается височный тип отклонения, при котором у человека отмечаются зрительные и слуховые галлюцинации с выключением сознания. Если очаг затрагивает другие части мозга, то наблюдаются проблемы:
- со зрением;
- с памятью;
- с речью;
- с восприятием действительности.
У пациента может кардинально меняться поведение, он становится мнительным, излишне подозрительным, злопамятным. Достаточно распространена приобретенная эпилепсия на фоне алкоголизма, она характеризуется потерей сознания, судорожным синдромом, автоматическими движениями. Заболевание провоцирует развитие психических отклонений, страдает память, мышление.
Припадки бывают единичные или множественные, при усугублении состояния присутствует серийность. Чем чаще и интенсивнее протекает приступ, тем больше вероятность развития последствий.
Диагностика приобретенной эпилепсии
Перед постановкой диагноза и назначением лечения пациент проходит весь комплекс диагностических процедур:
- Осуществляется врачебный осмотр, изучается анамнез, выслушиваются жалобы. Беседы проводят невролог и психотерапевт, эти специалисты способны при первой же консультации выявить наличие психоневрологических сбоев.
- Назначается инструментальная диагностика, с ее помощью можно узнать о характере внутренних повреждений, увидеть область расположения очага эпиактивности. К аппаратному исследованию относится:
- электроэнцефалография, она позволяет установить степень активности мозга, при искусственно спровоцированном приступе можно увидеть характер изменений более отчетливо;
- магнитно-резонансная томография — позволяет установить причину отклонения, выявить очаг и узнать степень его прогрессирования.
- Проводятся лабораторные процедуры, позволяющие выявить наличие инфекционных, вирусных и бактериальных осложнений.
Приобретенная эпилепсия всегда имеет причину развития, связанную с влиянием внешних или внутренних факторов. Выяснение данного обстоятельства поможет в постановке диагноза и в подборе более эффективной терапии. А также поспособствует в проведении дифференциации от похожих недугов.
Лечение приобретенной эпилепсии
Основная терапия направлена на устранение причины возникновения болезни, в некоторых случаях удается добиться полного прекращения отрицательной пароксизмальной активности. Основной метод лечения — медикаментозный, он включает в себя прием:
- противосудорожных средств, которые способствуют купированию или предупреждению пароксизмов, с их помощью снимается мышечный спазм и снижаются или полностью устраняются болевые ощущения во время припадка;
- ноотропов — стимулируют умственную деятельность, активизируют когнитивные функции, улучшают память и увеличивают способность к обучению, а также усиливают устойчивость мозга к различным вредным воздействиям: гипоксии и чрезмерным нервным нагрузкам;
- психотропные препараты — оказывают благоприятное влияние на психические процессы, они подавляют возбуждение, устраняют подавленность настроения, улучшают мышление;
- витаминные комплексы — являются хорошим подспорьем для улучшения сопротивляемости организма и повышения иммунитета;
- транквилизаторы — устраняют чувство тревоги и стабилизируют психоэмоциональный фон, они обладают небольшим успокоительным эффектом, противосудорожным действием, способствуют стабилизации вегетативной нервной системы.
Кроме этого, назначают внутримышечное и внутривенное введение препаратов для стабилизации деятельности головного мозга.
При серьезных травмах головы может потребоваться хирургическое вмешательство. Показаниями для такой процедуры являются: абсцесс, аневризма, опухоль. Современные способы решения этой проблемы состоят из электростимуляции блуждающего нерва, шунтирования.
Приобретенная эпилепсия — достаточно серьезное заболевание, которое без терапевтических процедур приводит к большому количеству необратимых последствий (ухудшению памяти, снижению мышления, слабоумию, может вызвать органическое расстройство личности или спровоцировать психические отклонения).
Врач в индивидуальном порядке расписывает курс лечения, подбирает препараты и назначает соответствующую дозировку, которая будет зависеть от продолжительности течения недуга, от проявления приступов и возраста пациента. В случае с появлением серьезных побочных эффектов препаратам подбираются аналоги.
Терапия заболевания занимает продолжительное время, а в редких случаях является пожизненной.
При оказании первой помощи больному с таким психоневрологическим расстройством важно придерживаться определенного алгоритма действий:
- придать больному горизонтальное положение и обезопасить его от окружающих предметов;
- освободить шею от сковывающих вещей и открыть доступ к воздуху;
- если человек в сознании, узнать у него диагноз;
- голову стоит повернуть набок и подложить под нее мягкий валик;
- при сильных мышечных судорогах постараться обездвижить человека, чтобы снизить риск возникновения травмы;
- ели изо рта идет пена, следует очистить дыхательные пути;
- в рот может вставляться валик из мягкой ткани, чтобы человек не прикусил себе язык;
- стоит засечь время приступа и вызвать врача.
Оказание первой помощи должно быть максимально оперативным и аккуратным, не стоит нервничать и пугаться. Правильные действия способны сохранить жизнь и здоровье человека.
Прогноз приобретенной эпилепсии
Эпилепсия приобретенная при своевременной терапии имеет благоприятный прогноз. В большинстве случаев удается снизить симптоматические проявления болезни, увеличить промежуток между приступами, добиться улучшения памяти и мышления. Это что касается легкой степени проявления недуга. При тяжелой степени прогноз не всегда положительный — все зависит от формы и характера течения расстройства.
Идиопатическая фокальная эпилепсия является доброкачественной, она не вызывает когнитивных изменений и проходит, когда ребенок достигает подросткового возраста.
При симптоматическом отклонении, особенно если состояние осложняется наличием опухоли или тяжелыми пороками развития головного мозга, отмечаются проблемы с психикой.
После хирургического вмешательства у 70% больных наблюдается полное исчезновение такого типа расстройств или их значительное снижение.
Профилактика приобретенной эпилепсии
Бывает ли эпилепсия приобретенной? На этот вопрос большинство ученых после проведения ряда исследований отвечают однозначно: бывает. И этому есть этиологическое объяснение.
Всегда лучше предотвратить недуг, чем его лечить. Для этого следует исключить следующие причины возникновения у взрослых:
- черепно-мозговые травмы;
- инфекционные заболевания;
- вирусные и бактериальные осложнения;
- гипоксии;
- сосудистые отклонения;
- интоксикации.
Человеку, склонному к развитию пароксизмов, стоит избегать употребления спиртных напитков, стрессовых ситуаций, беречь нервную систему и вести здоровый образ жизни.
Возникновение эпилепсии у человека является следствием повышенной нейронной активности в коре головного мозга. Пик подобной активности приходится на детский возраст, когда мозг находится в стадии развития. Именно тогда есть риск формирования такого подвида фокальной эпилепсии, как роландическая эпилепсия. Данный недуг не относится к разряду редких, однако, обо всем по порядку…
Общие сведения
Итак, роландическая доброкачественная эпилепсия (височная, а в некоторых случаях и лобная) — это генетически детерминированная фокальная эпилепсия, которая связана в первую очередь с повышенной активностью в коре головного мозга (гипервозбудимостью). Часто понятие роландическая заменяют на ночная, так как судорожные процессы происходят именно в ночное время.
Данное заболевание было открыто в 1958 году, после чего его и начали изучать.
Встречается данная форма недуга у детей от 2 до 14 лет. Эпилепсия сна у взрослых как правило, встречается в форме последствий, перенесенного в детстве заболевания. Что касается новорожденных малышей, свидетельств формирования заболевания в возрасте младше 1 года не встречалось.
Не зря болезнь называют доброкачественной, так как в подавляющем большинстве случаев ее симптоматика полностью проходит к 14 годам, и пациент перестает испытывать какой-либо дискомфорт.
Ночная эпилепсия у детей, несмотря на ее доброкачественный прогноз, является и довольно опасным заболеванием, так как при отсутствии должного внимания к проблеме может развиться в более серьезную патологию. К примеру, у детей, который ночью испытывают приступы болезни, а соответственно имеющие некачественный сон часто диагностируется дефицит внимания. Кроме того, данный синдром может преобразоваться в форму псевдо-Ленокса, которая характеризуется длительными приступами, а также стандартными генерализованными припадками.
Причины заболевания
Роландическая эпилепсия у детей считается возрастозависимым заболеванием. Так, в плохо сформированном мозгу грудного ребенка возникают очаги повышенной нейронной активности, по различным причинам. Чаще они формируются около роландовой борозды (височная доля), но это не означает, что очаг подобной активности не может сформироваться у лобной доли.
По мере того как детский организм из новорожденного преобразуется в подростковые нарушения, постепенно ослабевают, а вместе с ними и проходят эпилептические приступы.
Важно не перепутать на этапе диагностики симптоматическую форму недуга от роландической, так как основное отличие двух этих болезней во времени проявления, а вот очаги нейронной активности при обоих формах одинаковые.
Побуждать к развитию таких симптомов может наследственная предрасположенность, которая доходит до 60% от общего числа заболевших.
Также в группе риска находятся пациенты, у которых анамнез включает:
- проблемы на этапе формирования плода во время беременности;
- гестозы во время беременности;
- черепно-мозговые травмы;
- недостаточное время, уделяемое на сон (частое и повышенное переутомление организма, депривация сна);
- наличие перенесенных нейроинфекций.
Симптомы
Роландическая эпилепсия имеет определенные симптомы у детей, которые характерны только для данного типа болезни. Так, около 80% всех признаков — это судорожные сокращения мышц лица, которые могут включать:
- судороги на одной из сторон лица;
- кратковременные подергивания мышц лица;
- онемение губ или языка (язык напоминает сталь);
- онемение или потеря чувствительности гортани и глотки (жевать и глотать пищу либо слюну становиться проблематично, а в некоторых случаях невозможно).
Естественно, возникновение бессонницы при подобных признаках недуга дело времени.
- тонические судорожные сокращения языка и глотки;
- проблемы с речью (речь медленная и зачастую несвязная);
- повышенное слюноотделение.
Встречается, что приступы ночной эпилепсии затрагивают верхнюю или нижнюю конечность, однако, таких случаев на сегодняшний момент всего 8%.
В наиболее тяжелых случаях происходит развитие генерализованного припадка (приступ стандартной эпилепсии).
К особенностям проявления данного расстройства относят:
- впервые приступ может развиться во время отхода ко сну (реже при пробуждении);
- регулярный характер приступов постепенно приводит к развитию инсомнии (бессонницы);
- практически в 90% случаев припадку роландической эпилепсии предшествует аура (онемение, покалывание и пощипывание языка, десен, губ);
- в дневное время приступы практически не проявляются, для них необходима ночь;
- для сонной эпилепсии характерны своеобразные хрипы (напоминают полоскание горла или бульканье), родители могут даже не обратить внимание на подобное у своего малыша;
- возможно формирование страшных сновидений (малыш может часто жаловаться на кошмары);
- приступы, как правильно кратковременные и не превышают 5–10 секунд;
- некоторые малыши страдают от припадков несколько раз в неделю (таких около 20%), а есть такие, кто испытали припадок всего несколько раз за весь период (таких тоже 20%).
Стоит понять, что в большинстве случаев данные приступы не представляют опасности для пациента (за исключением небольшого дискомфорта), всего у 1% больных роландическая эпилепсия может перерасти в генерализованную форму.
Ночная эпилепсия у взрослых не встречается, так как формируется и прогрессирует болезнь только в детском мозге.
Диагностика
Несмотря на то что недуг носит временный характер, он поддается диагностике и лечению.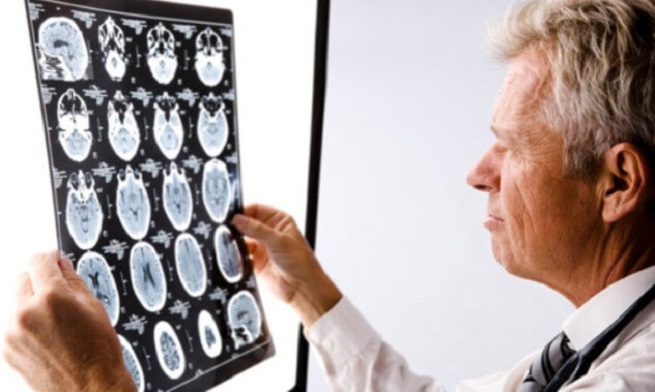
Диагностические процедур не имеют никаких особенностей и проводятся по стандартной схеме, которая характерна для диагностики эпилепсии других типов. Так, диагностические процедуры включают:
- анализ крови;
- МРТ;
- полисомнография;
- ЭЭГ.
Лечение
Эпилепсия во время сна может лечиться противосудорожными препаратами, однако, для этого необходима веская причина. Так как недуг имеет доброкачественный характер и в 95% случаев происходит полное выздоровление, нет оснований для назначения лечения.
В каких случаях врач назначит терапевтическое вмешательство:
- маленький возраст больного (до двух лет);
- наличие вторичных заболеваний, не относящихся к эпилепсии;
- задержки в умственном и интеллектуальном развитии (возникают довольно редко);
- принимать лекарства придется в том случае, если у малыша начали проявляться данные приступы в дневное время.
В случае если лечение было назначено, применяют метод одного препарата. То есть больной принимает одно лекарство постоянно и без рекомендации врача не меняет его. В самом начале пациенту показаны лекарства, на основе вальпроевой кислоты.
В случае бесполезности лечения данным способом врач меняет лекарство на топирамат или левитирацетам. С семилетнего возраста можно принимать карбамазепину, но она имеет побочные эффекты — учащение приступов (происходит в редких случаях).
Прогноз заболевания
Как правило, прогноз на будущую жизнь пациента довольно благоприятный. В 95% случаев недуг проходит бесследно, даже если его не лечить.
Опасные последствия болезни возникают либо в случае неправильно поставленного диагноза, либо у 5% пациентов, которые имею дополнительные проблемы в организме, усугубляющие их состояние. Что касается неблагоприятны последствий, то наиболее неприятное среди них — развитие классической эпилепсии со всеми вытекающими из этого последствиями. Читайте об этом недуге в нашей статье — Что такое эпилепсия.
Читайте также:


