Неотложные состояния в стоматологии эпилепсия
Эпилепсия — хроническая болезнь, обусловленная поражением головного мозга, проявляющаяся повторными судорожными или другими припадками и сопровождающаяся разнообразными изменениями личности.
Выделяют парциальные эпилептические припадки, которые начинаются с локальной симптоматики. Различают простые парциальные припадки, при которых сознание не нарушается, и сложные парциальные припадки, сопровождающиеся нарушением сознания. Оба вида припадков могут трансформироваться в третий вид — парциальные припадки со вторичной генерализацией.
Все три вида парциальных эпилептических припадков вызваны органическими изменениями коры головного мозга, такими как рубцы, опухоли или инфаркт.
Генерализованные судорожные припадки в отличие от парциальных начинаются с двусторонних судорожных сокращений и/или нарушения сознания. Они обусловлены диффузным двусторонним поражением коры головного мозга, которое может быть как приобретенным, так и наследственным. Если тонико-клонические судороги проявляются у людей старше 30 лет, то следует заподозрить либо парциальный эпилептический припадок, который перешел в генерализованный, либо генерализованный припадок, вызванный интоксикацией или метаболическими нарушениями. Например, такой припадок могут вызвать алкогольная абстиненция или отмена седативных препаратов, уремия, гипогликемия, гипергликемия, гипонатриемия, гипергидратация и бактериальный менингит.
Симптомы:
– эпилептический припадок, сопровождающийся вегетативными симптомами (мидриаз, покраснение или побледнение лица, тахикардия), утратой сознания, в ряде случаев судорогами клонико-тонического характера. Может инициироваться внешними стрессорными раздражителями (шум, свет, боль, ограничение подвижности, повышенные физические нагрузки) и другими факторами. Припадок обычно завершается эпилептической комой, но может наблюдаться и эпилептическое возбуждение с сумеречным помрачением сознания. По окончании приступа при наступлении сна больного не будить до самостоятельного восстановления сознания.
Риск:
– инициация эпилептического припадка стрессовой ситуацией в ходе стоматологического вмешательства или даже стоматологического осмотра;
– усиление судорожной готовности при использовании местных анестетиков.
Профилактика:
– выяснить наличие у пациента судорожных припадков в анамнезе (при нестабильном состоянии больного проводить лечение только после консультации с его лечащим врачом);
– рекомендовать больному достаточный сон накануне стоматологического вмешательства;
– при проведении лечения следует избегать создания стрессовых ситуаций (непродолжительное время ожидания приема, использование адекватных методов обезболивания);
– обеспечить прием обычно принимаемых пациентом лекарственных препаратов в день лечения (при необходимости увеличение их дозы после консультации с лечащим врачом пациента);
– перед лечением провести медикаментозную подготовку успокаивающими средствами (транквилизаторы бензодиазепинового ряда);
– стоматологическое вмешательство должно быть щадящим, обезболивание полным. Рекомендуется использование высокоэффективных местнообезболивающих препаратов группы артикаина (ультракаин ДС, ультракаин ДС-форте). Необходимо использовать роторасширитель для профилактики прикусывания языка;
– при наличии частых эпилептических припадков стоматологическое вмешательство (по показаниям) проводить в период наименьшей плотности приступов в условиях многопрофильной больницы с участием анестезиолога-реаниматолога, невропатолога, стоматолога;
Неотложная помощь при эпилептическом припадке ( судорогах ). Первая помощь при эпилептическом статусе ( эпистатусе, судорогах ).
При одиночном эпилептическом припадке помощь больному заключается в предохранении его от ушибов, облегчении дыхания, предупреждении прикусывания языка.
С этой целью рекомендуется между коренными зубами вставить ручку столовой ложки, обернутую бинтом, или, при ее отсутствии, небольшой деревянный предмет.
Недопустимо вставлять металлические предметы, особенно между передними зубами, так как это может вызвать поломку зубов и при их попадании в верхние дыхательные пути — ОДН.
После завершения припадка больного не следует будить и вводить ему какие-либо лекарственные препараты.
При истинном эпилептическом статусе неоходимо принимать срочные меры для ликвидации данного патологического состояния. Оптимальным вариантом является введение миорелаксантов и перевод больного на ИВЛ прямо на месте происшествия. При невозможности выполнить данный комплекс лечебных мероприятий следует выполнить следующие манипуляции:
1. Обеспечить проходимость верхних дыхательных путей, устранить прикус и возможное западение языка.
2. Для купирования судорожного синдрома оптимальным является внутривенное медленное введение 2—4 мл 0,5% раствора седуксена. Если в течение 5—10 минут вышеуказанная первоначальная доза не вызвала купирование судорожного синдрома, то следует повторно ввести данный препарат. При отсутствии эффекта от повторного введения седуксена становится обоснованным переход на барбитураты ультракороткого действия: гексенал или тиопентал-натрия.
Данные препараты вводятся внутривенно в виде 1% раствора. Вводить следует медленно, в дозе не более 300—400 мг. Следует помнить, что данные препараты оказывают мощное угнетающее воздействие на дыхательный центр и при их передозировке возможна остановка дыхания центрального генеза, поэтому медицинскому персоналу, не имеющему клинического опыта работы с данными препаратами в условиях стационара, рекомендовать их для использования на этапе скорой медицинской помощи нецелесообразно.
3. Купирование признаков ОССН, при их наличии, на этапе скорой помощи осуществляется сердечными гликозидами (например, 0,5—0,7 мл 0,05% р-ра строфантина или другими препаратами этой группы) и сосудоактивными средствами типа мезато-на или норадреналина.
4. Купирование отека головного мозга рекомендуется проводить в условиях стационара. С этой целью вводятся осмодиуретики или салуретики по общепринятым методикам: лазикс — 1 мг/1 кг веса, мочевина из расчета 1 — 1.5 г/1 кг веса больного (см. тему острая неврологическая патология).
5. Для улучшения реологических свойств крови можно использовать низкомолекулярные декстраны (реополиглюкин 400 мл в/в, капель-но) или гепарин 2500—5000 ЕД п/к или в/м 2—4 раза в сутки.
6. Больным показано введение антигипоксантов (препараты типа ГОМК (оксибутират натрия) из расчета 20—30 мг/1 кг веса). Следует помнить, что данную расчетную дозу следует вводить на физрастворе, в/в, капельно, медленно в течение 15—20 минут. При быстром, струйном, в/в введении данный препарат сам по себе может вызвать возникновение судорожного синдрома.
7. Симптоматическая терапия.
8. При переходе эпилептического статуса в эпилептическую кому форсировать выход из нее не следует.
Купирование судорожного синдрома при всех прочих патогенетических состояниях принципиального отличия от лечения эпистатуса не имеет, за исключением лечения экзогенных отравлений, где в комплекс лечебных мероприятий необходимо включать специфическую антидотную терапию (см. тему острые отравления).
В статье рассмотрим, что подразумевает неотложная помощь в стоматологии. Не все знают, что означает данное понятие.
Каждому стоматологу в своей практике приходится сталкиваться с неотложным состоянием у пациентов. К подобным случаям относят обмороки наряду с анафилактическим шоком, приступами астмы, эпилептическими припадками и так далее, вплоть до инфаркта. В таких ситуациях главное - сделать все правильно и быстро.
Также утвержден приказ о неотложной помощи в стоматологии № 1496н от 07.12.2011 “Об утверждении Порядка оказания медицинской помощи взрослому населению при стоматологических заболеваниях”.
Набор стоматолога для оказания пациенту первой помощи
Должен быть назначен ответственный за регулярную (еженедельную) проверку упомянутого выше набора. Крайне неприятно обнаружить неработающий кислородный баллон в тот момент, когда он очень нужен пациенту.
Неотложная помощь в стоматологии по СанПиНу
Скорость реакции является залогом успешного купирования любого критического состояния у пациентов. Чтобы сделать все максимально быстро, требуется распределить обязанности. Каждый сотрудник, работающий в стоматологической клинике, должен знать о том, что ему нужно сделать, когда пациенту потребуется неотложная помощь.
Соответствующая инструкция по приказу о неотложной помощи в стоматологии создается заранее и доводится до сведения абсолютно всех сотрудников. Те, у кого есть медицинское образование, занимаются оказанием первой помощи. Что касается администраторов стоматологических клиник, то они вызывают скорую, связываются с доктором пациента, а при наличии необходимости с его родственниками.
Подобный план действий должен осуществляться во всех направлениях, то есть нельзя какую-то определенную задачу поручать лишь одному человеку, ведь он элементарно может попросту отсутствовать на своем рабочем месте в самый критический момент. Главное – это все выполнить таким образом, чтобы никто не мешал никому и занимался тем, чем требуется, внося свой определенный вклад в исправление и решение ситуации. Кроме этого, не лишним является обучение абсолютно всех сотрудников стоматологической больницы базовым основам оказания неотложной помощи.
Также требуется назначить ответственное лицо за регулярную проверку наличия упомянутого ранее медицинского набора для оказания помощи.
Алгоритм неотложной помощи в стоматологии подробнее рассмотрим ниже.
Критические состояния у пациентов - какие бывают?
Требующие помощи в стоматологии неотложные состояния у людей:
- Те, что вызываются стрессом или волнением.
- Состояния, которые бывают связаны с анестезией, а кроме того, с затруднением в работе сердечной, респираторной или сосудистой системы.
Связанное с анестезией критическое состояние является нарушением проходимости дыхательных каналов. У пациента может отмечаться ларингоспазм, гипервентиляция или бронхиальный спазм. Бронхоспазмы, по мнению стоматологов, являются наиболее сложным случаем с точки зрения оказания неотложной помощи. Причинами такого состояния выступают аллергические реакции или чувствительность к определенным компонентам, к примеру, сульфитам и тому подобному. Гипервентиляция у пациентов может вызываться стрессом и, как правило, преимущественно наблюдается среди более нервных людей.
Что предполагает неотложная помощь в стоматологии?
Чтобы быстро успеть справиться с такими состояниями, необходимо иметь под рукой все, что требуется для быстрого купирования негативных проявлений. Например, чтобы избежать обструкции дыхательных каналов при наличии осложнений в функционировании респираторной системы, требуется быстро применять специальные губки. Тем же пациентам, у которых стресс провоцирует гипервентиляцию, следует тут же предложить использование кислородного баллончика. Далее рассмотрим, каким образом у пациентов может проявиться анафилактический шок в стоматологическом кабинете и как это состояние можно нормализовать.
Каков алгоритм неотложной помощи при анафилактическом шоке в стоматологии?
Анафилактический шок: как проявляется и чем опасен?
Это состояние является крайне тяжелой аллергической реакцией, которая протекает по типу острой сердечной и сосудистой недостаточности и недостаточности надпочечников. В рамках клинических проявлений анафилактического шока у пациентов возникает состояние сильного дискомфорта с неопределенным тягостным ощущением. Прежде всего возникает страх смерти наряду с состоянием внутреннего беспокойства.
Может также наблюдаться тошнота, порой рвота и кашель. Больные могут пожаловаться на резкую слабость наряду с ощущением покалывания и кожного зуда. Помимо этого, при возникновении подобного состояния зачастую возникает чувство прилива крови к лицу в сочетании с ощущением тяжести за грудиной или сдавлением грудной клетки. Очень часто появляются боли в районе сердца наряду с затруднением дыхания или невозможностью сделать вдох, не исключается головокружение или головная боль достаточно резкой интенсивности. Появление расстройства сознания может нарушать речевой контакт с пациентом. Жалобы могут возникать непосредственно после употребления лекарственного препарата.

Гиперемия, бледность, цианоз
В качестве дополнительной симптоматики при анафилактическом шоке возникает гиперемия покровов кожи наряду с бледностью и цианозом, различными экзантемами, отеком век или лица и обильной потливостью. У большинства пациентов нередко отмечаются судороги конечностей в сочетании с развернутыми судорожными припадками, двигательным беспокойством, непроизвольным выделением мочи, газов и кала. Зрачки могут расширяться и не реагировать на свет. Пульс бывает при этом частым, нитевидным, отмечается тахикардия и аритмия.
Неотложная помощь при анафилактическом шоке в стоматологии должна быть оказана грамотно. От этого зависит жизнь пациента.
Давление у людей быстро снижается. В тяжелых ситуациях диастолическое давление сложно определить. В последующем возникает клиническая картина отека легких. Для типичной формы анафилактического шока свойственно нарушение кровообращения, сознания и функций дыхания.
Алгоритм неотложной помощи при анафилактическом шоке в стоматологии
Принципы ликвидации анафилактического шока заключаются в следующем:
- Медики добиваются купирования острого нарушения функций кровообращения и дыхания.
- Достижение компенсации возникшей у пациента адренококоидной недостаточности.
- Ингибиция и нейтрализация в крови биологически активных компонентов.
- Блокировка поступления препарата-аллергена в кровоток.
- Поддержка жизненно важных функций организма пациента либо реанимация при возникновении тяжелого состояния или угрозы клинической смерти.
Теперь рассмотрим, какие действия предпринимаются медиками в случае экстренной неотложной помощи в стоматологии:
- Прекращают вводить лекарство, вызвавшее критическое состояние.
- Укладывают пациента в горизонтальное положение с приподнятыми ногами.
- Если наблюдается легкая форма анафилактического шока, то возможно введение адреналина (0,1%) внутримышечно, а также внутривенно. 0,5-1 мл действующего вещества разводят в 5 мл физраствора. Обкалывают место введения аллергена 0,1% раствором адреналина, который разводят в 5-10 мл физраствора. Если продолжает падать артериальное давление, вводить адреналин по 0,5-1 мл внутривенно, через каждые три-пять минут, до стабилизации АД.
- "Дексаметазон" 20-24 мг внутривенно либо внутримышечно, или "Преднизолон" 150-300 мг (3-5 мг/кг массы тела).
- "Димедрол" 1% исходя из дозировок: взрослым - 1,0 мг/кг, детям - 0,5 мг/кг массы тела, "Супрастин" или "Тавегил" по 2 мг/кг веса, если отсутствуют эти препараты, то можно использовать "Пипольфен" 2,5% по 1-2 мл внутривенно или внутримышечно.
- Если анафилаксия протекает по асфиксическому и бронхиальному типу, то вводят эуфиллин 2,4 % 10 мл внутривенно.
Так же оказывается неотложная помощь в детской стоматологии.
Причины для оказания неотложной стоматологической помощи для детей
Объектом детской стоматологии выступают прежде всего дети в возрасте до пятнадцати лет. Этот период напрямую связан с особенностями оформления физиологии зубов, челюстей, слизистой оболочки рта, пародонта, а кроме того, с иммунными реакциями. Отличие детей в темпераменте в сочетании с их слабой устойчивостью к болевым ощущениям привносит свои особенности в специфику неотложной помощи. Патологические процессы, которые у детей являются причинами для оказания неотложной помощи в стоматологии, систематизируют в три группы:
- Травматическое повреждение: перелом челюсти, травма губы, щек и прочие травмы зубов.
- Получение кариозных повреждений в виде пульпита или периодонтита.
- Возникновение острых процессов в слизистой оболочке полости рта в виде воспаления десен на фоне прорезывания временных резцов, афтозного герпетического стоматита или язвенного гингивита.
Неотложная стоматологическая помощь для детей
При наличии любой травмы зуба следует рентгенологическим способом уточнить состояние околозубных костей и самого пострадавшего резца. После этого требуется принять решение по поводу сохранения или экстракции зубов. Зубы, у которых сломаны корни, удаляют, так как на сегодняшний день еще пока не существует методик их реставрации. Удаление, в особенности у детей, необходимо отложить до стихания остроты травматических процессов, кроме тех ситуаций, когда их фрагменты мешают процессу восстановления переломов челюсти.
Постоянные резцы с переломленными коронками детям оставляют в любом случае. Если пульпа не была затронута, то следует подождать всего несколько недель для последующего определения ее жизнеспособности. В том случае, если она оказалась повреждена, то стоматолог решает, вылечить ли зубы с последующим сохранением живой пульпы или все же девитализировать ее.
В том случае, если стоматолог не располагает соответствующими возможностями восстановления в течение ближайшего часа, то можно оказать первую неотложную помощь в стоматологии посредством временного покрытия пульпы с помощью сульфидинового порошка, вышеупомянутых биологических паст или, в крайнем случае, хлопчатобумажным тампоном, который надо предварительно пропитать в хлорфенолкамфоре. Данный материал лучше будет покрыть фосфат-цементом, который, в свою очередь, должен обязательно захватить здоровые стенки коронки резца.
При переломе коронки временного зуба и обдумывании решения по поводу экстракции или девитализации, стоматологу необходимо учитывать физиологическую ценность резцов наряду с возможностью их продолжительного лечения и характером травмы. При зубном вывихе после травмы его необходимо иммобилизировать. В том случае, если зуб был вывихнут незначительно, а непосредственно на рентгенограмме отсутствуют данные о наличии перелома альвеолярной кости, пациенту советуют избегать нагрузки на больные зубы.
Первая помощь в стоматологии при коматозных состояниях
Коматозные состояния выделяют в отдельную группу, так как их проявление наблюдают преимущественно у пациентов с теми или иными сопутствующими патологиями, о которых им всегда нужно предупреждать своего стоматолога. Кома является состоянием резкого торможения нервной деятельности, которое сопровождается потерей сознания и сбоем всех анализаторов. Кому врачи должны уметь отличать от сопора, когда отдельные элементы в сознании сохраняются и отмечаются реакции на сильные световые и звуковые раздражители.

Что предполагает неотложная помощь в стоматологии в данном случае?
Значимую информацию для оценивания комы несет прежде всего внешний вид пациента в рамках осмотра и определения его состояния. Наличие цианоза и выраженного рисунка венозной системы на животе указывает на цирроз печени, то есть на развитие печеночной комы. Сухая горячая кожа у людей бывает при сепсисе, а кроме того, на фоне тяжелых инфекций и обезвоживания. Судороги в сочетании с ригидностью затылочных мышц подтверждают кому на фоне повышения внутричерепного давления из-за травмы, тромбоза, опухоли и прочего.
В диагностике этого состояния очень важно провести оценку запаха при дыхании. Например, при диабетическом ацидозе обычно отмечается запах ацетона изо рта. Появление гнилостного аромата свидетельствует о наличии у пациента печеночной комы, а запах мочи говорит о почечной патологии. В случае интоксикации алкоголем запах будет типичен. При возникновении комы неясной этиологии требуется исследовать содержание сахара.
Неотложная медицинская помощь в стоматологии при возникновении комы заключается в обязательном и срочном вызове реанимационной бригады. Начинать надо с оксигенации и осуществления купирования функционального расстройства (требуется нормализовать дыхание, кровообращение и работу сердца). В особенности, при наличии гипогликемической комы требуется немедленно ввести пациенту внутривенно 60 миллилитров сорокапроцентного раствора глюкозы, так как это состояние развивается практически молниеносно в сравнении с другими проявлениями и является более опасным по своим последствиям. Схема терапевтических мероприятий при наличии комы аналогична принципам проведения АВС-реанимации.
Заключение
Таким образом, в рамках проведения терапии каждый врач должен обязательно быть готов к тому, что у его пациента могут возникнуть любые неотложные состояния в стоматологии и первая помощь ему может понадобиться своевременная. Непосредственно перед началом оперативного либо консервативного лечения пациент должен поставить своего стоматолога в известность о том, какие у него имеются острые или хронические патологии, аллергия на определенные медикаменты и тому подобное.
Помимо этого, пациентам также стоит извещать стоматологов о текущем приеме тех или иных медицинских препаратов и их дозировке. В том случае если пациент относится к группе риска, его лечение должно осуществляться под строгим присмотром и с осторожностью во избежание появления тяжелых осложнений. Несвоевременное оказание медицинской помощи нередко влечет за собой крайне тяжелые последствия в форме разрушительных патологических процессов в организме.
Мы рассмотрели неотложные состояния в стоматологии и первую помощь.
Эпилепсия – неизлечимая неврологическая болезнь, возникающая из-за чрезмерной активности нервных клеток в мозге. Эта активность способствует проявлению сильного возбуждения его коры, что приводит к приступу (припадку).
В момент припадка больной не контролирует свои действия и может получить серьезную травму. Поэтому первая помощь при эпилепсии должна выполняться четко, последовательно и быстро.

Особенности заболевания
Эпилептический припадок может иметь разные проявления в зависимости от вида заболевания.
В медицине существует сложная классификация проявлений эпилепсии. Мы остановимся на трех разновидностях, которые нужно различать, чтобы доврачебная помощь была оказана правильно.
- Неочевидные припадки;
- Приступы с ярко выраженной симптоматикой;
- Эпистатус.
О наступлении неочевидных припадков свидетельствуют такие факторы:
- Частые ночные кошмары;
- Непроизвольное мочеиспускание во время сна;
- Изменения в поведении, проявляющиеся в истерии, которая чередуется с отрешенностью;
- Частые ступоры, во время которых человек не может отвести взгляд от одной точки;
- Полное отсутствие реакции на окружающих.
При подобной часто возникающей симптоматике целесообразно пройти обследование у невролога. В обратном случае начнут развиваться тяжелые формы эпилепсии.
При явно выраженной эпилепсии у взрослых наблюдаются такие симптомы:
- Потеря осязания, возможности видеть и слышать окружающих;
- Появление судорог или онемения частей тела;
- Возможна кратковременная потеря сознания;
- Судорожные движения и неконтролируемая речь;
- Запрокидывание головы.
Чаще всего припадки продолжаются не более трех минут. Более длительное продолжение приступа опасно переходом в эпилептический статус.
Эпистатус – самое грозное проявление эпилепсии. При нем приступы настолько часто следуют друг за другом, что больной не всегда успевает прийти в сознании.
При эпилептическом статусе неотложная помощь заключается в немедленном вызове медицинского персонала для оказания медикаментозной поддержки. Далее нужно соблюдать алгоритм действий, предписанный для оказания первой помощи.
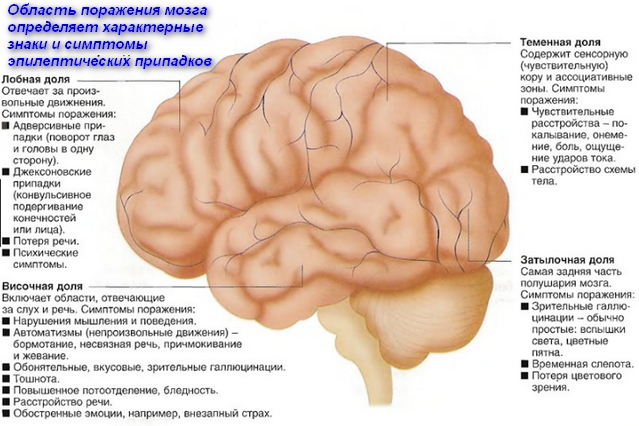
Симптоматические проявления
Первая помощь при эпилептическом припадке, несмотря на простоту действий, должна быть оказана незамедлительно. Иначе у больного могут развиться следующие опасные проявления болезни:
- Проникновение в органы дыхания слюны или крови;
- Развитие гипоксии;
- Последовательные и необратимые нарушения мозговой деятельности;
- Кома;
- Летальный исход.
При подозрении на эпилептический припадок постарайтесь максимально быстро подготовиться к его проявлениям.
Для этого нужно выполнить следующие действия:
- Устраните все предметы, которые могут быть опасны для больного;
- Если человек вам незнаком, спросите у него, болен ли он эпилепсией;
- Попросите его снять или расслабить туго сжимающие тело элементы одежды;
- Обеспечьте свободный приток кислорода в помещении;
- Найдите мягкую вещь (подушку, объемный свитер), чтобы подложить ее под голову человеку.
На этом этапе очевидцу важно психологически подготовиться к проявлениям приступа, ведь появление пены изо рта, судорожных движений и хрипов у пострадавшего могут напугать любого человека, впервые столкнувшегося с эпилепсией.
Обычно эпилептический припадок длится в 2 этапа. Приступ начинается с того, что больной падает, у него начинается судорожное сокращение мышц, в результате которых он конвульсивно дергает руками и ногами. Глаза при этом могут закрываться или закатываться. Дыхание прерывистое, возможно его остановка на 1-2 минуты.
Чаще всего эта стадия длится не более 3-4 минут. Далее наступает 2 стадия, когда спазм мышц прекращается, больной успокаивается. Может наступить непроизвольное мочеиспускание. Для того чтобы человек пришел в себя, нужно от 5 до 10 минут.
Помощь при эпилептическом статусе всегда предусматривает применение медикаментозных средств, использовать которые может только врач. Поэтому оберегать больного от травмирования нужно до приезда медиков.

Неотложная помощь
Рассмотрим, что делать при приступе эпилепсии нужно обязательно, а какие действия находятся под запретом.
Алгоритм помощи состоит в таких неотложных мерах:
- Зафиксируйте время начала приступа;
- Подложите под голову пострадавшего подготовленную мягкую вещь или уложите верхнюю часть туловища себе на колени;
- Старайтесь придерживать голову так, чтобы она находилась на боку, предотвращая попадание слюны или крови в органы дыхания;
- Если рот пациента приоткрыт, вставьте между челюстями любую ткань, скатанную в небольшой валик;
- Не позволяйте больному вставать после окончания судорог: он еще полностью не пришел в себя;
- При наличии мочеиспускания прикройте любой тканью или одеждой бедра человека, так как резкий запах мочи спровоцирует усиление приступа;
- Если он еще в бессознательном состоянии, фиксируйте голову на боку;
- Когда больной пришел в себя, задайте ему несколько простых вопросов, чтобы убедиться в том, что его сознание ясное;
- Проверьте, нет ли на человеке особого браслета, на котором записан диагноз, имя и адрес.
Первая помощь при приступе эпилепсии должна предоставляться строго по приведенному выше алгоритму. Любые отклонения от него приведут к плачевным последствиям.
Перечислим часто допускаемые ошибки, которые недопустимо совершать, помогая человеку при эпилептическом припадке:
- Разжимать зубы в 1 фазу приступа. Абсолютно бесполезное действие, так как язык запасть в этот период не может: мышцы слишком напряжены. Зато повредить эмаль, зубы и даже вывихнуть челюсть можно мгновенно.
- Применять физическую силу, чтобы удержать больного в период судорожных сокращений мышц. У человека нет инстинкта сохранения, он не испытывает боли, поэтому может произойти травмирование мышц, связок и даже костей.
- Перемещать пациента во время приступа. Единственным исключением из правила является опасность для жизни: он находится на краю обрыва, воды или проезжей части.
- Поить больного.
- Предлагать лекарственные препараты. Также бесполезное действие, так как ни одно лекарство не подействует до окончания приступа.
- Проводить реанимационные действия в виде массажа сердца или искусственного дыхания.
- Бить, трясти, обливать водой, пытаясь привести в сознание.
Состояние после приступа
Неотложная помощь при эпилепсии должна продолжаться и после того, как больной пришел в сознание.
Несмотря на то, что состояние больного обычно нормализуется в течение 15 минут, оставлять его одного нельзя. Помогите ему подняться и проводите до дома.
Не предлагайте ему напитки, содержащие кофеин, или острую пищу: они вновь спровоцируют припадок.
Спросите, нужна ли ему медицинская помощь. Люди, у которых приступ случился не в первый раз, хорошо знают, что после него нужно делать. Если же эпилепсия проявилась впервые, оказание дальнейшей помощи и диагностики должно осуществляться в условиях медицинского учреждения.
Вызов скорой помощи также необходимо сделать в следующих случаях:
- Эпилепсия проявилась у беременной, у человека в преклонном возрасте, у ребенка;
- Приступ длится более 5 минут;
- Припадок повторился несколько раз;
- Во время падения человек получил травму;
- Больной не приходит в сознание;
- После приступа сохраняется затрудненное дыхание;
- Припадок произошел в воде.
Эпилепсия у детей чаще всего проявляется с пяти лет и характеризуется в виде предрасположенности к судорожным сокращениям мышц.
Точно диагностировать причину появления подобного симптома пока не удается. Однако судорогам предшествуют озлобленное или истеричное поведение малыша, когда ему сложно сдерживать свои эмоции. Ребенку тяжело уснуть, качество ночного и дневного сна значительно ухудшается.
Часто у детей симптоматика, свойственная эпилепсии, проявляется при эпилептиформных приступах. Их причины и способы лечения существенно разнятся. Поэтому родителям нужно уметь их различать, чтобы в домашних условиях оказать необходимую помощь.
Эпилептиформные приступы проявляются единожды. Если же это случилось несколько раз, то симптоматические проявления каждый раз будут иными.
Эпилептические припадки повторяются регулярно, имея четко прослеживаемые единые симптомы.
В любом случае при появлении судорожных синдромов ребенок должен быть обследован врачом-неврологом, который назначит соответствующее адекватное лечение.
При алкоголизме эпилепсия проявляется как осложнение после длительной и регулярной алкогольной интоксикации.
Проявившись единожды, она будет регулярно повторяться. При этом уже не важно, принимал человек алкоголь или нет. Связана такая особенность с патологическими нарушениями в кровообращении мозга при длительном алкогольном опьянении.
- Приступы происходят через несколько дней после последнего приема спиртного;
- Припадок часто сопровождается галлюцинациями;
- После него нарушается полноценный ночной сон;
- Пациент чувствует озлобленность и обидчивость;
- Снижается внимание и память, ухудшается речь;
- Происходит явное угнетение психических процессов, что проявляется в затяжных депрессивных состояниях.
При алкоголизме неотложная помощь при эпилептическом припадке оказывается по общепринятому принципу.
Читайте также:


