Отмена лекарств при эпилепсии у кого как прошла
Раньше или позже перед каждым врачом встает вопрос о необходимости прекращения противосудорожной терапии. Вопрос об отмене терапии, как правило, возникает при продолжительности ремиссии не менее двух лет. Однако решение вопроса об отмене терапии должно приниматься с учетом всех факторов, которые могут оказывать влияние на возможность рецидива и его потенциальные последствия. Хорошо известны побочные эффекты при длительном применении антиконвульсантов. Также известно и то, что продолжение терапии антиконвульсантами не всегда гарантирует отсутствие рецидивов. Исследования Braathanet al (1996) показали, что рецидив ежегодно отмечается у 10% пациентов с эпилепсией, находящихся в ремиссии в течение 3х лет и получающих антиконвульсанты. Решение об отмене антиконвульсантов должно приниматься индивидуально после тщательной оценки риска рецидива приступов и риска, связанного с продолжением приема антиконвульсантов (их побочного действия). Необходимо принимать во внимание социальные факторы: характер работы, занятия пациента видами деятельности, связанными с потенциальной возможностью получения травм; а также эмоциональные и личностные факторы. Принимая решение об отмене антиэпилептической терапии, необходимо учитывать также и мнение пациента и его семьи.
После отмены антиэпилептической терапии существует потенциальная опасность рецидива, вероятность которого зависит от многих факторов.
Обязательным условием отмены противосудорожных препаратов является достижение продолжительной ремиссии. Согласно Chadwick D.W., Berg A.T. (2000) для решения вопроса об отмене антиконвульсантов продолжительность ремиссии должна составлять у детей не менее 1 — 2х лет (у взрослых — не менее 2 — 5 лет). У детей преимущества отмены антиконвульсантов в значительной части случаев превышают риск возможного рецидива (в отличие от взрослых). Риск рецидива эпилепсии у детей несколько меньше, чем у взрослых (20% и 30% соответственно — Berg A. et al, 1994).
К факторам, определяющим риск рецидива эпилепсии после отмены антиконвульсантов, относятся следующие:
этиология эпилепсии
форма эпилепсии/эпилептический синдром
тип приступов
возраст начала эпилепсии
тяжесть течения
особенности ЭЭГ
чувствительность эпилепсии к антиконвульсантам
Доказано, что низкий риск рецидива эпилепсии после отмены антиконвульсантов отмечается у пациентов с:
длительной ремиссией — от 2 до 5 лет (в среднем — 3,5 года)
нормальным неврологическим статусом
нормальной ЭЭГ на фоне приема антиконвульсантов
единственным типом приступов.
К факторам, ассоциирующимся с более высоким риском рецидива приступов, относятся: дебют эпилепсии в подростковом возрасте, фокальные приступы, органическое поражение мозга, лежащее в основе заболевания, патологические изменения на ЭЭГ при отмене антиэпилептической терапии. К факторам, ассоциирующимся с низким риском рецидива, относятся: дебют эпилепсии в детском возрасте, идиопатическая генерализованная эпилепсия (исключение: риск рецидива при юношеской миоклонической эпилепсии очень высок), и нормальная ЭЭГ при отмене антиконвульсантов. Большое значение имеет форма эпилепсии (Specchio LM, Beghi E., 2004).
Таблица. Риск развития рецидивов при различных формах эпилепсии и продолжительность антиэпилептической терапии
Форма эпилепсии или эпилептический синдром
Симптоматические парциальные терапии
50 % после отмены антиконвульсантов (Berg A. et al, 1994)
30 % случаев в течение 2х месяцев ремиссии даже на фоне антиконвульсантов (Dravet C. and Bureau M., 2002)
Синдром Леннокса - Гасто
Частота рецидивов не известна, так как ремиссия достигается только в 2 – 4 % случаев (Beaumanoir A, 2002)
У взрослых 1 - 2% (существует связь со злоупотреблением алкоголем - B.Dalla Bernardina et al, 2002)
У подавляющего большинства пациентов приступов нет уже после 12 лет.
Доброкачественная затылочная эпилепсия с ранним дебютом
0,9 % - редкие генерализованные тонико-клонические приступы в подростковом возрасте
3,5 % - развитие роландических приступов
Детская абсансная эпилепсия
20 - 30 % - генерализованные тонико-клонические приступы после исчезновения абсансов (может быть единственный приступ)
Ювенильная миоклоническая эпилепсия
90% при отмене антиконвульсантов после 5 лет ремиссии
Очевидно, что продолжительность антиэпилептической терапии будет различной при отдельных формах эпилепсии. Учитывая высокий риск рецидива при ювенильной миоклонической эпилепсии, пациенты вынуждены длительно (практически всю жизнь) применять антиконвульсанты. Необходимость длительного (годами и десятилетиями) приема антиконвульсантов при синдроме Леннокса — Гасто обусловлена резистентностью синдрома по отношению к антиконвульсантам и персистенцией приступов. Симптоматический синдром Веста часто дает рецидивы и не менее часто трансформируется в другие формы эпилепсии, поэтому его лечение, как правило, процесс достаточно длительный. Роландическая эпилепсия редко рецидивирует или атипично эволюционирует, поэтому продолжительность ее лечения может быть короткой в том случае, если возраст ребенка приближается к возрасту 12 лет. При детской абсансной эпилепсии, несмотря на возможные рецидивы в пубертате, лечение может проводиться относительно непродолжительное время (1,5 — 2 года), так как рецидив может характеризоваться единственным генерализованным тонико-клоническим приступом.
К сожалению, более жесткие стандарты продолжительности лечения эпилепсии к настоящему времени не сформированы, и приведенные рекомендации носят относительный характер. Необходимы дальнейшие исследования для определения оптимальной продолжительности антиэпилептической терапии для каждого эпилептического синдрома.
Наиболее опасен для возникновения рецидивов первый год после отмены антиконвульсантов (особенно первые 6 месяцев — Specchio LM, Beghi E., 2004) — рецидивы в 80% случаев возникают именно в этот период. Не существует доказательств того, что рецидив после отмены антиконвульсантов ухудшает прогноз чувствительности к антиконвульсантам в дальнейшем.
Если принято решение об отмене антиконвульсантов, то они должны отменяться постепенно, так как доказано, что постепенная отмена уменьшает риск рецидивов. Представляется рациональной отмена антиконвульсантов в течение 3 — 8 недель, хотя некоторые авторы рекомендуют и более медленный темп отмены препарата (3 — 4 месяца). Д. Шмидт в 1996 году представил следующие рекомендации по снижению суточных доз препаратов — табл. 16
Таблица. Рекомендации по отмене антиэпилептических лекарственных средств
(Д. Шмидт, 1996)
Каждые четыре недели снижение дозы примерно на
Такой диалог можно услышать возле кабинета эпилептолога.
Но может ли быть, чтобы эпилепсия прошла?
Итак, возможна спонтанная ремиссия , когда приступы вдруг прекращаются сами по себе без какого-либо лечения или на фоне лечения противоэпилептическими препаратами.
Существует два варианта развития событий после отмены терапии: возобновление приступов или нет.
В результате совместных усилий врача и пациента пациент выздоравливает. И у него эпилепсия прошла на фоне рациональной терапии.
Приведу пример из практики , который послужил поводом для написания этой статьи.
Публикую эту реальную историю с разрешения пациентки и её родителей, без указания личных данных.
Пациент 13 лет, обратились в апреле 2011 года к эпилептологу с жалобами:
Дебют приступов с 12 лет (с июля 2009 года) – потеря сознания, остановка взора, остановка деятельности, сидит, не реагирует. Продолжительность 3 секунды, затем ощущение усталости, недомогания, общая слабость. Приступы были 1 раз в месяц, затем участились до 2 раз в месяц. Проведено обследование в неврологическом стационаре. На ЭЭГ с депривацией сна – без эпиактивности. Постановлен диагноз: Синдром вегетативной дисфункции. Данных за активную эпилепсию нет.
Повторно провели амбулаторное обследование у невролога, который предположил наличие новообразования головного мозга и направил на МРТ.
По МРТ в октябре 2010 года – кистозно-солидное образование в затылочно – теменной области левого большого полушария.
На повторной консультации неврол ог установил диагноз: Симптоматическая эпилепсия. Было рекомендован приём финлепсина 0,2 * 3 раза в день длительно.
Хирургическое лечение эпилепсии провели в январе 2011 года – микрохирургическое удаление внутримозговой опухоли левой затылочной области под нейронавигационным контролем. Нейрохирурги поставили диагноз: Олигоастроцитома левой затылочной области. Симптоматическая эпилепсия.
Дозу финлепсина уменьшили в нейрохирургическом стационаре до 50-50-100 мг, а затем снизили с апреля 2011 года до 100 мг на ночь.
7.02.11 года и 17.02.11 года были три вторично – генерализованных судорожных приступа : ночные, тянуло влево руку и ногу с поворотом головы, тяжелое дыхание, продолжительностью около 1 минуты. Затем сон. Через 1,5 часа 7.02.11 года произошел повторный такой же приступ.
С апреля 2011 года на первичном амбулаторном приёме рекомендовано постепенное увеличение дозы финлепсина ретарда до 0,2 * 2 раза в день. На фоне длительной терапии финлепсином в этой дозе приступов с 02.11 года не было до настоящего времени. Регулярно наблюдаются у эпилептолога, проводят необходимые методы исследования с периодичностью 1 раз в 6 месяцев.
В настоящее время ремиссия по эпилепсии на фоне терапии составляет 3 года 2 месяцев и в течение 2 месяцев уже идёт постепенное снижение финлепсина ретарда.
На данный момент у пациента эпилепсия прошла, то есть не определяется никакой очаговой неврологической симптоматики, приступы отсутствуют и при обследовании ребенка только картина МРТ головного мозга отражает перенесенное заболевание. А ведь было-то раньше: новообразование головного мозга, олигоастроцитома левой затылочной области, состояние после нейрохирургического лечения. Симптоматическая эпилепсия.

Эпилепсия прошла
На изображениях МРТ головного мозга — МР — признаки послеоперационной ликворной кисты в затылочной доле левого большого полушария размером 46*38*42 мм.
Это клинический пример, когда эпилепсия прошла, то есть наступила длительная ремиссия на фоне проводимого лечения.
Безусловно, требуется дальнейшее наблюдение у эпилептолога, но без терапии.
15-35% опухолей мозга являются причиной симптоматической эпилепсии.
По нашему опыту работы, около 20% детей прекращают наблюдаться у эпилептолога , начав лечение, и не обращаются на повторные консультации.
Причины прекращения наблюдения у эпилептолога могут быть разные:
- Переезд на постоянное место жительство в другой город.
- Стали наблюдаться у другого специалиста по эпилепсии в медицинском центре.
- Продолжают приём препаратов и не обращаются на приём в течение нескольких лет.
- Не могут записаться к специалистам на приём.
- А также, те пациенты, которые самопроизвольно прекратили приём противоэпилептических препаратов, и приступы у них не возобновлялись, произошла спонтанная ремиссия по эпилепсии.
- Многие другие, включая причины личного характера.
Формы эпилепсии разные. И надеяться, что именно у Вас не произойдёт рецидив, не правильно. Изучите больше информации по эпилепсии. Читая форумы пациентов с эпилепсией, где многие делятся советами друг с другом, можно испугаться и решить не рисковать здоровьем. Лучше надёжно выздороветь, когда придёт время.
Примерно две трети пациентов с эпилепсией могут достичь ремиссии при приеме правильно выбранных антиэпилептических препаратов (АЭП). 1
Эти данные, безусловно, благоприятны для большинства пациентов с вновь диагностированной эпилепсией. Однако они приводят к сложному вопросу: целесообразно ли продолжать прием АЭП после достижения ремиссии?
Эпилепсия — самое частое серьезное нарушение деятельности мозга и одно из самых распространенных приступообразных расстройств. 2
Целью лечения эпилепсии является полное прекращение припадков без нервно–психических и соматических побочных явлений. Оно достигается приемом антиэпилептических препаратов (АЭП) с обеспечением постоянной адекватной их концентрации в крови.
Как правило, АЭП делят на группы согласно периоду выхода на рынок — традиционные (базовые) препараты и, так называемые, новые препараты, полученные относительно недавно (для эпилептологии к ним относят препараты, появившиеся на рынке 10-20 лет назад). 3 Также АЭП можно разделить по механизму действия: блокаторы натриевых каналов, влияющие на ГАМК, блокаторы кальциевых каналов, модуляторы синаптических везикул протеина 2А и препараты с множественным механизмом действия. 4
К препаратам с множественным механизмом действия относятся:
- Препараты на основе топирамата, действие которого в основном заключается в увеличении тормозящего действия ГАМК на нервные клетки; 4
- Препараты на основе вальпроевой кислоты, которая увеличивает количество ГАМК в центральной нервной системе. Нужно отметить, что изучение действия вальпроевой кислоты продолжается. Предполагается, что она обладает комплексным механизмом действия. 4
"Подбор противоэпилептических препаратов зависит от очень многих факторов. В первую очередь обращают внимание на вид эпилепсии и тип приступов. Далее подбираются препараты по наличию каких–либо побочных эффектов и соматическому состоянию. После анализа всех факторов назначают препарат", — говорит Олег Валерьевич Беляев, к.м.н., главный врач медицинского центра неврологии, диагностики и лечения эпилепсии "ЭпиЦентр".
При достижении целей лечения и отсутствия эпилептических приступов и стабильной ремиссии на протяжении более двух лет, появляется вопрос о необходимости прекращения приема АЭП.
Решение об отмене антиэпилептических препаратов должно быть индивидуальным и приниматься только после оценки всех факторов риска и пользы для пациента. "Прекращение терапии возможно после не менее трех лет клинико–электроэнцефалографической ремиссии", — отмечает Бахтин Игорь Станиславович, врач–невролог ГБУЗ "Детская краевая клиническая больница" Министерства здравоохранения Краснодарского края, эпилептолог.
При отмене терапии необходимо принимать во внимание следующие факторы: 5,6
- Период ремиссии перед отменой АЭП должен быть не менее 2–х лет для пациентов детского и юношеского возраста. Для взрослых пациентов предпочтителен более длительный период — порядка 3-4 лет;
- Нет повышенного риска эпилептического статуса или смерти при плановой отмене АЭП;
- У пациента не диагностирована юношеская миоклоническая эпилепсия (ЮМЭ);
- Отсутствует риск развития фармакорезистентной эпилепсии после отмены АЭП;
- Не выявлена симптоматическая этиология;
- Отсутствует олигофрения;
- Не выявлено неврологического дефицита;
- Нет структурных нарушений на МРТ;
- Отсутствуют полиморфные приступы.
Факторами высокого риска для рецидива служат: 6
- Неонатальные или сложные фебрильные приступы;
- Большое количество приступов до наступления ремиссии;
- Длительное течение эпилепсии;
- Короткий период ремиссии.
Нужно понимать, что отмену АЭП рекомендуется проводить крайне медленно, с поэтапным уменьшением дозы небольшими частями 7 . При более быстрой отмене АЭП частота рецидивов увеличивается. 7 Кроме того, быстрая отмена АЭП повышает риск возникновения приступов, непосредственно связанных с эффектом отмены некоторых АЭП. 7
Как правило, отмена проводится постепенным снижением, шагами по 1/8 суточной дозы на протяжении 3–12 месяцев. 8-10 При более доброкачественных эпилепсиях рекомендуется выбирать темп ближе к 3–м месяцам, при остальных — ближе к году. 8-10 В течение этого периода больному периодически (раз в 2–3 месяца) рекомендуется проводить контрольные исследования ЭЭГ. 8-10 Появление патологической активности является показанием для возвращения на предшествующий уровень доз и отказ от попыток отмены по крайней мере на год. 8-10
При отмене АЭП необходимо учитывать тот факт, что всегда существует риск рецидива эпилептических приступов. Поэтому, принимая решение об отмене, врач должен не только полагаться на оценку рисков возникновения рецидива заболевания, но и в обязательном порядке обсуждать с пациентом все возможные варианты развития событий. При этом крайне важно, чтобы пациенту была предоставлена максимально полная информация о возможных последствиях отмены терапии.
О Санофи
Санофи — глобальная биофармацевтическая компания, миссия которой — оказывать поддержку тем, кто сталкивается с различными проблемами со здоровьем.
С помощью наших вакцин мы стремимся защищать людей от болезней, а наши препараты помогают облегчить течение многих заболеваний и повысить качество жизни как пациентов с редкими, так и распространенными хроническими заболеваниями.

Если эпилептические припадки у ребёнка не повторялись на протяжении двух лет, то вне зависимости от этиологии (причины) заболевания лечащий врач может поставить вопрос об отмене противоэпилептических препаратов.
При этом вероятность рецидива (возобновления приступов) составляет приблизительно 30–40 процентов.
ПРЕКРАЩЕНИЕ МЕДИКАМЕНТОЗНОЙ ТЕРАПИИ ПРИ ЭПИЛЕПСИИ У ДЕТЕЙ
Неоднократно предпринимались изыскания для выявления так называемых прогностических факторов, помогающих оценить, насколько высоким является риск развития рецидива. В частности, было установлено, что он несколько повышен в тех случаях, когда во время отмены противоэпилептических средств (ПЭС) у ребёнка имеют место моторные (двигательные), когнитивные (интеллектуальные) нарушения или регистрируется аномальная картина ЭЭГ.
В одном из масштабных систематических исследований было показано, что при отсутствии патологических повреждений головного мозга (идиопатическая эпилепсия) по характеру ЭЭГ ребёнка можно предугадать, насколько эффективной для него окажется отмена ПЭС. Подобный прогноз невозможен, если имеется очаговое поражение мозга (симптоматическая эпилепсия с отдалёнными клиническими проявлениями).
Прогностическое значение имеет наличие или отсутствие замедления ритма ЭЭГ. Например, в одной из научных статей приводятся данные о том, что замедление ритма ЭЭГ во время прекращения лекарственной терапии было связано с 54% рецидивов (сравнительно с 28% при нормальной картине ЭЭГ). Рецидивы наблюдались у 29% детей с идиопатической эпилепсией и у 47% детей с отдалёнными клиническими проявлениями симптоматической эпилепсии. К факторам, которые могут положительно сказаться на результатах отмены ПЭС, относятся младший возраст и наличие лишь абсансов [см. предыдущую статью] при отсутствии других типов эпилептических припадков.
Если у детей с неврологическими расстройствами (например, ДЦП) в течение продолжительного периода времени отсутствовали эпилептические приступы, такие пациенты тоже могут рассматриваться в качестве кандидатов на отмену ПЭС. В одной из публикаций американских исследователей сообщалось, что после отмены лекарственной терапии у детей с церебральным параличом рецидивы эпилепсии встречались у 41,5% пациентов. При этом приступы чаще наблюдались у детей с гемиплегией (односторонним параличом мышц), нежели с параплегией (частичным двусторонним параличом): 61,5% и 14,3% соответственно.
Но по картине ЭЭГ в период отмены лекарственной терапии не удавалось предсказать, возникнут ли рецидивы эпилепсии в будущем.
Предпочтительнее отменять ПЭС не сразу, а понемногу снижая дозировку. Скачкообразное изменение режима приёма лекарств (например, полная отмена препаратов всего за несколько суток или одну-две недели) увеличивает вероятность возобновления припадков. Как правило, рекомендуется постепенная отмена ПЭС в течение нескольких недель или месяцев. В частности, отмена бензодиазепинов и барбитуратов должна производиться очень медленными темпами, иначе это может спровоцировать приступы.
КЕТОГЕННАЯ ДИЕТА (рацион с преобладанием жиров и малой долей углеводов) может оказать лечебное воздействие на пациентов с эпилепсией, не поддающейся терапии.
Хирургическое лечение эпилепсии
Как правило, терапия противоэпилептическими препаратами позволяет купировать эпилептические припадки у детей. Но бывают случаи, когда лечение медикаментами безуспешно, что может стать очевидным ещё в самом начале курса терапии.
Так, специалисты Университета Турку (Финляндия) полагают, что по частоте припадков в течение первого года приёма ПЭС можно судить об устойчивости болезни к медикаментозному лечению. Иногда лекарственная терапия может оказаться неудачной, невзирая на первоначально длительные периоды ремиссии (улучшения). Если при этом кетогенная диета не показана или не приносит облегчения, может потребоваться хирургическое вмешательство.
Имеются сведения о том, что успешное хирургическое лечение эпилепсии в раннем возрасте (до 6 лет) может приводить к определённому улучшению познавательных способностей. Вопрос о хирургическом вмешательстве – независимо от возраста маленького пациента – должен рассматриваться, когда тяжёлые приступы эпилепсии повторяются часто и оказывают чрезвычайно неблагоприятное воздействие на жизнь, интеллектуальное и социально-психологическое развитие ребёнка.
Методы хирургического лечения включают как относительно малоинвазивные процедуры (например, стимуляция блуждающего нерва), так и операции на головном мозге, зачастую сопряжённые с большим риском.
Выбор технологии хирургического вмешательства зависит от типа и локализации эпилептических припадков. Если удалось определить точную локализацию эпилептогенного (вызывающего приступы эпилепсии) очага, и при инструментально-визуальной диагностике в этом очаге обнаружено повреждение мозга, хорошие результаты даёт резекция (иссечение, удаление) патологически изменённых тканей.
При хирургическом лечении эпилепсии у детей с синдромами, связанными с поражением одного из полушарий головного мозга, может применяться удаление (гемисферэктомия) или отделение (функциональная гемисферэктомия) тканей коры этого полушария, что в ряде случаев даёт положительный эффект.
Если патологически изменённая зона недоступна для обычного хирургического вмешательства, или последнее связано с большим риском для пациента, может быть применена стереотаксическая радиохирургия – целенаправленное воздействие высокой дозой радиации на поражённый участок мозга. Но для широкого внедрения этой технологии в клиническую практику требуются дополнительные долгосрочные исследования.
| Ваш ребенок болен эпилепсией? Воспользуйтесь возможностью бесплатно проконсультироваться с израильским врачом по поводу лечения эпилепсии в Израиле. |
Отмена приёма лекарств
В некоторых случаях после хирургического вмешательства по поводу эпилепсии приступы прекращаются, и отпадает необходимость в приёме медикаментов. Информация о последствиях отмены ПЭС после успешно проведённой операции довольно неоднозначна.
Так, по данным исследователей Боннского университета (Hoppe et al, 2006), приступы больше не наблюдались у 90% детей, прервавших приём ПЭС; у 7% возникли рецидивы, которые удалось купировать возобновлением приёма ПЭС, а у 3% рецидивные приступы не поддавались медикаментозному лечению.
По сведениям специалистов Университета Альберты (Sinclair at al, 2007), у 44% детей при отсутствии медикаментозного лечения наблюдались рецидивы; эти показатели были несколько ниже у пациентов с резекцией височной доли (32%).
Эксперты ряда медицинских центров рекомендуют продолжать лекарственную терапию, по меньшей мере, в течение шести месяцев после хирургического вмешательства. Если у ребёнка нет припадков, то приём каждого препарата поочерёдно и постепенно сводится на нет. Первым отменяется наименее эффективное лекарственное средство или то, которое вызывало самые сильные побочные реакции до операции.
Даже в том случае, если у ребёнка приступы ещё не совсем прекратились, врач может предпринять попытку ограничить число препаратов (в идеале, до одного).
Психосоциальные последствия хирургического лечения эпилепсии
Удачная операция по поводу эпилепсии позволяет успешно контролировать приступы, а в отдалённой перспективе может привести к улучшению психического состояния, социальной адаптации и умственного развития ребёнка.
Но эти вопросы изучены недостаточно, и нередко данные разных авторов являются взаимно противоречащими.
В частности, канадские специалисты наблюдали за интеллектуальной, психосоциальной активностью и поведением в кругу семьи маленьких пациентов спустя год после операции по поводу эпилепсии (30 детей), сравнивая их с контрольной группой неоперированных детей с припадками, не поддающимися коррекции лекарственными средствами (21 ребёнок). И между этими двумя группами не было обнаружено статистически значимых различий.
В другом исследовании, охватывающем 35 детей из Австралии, те, у кого после операции прекратились приступы (20 человек), спустя 6–18 месяцев после хирургического вмешательства имели гораздо более высокие показатели качества жизни сравнительно с исходными показателями. А у детей с устойчивыми припадками положительных сдвигов не было.
Одна из статей анализирует результаты двухлетнего периода наблюдений, сообщая, что у группы прооперированных детей с течением времени наблюдались улучшения социально-психологических характеристик, тогда как подобные показатели неоперированных детей стали хуже.
До тех пор, пока не появятся достаточно обоснованные данные многолетних наблюдений, родителям не стоит уповать на быстрое улучшение социальной и психологической адаптации ребёнка в ближайшее время после операции.
Стимуляция блуждающего нерва
Многим детям, которым не помогли терапия противоэпилептическими средствами и кетогенная диета, не рекомендуется инвазивное хирургическое вмешательство по поводу эпилепсии. Иногда выполненная хирургическая резекция предполагаемого патологического очага всё же не решает проблему приступов у ребёнка.
Наконец, бывает так, что приступы купируются медикаментами, но их применение сопровождается сильными побочными реакциями, которые очень беспокоят ребёнка. В таких ситуациях может быть показана стимуляция блуждающего нерва.
Долговременный прогноз
Гистологические исследования мозга животных и человека (операционный материал) подтверждают, что эпилепсия может приводить к структурно-функциональным нарушениям развивающейся нервной системы.
Эпилептический статус [см. первую статью цикла] более обычен именно у детей. Смертность от эпилепсии гораздо выше у детей, чем у взрослых, причём, риск летального исхода особенно велик при отсутствии ремиссии. Предполагается, что противоэпилептические препараты оказывают особенно большое отрицательное воздействие на незрелый мозг ребёнка.
В то же время полное прекращение приступов в отдалённой перспективе свойственно скорее детям (в особенности, при идиопатической эпилепсии), нежели взрослым.
Дети, больные эпилепсией, могут испытывать постоянный стресс от повторяющихся припадков. Помимо этого, у них может быть множество психологических, поведенческих, интеллектуальных и социальных проблем, обусловленных хроническим неврологическим заболеванием.
В наше время мир стал поразительно маленьким. Страны, которыераньше казались невероятно далекими, .
Вы наверняка слышали о заболевании, которое называется ИБС - ишемическая болезнь сердца, или .
Огрооооомнейшее Вам спасибо. Вы так детально и подробно ответили на все вопросы, что .
Вы, разумеется, знаете, что отдых в Израиле необычайно популярен среди туристов всего мира. Одних .

Мочекаменная болезнь: симптомы, диагностика и лечение
Мочекаменная болезнь (другие названия: уролитиаз, нефролитиаз, почечнокаменная болезнь) .

Живая вода Мертвого моря
Целебные свойства Мертвого моря и близлежащих природных источников были известны людям на .
Больница Ассута Больница имеет возможность выбирать специалистов, и приглашает частным образом .
Результаты электроэнцефалографического исследования в сопоставлении с клиническими данными являются существенными критериями для диагностики заболевания, подбора адекватной терапии и контроля за эффективностью лечения. Даже при стойкой медикаментозной ремиссии и в отсутствие эпилептической активности на ЭЭГ отмена антиэпнлептических препаратов (АЭП) может сопровождаться возвратом эпилептической активности на ЭЭГ.
В связи с этим для контроля за эффективностью терапии приходится временно отменять АЭП. При этом возникает та или ниая степень риска развития эпилептических припадков. Вопрос о длительности периода отмены АЭП должен решаться сугубо индивидуально. Если больной получает АЭП с коротким периодом полужизни (гексамидин, бензонал, карбамазепин), то достаточно не принимать препарат в день исследования. АЭП с медленным метаболизмом (фенобарбитал, сукцинимнды, дифении) как минимум должны быть отменены накануне вечером и в день регистрации ЭЭГ. Однако и здесь подход должен быть сугубо индивидуальным. Запись ЭЭГ на фоне приема АЭП, особенно при полипрагмазин п значительных дозах препаратов, даже в случае неэффективности лечения нередко не позволяет выявить эпилептическую активность. При этом могут отсутствовать нормальные ритмы ЭЭГ н регистрироваться диффузная медленная активность.
Оценивая представленные данные в целом, следует подчеркнуть, что применение различных методов активации эпилептической активности значительно повышает информативность электроэнцефалографии при эпилепсии.
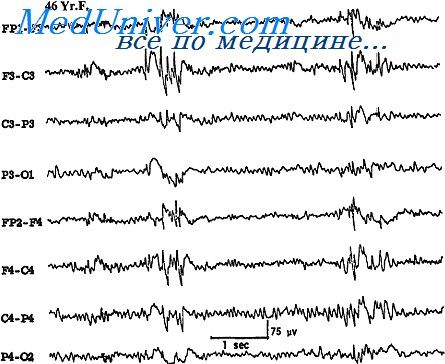
На современном этапе борьбы с эпилепсией важно выявить ковтингенты, составляющие группы повышенного риска. Именно эти группы нуждаются в обследовании, наблюдении, а в ряде случаев и превентивном лечении. Далее будут рассмотрены факторы риска заболевания эпилепсией.
Таким образом, в происхождении заболевания рассматриваются два слагаемых—предрасположенность н поражение мозга. Риск заболевания эпилепсией для родственников больных эпилепсией превышает общепопуляционный в 2—8 раз. Можно согласиться с мнением А. В. Утина (1982) о том, что наследственные факторы имеют определенное значение для развития эпилепсии даже при очевидном органическом генезе заболевания.
Электрографическим выражением генетического фактора повышенной эпилептической готовности считаются пик-волновые разряды частотой 3 в секунду, а у детей пароксизмальный билатерально-синхронный тета-рити. Проведенные нашей аспиранткой А. Гедековой исследования показали, что наследуется определенный нейрофизиологический тип, характеризующийся повышением мощности по всем основным спектрам ЭЭГ, в особенности тета-диапазона.
Роль наследственного фактора может быть большей или меньшей в зависимости от клинической формы эпилепсии. По нашим данным, прямая (эпилепсия у отца, матери, деда, бабки) и непрямая (эпилепсия у тетки, дяди) наследственная отягощенность максимально часто наблюдается при ПГЭ (17,85%). На втором месте стоит эпилепсия, которую не удалось с достоверностью отнести к определенной форме заболевания (НЭ — 11,04%). Далее идет ВЭ (8,38%), затем ДЭ и ПИЭ (соответственно 4,35 и 3,3%).
Если учесть распространенность эпилепсии в популяции (0,5—1%), то станет очевидно, что наследственная отягощенность больных этим заболеванием превосходит таковую в популяции в широком диапазоне—от 2—3 до 9—18 раз.
Читайте также:


