Пароксизмальная активность на ээг это эпилепсия
Человеческий мозг созревает постепенно. К 21 году жизни структуры мозга полностью формируются. Зрелость коры больших полушарий и подкорки выявляется на электроэнцефалографии – методе снятия биоэлектрических импульсов, которые возникают при электрической деятельности головного мозга. В норме у здорового человека все волны на ЭЭГ правильного ритма и амплитуды.
Если мозг незрелый или человек страдает психическими и неврологическими заболеваниями, изменяются качественные и количественные показатели волн на электроэнцефалографии. Одно из таких проявлений – пароксизмальная активность.
Что это такое
Пароксизмальная активность – это величина, которая регистрируется на электроэнцефалограмме. Пароксизмальная деятельность мозга – это изменение нормальной волны, и проявляется пиками, остроконечными волнами, патологическими комплексами и замедлением электрической активности мозга.
В широком смысле пароксизмальная активность – это неправильная электрическая деятельность головного мозга.
Очаг пароксизмальной активности возникает при многих патологических состояниях человека:
- Невротические (депрессия, социальная фобия, панические атаки) и тяжелые психические (шизофрения) расстройства.
- Незрелость головного мозга.
- Эпилепсия и эпилептиформные расстройства.
- Приобретенное слабоумие.
- Тяжелые интоксикации наркотиками, алкоголем, металлами.
- Дисциркуляторная энцефалопатия.
- Хронические стрессы, сильная физическая усталость или нервнопсихическое истощение.
- Повышение внутричерепного давления.
- Психопатические изменения личности.
- Вегетативные расстройства.
Когда регистрируется пароксизмальная активность, врачи подразумевают под этим явление, при котором процессы возбуждения в коре и подкорке сильно преобладают над процессами торможения. Признаки пароксизмальной активности: внезапное начало, скоротечность, внезапное окончание и склонность к рецидивам.
На электроэнцефалограмме пароксизмальная деятельность головного мозга проявляется как ряд волн, амплитуда которых быстро стремится к пику. Пароксизмальная активность охватывает ритмы ЭЭГ: альфа, бета, дельта и тета-ритмы.
Для изучения нюансов врачи сравнивают остроконечные волны с нормальными. Рассматриваются фундаментальные показатели активности: базовая активность, симметричность, ритмичность, амплитуда. Также регистрируют изменения деятельности при стимуляции мозга: световое или звуковое раздражение, состояние гипервентиляции, открытие или закрытие глаз.

Классификация пароксизмального заболевания на изменениях типов волн на электроэнцефалограмме.
Альфа-ритм. Его нормальная частота – от 8 до 13 Гц, амплитуда достигает 100 мкВ. Пароксизмальная активность головного у детей при альфа-ритме говорит о таких вероятных патологиях:
- Третий тип невротических реакций – непрерывное течение, склонное к рецидивам и обострениям клинической картины.
- Опухоль, киста и другие внутричерепные объемные процессы. В их пользу говорит разница активности между правым и левым полушарием головного мозга.
- Недавно перенесенная черепно-мозговая травма при нестабильной частоте.
Бета-ритм. В норме его амплитуда – от 3 до 5 мкВ, частота – от 14 до 30 Гц. Локальная и пароксизмальная патологическая активность возникает, когда частота достигает 50 мкВ. Она регистрируется при задержке психомоторного развития у ребенка.
Дельта- и тета-ритмы. Пароксизмальная активность головного мозга у взрослого регистрируется при хронических атрофических и дистрофических изменениях коры и подкорковых структур. Чаще всего это связано с дисциркуляторной энцефалопатией, опухолями, гипертензивным синдромом, глубоким приобретенным слабоумием. В пользу деменции говорит билатерально синхронная пароксизмальная активность.
Наиболее отчетливая пароксизмальная деятельность отмечается при эпилепсии. Пароксизмальная активность на ЭЭГ у ребенка при доброкачественном течение выявляется центральными и темпоральными спайк-волнами, очаговыми разрядами с острыми волнами преимущественно в области височной коры.
По типу патологической деятельности можно судить о виде эпилепсии. Для детской эпилепсии с абсансами характерны билатеральные синхронные волны с частотой спайковых волн в 3 Гц. Длительность активности – до 10 секунд за один эпизод. Приступ начинается с частоты 3 Гц, в дальше ритм замедляется. Для юношеской абсанс эпилепсии характерны полиспайки, частота которых выше 3 Гц.
Для синдрома Ландау-Клеффнера характерны острые и медленные волны в проекции височной коры. Они бисинхронные и многоочаговые. При прогрессировании заболевания возникает электрический статус медленного сна. Для него характерны непрерывные спайк-волны, которые активируются во время фазы сна – быстрого движения глаз.
Прогрессирующие эпилепсии с миоклонусами отличаются генерализованнымы спайковыми волнами, потенцированными амплитудами, нарушением ритмов волн.
Когда наблюдается гиперсинхронность всех волн на ЭЭГ – это снижение порога пароксизмальной активности. Обычно при гиперсинхронности сильно повышается амплитуда, а волна приобретает заостренный пик. Если порог пароксизмальной активности снижен, снижается порог судорожной активности мозга. Это значит, чтобы возник судорожный припадок, нужен масштабный пароксизмальный очаг в головном мозгу, то есть легкая пароксизмальная активность коры головного мозга не спровоцирует припадок и сработает противосудорожная система мозга. Низкий порог говорит об эффективном противоэпилептическом лечении.
Терапия
Пароксизмальная активность – это не мишень терапии. Первоначально устраняется причина, вызвавшая неправильную работу головного мозга. Используются такие принципы лечения:
- Этиотропная терапия. Направлена на устранение причины. Например, при дисциркуляторной энцефалопатии – улучшение мозгового кровообращения, при неврозах – психотерапия.
- Патогенетическая терапия. Направлена на устранение патологических факторов. Например, при интоксикации металлами назначаются препараты, которые связывают тяжелый металл и выводят его из организма.
- Симптоматическая терапия. Направлена на устранение симптомов.
Когда эти три вида лечения назначаются и есть эффект, пароксизмальная активность головного мозга устраняется сама по себе.
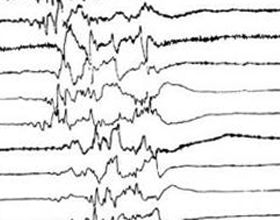
Пароксизмальная активность головного мозга довольно широкое понятие, характеризующее проявления определённого круга расстройств. Данный вид активности головного мозга представляет собой электрическую активность коры больших полушарий, на одном из участков которого процессы возбуждения превышают процессы торможения. В данном случае процесс возбуждения отличается внезапным началом, быстрым течением и таким же внезапным окончанием.
На ЭЭГ возникающая пароксизмальная активность отображается в виде острых волн, которые характеризуются максимально быстрым достижением своего пика (высшей точки). Существует два вида пароксизмальной активности головного мозга: эпилептическая и не эпилептическая.
Эпилептическая пароксизмальная активность провоцируется такое заболевание, как эпилепсия. Эпилепсия – это хроническая патология головного мозга, выражающая себя в виде различного рода припадков, склонных к повторению.
Эпилептический припадок может быть судорожным или бессудорожным. Существует довольно широкая типология припадков:
- Большой судорожный припадок.
- Малый припадок.
- Психосенсорные припадки.
- Сумеречное состояние сознания.
- Генерализованные припадки.
- Парциальные (фокальные).
Не эпилептическая пароксизмальная активность выражается следующими симптомами:
- Вегетативные расстройства (головокружения, перепады давления, тошнота, тахикардия, стенокардия, слабость, расстройство стула, озноб, удушье, одышка, потливость, боли в левой части грудной клетки).
- Головные боли.
- Гиперкинетические нарушения: тики, миоклонические вздрагивания, синдром Фридрейха, болезнь Унферрихта-Лундборга, атаксия, дизартрия, болезнь Крампи и т.д.
- Дистонические синдромы мышечной системы (искривление туловища, торсиинный спазм, сколиоз).
- Мигрени (простые и с аурой).
Неэпилептическая форма чаще всего встречается у детей, подростков, пожилого населения, а также у людей, склонных к невротическим расстройствам.
Причины
- Нарушение метаболизма организма. Сюда относятся: гипотиреоз и гипертиреоз, сахарный диабет, болезнь Кушинга, климакс и т.д.
- Психовегетативный синдром: неврозы, депрессии, фобии, истерическое развитие личности, мании и т.д.;
- Усиление симптомов может вызвать обострение следующих заболевания: пиелонефрит, печёночная недостаточность, пневмония и т.д.
- Алкогольные и наркотические интоксикации.
Исследование с помощью электроэнцефалограммы (ЭЭГ)
ЭЭГ один из самых популярных методов диагностики многих видов заболеваний. Он предназначен для исследования электрической активности головного мозга, не повреждая покровов головы. С помощью специальных электродов происходит снятие показаний активности головного мозга в виде альфа-, бета-, тета- и дельта-волн. При пароксизмах нарушается в основном именно альфа-ритм (в норме он наблюдается в состоянии покоя).

Именно ЭЭГ может обнаружить пароксизмальную активность. При том или ином виде мозговой активности изменяется ритм волн. При пароксизмальной активности головного мозга происходит резкий рост амплитуды волны, а также хорошо заметно, что такая активность имеет центры – очаги. ЭЭГ способно обнаружить не только локализацию очага пароксизмальной активности, но и его размер.
Активность мозга выводится графически – можно увидеть длину и частоту каждой волны в момент бодрствования, засыпания, глубоко сна, тревоги, умственной деятельности и т.д. При пароксизмальной активности коры больших полушарий волны будут выглядеть следующим образом: будут преобладать пики, пики могут чередоваться с медленной (длинной) волной, а при усиленной активности будут наблюдаться так называемые спайк-волны – большое количество пиков, идущих друг за другом.
Лечение
Прежде всего, лечат не саму пароксизмальную активность, а её причины и последствия. В зависимости от заболевания, которое послужило началом пароксизмов.
- Если это травма головы, то устраняют локализованное повреждение, восстанавливают кровообращение, а далее идёт симптоматическое лечение.
- При эпилепсии сначала ищут то, что её может вызвать (опухоль, например). Если эпилепсия врождённая, то в основном борются с количеством припадков, болевым синдромом и пагубными последствиями для психики.
- Если пароксизмы вызывают проблемы с давлением, то лечение будет направлено на терапию сердечно-сосудистой системы и т.д.

Увеличьте свою работоспособность, улучшите память, концентрацию и внимание
Достижение целей, прилив сил, выполнение планов на работе, отсутствие депрессии и упадка сил — это не лозунг коуч-специалиста, это твои возможности. Для этого всего лишь нужно 2 раза в день…
Узнай подробности>>

Пароксизмальная активность головного мозга – это регистрируемая на ЭЭГ величина, характеризующаяся резким ростом амплитуды волны, с обозначенным эпицентром – очагом распространения волны. Понятие это зачастую сужают, говоря о пароксизмальной активности головного мозга, что это такое связанное с эпилепсией явление и только. На самом деле пароксизм волн может коррелировать с различными патологиями в зависимости от расположения очага и типа электромагнитной мозговой волны (неврозах, приобретённом слабоумии, эпилепсии и др.). А у детей пароксизмальные разряды могут быть и вариантом нормы, не иллюстрируя патологические преобразования в структурах мозга.
Терминология и связанные понятия
У взрослых людей (после 21 года) биоэлектрическая активность мозга (БЭА) в норме должна быть синхронной, ритмичной и не иметь очагов пароксизмов. В целом, пароксизм – это усиление до максимума какого-либо патологического приступа либо (в более узком значении) – его повторяемость. В данном случае пароксизмальная активность мозга означает, что:
- при замере с помощью ЭЭГ электрической активности коры больших полушарий обнаруживается, что в одной из областей процессы возбуждения превалируют над процессами торможения;
- процесс возбуждения характеризуется внезапным началом, скоротечностью и внезапным окончанием.
Кроме того, при проверке состояния мозга на ЭЭГ у больных появляется специфический рисунок в виде поднятия острых волн, очень быстро достигающих своего пика. Патологии могут отмечаться в разных ритмах: альфа-, бета-, тета- и дельта-ритмах. В этом случае по дополнительным характеристикам можно предположить или диагностировать заболевание. При расшифровке и интерпретации ЭЭГ обязательно учитываются клинические симптомы и общие показатели:
- базальный ритм,
- степень симметричности в проявлении электрической активности нейронов правого и левого полушарий,
- изменение графиков при проведении функциональных тестов (фотостимуляция, чередование закрытия и открытия глаз, гипервентиляция).
Норма для альфа-частоты у здоровых взрослых людей 8-13Гц, колебания амплитуды – до 100 мкВ. К патологиям альфа-ритма относятся:
- Пароксизмальный ритм, который, так же как и слабая выраженность или слабые реакции активации у детей, может говорить о третьем типе неврозов.
- Межполушарная асимметрия, превышающая 30% – может говорить об опухоли, кисте, проявлениях инсульта или о рубце в месте прежнего кровоизлияния.
- Нарушение синусоидальных волн.
- Нестабильная частота – позволяет заподозрить сотрясение после травмы головы.
- Смещение на постоянной основе альфа-ритма в лобные части мозга.
- Крайние значения амплитуды (меньше 20 мкВ и больше 90 мкВ).
- Индекс ритма со значением меньше 50%.
При нормальной работе мозга в наибольшей степени выражен в лобных долях. Для него характера симметричная амплитуда 3-5 мкВ. Патологии фиксируются при:
- пароксизмальных разрядах,
- межполушарной асимметрии по амплитуде выше 50%,
- увеличении амплитуды до 7 мкВ,
- низкочастотном ритме по конвекситальной поверхности,
- синусоидальном виде графика.
В этом перечне о сотрясении мозга говорят диффузные (нелокализованные) бета-волны с амплитудными показателями до 50 мкВ. На энцефалит указывают короткие веретёна, периодичность, длительность и амплитуда которых прямо пропорциональна степени тяжести воспаления. На психомоторную задержку в развитии ребёнка – высокая амплитуда (30-40 мкВ) и частота в 16-18 Гц.
Эти ритмы в норме фиксируются у спящих людей, а при возникновении у бодрствующих говорят о дистрофических процессах, развивающихся в тканях мозга, и связанных с высоким давлением и сдавливанием. При этом пароксизмальный характер тета- и дельта- волн говорит о глубоком поражении мозга. До 21 года пароксизмальные разряды не считаются патологией. Но если нарушение такого характера фиксируются у взрослых в центральных частях, то может быть диагностировано приобретённое слабоумие. Об этом же могут свидетельствовать вспышки билатерально-синхронных высокоамплитудных тета-волн. Кроме того, пароксизмы этих волн тоже коррелируют с третьим типом неврозов.
Обобщая все пароксизмальные проявления, выделяют два типа пароксизмальных состояний: эпилептические и неэпилептические.
Эпилептический тип пароксизмальной активности
Патологическое состояние, для которого характерны судороги, припадки, иногда повторяющиеся один за другим – это эпилепсия. Она может быть врождённой или приобретённой вследствие черепно-мозговых травм, опухолей, острого нарушения кровообращения, интоксикаций. Другая классификация эпилепсии основана на факторе локализации пароксизмального очага, который провоцирует припадки. Эпилептические припадки тоже в свою очередь делятся на судорожные и бессудорожные с широким типологическим спектром.
Этот тип припадка наиболее характерен при эпилепсии. В его течении наблюдается несколько фаз:
- аура,
- тоническая, клоническая фазы (атипичные формы),
- помрачение сознания (сумеречное расстройство сознания или оглушение).
1. Аура – это кратковременное (исчисляемое секундами) помутнение сознания, во время которого окружающие события больным не воспринимаются и стираются из памяти, а запоминается галлюцинации, аффективные, психосенсорные, деперсонализационные факты.
Некоторые исследователи (например, W. Penfield) считают, что аура и есть эпилептический пароксизм, а развивающийся следом большой судорожный припадок – это уже следствие генерализации возбуждения в мозге. По клиническим проявлениям ауры судят о локализации очагов и распространении возбуждения. Среди нескольких классификаций ауры наиболее распространено деление на:
К последнему, психическому, виду ауры также относят дежа вю (deja vu – ощущение уже виденного) и жаме вю (jamais vu – обратное ощущение никогда не виденного, хоть и объективно знакомого).
2. Рудиментарные (атипичные) формы большого припадка возможны в виде тонической либо клонической фаз. Такие формы характерны при проявлении в раннем детском возрасте. Иногда их проявление выражается в бессудорожном расслаблении мышц тела, иногда – с преобладанием судорог в левой или правой части тела.
3. 
Эпилептическое состояние (статус). Опасное состояние, которое при длительном проявлении может приводить к смерти больного вследствие нарастающей гипоксии или отёка мозга. До этого эпилептический статус может сопровождаться соматовегетативными симптомами:
- повышением температуры,
- учащением пульса,
- резким снижением артериального давления,
- потливостью и др.
В этом статусе припадки по 30 и более минут следуют друг за другом, и продолжается это иногда до нескольких суток, так что больные не приходят в сознание, пребывая в оглушённом, коматозном и сопорозном состояниях. Одновременно с этим увеличивается концентрация мочевины в кровяной сыворотке, а в моче появляется белок. Каждый следующий пароксизм при этом наступает ещё до того, как успевают затухнуть нарушения после предыдущего приступа. В отличие от единичного припадка в случае эпилептического статуса организм не способен его купировать. На каждый 100 тыс. человек эпилептический статус встречается у 20-ти.
Клиническое проявление малых припадков ещё шире, чем у больших, что вносит значительную путаницу в их определение. Этому способствует и то, что представители разных школ психиатрии вкладывают разное клиническое содержание в базовое понятие. В результате, одни считают малыми припадками только те, которые имеют судорожный компонент, а другие выводят типологию, включающую:
У одного человека никогда не фиксируются припадки с разной клинической природой или перехода от одних видов к другим.
Такая эпилептическая форма имеет три вида:
- Адверсивный судорожный. Отличается специфическим поворотом тела вокруг своей оси: поворачиваются глаза, за ними – голова, а за ней – всё тело, после чего происходит падение человека. Эпилептический очаг в данном случае находится в передневисочной или лобной области. Однако если пароксизмальный очаг находится в левом полушарии, падение происходит медленнее.
- Парциальный (джексоновский). От классического проявления его отличат то, что тоническая и клоническая фазы затрагивают только определенные группы мышц. Например, судорога с кисти переходит на предплечье и дальше на плечо, со стопы – на голень и бедро, с мышц около рта на мышцы той стороны лица, где начался спазм. Если возникает генерализация такого припадка, то он заканчивается потерей сознания.
- Тонические постуральные судороги. При локализации пароксизмальной активности в стволовой части сразу начинаются мощные судороги, заканчивающиеся задержкой дыхания и потерей сознания.
Пароксизмы, связанные с помрачением сознания, сумеречными состояниями, сновиденческим бредом, имеющим фантастический сюжет, а также формы без расстройства сознания (нарколептические, психомоторные, аффективные пароксизмы) тоже довольно широко распространены и разнообразны.
Неэпилептические пароксизмальные состояния
Подобные состояния можно разделить на четыре формы:
- Мышечные дистонические синдромы (дистонии).
- Миоклонические синдромы (сюда же относят и другие гиперкинетические состояния).
- Вегетативные расстройства.
- Головные боли.
Они связываются с неврологической нозологией, которая встречающейся в молодом возрасте. Но синдромы, свойственные этим состояниям, возникают впервые или прогрессируют также у взрослых и пожилых людей. Утяжеление состояния в этом случае связывается как с хроническими нарушениями кровообращения мозга, так и с возрастными церебральными расстройствами.
В связи с этим, для профилактики таких пароксизмальных состояний логично было бы применять препараты, обеспечивающие кровоснабжение мозга и активизирующие микроциркуляцию. Однако качество воздействия таких препаратов может играть решающую роль при их выборе, поскольку неэпилептические пароксизмальные состояния нередко как раз и становятся следствием усиленного длительного приёма медикаментов, компенсирующих недостаток кровообращения.
Поэтому предполагается, что профилактические средства, улучшающие кровообращение,
- Фокальная. Вовлекаются мышцы только одной части тела с подразделением на блефароспазм, писчий спазм, дистонию стопы, спастическую кривошею, оромандибулярную дистонию.
- Сегментарная. Вовлекаются две смежные части тела (мышцы шеи и руки, ног и таза и др.).
- Гемидистония. Вовлекаются мышцы одной половины тела.
- Генерализованная. Затрагивает мышцы всего тела.
- Мультифокальная. Затрагивает две (или больше) несмежные области тела.
Самая распространённая форма дистонии – спастическая кривошея. Для этого синдрома характерно нарушения при попытке удержать голову в вертикальном положении. Первые проявления возникают в 30-40 лет и чаще (в полтора раза) наблюдаются у женщин. Треть случаев – с ремиссиями. Эта форма очень редко генерализуется, но может сочетаться с другими видами фокальной дистонии.
По параметру месторасположения в нервной системе генерации миоклонических разрядов выделяют 4 типа:
- корковые,
- стволовые,
- спинальные,
- периферические.
Проявляются в виде эпизодов мышечных судорог и тремора. По клиническим проявлениям находятся между миоклониями и мышечными дистониями, напоминая и те, и другие.
Судороги здесь – это спонтанные (или возникающие после нагрузки) болезненные непроизвольные сокращения мышц в отсутствие антогонистичного регулирующего влияния противодействующих мышц. Непаркинсонический тремор проявляется в дрожательных гиперкинезах, которые возникают во время движения.
Статистическая частота головных болей оценивается в 50-200 случаев на 1000 человек населения, являясь ведущим синдромом при полусотне различных заболеваний. Существует несколько её классификаций. В России более известна патогенетическая (В.Н. Штока), где выделяется 6 базовых типов:
- сосудистый,
- мышечного напряжения,
- невралгический,
- ликвородинамический,
- смешанный,
- центральный (психалгия).

В международной классификации представлены мигрень (без ауры и ассоциированная), кластерные боли, инфекционные, опухолевые, черепно-мозговые и др. Некоторые головные боли (например, мигрень), проявляются и в качестве самостоятельного заболевания, и в качестве сопровождающего симптома какого-либо другого заболевания. Мигрень, кластерные боли и головные напряжения имеют психогенную природу и им свойственна пароксизмальность течения.
В контексте синдрома вегетативной дистонии выделяют следующие группы вегетативных нарушений:
- психо-вегетативный синдром,
- вегетативно-сосудисто-трофический синдром,
- синдром прогрессирующей вегетативной недостаточности.
Первая группа встречается чаще и выражается в эмоциональных нарушениях с параллельными вегетативными нарушениями постоянного и/или пароксизмального характера (патологии ЖКТ, терморегуляции, дыхания, сердечно-сосудистой системы и др.). Наиболее явными иллюстрациями нарушений этой группы можно назвать:
панические атаки (у 1-3% людей, но в 2 раза чаще у 20-45-летних женщин) и нейрогенные обмороки (частота до 3%, но процент увеличивается до 30 % в пубертатном возрасте).
Формы лечения и оказания первой помощи
Лечение направлено не на пароксизмальную активность, а на её причины и последующие проявления:
- При травме головы устраняется повреждающий фактор, восстанавливается кровообращение, определяются симптомы для дальнейшего лечения.
- Терапия при пароксизмах, связанных с давлением, направлена на лечение сердечно-сосудистой системы.
- Эпилептическая природа, особенно с проявлением большого судорожного припадка, предполагает, обращение в неврологическое или нейрохирургическое отделение. Свидетели припадка должны во избежание травм применить роторасширитель или использовать обёрнутую в бинт ложку, предотвратить асфиксию из-за запавшего языка или рвотных масс, вызвать скорую. Лечение больных с подобными эпилептическими проявлениями начинается в скорой, где применяют противоэпилептические препаратов (антиконвульсанты). Эти же средства эффективны для избавления от панических атак и обмороков.
- Вегетативные пароксизмы лечатся препаратами, воздействующими на ГАМКергические системы (Клоназепам, Альпрозолам). Многие отмечают эффективность Финлепсина и Кавинтона в терапии пароксизмальных состояний неэпилептического характера.
Эпилепсия − это распространенный недуг, затрагивающий нервную систему организма. Проявляется патология в виде припадков. Приступы выражаются в нарушении сознания, сенсорных и моторных функций, поведения и эмоций. Клиника проявляется в виде генерализованных судорожных приступов. Эпилепсия поддается лечению, но главное - поставить точный диагноз. Все дело в том, что единичного припадка недостаточно для выявления болезни, поэтому потребуется провести тщательное обследование. ЭЭГ при эпилепсии − это один из результативных методов диагностики, помогающий выявить болезнь быстро и начать лечение.
Что такое ЭЭГ: суть метода
ЭЭГ или электроэнцефалограмма − это результативный метод проведения диагностики у пациентов с признаками эпилепсии и других различных повреждений головного мозга. Часто этот метод назначают пациентам, которым он совершенно не нужен.
Суть методики заключается в том, что регистрирует электрические сигналы, подающиеся нейронами − нервными клетками головного мозга. На самом деле многие патологии проявляются выраженными нарушениями электрической активности мозга. Чаще всего это эпилепсия, во время которой группа нейронов проявляет серьезную активность, и обнаруживаются структурные изменения мозга: опухоли, кисты, последствия инсульта и кровоизлияний.
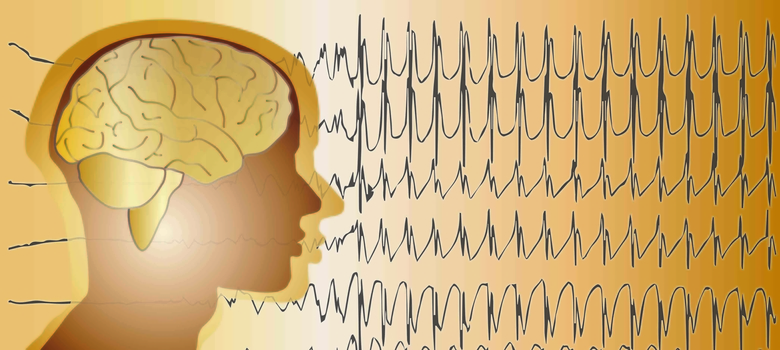
Эта методика считается максимально точной, и все потому, что может полностью показать всю клиническую картину заболевания:
- насколько распространилось воспаление и его уровень;
- какие изменения произошли в сосудах;
- ранние признаки эпилепсии;
- новообразования и стадии их развития;
- насколько нарушена работа мозга вследствие недуга, затронувшего нервную систему;
- каковы последствия инсульта, кровоизлияния или хирургического вмешательства.
Согласно МКБ-10, эпилепсии присвоен код G40, подробное описание ЭЭГ при этой патологии позволяет отследить, какие изменения произошли в мозге, особенно если это исследование проводилось не в первый раз. Таким образом, у доктора есть возможность мониторить деятельность мозга во время лечения и корректировать его в любое время. Практически всегда после диагностики врач может точно определить, где именно локализуется очаг возбуждения.
Когда нужно проводить ЭЭГ?
Этот метод диагностики применяется при различных речевых, психических и неврологических расстройствах. В качестве профилактики ЭЭГ могут назначать людям, которые сдают экзамен на получение водительских прав, а также для получения разрешения на хранение и ношение оружия. Положительные результаты могут исключить наличие шизофрении и других отклонений в психике. ЭЭГ показывает эпилепсию, а также дает и другие данные, поэтому в лечебных целях эту методику применяют:
- после хирургического вмешательства, которое могло оказать влияние на работу клеток мозга;
- при выявлении и определении места расположения опухолевых и кистозных образований;
- при черепно-мозговых травмах, полученных различными путями;
- чтобы подтвердить или опровергнуть наличие эпилепсии;
- в случае, если у пациента наблюдаются судороги, онемение конечностей и обмороки;

- при хронической форме гипертонии и нарушении суточного ритма;
- если у ребенка наблюдается задержка развития.
ЭЭГ головного мозга позволяет выявить не только нарушения в работе тканей мозга, но также тяжесть и глубину их поражения, местоположение очага болезни. В некоторых случаях может рекомендоваться проведение регулярного мониторинга, другими словами, несколько исследований через небольшие промежутки времени, которые помогут не только выявить признаки эпилепсии на ЭЭГ, но и определиться с дальнейшим лечением, которое может быть подкорректировано.
При изучении процессов активности нервной системы можно предупредить очередной приступ. Для пациентов в коме или находящимся под длительным общим наркозом этот вид диагностики является обязательным, ведь он поможет определить работоспособность и жизнедеятельность тканей мозга.
Ценность исследования
Код эпилепсии по МКБ-10 G40, ЭЭГ при этом заболевании помогает выявить и зафиксировать очаги активности нейронов. Основными аспектами применения данной методики являются:
- определение формы болезни;
- возможности отслеживать динамику развития;
- следить за улучшениями состояния пациента;
- подбор правильной терапии и дозировки препаратов.
Главная ценность диагностики в том, что все патологические изменения можно обнаружить и между припадками.
Если аномалии присутствуют, то аппаратура регистрирует пики и волны, а также специфичные для ее определения графоэлементы. Поэтому как только на ЭЭГ появляются вспышки активности, пики и волны, то это уже говорит о наличии патологического состояния, но вот для точной постановки диагноза этого недостаточно. Подобные изменения часто наблюдаются и при злокачественном новообразовании, после перенесенного инсульта, расстройстве сна, энцефалопатии. Именно поэтому дополнительно проводят и другие исследования.
У каждой формы болезни есть свои характерные волны. При роландической их большая концентрация наблюдается в центрально-височных долях, при ночной - в лобной части.
Как подготовиться к ЭЭГ?
После 12 часов ночи перед проведением диагностики пациент должен избегать употребления напитков, содержащих кофеин. Волосы должны быть вымыты и высушены, при этом нельзя на них наносить масла, лосьоны и аэрозоли. Других требований нет, а вот ребенка нужно подготовить более тщательно, чтобы получить верные результаты.
Эпилептический приступ у ребенка может начаться в любую минуту и не всегда родители бывают к нему готовы. Поэтому, если были замечены хоть малейшие отклонения, нужно обратиться за помощью и пройти обследование. ЭЭГ поможет поставить точный диагноз, но к исследованию следует подготовиться:
- Осмотреть хорошо голову ребенка. Если обнаружатся ранки и царапины, то о них следует сообщить доктору. Электроды нельзя крепить на поврежденные участки кожи.
- Покормить ребенка. Исследование проводится на сытый желудок, только так можно получить не смазанные результаты. Но вот нельзя давать сладостей с шоколадом. Грудничков кормят перед процедурой в медицинском учреждении. В этом случае малыш спокойно уснет и во время исследования будет спокойно спать.
Отменить прием лекарств, если же ребенок получает их на постоянной основе, то об этом предупреждают доктора. Детям школьного и дошкольного возраста необходимо объяснить, что им будут делать, только правильный психологический настрой поможет избежать излишней эмоциональности. Ребенок может взять с собой игрушки, но не электронные.
С головы удалить все посторонние предметы, такие как резинки и заколки, волосы должны быть распущены. Если ЭЭГ при эпилепсии делается не в первый раз, то обязательно взять с собой предыдущую расшифровку. Если ребенок болен, то диагностику не проводят, ожидают его полного выздоровления.
Особенности проведения диагностики
ЭЭГ головного мозга − это безболезненная процедура, которая не нанесет вреда ни взрослому, ни ребенку. Во время диагностики пациент удобно располагается в кресле, на голову ему устанавливают электроды, но изначально берутся замеры в трех позициях: обхват головы, расстояние между переносицей и до выступа затылочной кости, от одного уха и до другого через темечко. Только после этого можно точно определить, где крепить электроды. Место крепления обезжиривается спиртом, после наносится гель и устанавливается датчик. В некоторых случаях могут применяться специальные шлемы или шапочки.
Как выглядит ЭЭГ при эпилепсии? Да по-разному, даже у здорового человека иногда можно обнаружить волны и пики активности, что в основном обусловлено его индивидуальными особенностями.
У детей, которые страдают неврозами и психопатией, а также тех, у кого агрессивный характер, исследование выявляет активность, при этом клинических признаков нет. Но у большинства маленьких пациентов с такими данными через время диагностируют эпилепсию.
При обширных припадках активность наблюдается во всех областях, а когда это очаговая форма, то только в определенных зонах. Не всегда можно обнаружить признаки болезни у людей, злоупотребляющих алкоголем. Вызвать активность у таких пациентов может: движение глаз, глотание, дотрагивание до датчиков, сокращение мышц головы, стук сердца, пульсация сосудов.

Возраст пациента, прием таблеток от эпилепсии или других болезней, время последнего припадка, нарушение зрения, неправильная форма черепа − это все может отразиться на результатах ЭЭГ. Поэтому исследование проводят с учетом всех сопутствующих факторов.
Сколько времени проводится исследование?
Обычное обследование − это рутинная ЭЭГ или диагностика пароксизмального состояния. Продолжительность исследования зависит от того, какой участок проверяется и какие применяются функциональные пробы. В среднем на процедуру уходит около получаса. За это время специалист успевает:
- выполнить ритмичную фотостимуляцию с использованием различной частоты;
- проверить гипервентиляцию;
- провести нагрузку в виде моргания;
- обнаружить изменения скрытого характера.
Если полученных данных будет недостаточно, то дополнительно к ЭЭГ при эпилепсии специалист может использовать более глубокое и результативное обследование:
- ЭЭГ ночного сна.
- ЭЭГ с депривацией.
- Продолжительное ЭЭГ.
Длительность этих методик может занимать времени от 20 минут и до 15 часов.
Ритмы ЭЭГ
Во время проведения ЭГГ аппарат выявляет четыре основных вида ритмов:
- Альфа-волны − это основной элемент диагностики здорового взрослого пациента и регистрируется у 90 % людей. Эти волны имеют частоту в пределах 13 герц в секунду и являются основными во время бодрствования, когда пациент просто лежит с закрытыми глазами. Максимальная активность альфа-волн наблюдается в области затылка и темечка.
- Бета, так же как и альфа-волны, относят к нормальным проявлениям в организме здорового взрослого человека. Но число их колебаний достигает 35 герц в секунду, регистрируют их в основном над лобной частью. Бета-ритм проявляется, если раздражать органы чувств: прикасаться к пациенту, при стимуляции светом или звуком.
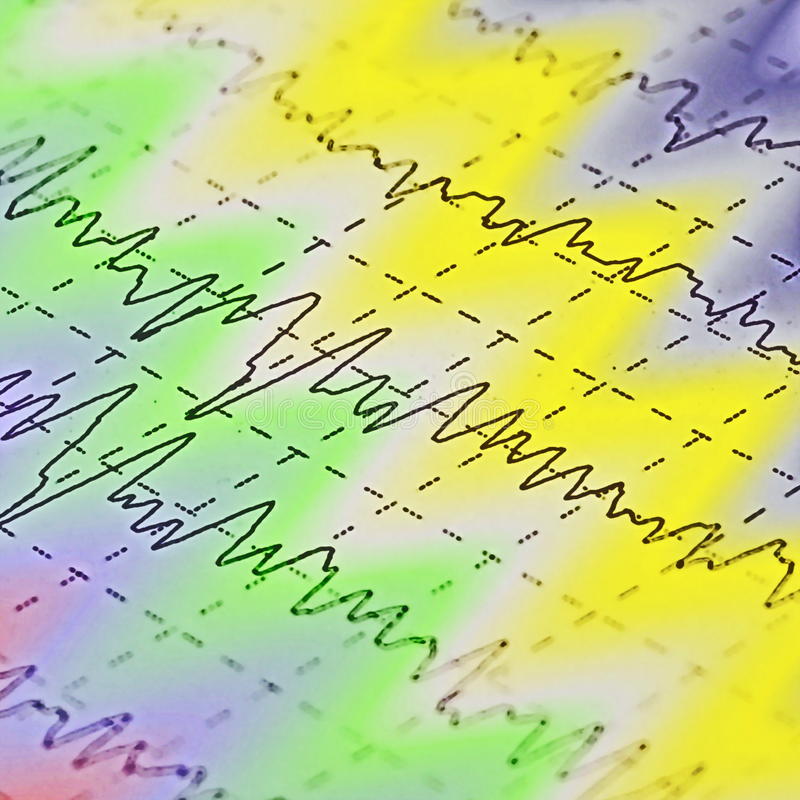
- Дельта-волны с частотой до 3 герц во время расшифровки ЭЭГ при эпилепсии могут означать норму у малыша до одного года. Частично показатель сохраняется до 7 лет. У взрослых они фиксируются во время сна.
- Тета-ритм с частотой до 7 колебаний в секунду в норме встречается у детей от года и до 6 лет, постепенно замещаясь альфа-волнами по мере взросления. У взрослых они наблюдаются во время сна.
Как меняются показатели ЭЭГ с возрастом?
У младенцев в первые месяцы после рождения при расшифровке анализа преобладают медленные дельта- и тета-волны. Но ближе к первому году альфа-волны становятся более активными и к 9 годам преобладающими.
Полностью картина ЭЭГ, которая характерна взрослому человеку, формируется к 16 годам и сохраняется в стабильном состоянии до 50 лет. По мере старения организма альфа-волны уже не так доминируют, как ранее, и к 60 годам в норме ЭЭГ как у детского организма.
Расшифровка анализа
Перед тем как ответить на вопрос, что делать при эпилепсии, нужно точно расшифровать данные ЭЭГ. Данные исследования отображаются на мониторе или на бумаге в виде графических кривых, которые сможет расшифровать только опытный специалист. Анализ и заключение ЭЭГ при эпилепсии выдает врач нейрофизиолог, который при расшифровке берет во внимание возраст пациента, его жалобы, клиническую картину нарушений в организме и многие другие факторы, например наследственность.
Основные моменты расшифровки:
- Выясняется, какой из ритмов является основным, преобладающим у пациента.
- Внимательно изучается симметричность электрических потенциалов нервных клеток, которые регистрируются с левого и правого полушарий мозга.
- Внимательно проводится анализ патологических изменений, например дельта- и тета-волны у взрослого пациента в состоянии бодрствования.
- Проверяется регулярность и амплитуда ритмов.
- Выясняется пароксизмальная активность, когда на кривой выявляются острые волны, пики и скайк-волны.
- Если отсутствуют патологические изменения на фоновом ЭЭГ, то дополнительно проводят функциональные тесты, такие как гипервентиляция или фотостимуляция, повторная регистрация электрических потенциалов и расшифровка.
Какие наблюдаются изменения на ЭЭГ при эпилепсии?
Во время эпилептического приступа регистрация ЭЭГ позволяет зафиксировать высокоамплитудную активность в виде пик и острых волн. Вне приступа судорожная активность в мозге может никак не проявляться, поэтому, чтобы спровоцировать эпилептическую активность, используют различные пробы. Часто у пациентов наблюдается пароксизмальная активность в виде высоковольтных тета- и дельта-волн. Для длительной регистрации ЭЭГ разрешается использовать видеомониторинг, когда исследование проводится на протяжении длительного времени, в некоторых случаях до 8 часов, впоследствии специалист проводит расшифровку.
ЭЭГ позволяет не только определить местоположение очага болезни, но и распознать ее разновидность. Если все же диагноз подтвердится и на графике можно заметить яркие и ни с чем не схожие изменения, то описание ЭЭГ при эпилепсии будет содержать следующую информацию:
- волны с острыми углами, резко поднимающиеся и опускающиеся;
- ярко выраженные медленные волны с острыми углами;
- резкое повышение амплитуды на несколько единиц;
- во время тестирования на гипервентиляцию проявляется сужение и сильный спазм сосудов;
- во время фотостимуляции наблюдается не свойственная реакция на тест.
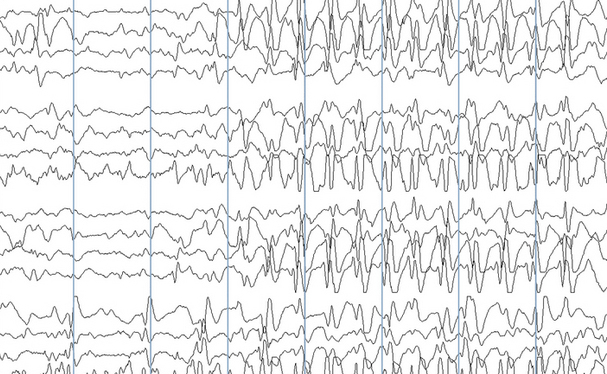
Если есть подозрение, что это действительно эпилепсия, то на контрольном исследовании тесты проводят в щадящем режиме, и все потому, что нагрузка может вызвать у пациента очередной эпилептический приступ.
Когда диагноз точно установлен, многие задаются вопросом о том, что делать при эпилепсии, как помочь такому пациенту.
Какие диагнозы еще выявляет ЭЭГ?
После прохождения обследования неврологи часто диагностируют у детей и взрослых не только эпилепсию, но и другие недуги. Среди распространенных болезней выделить можно такие:
- новообразование в головном мозге различной этиологии, причина которого не выяснена;
- черепно-мозговая травма;
- воспалительный процесс, одновременно поразивший оболочки мозга и мозговое вещество, причиной подобного состояния может стать инфекция;
- аномальное скопление жидкости в структурах мозга, часто эта патология бывает врожденной, возможно беременная женщина не прошла обязательные скрининги или же этот недуг развился вследствие травмы, которую малыш получил во время родов;
- хроническое заболевание, затронувшее психическое и нервное состояние с характерными приступами − эпилепсия, провоцирующими факторами может стать наследственность, родовые травмы, инфекции, неправильное поведение матери во время беременности;
- кровоизлияние в мозг вследствие разрыва сосудов, состояние может спровоцировать высокое артериальное давление, травмы головы, закупорка сосудов холестериновыми бляшками;
- ДЦП;
- лунатизм, сомнамбулизм.
Заболеваний может быть выявлено много, поэтому, если вдруг ЭЭГ не показывает эпилепсию, но приступы есть, доктор назначает другие виды исследований. Только так можно исключить другие патологии и поставить более точный диагноз.
Лечение эпилепсии
Если у человека наблюдаются судорожные приступы, то в первую очередь необходимо обратиться за консультацией к доктору, только он сможет назначить комплексное обследование и подберет терапию. В первую очередь больному назначают пройти ЭЭГ, и тут многие пациенты задаются вопросом о том, эпилептическая активность всегда ли эпилепсия. На ЭЭГ активность могут показать и другие заболевания, затронувшие нервную систему, поэтому важно, чтобы расшифровку проводил доктор, который точно распознает признаки той или иной болезни.
Эпилепсия − это патология хронического характера, которая изучается уже не один десяток лет. Точно ответить на вопрос о том, передается ли эпилепсия по наследству, приобретается вследствие посторонних факторов или это сбой на генетическом уровне, произошедший в утробе матери, невозможно.
Но одно можно сказать, вылечить болезнь нельзя, можно только достичь стойкой ремиссии, если подобрать правильную схему лечения. Были зафиксированы случаи, когда у пациентов при своевременно начатом лечении наблюдалось значительное улучшение и приступы долгое время не давали о себе знать или проходили без вреда для человека.
Лечение основано на том, чтобы пациент постоянно принимал таблетки от эпилепсии. Если у пациента наблюдаются парциальные припадки, то используют такие препараты:
- Вальпроаты, в числе которых "Вальпарин", "Конвулекс", "Депакин Хроно".
- Производные карбоксамида: "Тимонил", "Финлепсин", "Зептол".
- Фенобарбитал: "Люминал".
- Фенитоиновое средство: "Дифенин".

Схема лечения для каждого человека подбирается индивидуально в зависимости от его состояния и формы недуга:
- Удобнее использовать препараты, которые оказывают длительное воздействие. Их принимают 1 или 2 раза в сутки.
- Если пациент во время приступа теряет сознание, то ему дополнительно к основному лечению рекомендуют "Этосуксимид".
- Доказали на практике свой эффект новые препараты, такие как "Тиагабин" и "Ламотриджин". Поэтому пациентам в последнее время назначают именно их.
Ответить на главный вопрос, интересующий многих пациентов, у которых выявлена болезнь, о том, передается ли эпилепсия по наследству, однозначно нельзя. У некоторых больных после опроса в роду были выявлены родственники с таким недугом, а у других нет. Бывают сопутствующие факторы, которые играют свою роль и провоцируют развитие болезни даже у тех, у кого в роду и не было родных с этой болезнью.
Важно вовремя обращать внимание на свои симптомы и у родных, обращаться за помощью, тогда можно избежать последствий и усугубления состояния.
Читайте также:


