Приступ эпилепсии с двигательным автоматизмом
Различить эти два автоматизма клинически часто невозможно. Относительное значение могут иметь следующие моменты:
1) при абсансе автоматизмов двигательные проявления часто более элементарны: непроизвольные движения губ, языка, потирание рук, отряхивание, одергивание одежды и пр. При височных приступах обычны: жевание, глотание, облизывание, чмоканье или координированная двигательная активность;
2) длительность приступа при абсансе обычно меньше, чем височного эпилептического автоматизма (секунды, максимум десятки секунд);
3) сознание при абсансах угнетено в большинстве случаев более значительно, нежели, при височных эпилептических пароксизмах;
4) височный автоматизм часто начинается или сопровождается яркими вегетативно-висцеральными симптомами или феноменами, включающими расстройства восприятия с выраженными чертами дереализации или деперсонализации.
Важную роль в диагностике играют данные электроэнцефалографии. Так, наличие пароксизмов генерализованных симметричных и синхронных разрядов частотой 3 в секунду и близкой к ней помогает диагностировать абсанс. Однако и данный признак не имеет абсолютной надежности.
Это связано с тем, что, с одной стороны, абсанс может проявляться иными ЭЭГ-феноменами, в частности эпилептическим ритмом вовлечения, а с другой — генерализованным синхронным симметричным разрядам 3 в секунду или близкой частоты могут предшествовать выраженные фокальные изменения на ЭЭГ, указывающие на наличие височного или лобно-височиого очага.
Возвращаясь к клинической картине сложных парциальных припадков с автоматизмами при ВЭ, следует напомнить, что А. V. Escueto и соавт. (1971) различают две нх формы.
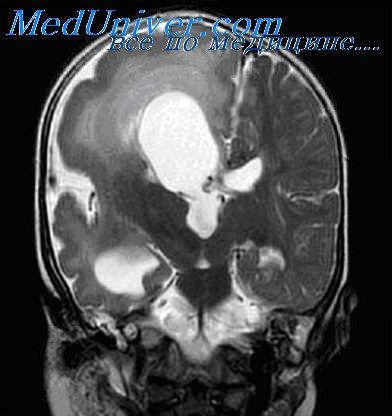
При первой, наиболее частой, в начальной фазе приступа, длящейся около 15 с, наблюдаются обездвиженность больного, отсутствие реакции иа внешние стимулы. В следующей фазе припадка проявляются автоматизмы (жевание, глотание и др.) длительностью от 10 до 60 с. В заключительной фазе приступа степень нарушения сознания менее глубока (больной может реагировать на окружающее), и автоматизмы прерываются паузами. По-видимому, эта фаза может включать и постпароксизмальные расстройства.
Второй тип припадков авторы определяют как реактивный автоматизм, поскольку стереотипный моторный ответ координируется и достаточен для осуществления больным намеренных действий, выполняемых, однако, на фоне расстроенного сознания.
Исследованиями с применением долгосрочных погружных электродов установлена корреляция ряда клинических проявлений височной эпилепсии и топики очага. Больным с эпилептическими очагами в амигдалярном комплексе свойственны припадки с обонятельными, вкусовыми, вегетативно-висцеральными нарушениями, которые являются основными в клинической картине, а также с относительно элементарными пароксизмами. Последние в отличие от автоматизма абсансов или послеприпадочных автоматизмов, связанных с изменением уровня сознания, обусловлены прежде всего прямой активацией эпилептическими разрядами структур, реализующих моторные (часто и другие) компоненты таких актов, как пищевой, оборонительный, половой.
Для очагов, располагающихся в гиппокампе, особенно характерны расстройства восприятия, по-видимому, связанные с дисмнестическими процессами, — иллюзорные и в особенности галлюцинаторные пароксизмы, вплоть до сноподобиых состояний Джексона. Нередки собственно дисмиестические припадки в виде приступов амнезии или навязчивых воспоминаний.
Автоматизмы обычно имеют более сложный характер и имитируют произвольную упорядоченную деятельность, хотя в дальнейшем полностью амиезируются. Значительное влияние на клинику пароксизмальных проявлений оказывает латерализация эпилептического очага, о чем говорилось выше.

Еще со времен древней шумерской цивилизации постановка диагноза эпилепсии и понимание ее, как заболевания осуществлялась путем детального описания эпилептических приступов. На основе тщательного описания клинических проявлений приступов, врачи классифицировали и выделяли различные формы эпилепсии. С модернизацией медицины, в помощь эпилептологам, в области диагностики разрабатываются новейшие технологии (МРТ, ЭЭГ, ПЭТ, ОФЭКТ, МЭГ и др.), но, тем не менее, значимость тщательного анализа и оценки клинических проявлений приступа (семиотики) для постановки наиболее точного и правильного диагноза нисколько не утрачена. В частности в предхирургическом обследовании анализ семиотики эпилептических приступов является одной из наиважнейших его составляющих. В связи с чем, врачи всегда желают увидеть видеозапись эпизодов, зарегистрированных на видеокамеру в домашних условиях, либо при видео-ЭЭГ. Очень высока значимость и информативность каждой мельчайшей детали в клинических (внешних) проявлениях пароксизма, они дают возможность предположить зону инициации (начала) приступов, а в отдельных случаях и выявить неэпилептические пароксизмы. На сегодняшний день высокоинформативным считается видео-ЭЭГ мониторинг, позволяющий провести видео-анализ внешних проявлений пароксизмальных эпизодов, и оценить синхронно зарегистрированную биоэлектрическую активность головного мозга.
По классификации Международной Противоэпилептической Лиги (2014) эпилептические приступы подразделяются на генерализованные, фокальные, специфические и неклассифицируемые пароксизмальные события.
Существует также семиологическая классификация эпилептических приступов (Ludersetal., 1998), согласно которой принято описывать уровни нарушения сознания во время приступов, а также кинематику моторных проявлений и приступные феномены в сенсорной и вегетативной сферах.
Классификация эпилептических приступов:
· Сенсорная: соматосенсорные, зрительные, слуховые, обонятельные, вкусовые, абдоминальные, вегетативные и психические феномены.
· Психическая (аффективные, мнемоническая, галлюцинаторная, иллюзорная).
· Моторные проявления подразделяются на простые и комплексные:
o К простым моторным приступам относят: миоклонические, тонико-клонические, тонические, клонические, версивные и эпилептические спазмы.
o Комплексные моторные приступы – гипермоторные, аутомоторные и геластические (или дакристические) приступы.
Среди фокальных моторных приступов выделяют также:
o Фокальные, с вторичной генерализацией.
o Фокальная продолженная эпилепсия.
2. Диалептические состояния - изолированные нарушения сознания. Могут наблюдаться:
· при атипичных абсансах частота генерализованных разрядов менее 3 Гц.
· при фокальных височных или лобных приступах, с наличием на иктальной ЭЭГ соответствующего фокального ЭЭГ-паттерна.
3. Тонические приступы – генерализованные приступы с билатеральным повышением мышечного тонуса конечностей, длительностью от нескольких секунд до нескольких минут.
4. Атонические приступы – характеризуются внезапным падением или снижением мышечного тонуса без видимых предшествующих тонических или миоклонических компонентов.
5. Миоклонические приступы подразделяются на:
· Активный миоклонус – приступы, проявляющиеся одиночными или множественными короткими мышечными сокращениями.
· Негативный миоклонус – представляет собой приступ с коротким прерыванием тонической мышечной активности, продолжительностью менее чем 500 мс. Состоит из двух компонентов: 1- резкое нарушение постурального тонуса по градиенту тяжести (короткая атония) 2- произвольным приведением в исходное положение. Может возникать изолированно или сериями (каскадный миоклонус).
· Миоклонически-астатические – приступы, в структуре которых выделяют две составляющих: миоклонии (одиночные или множественные), с последующей атонией, приводящей к падению (при вертикальном положении тела).
Специфические типы приступов:
6. Акинетические приступы –характеризуются невозможностью выполнять произвольные целенаправленные движения. Сознание, как правило, при этих типах приступов сохранено. Источником таких приступов являются негативные моторные зоны, находящиеся кпереди от дополнительной моторной зоны лобных долей.
7. Афатические приступы – характеризуются невозможностью воспроизводить или понимать речь, как правило, возникают за счет активации корковых речевых зон доминатного полушария.
У пациентов с фармакорезистентными формами эпилепсии, являющихся кандидатами для хирургического лечения, при анализе семиотики приступов особо значимыми являются латерализационные и локализационные симптомы. Локализационные симптомы дают возможность предположить зону инициации приступа, латерализационные же — определить полушарие, из которого генерируется приступ.
Для идентификации данных феноменов необходимо детальное описание семиотики приступа. Особое внимание стоит уделять аурам, поскольку они являются первыми начальными проявлениями парциальных приступов.
Выделяют следующие локализационные феномены для аур:
Зрительные ауры представляют собой простые галлюцинации в виде мерцающих или мигающих огней, ярких или темных пятен, или других форм и фигур, скотомы или амавроза. Более сложные галлюцинации в виде видений или образов считаются психическими аурами. Зрительные ауры являются следствием поражения затылочной доли.
Слуховая аура включает в себя такие элементарные звуки как жужжание, звон и др. Возникают при поражении слуховой коры на латеральной поверхности верхней височной извилины и извилинах Гешля. Более сложные слуховые галлюцинации – голоса, считаются эмпирическими приступами и развиваются при поражении височной ассоциативной коры.
Обонятельные ауры характеризуется ощущением неприятного запаха. Их наличие может свидетельствовать об инициации приступов из медиальных отделов височной доли или орбитального кортекса лобной доли.
Вкусовая аура проявляется ощущением кислого, горького, соленого, сладкого или металлического вкусов. Она бывает при поражении у пациентов с височной и, реже, лобной эпилепсией.
Абдоминальная аура ощущается в виде восходящего дискомфорта от верхней части живота к груди и горлу. Возникает при поражении медиальных отделов височной доли, часто - инсулы.
Вегетативная аура проявляется в виде гипергидроза, тахикардии, тахипное. В отсутствии моторных проявлений, при таких типах ауры, эпилептическая активность может быть в базальных отделах лобной доли, передней части поясной извилины. Иктальная тахикардия — признак поражения височной доли, но необходимо отметить, что тахикардия и гипергидроз могут быть и проявлением обычной физиологической реакции организма в начале приступа. В случае приступа лишь с вегетативной симптоматикой, на ЭЭГ появляется иктальный паттерн приступа.
Психическая аура – искаженное восприятие внешнего или внутреннего мира,включает в себя аффективные, мнемонические (память) явления или субъективное восприятие, такое как деперсонализация или галлюцинации. Они могут появляться изолированно или в комбинации. Свидетельствуют об активации височной ассоциативной коры.
· Аффективные ауры – для них характерны такие ощущения, как страх, депрессия, радость и гнев.
· Галлюцинаторная аура характеризуется сложным ощущением, включающим в себя визуальную (напр. сформированные образы), слуховые (голоса) или другие компоненты, без изменения сознания. Сенсорные феномены могут сопровождаться с эмоциями или интерпретацией, напр., может восприниматься, как преследование.
· Иллюзорная аура характеризуется измененным восприятием размеров и (или) формы своего тела, отдельных его частей и окружающего, включая зрительные, слуховые, соматосенсорные, обонятельные и/или вкусовые явления, без нарушения сознания.
Латерализационные симптомы (см. также таблицу 1):
· Унилатеральные иктальные клонии или иктальная дистония предполагают вовлеченность контрлатерального полушария.
· Ранняя непроизвольная версия головы – контрлатеральное полушарие.
· Иктальная речь – недоминантное полушарие*.
· Иктальная афазия – доминантное полушарие**.
· Постиктальная дисфазия – доминантное полушарие**.
· Неизмененное сознание в течение иктальных автоматизмов – недоминантое полушарие*.
· Постиктальное потирание носа – ипсилатеральное полушарие, руке потирающей нос.
· Унилатеральное морганием глазом – ипсилатеральное полушарие относительно к моргающему глазу.
· Иктальная рвота и позывы на мочеиспускание – недоминантное полушарие*.
* – преимущественно правое полушарие
** – преимущественно левое полушарие
· Первичная моторная кора – локальные (тонические или миоклонические) приступы. Они могут иметь черты Джексоновского марша, в виде унилатеральных конвульсий начинающихся в одной мышечной группе с систематическим распространением на соседние группы мышц, что отражает распространение иктальной активности через моторную кору в соответствии с гомункулом.
· Первичная сенсорная кора – могут быть изолированные сенсорные ощущения, например, унилатеральное покалывание, или в сочетании с моторными проявлениями. Могут реализовываться в атонические приступы.
· Дополнительная сенсомоторная кора - приступы характеризуются внезапным появлением асимметричной тонической позы, длительностью до 10-40 секунд с минимальной постиктальной дезориентацией. Асимметричная поза верхних конечностей получается, вследствие разгибания руки противоположной пораженному полушарию и сгибания ипсилатеральной руки. Громкая вокализация или невозможность говорить может быть в начале приступа. Голова и глаза часто поворачиваются контралатерально пораженному полушарию.
· Орбитофронтальная кора – дискогнитивные ощущения, повторяющиеся жестовые автоматизмы, обонятельные галлюцинации, иллюзии и возможные вегетативные проявления.
· Полюсно-лобная (префронтальная) кора - приступы могут характеризоваться непроизвольными мыслями, дискогнитивными ощущениями, начальной ипсилатеральной версией головы и девиацией глаз с возможным переходом девиации на противоположную сторону, вегетативными проявлениями и аксиальными приступами с резкими падениями.
· Dorzolateral'naa lobnaa кора - в доминирующем полушарии, razvivaetsa доступа в пределах или вблизи зоны Брока и может proavlaetsa afaziej или disfaziej пациента. Наблюдается чаще всего у нас, toniceskij подход с противоположной версии deviaciej головы и глаз. Может быть Описаны "neproizvol'nye мыслей и действий"
· Цингулярная кора - приступы характеризуются жестовыми автоматизмами с нарушением сознания, аффективными и вегетативными проявлениями. Также могут быть геластические автоматизмы.
· Лобно-теменной оперкулюм - приступы характеризуются клоническими движениями лица (рот и язык), которые могут быть односторонними, гортанными симптомами, глотательными или жевательными движениями и гиперсаливацией. Часто отмечаются вкусовые галлюцинации.
Специфичными являются латерализационные симптомы, в зависимости от начала приступа из доминантного или недоминантного полушария. Наличие во время приступа речи, плевков, рвоты, позывов к мочеиспусканию и автоматизмов, при сохранном сознании, предполагает зону инициации приступа в недоминирующей височной доле. Постприступное нарушение речи, особенно длительное, предполагает височную эпилепсию доминантного полушария. Дистония в кисти - латерализационный симптом, свидетельствующий о поражении контралатерального полушария. Жестовые и манипуляционные автоматизмы – ипсилатерального полушария.
· Неокортикальные приступы могут начинаться со зрительной, слуховой, иллюзорной ауры или ощущения головокружения. Слуховая аура обычно ощущается в виде жужжания или звона. Если аура только в одном ухе она предполагает зону инициации приступа в контрлатеральном полушарии. В отличие от приступов мезиальной височной доли, неокортикальные - менее продолжительны, поскольку аура длится не долго, и нарушение сознания наступает быстрее. Неокортикальные височные приступы могут распространяться, и развитие двусторонних конвульсий наблюдается чаще, чем при приступах мезиальной височной доли.
2) Теменные – зону инициации приступов в теменной доле диагностировать сложно, особенно у детей, поскольку приступы носят субъективный характер. Отмечаются парестезии, дезориентация, сложные зрительные галлюцинации, зрительные иллюзии и головокружение и нарушения восприятия образа тела (соматические иллюзии). Угнетение и обеднение рецептивной речи может произойти с участием доминантного полушария. Могут быть ипсилатеральные или контралатеральные ротаторные движения тела. Часто происходит дельнейшее развитие приступа с вовлечением соседних долей.
· Приступы первичной сенсорной зоны (постцентральная извилина) представляют собой контралатеральную (редко ипсилатеральную или двустороннюю) сенсорную ауру чаще всего, в виде парестезий (покалывание, онемение, щекотание, ползание мурашек). Сенсорные ощущения могут распространяться последовательно вдоль тела, по типу Джексоновского марша. Менее распространенные сенсорные ауры в виде боли и теплового восприятия (например, ощущения жжения или холода).
· Недоминантные теменные приступы - характерно искажения восприятия образа тела с чувством передвижения (например, плавающие) или измененного положения в неподвижной конечности (например, вращательные движения). Соматические иллюзии, такие как макросоматогнозия, микросоматогнозия или асоматогнозия, или удлиненные (hyperschematica) или укороченные (hyposchematica) конечности.
· Приступы теменно-затылочной области проявляются в виде зрительных иллюзий включающих макропсию (объекты в разделе поля зрения кажутся больше) или микропсию (предметы кажутся меньше). Можно увидеть версию глаз (обычно контралатеральной) или эпилептический нистагм. Если отмечается нистагм, то, как правило, до приступа с быстрым компонентом в сторону контралатерального полушария и с медленным компонентом обратно в ипсилатеральную сторону. Движения глаз, как правило, происходят с сохранением осознания, и могут сопровождаться версией головы или туловища. Также могут сопровождаться сложными зрительными галлюцинациями.
· Приступы парацентральной дольки, возникающие в недоминантном полушарии, могут характеризоваться сексуальными ощущениями, затрагивающими гениталии. Последующая фаза приступа может сопровождаться поведением сексуального характера.
· Приступы доминантного теменно-височного региона - могут быть характерны языковые нарушения с трудностями чтения, вычисления и записи.
· Приступы лобно-теменного оперкулюма характеризуются клониями мышц лица (рот, язык), которые могут быть односторонними, гортанными симптомами, трудностями артикуляции, глотания, жевательных движений и гиперсаливацией. Вкусовые галлюцинации встречаются часто.
Затылочные – приступы проявляются зрительными аурами, которые носят субъективный характер. Глазодвигательные проявления могут быть в виде непроизвольного закрывания глаз, трепетания век, девиации глазных яблок и нистагма.
· Приступы первичной зрительной коры - элементарные зрительные ауры, они могут быть в виде положительных явлений (обычно разноцветные фигуры, такие как круги, вспышки), или негативных явлений (скотомы, амавроза). Двусторонняя потеря зрения может быть в виде выключения восприятия черного или белого. Визуальная аура возникает в поле зрения контрлатеральном пораженному полушарию. Во время приступа человек может рассматривать и искать в том направлении поля зрения, где появляются положительные зрительные феномены. Зрительная аура при эпилепсии обычно короткая (

Симптоматическая эпилепсия – это болезнь, которую вызывает органическое поражение мозга человека (опухоли, кисты, последствия ушиба, инсульта, а также перинатального поражения мозга).
Симптоматическая эпилепсия, симптомы и приступы
Клиническая картина заболевания характеризуется фокальными приступами (их вид зависит от места нахождения очага поражения) и вторично-генерализованными приступами.
Случается, что проведение МРТ не помогает обнаружить патологический очаг заболевания, однако пациент испытывает приступы, соответствующие симптоматической эпилепсии, и считается, что он заболевает предположительно-симптоматической эпилепсией.
Фокальные приступы при симптоматической эпилепсии бывают простые (не нарушающие сознание) и сложные (нарушающие сознание). Этот вид эпилепсии может поразить человека любого возраста.
- приступы двигательного характера сопровождаются клоническими сокращениями мышц лица, руки и ноги только с одной стороны;
- приступы из дополнительной моторной коры, приводящий к внезапному напряжению конечностей (они могут приводиться к туловищу, больной выкрикивает что-то несвязное);
- приступы оперкулярного характера, сопровождающиеся жеванием, слюнотечением, причмокиванием, заведением глаз;
- приступы адверсивного характера с поворотом глаз и головы в сторону;
- приступы сложного парциального характера, их сопровождают двигательные автоматизмы, обонятельные галлюцинации, вегетативные нарушения.

Фокальные приступы длятся несколько секунд или минут, потом они прекращаются или же переходят в генерализованный приступ.
Если у пациента наблюдается височная эпилепсия, то приступы полиморфны, приходящие вместе с простыми слуховыми галлюцинациями – периодически появляющимся шумом, гулом или писком в ухе.
Кроме того, часты вкусовые или обонятельные галлюцинации с запахом жжёной резины, бензина или краски, иллюзии с искажённым восприятием реальности (пациенту кажется, что предметы выглядят нереалистично большими, маленькими или они диспропорциональны).
Некоторые заболевшие ощущают дежа-вю, у других приступы сопровождаются стереотипными вегетативными нарушениями – например, приступ амижара, потливости, тошноты, сердцебиения, боли в животе.
Полиморфные приступы при височной эпилепсии сопровождаются также сумеречными или сноподобными состояниями с нарушением восприятия действительности. Больной не помнит, какие действия совершал.
Приступы в основном длительные, например, пациент в сноподобном состоянии проходит большое расстояние и после того, как приступ проходит, обнаруживает себя где-то в неизвестном ему месте.
Кроме того, пациент может впадать в тоскливо-злобное состояние или, напротив, чувствовать эйфорию – так проявляются приступы дисфории. К слову, князь Мышкин страдал именно от таких приступов.
Теменная эпилепсия обычно сопровождается застывшим взглядом, замиранием, нарушением сознания – так проявляют себя задние теменные приступы.
В свою очередь, передние теменные приступы характеризуются онемением или парестезией на каких-либо участках тела, а нижние теменные приступы – головокружением и дезориентацией.

Во время приступа затылочной эпилепсии выпадают поля зрения или наступают простые зрительные галлюцинации (с кругами, линиями, цветными пятнами), моргание, подёргивание глазных яблок.
Симптоматическая эпилепсия отличается частыми приступами. Если их не лечить, то частота возрастёт и будет влиять на когнитивные функции организма пациента.
Неврологический осмотр может выявить очаговую неврологическую симптоматику, соответствующую расположению источника приступа. ЭЭГ в основном показывает локализацию стойкого очага эпилептической активности, который обнаруживается в период между приступами.
КТ и МРТ покажут наличие очагового поражения мозга (опухоли, кисты, рубцовой ткани), или различные изменения, например, смазанность границ серого и белого вещества, гиппокампальный склероз.
Лечение назначается после повторного приступа и начинается с Карбамазепина или Вальпроата. Если эффект отсутствует, то через месяц нужно перейти к принятию добавочных препаратов, таких как Топирамат, Ламотриджин и Леветирацетам.

Специальность: Невролог, Эпилептолог, Врач функциональной диагностики Стаж 15 лет / Врач первой категории.
Эпилепсия – это полиэтиологическое заболевание, характеризующиеся повторными эпилептическими припадками (стереотипное нарушение поведения, которое подтверждается электроэнцефалографическими изменениями). Частота случаев заболеваний в год в мировом масштабе составляет 0,04%, при этом отмечаются колебания в разные периоды жизни: в раннем детском возрасте заболевают 9 человек из 10 000, в среднем – 2 человека, а после 60 лет – 6 человек из 10 000. Каждый 150-й человек страдает эпилептической болезнью, у 20%-30% из них это состояние сопровождает их всю жизнь.
Описание
Согласно МКБ 10, симптоматическая эпилепсия делится на генерализованную и те формы, в которых локализован очаг патологического возбуждения. Первая группа состоит из синдрома Веста, синдрома Леннокса-Гасто, эпилепсии с миоклоническим-астатическим приступом и эпилепсии с преобладанием миоклонического абсанса.
Ко вторым относят синдром Кожевникова, приступы и формы эпилепсии с известной локализацией эпилептического очага (лобная, височная, теменная, затылочная).
Этиология заболевания
Широко распространенной причиной возникновения симптоматической эпилепсии считаются черепно-мозговые травмы. Выяснено, что сроки давности получения повреждения не имеют никакого значения, а это значит, что приступы могут дебютировать даже через продолжительное время. Среди детей симптоматическая эпилепсия может выявляться как следствие родовых повреждений центральной нервной системы, внутриутробного инфицирования плода, врожденных аномалий развития. Опухоли мозга считаются одной из частых причин диагностирования эпилепсии во взрослом возрасте.
По данным исследования выявлено, что чаще всего эпилептоидный очаг располагался во фронтально-теменной области коры головного мозга. Но возможно и формирование одновременно нескольких участков патологического возбуждения одномоментно в нескольких долях головного мозга.
Формы заболевания с локализованным поражением мозга
Симптоматическая парциальная эпилепсия с четко локализованным очагом относится к наиболее распространенному типу. Для определения места патологических импульсов используют электроэнцефалограмму, а для определения размера и формы – магнитно-резонансную томографию. Но, к сожалению, МРТ не визуализирует очаг в тех случаях, когда он имеет небольшие размеры. При отсутствии противопоказаний к хирургическим вмешательствам такой вид лечения применяется довольно успешно, а процент ремиссии составляет больше половины.

ЭЭГ больного К., с диагнозом: Симптоматическая эпилепсия, сложные парциальные припадки с вторичной генерализацией.
Височная и теменная локализация патологического очага.
Симптоматическая височная эпилепсия лучше поддается методам лечения, чем лобная. Ее характеризуют простые миоклонические приступы (так называемая аура) и сложные. Пациенты отмечают появление вкусовых или обонятельных галлюцинаций. Также нередко появляются жалобы на странный дискомфорт в области живота, который распространяется вверх.
Симптоматическая парциальная эпилепсия может возникать при расположении очага в затылочной доле. Манифестация заболевания возможна в любом возрасте. К клиническим проявлениям относят зрительные расстройства (галлюцинации, иллюзии, пароксизмальное поражение сетчатки, сужение полей зрения), глазодвигательные и вегетативные расстройства и ассоциативные проявления (акалькулия, анозогнозия, апраксия). Часто пациенты жалуются на головную боль, которая напоминает мигрень.
Синдром Кожевникова
Согласно МКБ это сложное, быстропрогрессирующее патологическое состояние мозга относится к особым эпилептическим синдромам. Причиной его являются инфекционные агенты. Оно проявляет себя при клоническими подергиваниями мышц руки, лица в сочетании с нарастающими нарушениями психических функций и параличом одной половины тела. Этиология заболевания на данный момент полностью не изучена. Предположительно он вирусной этиологии, однако, исследования крови и ликвора на предмет возбудителя не дали определенных результатов. Выделяют три основных причины возникновения патологического процесса: острые и хронические инфекционные заболевания, 
вызванные вирусами и аутоиммунное поражение клеток коры больших полушарий головного мозга.
Выделяют три стадии развития заболевания:
- Начинается с фокальных моторных приступов без нарушения сознания, которым предшествует соматосенсорная аура. Возможно возникновение преходящего гемипареза и появление миоклонических приступов с одной стороны. Частота регистрации приступов нарастает. Эта стадия длится от нескольких недель до нескольких месяцев;
- Приступы появляются все чаще и становятся более длительными. Гемимиоклонус захватывает все больше групп мышц. После приступа нередко выявляются симптомы выпадения, которые длятся довольно долгое время. Гемипарез из преходящего становится перманентным. Высшие интеллектуальные функции и речь ухудшаются, выпадают поля зрения. Нарушается чувствительность с противоположной от очага поражения стороны;
- На этой стадии неврологические расстройства прогрессируют, а количество приступов становится меньше. В четверти случаев появляются эндокринные нарушения: патологический набор массы тела, раннее половое созревание. Эта стадия наступает в течение трех лет.
При МРТ исследовании головного мозга визуализируются очаги гемиартрофии, которые обычно локализуются в височной области в виде локально расширенной сильвиева щели. ПЭТ информативно уже в начальной стадии. Наблюдается межприступная гипоперфузия и снижение метаболизма в пораженных участках.
К сожалению, этот вид эпилепсии относится к типам, которые устойчивы к лечению. Медикаментозная терапия носит больше симптоматический и поддерживающий характер. Этиотропного лечения не существует. Нейрохирургическое вмешательство считается единственным методом, который может существенно увеличить шансы пациента. Но это возможно только в самом дебюте заболевания. Послеоперационная ремиссия составляет 25-30%.
Генерализованные формы

Эпилепсия, при которой не повреждаются структуры головного мозга и которая имеет четкие специфические изменения нормальной энцефалограммы, называется генерализованной. Согласно МКБ 10 к ним относятся синдромы Веста и Леннокса-Гасто, эпилепсия с миоклоническим астатическим приступом и эпилепсия с миоклоническими абсансами. Причинами их возникновения являются родовые травмы, инфекционные заболевания, перенесенные матерью во время беременности TORCH-инфекции.
Синдром Леннокса-Гасто развивается у детей в раннем возрасте. Он проявляется разнообразными приступами, отличительными изменениями на электроэнцефалограмме и выраженными нарушениями таких важный функций как память, речь, внимание, координация. Лечение этого заболевания сложное и не всегда успешное.
Начало заболевания приходится на возраст от трех до пяти лет. Приступы отличаются высоким полиморфизмом, наиболее частым сочетанием считаются тонические аксиальные, атипичные абсансы и падения в сочетании с эпилептическим статусом; большинство припадков возникает в ранние часы после пробуждения. Патогномоничный признак синдрома – нарушение памяти и высших мозговых функций. Снижается способность к восприятию и запоминанию нового материала. Прогноз чаще неблагоприятный, но при своевременном хирургическом вмешательстве и адекватно проведенном медикаментозном лечение возможно улучшить состояние пациентов.
Эпилепсия с преобладанием миоклонически-астатических приступов диагностируется в небольшом проценте случаев. Болеет преимущественно мужской пол, и заболевание проявляет себя до наступления 12 месяцев от момента рождения. Наиболее распространенное начало заболевания — миоклонические судороги, которые затрагивают только одну половину тела с присоединением вегетативных расстройств и нарушения сознания. В остальных случаях возникают судороги на фоне повышения температуры тела.
Синдром Тиссарди или эпилепсия с миоклоническими абсансами соответственно МКБ относится к доброкачественным формам данной патологии. Это заболевание составляет всего лишь 1% среди всех генерализованных эпилепсий. Для него характерны приступы в виде коротких, толчкообразных подергиваний мыщц плечевого пояса и рук. Они симметричны и носят синхронный характер. Миоклонус мышц шеи проявляется в виде ритмичных кивательных движений. Лицевая мускулатура не участвует. Приступы длятся до одной минуты и возникают довольно часто. Провоцирующим фактором может быть гипервентиляция. Синдром Тиссарди относится к устойчивым к лечению формам. При применении вальпроевой кислоты в больших дозах стойкое улучшение состояния достигается у половины пациентов. Но из-за значительных интеллектуально-мнестических нарушений адаптация в социуме у этих пациентов представляет определенные сложности.
Диагностика

Диагностическим стандартом для выявления эпилепсии являются неврологический осмотр, электроэнцефалограмма и МРТ. Все остальные методы не обязательны и не особо информативны.
Из-за многообразия проявлений диагностика весьма затруднена. При неврологическом осмотре отмечаются признаки пирамидной недостаточности, координаторные нарушения (неустойчивость в позе Ромберга, невозможность выполнить пальце-носовую пробу, дихдиадохокинез). Снижается интеллект, затруднено выполнение тех логических задач, которые раньше пациент решал с легкостью.
Магнитно-резонансная томография важна для дифференциальной диагностики симптоматической эпилепсии с опухолями мозга, врожденными аномалиями строения, заболеваниями сосудов головы, кистами, рассеянным склерозом и другими патологическими состояниями.
На электроэнцефалограмме отмечаются изменения, которые спровоцированы эпилептической активностью. С ее помощью можно определить локализацию очага и форму эпилепсии.
Принципы терапии
Лечение предпочтительно начинать с монотерапии карбамазепином, при его неэффективности можно применять финлепсин, топамакс, депакин. Применение вальпроатов хорошо себя зарекомендовало при генерализованных приступах.
Динамика заболевания и результативность лечения зависит от вида и степени структурного повреждения головного мозга и возможного распространения патологического возбуждения в коре больших полушарий.
Читайте также:


