Анатомия верхнего гортанного нерва
Верхний гортанный нерв (п. laryngeus superior) отходит от нижнего узла блуждающего нерва, спускается вдоль внутренней сонной артерии, огибает её и наружную сонную артерию спереди. Проходит по боковой стенке глотки и у подъязычной кости делится на наружную ветвь (ramus externus), ин-нервирующую перстнещитовидную мышцу (т. cricothyroideus), и внутреннюю ветвь (ramus internus), вместе с верхней гортанной артерией (a. laryngea superior) прободающей щитоподъязычную мембрану (membrana thyrohyoidea) и иннервирующей слизистую оболочку гортани выше голосовой щели и слизистую оболочку корня языка. Основной ствол верхнего гортанного нерва находится на дне грушевидного углубления, где его пересекают для выключения чувствительной иннервации гортани при её туберкулёзных поражениях.
604 605
• Нижняя щитовидная артерия (a. thyroidea inferior) идёт вверх по передней поверхности передней лестничной мышцы (т. scalenus anterior), на уровне VI шейного позвонка поворачивает в медиальном направлении и, пройдя позади общей сонной артерии, подходит к задней поверхности доли щитовидной железы, куда и вступает своими ветвями (rami glandulares).
• Восходящая шейная артерия (a. cervicalis ascendens) направляется вверх по передней поверхности передней лестничной мышцы и мышцы, поднимающей лопатку, располагаясь медиальнее от диафрагмально-го нерва (п. phrenicus), кровоснабжает глубокие мышцы шеи.
• Поверхностная шейная артерия (a. cervicalis supetficialis) в поперечном направлении пересекает лестничные мышцы и плечевое сплетение над ключицей в пределах большой надключичной ямки (fossa supraclavicularis major).
• Надлопаточная артерия (a. suprascapularis) идёт в поперечном направлении вдоль ключицы и по ходу нижнего брюшка ло-паточно-подъязычной мышцы доходит до вырезки лопатки (incisura scapulae), перекидывается над верхней поперечной связкой лопатки (lig. transversum scapulae superius) и разветвляется в пределах подо-стной мышцы (т. infraspinatus).
Ветви второго отрезка.От второго отрезка подключичной артерии отходит рёберно-шей-ный ствол (truncus costocervicalis), направляющийся вверх по куполу плевры и делящийся на две конечные ветви.
• Глубокая шейная артерия (a. cervicalis profunda) направляется назад и проникает между I ребром и поперечным отростком VII шейного позвонка в заднюю область шеи и, поднимаясь вверх, разветвляется в пределах расположенных здесь мышц.
• Наивысшая межрёберная артерия (a. intercostalis supremo) огибает шейку I ребра и направляется к первому межребе-
рью, снабжаемому её кровью. Часто даёт ветвь и для второго межреберья. Ветвь третьего отрезка— поперечная артерия шеи (a. transversa colli) — отходит от верхней полуокружности подключичной артерии, проникает между стволами плечевого сплетения, идёт в поперечном направлении над ключицей и у наружного её конца делится на две конечные ветви.
• Поверхностная ветвь (ramus superficialis) идёт
вверх вдоль мышцы, поднимающей лопатку (т. levator scapulae).
• Глубокая ветвь (ramus profundus) спускается
вдоль медиального края лопатки (margo medialis scapulae) между ромбовидными и задней верхней зубчатой мышцами и разветвляется как в ромбовидных мышцах, так и в надостной мышце (т. supraspinatus). Имеет значение для развития окольного кровообращения на верхней конечности. Подключичная артерия у детей расположена низко и труднодоступна со стороны надключичной ямки.
Дата добавления: 2016-07-09 ; просмотров: 1639 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Иннервация гортани осуществляется посредством двух ветвей блуждающего нерва—верхнего гортанного нерва (n. laryngeus superior) и нижнего гортанного нерва (n. laryngeus inferior).
Верхний гортанный нерв отходит от блуждающего нерва немного ниже gangl. nodosum, а последний, как известно, образуется тотчас же по выходе блуждающего нерва пз полостя черепа. Уровень отхождения верхнего гортанного нерва от блуждающего примерно соответствует уровню II тонного позвонка.
Верхний гортанный нерв спускается вниз и кнутри позади внутренней и наружной сонных артерий, но впереди верхнего шейного симна тического узла (nodus lymphaticus cervicalis superior).
Нередко верхний гортанный нерв отходит от ствола блуждающего нерва несколькими стволами, но чаще всего двумя—чувств> ющим и двигательный. Чувствующий ствол более мощный по сравнению с двигательным. Иногда верхний гортанный нерв делится на две ветви перед щитоподъязычной мембраной. В этих случаях более мощная его ветвь (чувствующая) прободает щито-подъязычную мембрану, а более тонкая ветвь двигательная) направляется к нижнему сжимателю глотки (constrictor pharyngis inferior), а также к передней перстне-щитовидной мышце.
Внутренняя ветвь верхнего гортанного нерва прободает вместе с верхней гортанной веной щито-подъязычную мембрану и нижнезадней ее части и снабжает чувствительными нервами всю слизистую оболочку гортани и частично корня языка, за исключением переднего отдела гортани, соответственно углу щитовидного хряща, а также передних третей его пластинок в области двух нижних третей щитовидного хряща. В грушевидных ямках глотки имеются складки слизистой оболочки, которые образуются вследствие того, что под ними проходит внутренняя (чувствующая) ветвь верхнего гортанного нерва.
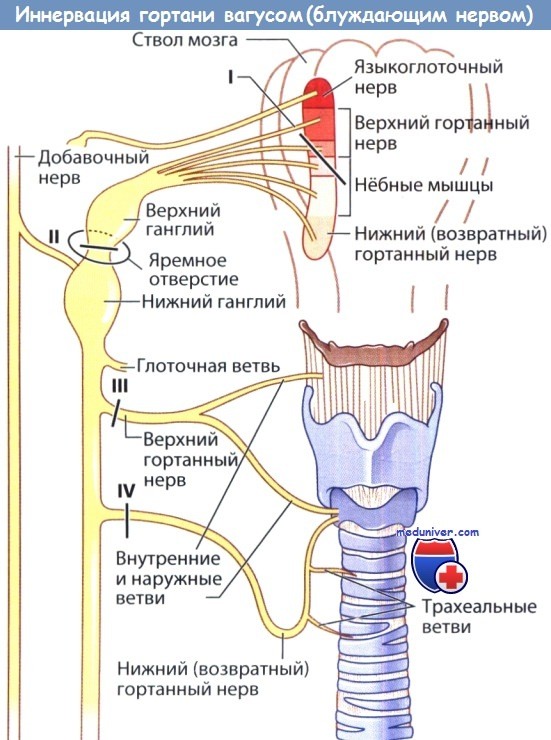
Блуждающий нерв и его ветви: места возможного поражения (I—VI) и его влияния на гортань.
Какой-либо строгой закономерности, определяющей положение парализованной голосовой складки, не существует, выявлена лишь тенденция:
I - поражение двойного ядра (кровоизлияние, опухоль) вызывает паралич голосовой складки в промежуточном и парамедианном положении;
II - перерыв на уровне яремного отверстия (опухоли основания черепа, аневризмы внутренней сонной артерии) над нижним узлом вызывает паралич верхнего и возвратного гортанных нервов.
Голосовая складка находится в промежуточном положении, мышцы мягкого нёба парализованы.
Локализация поражения на уровне яремного отверстия может вызвать также сопутствующий паралич языкоглоточного, добавочного и подъязычного нервов;
III - перерыв блуждающего нерва на уровне верхнего гортанного нерва (операции на сонной артерии) вызывает потерю тонуса перстнещитовидной мышцей и слабость голосовой складки;
IV - рассечение возвратного гортанного нерва (например, при операциях по поводу бронхогенного рака легкого, аневризмы аорты, заболеваний щитовидной железы) вызывает паралич голосовой складки с расположением ее в парамедианном положении.
Нижний гортанный нерв является конечной частью возвратной ветви блуждающего нерва. Слева блуждающий нерв, спускаясь в полость грудной клетки, ложится на переднюю поверхность аорты между левой общей сонной артерией (a. carotis communis sinistra) и левой подключичной артерией (a. subclavia sinistra).
Тотчас же под нижним краем дуги аорты блуждающий нерв отдает возвратную ветвь или возвратный нерв (n. recurrens sinuster), который огибает дугу аорты снизу и сзади и направляется вверх, причем он ложится в желобок между трахеей и пищеводом. К последним возвратный нерв отдает чувствующие и двигательные ветви (к мышцам пищевода) и подходит к гортани. На уровне нижнего края перстневидного хряща и далее кверху этот нерв носит название нижнего гортанного. К этому месту возвратный нерв успевает отдать почти все свои чувствующие волокна.
В нижнем гортанном нерве остается лишь небольшая чувствующая ветвь, которая иннервирует слизистую оболочку в области угла и двух передних третей пластинок щитовидного хряща ниже истинных голосовых складок. Двигательная часть нижнего гортанного нерва вступает в гортань кзади от сочленения малого рожка щитовидного хряща с дугой перстневидного и снабжает двигательными ветвями все внутренние мышцы гортани за исключением передней перстне-щитовидной мышцы, которая получает двигательную ветвь от верхнего гортанного нерва.
Правый возвратный нерв возникает после того, как блуждающий нерв ложится на переднюю поверхность правой подключичной артерии. Правый возвратный нерв огибает указанную артерию снизу и сзади и направляется косо вверх и кнутри, а затем также ложится в желобок между трахеей и пищеводом. Иногда, правый верхний гортанный нерв приходит в соприкосновение с куполом плевры правого легкого.
В остальном правый возвратный и нижний гортанный нервы идут и участвуют в иннервации гортани аналогично левому нижнему гортанному нерву. Следовательно, и верхний, и нижний гортанные нервы являются смешанными, но верхний—преимущественно чувствительный, а нижний— преимущественно двигательный.
Аннотация научной статьи по клинической медицине, автор научной работы — Цернеа К. Р., Феррас А. Р., Кордейро А. К.
The article gives a brief historical reference on the discovery and investigation of the superior laryngeal nerve, the anatomical and clinical exploration of its topography, physiology and pathophysiology, as well as main variants of the correlations of the external branch of the nerve and the superior thyroid artery. The importance of superior laryngeal nerve is shown in the voice-forming function of the larynx. The incidence and main methods of prevention of intraoperative lesions of the nerve are described. The authors consider the potentials of clinical and instrumental diagnostics, as well as the effectiveness of treatment of traumas of the exterior branch of the superior laryngeal nerve during surgery for diseases of the thyroid gland.
Похожие темы научных работ по клинической медицине , автор научной работы — Цернеа К. Р., Феррас А. Р., Кордейро А. К.
Applied anatomy of the superior laryngeal nerve and surgical prophylactics of its lesions
The article gives a brief historical reference on the discovery and investigation of the superior laryngeal nerve, the anatomical and clinical exploration of its topography, physiology and pathophysiology, as well as main variants of the correlations of the external branch of the nerve and the superior thyroid artery. The importance of superior laryngeal nerve is shown in the voice-forming function of the larynx. The incidence and main methods of prevention of intraoperative lesions of the nerve are described. The authors consider the potentials of clinical and instrumental diagnostics, as well as the effectiveness of treatment of traumas of the exterior branch of the superior laryngeal nerve during surgery for diseases of the thyroid gland.
хирургия органов эндокринной системы
К.Р.Цернеа, А.Р.Феррас, А.К.Кордейро
прикладная анатомия верхнего гортанного НЕРВА И хирургическая ПРОфИЛАКТИКА ЕГО повреждений
Отделение хирургии опухолей головы и шеи клиники Медицинского университета, г. Сан-Паулу, Бразилия
Ключевые слова: верхний гортанный нерв, анатомия, тиреоидэктомия.
Однако до начала XX в. хирургической важности ВГН уделялось мало внимания. Даже E.T.Kocher не уделил внимания этому нерву в своей книге, которая была краеугольным камнем
хирургии ЩЖ. В то время он уже имел персональный опыт 3333 тиреоидэктомий и за этот впечатляющий вклад в хирургию был награжден в 1909 г. Нобелевской премией в медицине. Он был первым хирургом, который получил эту награду.
R.Gregg в 1957 г. [7], несмотря на обширный личный опыт (8000 тиреоидэктомий), заявил, что он не знает наверняка ни как предотвратить, ни как распознать ятрогенное повреждение наружной ветви ВГН. Впоследствии ряд авторов стали рекомендовать мобилизацию верхнего полюса ЩЖ очень осторожно, чтобы нерв не попадал в лигатуру, накладываемую на верхние щитовидные сосуды. Некоторые исследователи описывают методы идентификации наружной ветви ВГН в ходе тиреоидэктомии. Одни авторы основывают свои методики идентификации только на визуальном выявлении нерва, другие пытаются применять некоторые формы электростимуляции, в основном когда хирург имеет дело со значительно увеличенной в размерах ЩЖ.
Анатомия. ВГН — одна из первых ветвей X черепного нерва. Он обычно отделяется от него в ganglium nodosum, в 4 см краниальнее бифуркации сонной артерии. Примерно на 1,5 см ниже ВГН делится на две ветви: внутреннюю и наружную (НВВГН). Последняя опускается дорсола-терально к сонным сосудам, затем пересекает их медиально, направляясь к гортани. Нерв обычно имеет ширину около 0,8 мм, и его общая длина варьирует от 8 до 8,9 см. В 1968 г. D.Moosman и M.DeWeese [16] определили стерно-щитовид-ноларингеальный треугольник, границами которого являются: медиально — нижний констриктор глотки и ПЩМ; кпереди — грудинощитовид-ная мышца; латерально — верхний полюс ЩЖ. Согласно их анатомическим исследованиям, включившим 200 диссекций на трупах, НВВГН неизменно впадает в гортань через этот треугольник.
Важность этого нерва в хирургии ЩЖ заключается в его близком соседстве с верхними щитовидными сосудами. В большинстве случаев НВВГН пересекает верхнюю щитовидную артерию и вену достаточно высоко от верхнего края верхнего полюса ЩЖ, будучи, по крайней мере теоретически, защищенным от хирургического повреждения. Однако при попытке воссоздать хирургические условия тиреоидэктомии в опытах на 24 трупах и лигировании верхней сосудистой ножки рядом с верхним полюсом доли в большинстве случаев нерв захватывается в лигатуру. D.Qader и соавт.
[4] и S.Lennquist и соавт. [14] отметили меньший теоретический риск (15 и 18% соответственно). Кроме того, авторы отметили, что только 80% ВГН могли быть идентифицированы в ходе тирео-идэктомии, потому что в оставшихся 20% случаев нерв располагался среди мышечных волокон нижнего констриктора глотки.
В 1992 г. мы [2] предложили хирургическую анатомическую классификацию НВВГН, основанную на взаимоотношениях между нервами, верхними щитовидными сосудами и верхними полюсами долей ЩЖ, учитывая потенциальный риск повреждения нервов в ходе тиреоидэктомий.
Тип 1: нерв пересекает верхние сосуды ЩЖ на расстоянии 1 см или более выше горизонтальной плоскости, проходящей через верхний край верхнего полюса доли ЩЖ.
Тип 2а: нерв пересекает верхние сосуды менее чем на 1 см выше упомянутой горизонтальной плоскости.
Тип 2б: нерв проходит ниже указанной плоскости.
Очевидно, что при типе 2б резко возрастает опасность ятрогенного повреждения нерва. При изучении анатомических препаратов 20% НВВГН были такого типа. В клинической работе мы наблюдали 14% нервов типа 2б, если ЩЖ имела нормальные размеры или была слегка увеличенной. К счастью, тип 1 нерва был основным (60% — в анатомических сериях и 68% — в клиническом материале).
В 1998 г. A.Kierner и соавт. [11] опубликовали подобную классификацию, добавив четвертую категорию, в которой НВВГН проходила дорсаль-но по отношению к верхней сосудистой ножке ЩЖ, что делало его идентификацию затруднительной. Авторы обнаружили такие анатомические взаимоотношения в 13% всех наблюдений. Кроме того, по их данным, тип 1 нерва встретился гораздо реже (42%), чем описали мы в наших двух сериях.
Хирургическая техника. Мобилизация верхнего полюса ЩЖ необходима при большинстве операций на этом органе. Диссекция этой анатомической области не нужна только при истмусэктомии и энуклеации узла. Некоторые авторы предпочитают начинать тиреоидэктомию с мобилизации верхнего полюса; другие — предпочитают выполнять ее в качестве финального шага. Для облегчения мобилизации целесообразно лигирование средней щитовидной вены. Настоятельно рекомендуется полное обнажение грудинощитовидно-гортанного треугольника перед наложением любых лигатур. Если доля ЩЖ нормального размера или увеличена незначительно, то полное пересечение коротких мышц не обязательно. Однако в большинстве случаев частичное пересечение грудинощитовидной мышцы каутером может улучшить доступ к сосудам верхнего полюса ЩЖ.
Верхние щитовидный сосуды обычно делятся на три ветви, которые охватывают верхний полюс доли ЩЖ: две — располагаются спереди и одна — уходит дорсально. Обязательным является раздельное лигирование и пересечение этих ветвей, по-возможности располагая лигатуры как можно
Профилактика повреждений верхнего гортанного нерва
каудальнее. J.Lorë и соавт. [15] подчеркивали, что умеренная каудальная тракция полюса ЩЖ может способствовать сохранению целости НВВГН. В основном она располагается краниально от этой области, и строгое соблюдение выжеизложен-ных принципов является достаточной защитой. Однако примерно в 15-20% наблюдений нерв может принадлежать к типу 2б, т. е. проходить через плоскость операционного действия. В этой ситуации мы настоятельно рекомендуем использовать стимулятор нерва для того, чтобы получить объективную информацию о всех подозрительных образованиях в этой области. Это очень показательно при наблюдении за операционным полем, потому что в момент электрической стимуляции нерва возникает быстрое и энергичное сокращение ПЩМ. Как только НВВГН визуализирована, важно не упускать ее из поля зрения в процессе всей мобилизации верхнего полюса ЩЖ. После окончания этой хирургической процедуры целость нерва может быть документирована повторной электрической стимуляцией. Некоторые авторы основывают идентификацию и сохранение ВГН только на визуальной оценке. Несмотря на это, мы предпочитаем электрофизиологическую идентификацию нерва.
Диссекция верхнего полюса доли ЩЖ намного сложнее, когда хирург имеет дело с большим зобом. В этом случае возникает значительное распространение полюса доли ЩЖ вверх, и она вступает в плотный контакт с НВВГН. Дополнительной проблемой является увеличение размеров верхних щитовидных сосудов, диаметр которых обычно коррелирует с размерами зоба. Это требует еще более тщательной диссекции и лигирования сосудов из-за риска кровотечения. Пересечение коротких мышц предполагает удобную и безопасную экспозицию этой области. Вероятность наличия нерва типа 2б (высокого риска) у этих пациентов может возрастать до 54%. Следовательно, мы настоятельно рекомендуем применение электрофизиологических методов идентификации наружной ветви ВГН в случае зоба больших размеров.
Диагностика паралича наружной ветви ВГН. Диагноз паралича этого нерва очень труден для подтверждения и основывается исключительно на клинических и эндоскопических находках. Изменения голоса обычно незначительны, особенно у мужчин. Однако у женщин и людей, работа которых связана с профессиональным использованием голоса, некоторые симптомы отчетливы — это понижение основной частоты, невозможность воспроизводить высокотональные звуки и усталость голоса к окончанию рабочего дня. В случае применения более
В.ТекеШаит и B.Wenig [18] сообщили, что видеоларингостробоскопия может помочь в диагностике паралича НВВГН после тиреоидэкто-мии. Подтвердить диагноз могут также искривление пораженной голосовой складки, закругление задней части голосовой щели в сторону паралича, смещение пораженной складки вниз и асимметрия прохождения слизистой волны.
выполнен его поиск. Некоторые из этих повреждений оказались перманентными, по данным длительного наблюдения с электромиографическим контролем. Естественно, что когда сохранность НВВГН исследуется проспективно с использованием более утонченных методик, истинная частота повреждений возрастает. Однако значительное количество этих повреждений могут оставаться нераспознанными.
Лечение повреждений наружной ветви ВГН. К сожалению, если уже произошло повреждение наружной ветви ВГН, то эффективного лечения не существует. Настоятельно рекомендуется интенсивная фонотерапия. А если паралич перманентный, то последствия для карьеры людей, чья профессия связана с использованием голоса, трагичны. R.Hong и соавт. [8] предположили, опираясь на свои экспериментальные работы, что хирургическая сближающая ларингопластика могла бы быть полезной в такой ситуации. Однако в доступной литературе мы не встретили подобных исследований.
Таким образом, наружная ветвь ВГН имеет тесные анатомические взаимоотношения с верхней щитовидной артерией. В 15-20% ситуаций может встречаться нерв анатомического типа 2б, который пересекает верхние щитовидные сосуды ниже верхнего края верхнего полюса доли ЩЖ. В этих случаях тиреоидэктомия может быть сопряжена с риском его повреждения, поэтому настоятельно рекомендуется раздельно лигировать ветви верхних щитовидных артерий и вен, и как можно каудальнее. При обнаружении любых нервов в этой области должна быть использована электрофизиологическая идентификация с использованием стимулятора нерва. Единственно эффективным путем предотвращения травмы наружной ветви ВГН, которая крайне нежелательна для людей, чья профессия связана с использованием голоса, являются всесторонние анатомические знания и нежное обращение с верхним полюсом доли ЩЖ.
1. Arnold G.E. Physiology and pathology of the cricothyroid muscle // Laryngoscope.-1961.-Vol. 71.—P. 687-753.
2. Cernea C.R., Ferraz A.R., Furlani J. et al. Identification of the external branch of the superior laryngeal nerve during thyroidectomy // Am. J. Surg.-1992.-Vol. 164.—P. 634-639.
3. Clader D.N., Luter P.W., Daniels B.T. A photographic study of the superior and inferior laryngeal nerves and the superior and inferior thyroid arteries // Am. Surg.-1957.-Vol. 23.—P. 609-618.
4. Espinoza J., Hamoir M., Dhem A. Preservation of the external branch of the superior laryngeal nerve in thyroid surgery: an anatomic study of 30 dissections // Ann. Otolaryngol. Chir. Cervicofac.-1989.-Vol. 106.-P. 127-134.
5. Fort J.A. Anatomie descriptive et dissection.—Paris: Octave Doin, 1892.—T. III.—P. 2-31.
6. Friedman M., Toriumi D.M. Functional identification of the external laryngeal nerve during thyroidectomy // Laryngoscope.— 1986.—Vol. 96.—P. 1291-1292.
7. Gregg R.L. Avoiding injury to the extralaryngeal nerves // Ann. Otol. Rhinol. Laryngol.-1957.-Vol. 66.—P. 656-678.
8. Hong K.H., Ye M., Kim YM. et al. Functional differences between the two bellies of the cricothyroid muscle // Otolaryngol. Head. Neck. Surg.-1998.-Vol. 118.—P. 714-722.
9. Jansson S., Tisell L.E., Hagne I. et al. Partial laryngeal nerve lesions before and after thyroid surgery // World J. Surg.— 1988.—Vol. 12.—P. 522-527.
10. Kark A.E., Kissin M.W., Auerbach R. et al. Voice changes after thyroidectomy: role of the external laryngeal nerve // Br. Med. J.—1984.—Vol. 289.—P. 1412-1415.
11. Kierner A.C., Aigner M., Burian M. The external branch of the superior laryngeal nerve: its topographical anatomy as related to surgery of the neck // Arch. Otolaryngol. Head Neck Surg.— 1998.—Vol. 124.—P. 301-303.
12. Kocher E.T. Indikationen und Resultate bei Kropfoperation // In: Chirurgische Operationslehre / Ed. E.T.Kocher.—5th ed.—Jena: Gustav Fischer, 1907.—P. 649-685.
13. Lekakos N.L., Miligos N.D., Tzardis O.J. et al. The superior laryngeal nerve in thyroidectomy // Am. Surg.-1987.-Vol. 53.— P. 610-612.
14. Lennquist S., Cahlin C., Smeds S. The superior laryngeal nerve in thyroid surgery // Surgery.-1987.-Vol. 102.—P. 999.
15. Lore J.M., Kokocharov S.I., Kaufman S. et al. Thirty-eight-year evaluation of a surgical technique to protect the external branch of the superior laryngeal nerve during thyroidectomy // Ann. Otol. Rhinol. Laryngol.-1998.-Vol. 107.—P. 1015-1022.
16. Moosman D.A., De Weese M.S. The external laryngeal nerve as related to thyroidectomy // Surg. Gynecol. Obstet.—1968.— Vol. 127.—P. 1011.
17. Rossi R.L., Cady B., Silverman M.L. Current results of conservative surgery for differentiated thyroid carcinoma // World J. Surg.-1986.-Vol. 10.—P. 612-622.
18. Teitelbaum B.J., Wenig B.L. Superior laryngeal nerve injury from thyroid surgery // Head Neck.-1995.-Vol. 17.—P. 36-40.
19. Tschiassny K. Studies concerning the action of the muscle crico-thyroideus // Laryngoscope.-1944.-Vol. 54.—P. 589-604.
Поступила в редакцию 29.11.2006 г.
C.R.Cernea, A.R.Ferraz, A.C.Cordeiro
APPLIED ANATOMY OF THE SUPERIOR LARYNGEAL NERVE AND SURGICAL PROPHYLACTICS OF ITS LESIONS
The article gives a brief historical reference on the discovery and investigation of the superior laryngeal nerve, the anatomical and clinical exploration of its topography, physiology and pathophysiology, as well as main variants of the correlations of the external branch of the nerve and the superior thyroid artery. The importance of superior laryngeal nerve is shown in the voice-forming function of the larynx. The incidence and main methods of prevention of intraoperative lesions of the nerve are described. The authors consider the potentials of clinical and instrumental diagnostics, as well as the effectiveness of treatment of traumas of the exterior branch of the superior laryngeal nerve during surgery for diseases of the thyroid gland.
Гортань - это орган, который входит в состав верхних дыхательных путей. Она представляет собой полость, окруженную хрящами. Гортань размещена над трахеей на уровне четвертого, пятого и шестого шейных позвонков. Но она не находится постоянно статично на этом уровне. При глотании и выговаривании звуков она смещается вверх или вниз. Подробнее о строении, иннервации и кровоснабжении гортани далее в статье.
Расположение гортани
Прежде чем перейти к рассмотрению кровеносных сосудов и иннервации гортани, следует разобраться, где она вообще расположена, а также, какие хрящи и мышцы ее образуют. Это действительно важно, так как сосуды и нервы необходимы именно для питания этих мышц и хрящей.
Гортань можно хорошо пропальпировать, так как она находится поверхностно, практически сразу под кожей. А некоторые выступы видны невооруженным глазом. Они служат анатомическими ориентирами при выполнении трахеостомии. У мужчин хорошо визуализируется кадык, который на самом деле является выступом щитовидного хряща. У девушек и детей можно увидеть дугу перстневидного хряща.
Верхней границей гортани является отверстие, которое получило название входа в гортань. Снизу гортань плавно переходит в трахею - дыхательную трубку. По бокам от нее находятся доли щитовидной железы, а также сосуды и нервы шеи.
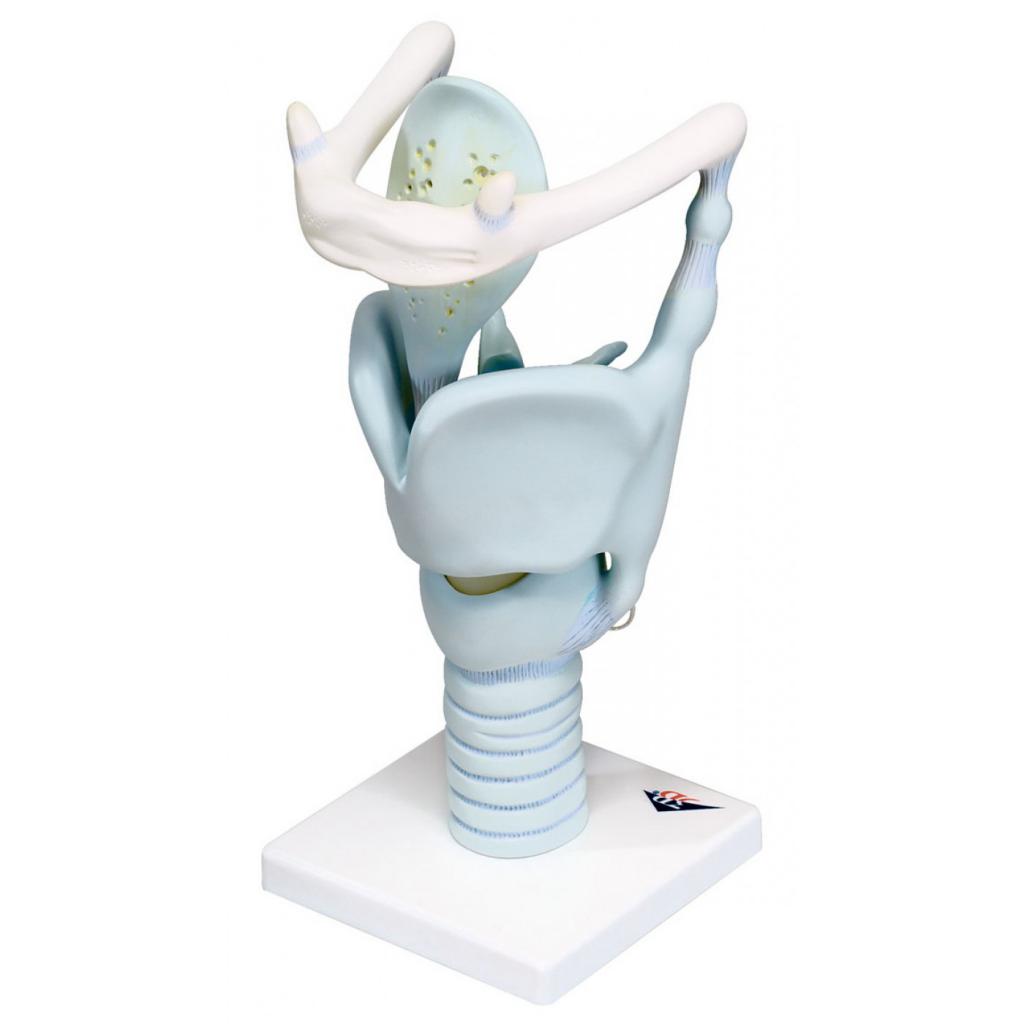
Хрящевой скелет
Изучение иннервации гортани становится более простым, если знать хрящи, которые входят в ее состав. Ведь название нерва часто соответствует наименованию хряща.
Основной хрящ гортани получил название перстневидного. Спереди он образует дугу, а сзади представляет вид четырехугольной пластины. Над ним находится щитовидный хрящ, который является наиболее крупным из всех структур гортани. Это образование состоит из двух пластинок, которые объединяются спереди под определенным углом.
Еще один хрящ гортани - черпаловидный. По своей форме он напоминает пирамиду, в которой выделяют основание и верхушку. Причем верхушка обращена кверху и несколько кзади, а основание - книзу и кпереди.
Наиболее сверху расположен надгортанник - эластический хрящ. Он закрывает вход в гортань во время глотания, что препятствует попаданию пищи в дыхательные пути.
Мышцы гортани
Отдельно следует уделить внимание мускулатуре гортани. Их подразделяют на два вида: собственные и скелетные. Мускулы первой разновидности прикрепляются к хрящам гортани снаружи одним концом, а другим присоединяются к костям скелета (грудине, ключице, нижней челюсти, лопатки и прочее). К таким мышцам относятся:
- щито-подъязычная;
- грудино-щитовидная;
- грудино-подъязычная;
- двубрюшная;
- лопаточно-подъязычная;
- шило-подъязычная.
Собственные мышцы подразделяются на внутренние и наружные. Причем наружных мышц всего две - парная перстне-щитовидная.
Внутренние мышцы подразделяют на несколько групп в зависимости от их функциональных особенностей:
- мышцы, которые регулируют ширину входа в гортань;
- мышцы, которые контролируют и меняют состояние голосовых связок;
- мышцы надгортанника.
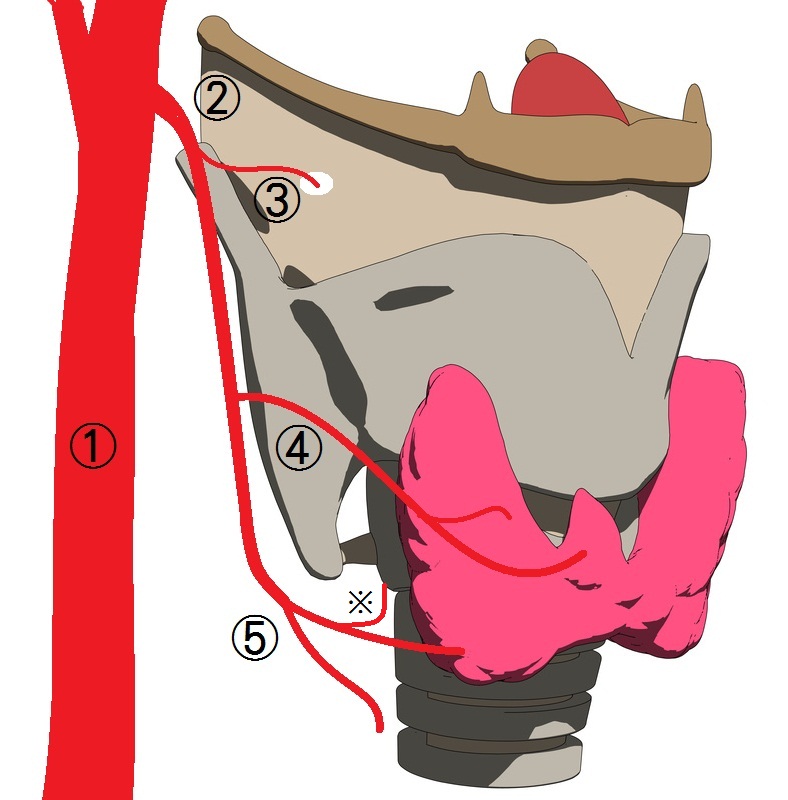
Кровеносные сосуды
Кровоснабжение гортани достаточно обильное. Она получает кровь из гортанных артерий: верхней и нижней. Верхняя гортанная артерия, в свою очередь, ответвляется от верхней щитовидной артерии. Это происходит несколько выше края щитовидного хряща. В подъязычно-щитовидной перегородке существует отверстие, через которое данная артерия и проникает в стенку гортани.
С противоположной стороны расположена такая же верхняя гортанная артерия. Они аностомозируют, то есть соединяются, друг с другом, отдавая еще одну ветвь к внутренне части гортани. От верхней щитовидной артерии также отходит средний гортанный сосуд.
Нижняя гортанная артерия ответвляется, соответственно, от нижнего щитовидного сосуда. Последняя, в свою очередь, отходит от подключичной артерии. В гортани нижний сосуд проходит позади сустава между щитовидным и перстневидным хрящом, снабжая кровью заднюю поверхность гортани. Данная артерия образует анастомозы с верхней и средними сосудами.
Таким образом по артериям насыщенная кислородом кровь поступает к хрящам и мышцам гортани. Бедная кислородом кровь выходит из гортанных структур по одноименным венам. Она собирается в венозных сплетениях, которые потом переходят в верхнюю и нижнюю гортанные вены. Они, в свою очередь, впадают в верхнюю и нижнюю щитовидные вены. Верхний сосуд далее несет кровь внутренней яремной вене. Нижний сосуд является притоком плечеголовной вены.
Иннервация гортани
Передача нервных импульсов на скелетную мускулатуру гортани осуществляется за счет ветвей блуждающего нерва (10 пар черепных нервов). Верхний гортанный нерв относится к группе смешанных. Это значит, что за его счет осуществляется и двигательная, и чувствительная иннервация гортани. То есть он принимает участие в движении мускулатуры, неся импульс к гортани, а также несет импульс от нее к органам центральной нервной системы.
Верхний гортанный нерв ответвляется от блуждающего нерва на уровне его нижнего узла. Он идет по направлению вниз и разветвляется на две ветви, немного не дойдя до уровня подъязычной кости. К этим ветвям относятся:
- наружная - выполняет двигательную функцию, при чем несет импульс лишь к одной мышце - передней перстнещитовидной, а также иннервирует нижний сжиматель глотки;
- внутренняя - является чувствительной, проникает в гортань вместе с верхней гортанной артерией через отверстие в щитоподъязычной мембране, иннервирует слизистую оболочку органа; таким образом осуществляется чувствительная иннервация гортани.
Нижний гортанный нерв является чисто двигательным. Он обеспечивает сокращение всех мышц гортани, помимо передней перстнещитовидной.
Возвратные гортанные нервы
Существенную роль в иннервации гортани играют правый и левый возвратные нервы. Правый ответвляется от блуждающего нерва на уровне его перекрещивания с подключичной артерией. Огибая этот сосуд, артерия поднимается далее по боковой стенке гортани. Левый возвратный нерв также отходит от блуждающего нерва, но на уровне боталлова протока, который облитерируется у детей в скором времени после рождения.
При повреждении этих нервов нарушается голосообразование и дыхание, так как они иннервируют голосовые связки.
Таким образом, иннервация гортани осуществляется следующими нервами:
- нижний и верхний гортанный нервы;
- правый и левый возвратные гортанные нервы.
Читайте также:


