Атрофия коры головного мозга при инсульте
Атрофия головного мозга, или церебральная атрофия (лат. “atrophia” – голодание), – нарушение питания тканей мозга и прижизненное уменьшение его размеров. Расстройство трофики поражает нервные клетки и отростки нервной системы. По мере прогрессирования нарушаются функции головного мозга.
Атрофирование коры наблюдается преимущественно у пожилых людей, что связанно с нарушением кровообращения головного мозга. Заболевание заканчивается глубоким поражением психических функций: ухудшается память, снижается темп мышления, теряется устойчивость внимания, пропадает мотивация и воля.
Причины
Спровоцировать отмирание коры головного мозга могут следующие причины:
- Генетическая предрасположенность к заболеванию.
- Травмы: ушиб и сотрясение мозга.
- Антисоциальный образ жизни в молодости: алкоголизм, наркомания – явления, за которыми следует социальная деградация.
- Нейроинфекции: ВИЧ, миелит, полиомиелит, лептоспироз, менингит, энцефалит, нейротуберкулез, сифилис головного мозга; гнойные заболевания, сопровождающиеся образованием гнойников в ткани мозга.
- Сосудистые нарушения: атеросклероз в результате большого стажа курения.
- Заболевания сердечной системы: ишемическая болезнь сердца, сердечная недостаточность.
- Отравления организма барбитуратами, окисью углерода.
- Патологическая декортикация (отключение функций и последующая кортикальная атрофия) в результате коматозного состояния.
- Стойкое внутричерепное давление (чаще выступает причиной атрофии у новорожденных).
- Опухоли. Большие новообразования могут сдавить сосуды, питающие отделы ГМ-а.
Это – непосредственные причины, могущие расстроить питание нервных клеток мозга. Есть и косвенные факторы, которые, хоть и не вызывают атрофию, провоцируют развитие основных причин:
- курение;
- высокое артериальное давление;
- отсутствие интеллектуальной нагрузки на когнитивные способности мозга.

Виды и симптомы атрофии
Виды патологии определяются локализацией и степенью отмирания клеток головного мозга.
Область разрушения клеток располагается в мозжечке – центре координации. Недуг сопровождается изменением тонуса мышц, невозможностью удерживать голову прямо и нарушением координации положения тела.
Люди с атрофией мозжечка утрачивают способность заботиться о себе: движения часто не поддаются контролю, а конечности при выполнении действий дрожат.
Нарушается речь: она замедляется и становится скандированной. Кроме специфических симптомов разрушение коры вызывает головные боли, головокружение, сонливостью и апатией.
По мере атрофии поднимается давление внутри черепа. Нередко парализуются черепно-мозговые нервы, могущие обездвижить мышцы глаз. Также пропадают базальные рефлексы.

Патология проявляется деградацией личности. Больной человек утрачивает способность контролировать свое поведение, снижается критика по отношению к своему состоянию. Снижаются когнитивные способности: мышление, память, внимание – нарушаются количественные свойства этих психических процессов (скорость, темп, концентрация, объем). Память регрессирует по закону Рибо: сначала забываются недавние события, затем события нескольких лет назад, после чего забываются воспоминания десятилетней давности и ранней молодости.
Нарастает интеллектуальная недостаточность. С динамикой атрофии понижается способность к абстрактно-логическому мышлению. Сложности в понимании профессиональной терминологии, затрудняется способность к решению стандартных и бытовых задач.
Нарушение трофики зацепляет сферу высших навыков. Больные разучиваются завязывать шнурки, готовить пищу. Музыканты забывают аккорды, художники – как правильно вести кисточкой, писатели – в каком порядке должны стоять слова предложении.
По мере углубления патологии пациенты утрачивают способность выполнять элементарные действия: чистить зубы, держать ложку, смотреть по сторонам при переходе дороги.
Исход заболевания – социальная деградация, глубокий инфантилизм и слабоумие. Таких людей госпитализируют в психиатрический стационар, а затем отправляют в интернаты.

Под субатрофией коры понимается частичное нарушение питания мозгового вещества, при котором когнитивные способности нервной системы утрачиваются только частично. Можно сказать, что это атрофия всего мозга легкой степени.
Патология начинается с поражения вещества мозжечка: нарушается координация и точность движений. По мере прогресса появляются органические изменения. Сюда относится нарушение мозгового кровообращения. Симптомы чаще всего не имеют специфики, в основном ухудшается когнитивная сфера психики.
Заболевание появляется преимущественно после черепно-мозговых травм и кровоизлияний в вещество мозга. Признаки атрофии на визуальных методах исследования: кора сглажена, уменьшена ее площадь. Недуг имеет относительно благоприятный прогноз при постоянном наблюдении у невролога. На первых этапах атрофических изменений мозг активизирует компенсаторные возможности, поэтому высшие функции не изменяются.
Это – системное прогрессирующая атрофия всех отделов конечного мозга человека. В эту форму патологии входит атрофия коры и мозжечка. Мозг со временем уменьшается в размере. По мере прогрессирования утрачивается большинство интеллектуальных способностей.
Тяжесть атрофии определяется ее степенью:
Нарушение питания мозга 1 степени.
Характеризуется минимальными проявлениями заболевания. Люди становятся забывчивыми, медленнее думают, их внимание рассеянно, уменьшается словарный запас. Предложения составляются тяжело. Появляются трудности в подборе слов.
Первая степень чаще всего протекает бессимптомно. Первые признаки расцениваются как усталость, недостаток сна, стресс. Ипохондрические пациенты начинают искать в себе болезни, могущие спровоцировать неладное состояние.
При обращении к врачу можно замедлить динамику болезни, предотвратить нарастание клинической картины и частично восстановить расстроенные функции.
Клиническая картина характеризуется нарастанием интеллектуальных дефектов. Ухудшается возможность запоминать новую информацию, тяжелее осваиваются новые навыки. Признаки 2 степени: снижение стойкости внимание, ухудшение объема краткосрочной памяти, невозможность самостоятельно принимать решения.

Нарушение питания нервной ткани провоцирует нейродегенеративные недуги:
- Болезнь Альцгеймера. Патология диагностируется после 65 лет. Начинается с уменьшения объема оперативной памяти. Люди не могут вспомнить вчерашние события, или свою пищу на завтрак. По мере прогресса расстраивается речь, ухудшается долгосрочная память. Люди утрачивают способность к ухаживанию за собой и забывают местность: старики легко теряются в ранее знакомой обстановке.
- Болезнь Пика.Диагностируется в 50-60 лет. Характеризуется поражением лобных и височных долей. Пациенты с этим диагнозом с момента его постановки не живут больше 10 лет. Недуг сопровождается тотальным слабоумием. Распадается речь, нарушается последовательность мышления. Грубо нарушается память и внимание.
Отличительная черта пациентов – анозогнозия: больные не имеют критической оценки к своему заболеванию и считают себя здоровыми. Их поведение отличается пассивностью и предсказуемостью. В речи часто употребляют матерные ругательства. Болезнь Пика напоминает болезнь Альцгеймера, однако первая протекает намного быстрей и злокачественней.
Диагностика и лечение
Диагностируется болезнь комплексно: объективный осмотр, беседа с врачом, инструментальное исследование и психодиагностика.
- Объективный осмотр предполагает изучение элементарной нервной деятельности: активность сухожильных рефлексов, координация глаз и движений конечностью, выполнение простых действий (завязать шнурки).
- На беседе доктор выясняет словарный запас пациента, его критику к своему заболеванию. Оценивается общее состояние: наличие сознания, удовлетворенность здоровья в общем.
- Задача инструментальных методов – визуализировать атрофические нарушения в мозгу с помощью МРТ, КТ или вазографии. На полученных рисунках изучаются органические изменения конечного мозга.
- С помощью психодиагностики медицинский психолог изучает степень утраты интеллектуальных функций. Врач выясняет способность к запоминанию, последовательность мышления, стойкость внимания, IQ пациента и его эмоциональное состояние.
Лечение атрофии ГМ-а симптоматично. Для коррекции эмоциональных расстройств назначают нормотимики – препараты, стабилизирующие настроение. Утраченные интеллектуальные функции не восстанавливаются, поэтому за больным требуется постоянный уход: гигиена, кормление, обеспечение комфорта и уюта.
Медикаментозное лечение выступает лишь в качестве вспомогательного способа. Лучшее, что могут дать близкие, – забота за больным. Пациенту следует обеспечить максимальный комфорт жизни, облегчить ему домашние обязанности, поддерживать, стимулировать и хвалить. Для предупреждения прогресса патологии следует заниматься легкой физической активностью, прогуливаться на свежем воздухе, читать, и по возможности решать простые задачки и головоломки типа судоку или кроссвордов.
Профилактика
Следует избегать провоцирующие факторы: вести здоровый образ жизни, употреблять алкоголь в минимальных дозах и не чаще раза в неделю. Необходимо составить рацион, где будет большинство микроэлементов и витаминов. Наилучший способ предотвратить атрофию и слабоумие – заниматься интеллектуальной работой и творчеством. В исследовании 2013 года в медицинском центре наук в Индии зафиксировано, что изучение новых языков или просто знание двух языков задерживает динамику болезни.
Инсульт, или острое нарушение мозгового кровообращения, — распространенное заболевание, которое может поразить не только пожилых людей. Большинству наших граждан не свойственно вести здоровый образ жизни, так же как и посещать врача в профилактических целях. Между тем в России самый высокий в мире показатель смертности от инсульта. А среди тех, кто сумел его пережить, лишь 20% возвращаются к прежнему образу жизни. Для успешного восстановления очень важно вовремя распознать инсульт и начать лечение. О том, что это за болезнь, как ее диагностировать и возможно ли полное восстановление после инсульта, читайте в нашем обзоре.
Что такое ишемический инсульт головного мозга и как его распознать
Ишемический инсульт — это острая недостаточность мозгового кровообращения, влекущая за собой нарушения неврологических функций. Острый ишемический инсульт возникает из-за закупорки сосуда тромбом, или эмболом. Из-за нарушенного кровообращения участки головного мозга гибнут, а те функции, которые они контролировали, нарушаются.
Различают следующие виды ишемического инсульта в зависимости от механизма развития этого заболевания:
- Атеротромбоэмболический. Возникает из-за атеросклероза крупных артерий.
- Кардиоэмболический: эмбол формируется в полости сердца при аритмиях, пороках сердца, эндокардите и других заболеваниях.
- Лакунарный — возникает из-за перекрытия относительно мелкого сосуда.
- Инсульт другой этиологии. Как правило, вызывается такими редкими причинами, как расслоение стенки крупной мозговой артерии, мигренозный приступ (сама по себе мигрень — явление нередкое, чего нельзя сказать об истинных мигренозных инфарктах мозга), наследственные сосудистые заболевания.
- Инсульт неустановленной этиологии. Его диагностируют, когда есть несколько равновероятных причин, и даже полноценное обследование не позволяет выявить конкретный фактор, вызвавший инсульт. Кроме того, обследование, к сожалению, проводится далеко не всегда.
Медицинская статистика
В США инсульт ежегодно поражает около 800 000 человек, в 82–92% случаев речь идет об ишемическом инсульте головного мозга [1] . В России ежегодно регистрируется 400 000 инсультов, 70–85% из которых — ишемические [2] .
- возраст старше 50 лет;
- артериальная гипертензия;
- болезни сердца, особенно сопровождающиеся аритмиями;
- сахарный диабет;
- курение, злоупотребление алкоголем;
- ожирение.
Обычно ишемический инсульт мозга начинается внезапно, на фоне полного здоровья, наиболее часто — ночью или под утро. Для инсульта характерны такие проявления:
- парез (паралич) половины тела, конечности, намного реже — всего тела;
- нарушение чувствительности половины тела;
- нарушение зрения на один или оба глаза;
- выпадение полей зрения;
- двоение в глазах;
- неразборчивая речь из-за нарушения произношения (дизартрия);
- перекошенное лицо;
- снижение или полная потеря координации движений (атаксия);
- головокружение;
- нистагм (непроизвольные движения глазных яблок);
- несвязная речь, смешение понятий (афазия);
- нарушение сознания.
Чаще всего при ишемическом инсульте симптомы возникают не изолировано, а в различных комбинациях. Самый простейший тест, который можно сделать до приезда врача:
- Попросить больного улыбнуться/оскалить зубы. При инсульте улыбка асимметрична, лицо перекошено.
- Попросить поднять обе руки, согнув их на 90 градусов, если больной сидит или стоит, и на 45 градусов, если лежит, и удерживать в течение пяти секунд. При инсульте одна рука опускается.
- Попросить повторить простейшую фразу. При инсульте речь неразборчива.
Очень важно!
При появлении любого из признаков инсульта необходимо немедленно вызывать скорую!
Если начинается рвота или пациент теряет сознание — поверните голову человека на бок, достаньте язык больного из ротовой полости и прижмите так, чтобы он не западал. На этом самостоятельная помощь при ишемическом инсульте заканчивается.
Ни в коем случае нельзя самостоятельно назначать никакие лекарства, тем более пытаться дать их человеку, потерявшему сознание!
Последствия ишемического инсульта можно разделить на несколько больших групп:
Но все эти последствия ишемического инсульта головного мозга четко вырисовываются после того, как пройдет острый период болезни. Поначалу же на первый план выходят уже описанные симптомы: головная боль, двигательные нарушения и измененная речь, нарушение сознания. Становится нестабильным артериальное давление, возможно нарушение ритма сердца. Может подняться температура, начаться судороги.
Врач, обследуя пациента, изучает его неврологический статус: чувствительность, рефлексы… В западных странах КТ- и МРТ-ангиография — стандарт обследования. В нашей же стране они проводятся далеко не всем. При этом без МРТ и КТ ошибки при диагностике ишемического инсульта совершаются в 10% случаев даже при очевидной клинической картине [3] . Обследования должны быть сделаны экстренно сразу после госпитализации, именно поэтому пациент с подозрением на инсульт в идеале должен как можно быстрее оказаться в крупном сосудистом медицинском центре.
Мировая статистика говорит о том, что большая часть времени теряется на догоспитальном этапе: лишь половина пациентов, почувствовав недомогание, звонит в скорую, остальные пытаются связаться с родственниками или семейным врачом [4] . В российских условиях время может быть потеряно и в стационаре: далеко не во всех городах есть крупные сосудистые центры, где обратившимся способны оказать квалифицированную помощь, большинство больниц в глубинке, диагностировав ишемический инсульт головного мозга, лечение проводят по старинке — ноотропами. Эти средства в свое время показали эффективность при исследованиях на животных, но последние клинические исследования не подтверждают их действенность при инсульте [5] .
Американские стандарты лечения предполагают, что в течение 60 минут после поступления пациента с подозрением на инсульт он должен быть обследован, приведен в стабильное состояние (осуществляется контроль дыхания, артериального давления, частоты сердечных сокращений) [6] и направлен на тромболитическую терапию. Российские клинические рекомендации не столь суровы: до начала тромболитической терапии должно пройти не более четырех с половиной часов [7] , после чего она может считаться неэффективной.
Еще до госпитализации врач скорой помощи начинает так называемую базисную терапию, которая продолжается в приемном покое. Ее цель — стабилизировать состояние пациента и поддержать работу органов и систем. Базисная терапия включает:
- контроль температуры тела — при ее повышении сверх 37,5°C вводится парацетамол, допускается использовать физические методы охлаждения (бутыли с холодной водой, грелки со льдом);
- борьбу с головной болью — в ход идут препараты на основе парацетамола, кетопрофена, трамадола;
- купирование судорог (если есть);
- поддержание водно-электролитного баланса путем введения 0,9% раствора хлорида натрия;
- контроль и коррекция артериального давления;
- контроль и коррекция сердечной деятельности;
- контроль уровня глюкозы в крови;
- кислородотерапию по показаниям.
Специфическое же лечение после ишемического инсульта — это тромболитическая (восстановление кровотока в сосуде) и антикоагулянтная (предотвращение появления тромбов) терапия.
Внутривенно вводят тканевый активатор плазминогена, который запускает цепочку биохимических реакций, растворяющий тромбы.
Показания: возраст больного 18–80 лет; прошло не более четырех с половиной часов с момента начала заболевания.
Противопоказания:
- прошло более четырех с половиной часов со времени начала заболевания либо время его начала неизвестно (ночной инсульт);
- повышенная чувствительность к используемым лекарствам;
- артериальное давление выше 185/110;
- признаки внутричерепного кровоизлияния, опухоли мозга, аневризмы сосудов мозга, абсцесса мозга;
- недавние операции на головном или спинном мозге;
- подтвержденная язва желудочно-кишечного тракта (ЖКТ) в последние шесть месяцев;
- кровотечения из ЖКТ или половой системы (у женщин) в последние три месяца;
- прием противосвертывающих средств.
Это далеко не полный перечень противопоказаний, всего их более 30.
Одновременно с введением тромболитических средств другие лекарства не вводятся. 90% от необходимой дозировки вводится внутривенно струйно, оставшиеся — капельно в течение часа. Параллельно врач наблюдает за состоянием пациента. Неврологический статус проверяют каждые 15 минут — во время введения препарата, каждые 30 минут — в течение последующих шести часов, далее — каждые 24 часа. С таким же интервалом проверяется артериальное давление. В течение суток после тромболизиса нельзя делать внутримышечные инъекции и проводить катетеризацию подключичной вены.
Самое частое осложнение тромболитической терапии — кровотечение.
Учитывая большое количество противопоказаний, в развитых странах тромболизис проводят не более чем у 5% пациентов [8] .
Это современная и наиболее перспективная методика восстановления кровоснабжения в мозговых артериях. Тромбы удаляют механическим путем с помощью высокотехнологичного инструментария под рентгенографическим контролем. В артерию вводят стент и продвигают его к месту закупорки. Затем тромб захватывают и извлекают посредством катетера.
В отличие от тромболизиса действие механической тромбэкстракции более продолжительное: она может быть эффективна в течение шести–восьми часов от начала развития инсульта. Кроме того, у нее меньше противопоказаний. Но для такой операции необходимо сложное оборудование, а проводить ее могут только высококвалифицированные сосудистые хирурги. Пока лишь немногие клиники в России имеют возможность выполнять механическую тромбэкстракцию.
Развивающийся отек мозга устраняют под контролем врачей с помощью диуретических средств. Длительность нахождения в стационаре будет зависеть от состояния каждого конкретного пациента.
Если в первые дни после ишемического инсульта пациенты погибают в основном от вызванных им нарушений деятельности нервных центров, то позднее смертность вызвана осложнениями, связанными с долгой неподвижностью:
- застойной пневмонией;
- тромбофлебитами и тромбоэмболией;
- пролежнями и их инфицированием.
Поэтому очень важно поворачивать пациента с боку на бок, не допускать, чтобы постельное белье сбивалось в складки. Уход после ишемического инсульта включает в себя и элементы реабилитации, начинать которую можно, как только жизнь пациента окажется вне опасности. Чем раньше начато восстановление после ишемического инсульта головного мозга, тем оно эффективней. Пассивная гимнастика, массаж позволят предупредить контрактуру — ограничения движения в суставах, которые возникают из-за полной неподвижности. Если пациент в сознании, можно начинать речевую гимнастику, пассивную стимуляцию мышц.
Говорить о сроках восстановления после ишемического инсульта довольно сложно: все очень индивидуально.
Чтобы мозг восстанавливался и перестраивался максимально активно, необходимо начать реабилитацию как можно раньше.
Основные принципы реабилитации, соблюдение которых увеличивает вероятность успешного восстановления:
- Раннее начало, в идеальном варианте — как только жизнь пациента окажется вне опасности.
- Последовательность, системность, продолжительность. Не нужно бросаться из крайности в крайность и хвататься за все доступные методы. Способы восстановления меняются в зависимости от состояния пациента. Если вначале это пассивная гимнастика и массаж, то позже показаны упражнения, для выполнения которых пациент должен приложить некоторые усилия. Постепенно в программу реабилитации включают лечебную физкультуру, занятия на тренажерах, в том числе роботизированных. Дополняют программу восстановления использованием физиотерапевтических методов.
- Комплексность. Инсульт приводит не только к двигательным нарушениям, но и к психоэмоциональным расстройствам. Поэтому восстанавливать приходится не только двигательные функции. Нередко бывает нужна помощь и логопеда, нейропсихолога, зачастую — психиатра. Необходимо выполнять упражнения для восстановления внимания, памяти, ассоциативного мышления. Очевидно, что обеспечить пациенту весь комплекс нужных мероприятий в государственных медицинских учреждениях с их постоянной нехваткой специалистов и очередью в несколько месяцев довольно трудно.
В идеальных условиях реабилитация состоит из нескольких этапов:
- Первый этап восстановления проходит в остром периоде в условиях отделения, куда госпитализирован пациент.
- После того как острый период закончился, восстановление продолжается в реабилитационном отделении стационара (если пациент не может передвигаться самостоятельно) или в реабилитационном санатории.
- Амбулаторно-поликлинический этап: пациент, если ему это под силу, посещает реабилитационный кабинет, при отсутствии такой возможности восстановление организуется на дому.
Смертность от инсультов в нашей стране самая высокая в мире: 175 летальных исходов на 100 000 человек в год [9] . При этом в течение месяца от инсульта умирают 34,6% пострадавших, в течение года — каждый второй заболевший. Из выживших только 20% удается восстановиться практически полностью (им не присваивается группа инвалидности). 18% выживших утрачивают речь, 48% — теряют способность двигаться [10] . Тем не менее при ишемическом инсульте, как видно, прогноз на полное выздоровление может быть вполне благоприятным.
Невозможно заранее предсказать, как надолго затянется восстановление. Здесь нужно учитывать факторы, ухудшающие прогноз и утяжеляющие последствия ишемического инсульта. Например:
- основной очаг поражения находится в функционально значимых зонах мозга — в речевых и двигательных центрах;
- большие размеры очага;
- пожилой возраст пациента — особенно для восстановления сложных двигательных навыков;
- грубые нарушения тонуса мышц конечностей;
- нарушение мышечно-суставного чувства — пациент не понимает, в каком положении находится конечность, если не видит ее;
- снижение уровня интеллекта;
- эмоциональные расстройства (депрессия).
Но неблагоприятный прогноз отнюдь не означает, будто ситуация бесперспективная. Напомним, что шансы на восстановление повышаются в случае:
- раннего начала реабилитации;
- сохранности интеллекта больного;
- активной заинтересованности самого пациента в восстановлении;
- адекватно подобранной программы восстановления.
Оперативность и точность действий — вот что в первую очередь важно для высоких показателей выживаемости и успешной реабилитации при ишемическом инсульте. Ученые подсчитали, что за час развития болезни человек теряет 120 миллионов нейронов и стареет на 3,5 года. Чтобы спасти больному жизнь и дать ему шанс на полное восстановление утраченных функций, необходимо как можно скорее доставить пострадавшего от инсульта человека в стационар, где ему смогут оказать медицинскую помощь.
При ишемическом инсульте счет идет на минуты. В максимально короткий срок родственники больного должны решить, в какой стационар обратиться. Выбор стоит делать в пользу крупного медицинского учреждения с высоким уровнем материально-технического оснащения и с квалифицированными врачами.
При клинике также работает реабилитационный центр, который отличается высочайшим уровнем оснащенности. Доступ к уникальному комплексу оборудования, высококвалифицированная мультидисциплинарная команда врачей, прошедших стажировку в Западной Европе, США и Израиле, оперативное начало реабилитации — все это дает пациентам шанс на максимальное восстановление утраченных функций.
Головным мозгом регулируется работа всех систем органов. Любое его повреждение угрожает нормальному функционированию всего организма. Атрофия головного мозга является патологическим состоянием, при котором наблюдается прогрессия гибели нейронов и происходит утрата связей между ними. Данное состояние требует профессиональной диагностики и лечения. О видах атрофии и терапии рассказано в статье.
Что это такое?
Главным органом людей считается головной мозг, включающий множество нервных клеток. Атрофические изменения его коры приводят к постепенному отмиранию нервных клеток, а умственные способности со временем гаснут. Срок жизни человека зависит от возраста, когда начала развиваться данная патология.

Вам будет интересно: "Грандаксин": аналоги и заменители, инструкция по применению, отзывы
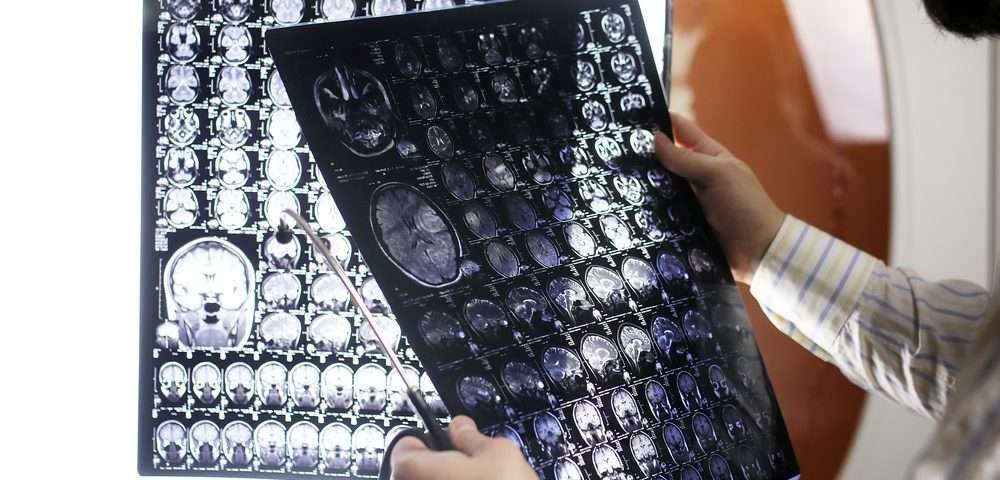
Изменения в поведении заметны почти у всех пожилых людей, но из-за медленного развития данные признаки угасания не считаются патологией. Многие пожилые неспособны реагировать на окружающие изменения также, как в молодом возрасте. У пожилых снижается интеллект, но эти изменения не становятся причиной неврологии, психопатии и слабоумия.
При церебральной атрофии головного мозга постепенно отмирают его клетки и гибнут нервные окончания. Данное состояние считается патологией, при которой происходят изменения в структуре полушарий. Также наблюдается сглаживание извилин, снижение объема и веса данного органа. Чаще подвергаются разрушению лобные доли, из-за чего снижается интеллект и появляются отклонения в поведении.
Причины
На сегодняшний день в медицине нет четкого ответа на вопрос, почему возникает атрофия головного мозга. Но было выявлено, что предрасположенность к болезни способна передаваться по наследству. Еще она формируется от родовых травм и внутриутробных заболеваний. Специалистами выделяются врожденные и приобретенные причины появления недуга.
Врожденные
- генетический фактор;
- внутриутробные инфекционные болезни;
- генетические мутации.
Одним из генетических недугов, который поражает кору мозга, считается болезнь Пика. Обычно она наблюдается у людей среднего возраста, которая проявляется в постепенном поражении лобных и височных нейронов. Болезнь способна развиваться стремительно и уже через 5-6 лет приводит к смерти.

Инфицирование ребенка при беременности тоже приводит к разрушению разных органов, включая мозг. К примеру, заражение токсоплазмозом на ранних этапах вынашивания плода приводит к поражению нервной системы у него. После этого обычно малыши не выживают или появляются на свет с врожденным отклонениями и олигофренией.
Приобретенные
Есть и приобретенные причины. Атрофия головного мозга способна появиться от:
Вам будет интересно: Бородавки на ногах: причины появления и особенности лечения
Атрофия коры головного мозга может появиться из-за недостаточной интеллектуальной и физической нагрузки, отсутствия сбалансированного питания и неправильного образа жизни.
Почему развивается недуг?
Атрофия головного мозга у взрослых и детей обычно развивается при генетической предрасположенности к недугу, но ускорение и провоцирование гибели нейронов может произойти от разных травм и прочих факторов. Атрофические изменения появляются в разных участках корки и подкоркового вещества, но при различных проявлениях недуга наблюдается одна клиническая картина. Небольшие изменения можно остановить и улучшить состояние человека медицинскими средствами и с помощью изменения образа жизни, но полностью избавиться от заболевания не получится.
Атрофия лобных долей развивается и при внутриутробном созревании или затянувшейся родовой деятельности по причине продолжительного кислородного голодания, вызывающего некротические процессы в коре больших полушарий. Эти дети, обычно, гибнут в утробе матери или появляются с заметными отклонениями. Отмирать клетки головного мозга способны из-за мутаций на генном уровне по причине воздействия вредных компонентов на здоровье беременной женщины и продолжительной интоксикации плода. Но это может быть и хромосомный сбой.
Признаки
Каковы признаки атрофии головного мозга? На начальной стадии недуга симптомы мало заметны, их могут обнаружить лишь близкие люди. У больного появляется апатия, отсутствие желаний, стремлений, возникает вялость и равнодушие. Нередко наблюдаются отсутствие нравственных принципов и повышенная сексуальная активность.
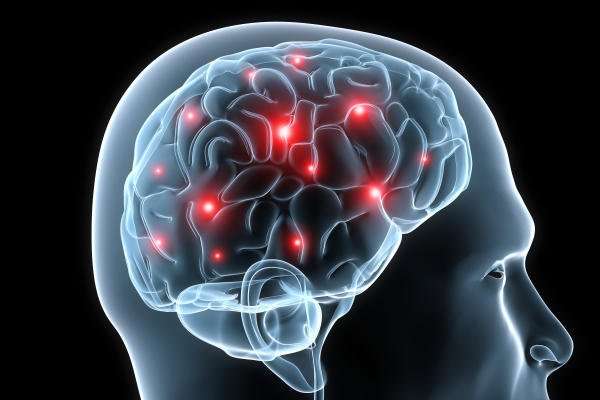
При прогрессировании отмирания клеток мозга наблюдаются следующие признаки:

Вам будет интересно: Препарат "Новопассит": аналоги, показания, инструкция по применению, отзывы, противопоказания и побочные действия
Возникшие изменения в поведении не позволяют точно выявить диагноз, поэтому для установления причин изменений нужно провести перечень исследований. Но благодаря врачу получится установить, какое место головного мозга подверглось деструктуризации. При разрушениях в коре мозга:
- снижаются мыслительные процессы;
- искажается тон речи и тембр голоса;
- изменяется способность к запоминанию;
- нарушается мелкая моторика пальцев.
Симптомы изменений в подкорковом веществе определяется от функций, которые выполняет пораженный отдел, поэтому у ограниченной атрофии свои черты. При некрозе тканей продолговатого мозга наблюдается нарушение дыхания, сбой в пищеварении, страдают сердечно-сосудистая и иммунная системы.
Если наблюдается поражение мозжечка, то происходит расстройство тонуса мышц, нарушается координация движений. С разрушением среднего головного мозга нет реакции на внешние раздражители. При отмирании клеток промежуточного отдела появляется нарушение терморегуляции тела и сбой метаболизма.
С поражением переднего отдела теряются все рефлексы. При отмирании нейронов утрачивается функция самостоятельного поддержания жизнедеятельности, что обычно приводит к смерти. Нередко некротические изменения появляются от травм или долговременного отравления токсинами.
Степени тяжести
Согласно международной классификации, есть разные степени атрофии головного мозга и места локализации патологии. У каждого этапа лечения недуга свои симптомы:
При дальнейшем развитии появляется полное разрушение, отказывают системы жизнедеятельности. На данном этапе лучше госпитализировать пациента в психиатрическую клинику, поскольку он сложно контролируется.
По месту локализации пораженных клеток есть следующие виды недугов:
При умеренной атрофии головного мозга изменения в личности будут еле заметными.
У детей
Может проявиться атрофия головного мозга у ребенка. Она бывает как врожденной, так и приобретенной, все зависит от возраста, в котором начал развиваться недуг. Приобретенная форма появляется после 1 года жизни. Отмирание нервных клеток у детей начинается по разным причинам, к примеру, из-за генетического фактора, разных резус-факторов у матери и малыша, заражения нейроинфекциями в утробе, продолжительной гипоксии плода.
По причине гибели нейронов возникают кистозные опухоли и атрофическая гидроцефалия. На основе того, где происходит скопление ликвора, водянка мозга бывает внутренней, наружной и смешанной. Стремительно развивающаяся болезнь, обычно, наблюдается у новорожденных, и это связано с серьезными нарушениями в тканях головного мозга по причине длительной гипоксии, поскольку детскому организму на данном этапе нужно интенсивное кровоснабжение, а нехватка питательных компонентов становится причиной серьезных последствий.
Какие нарушения затрагивают мозг?
Субатрофические изменения являются предшественниками глобального отмирания нейронов. На данном этапе необходимо своевременно выявить заболевание головного мозга и не допустить быстрого развития атрофических процессов.

К примеру, с гидроцефалией головного мозга у взрослых свободные от разрушений свободные пустоты заполняются образовавшимся ликвором. Этот вид недуга сложно диагностировать, но при правильной терапии получится оттянуть развитие болезни.
Изменения в коре и подкорковом веществе вызываются тромофилией и атеросклерозом, которые без лечения приводят к гипоксии и недостаточному кровоснабжению. Как следствие нейроны гибнут в затылке и теменной части, поэтому необходимо лечение, которое позволит улучшить циркуляцию крови.
Алкогольная атрофия

Вам будет интересно: Бета-аланин: влияние, польза и вред, особенности применения
Нейроны мозга очень чувствительны к действию алкоголя. От продуктов распада нейроны отравляются, происходит разрушение нейронных связей, а потом наблюдается постепенное отмирание клеток. Это и приводит к атрофии мозга.
В итоге страдают как корково-подкорковые клетки, так и волокна ствола головного мозга. Происходит повреждение сосудов, сморщивание нейронов и смещение их ядер. У больных алкоголизмом исчезает чувство собственного достоинства, ухудшается память. Если он и далее будет употреблять спиртные напитки, то это приведет к сильной интоксикации организма. И даже если человек одумался, то в будущем все равно развивается болезнь Альцгеймера и слабоумие.
Мультисистемная атрофия
Этот недуг считается прогрессирующим. Возникновение заболевания включает 3 разные нарушения, сочетающихся между собой в разных вариантах. Но обычно такая атрофия проявляется в виде:
- парсионизма;
- разрушения мозжечка;
- вегетативных нарушений.

На сегодняшний момент причины появления данного недуга не выявлены. Диагностика выполняется с помощью МРТ и клинического обследования. Лечение включает поддерживающую терапию и уменьшение признаков недуга.
Кортикальная атрофия
Обычно этот вид недуга наблюдается у пожилых людей и появляется из-за старческих изменений. Он затрагивает лобные доли, но заболевание может распространиться и на остальные части. Признаки недуга возникают не сразу, но в результате появляется снижение интеллекта и памяти, слабоумие. Пример влияния такого недуга – болезнь Альцгеймера. Обычно диагностируется при помощи МРТ.
При диффузном распространении недуга возникает нарушение кровотока, удушается восстановление тканей и снижается умственная работоспособность. Также появляется расстройство мелкой моторики рук и координации движений, развитие заболевания изменяет образ жизни и приводит к абсолютной недееспособности.
Атрофия мозжечка
При этом недуге поражаются и отмирают клетки "малого мозга". Первые симптомы болезни проявляются в виде дискоординации движений, паралича и нарушения речи. При изменениях в коре мозжечка обычно развивается атеросклероз сосудов и опухоли ствола головного мозга, инфекционные недуги, авитаминоз и нарушение обмена веществ.

Атрофия мозжечка проявляется в виде:
- нарушения речи и мелкой моторики;
- головной боли;
- тошноты, рвоты;
- снижения остроты слуха;
- зрительных расстройств;
- уменьшения массы и объема мозжечка.
Лечение предполагает блокировку признаков недуга нейролептиками, восстановление обмена, применение цитостатиков при опухолях. Вероятно устранение образований с помощью хирургического метода.
Диагностика
Заболевание диагностируется инструментальными методами анализа. С помощью магнитно-резонансной томографии (МРТ) получится подробно рассмотреть изменения в корковом и подкорковом веществе. На основе готовых снимков ставится точный диагноз на ранних стадиях недуга.
Благодаря компьютерной томографии можно рассмотреть поражения сосудов после инсульта и установить причины кровоизлияния, определить участок кистозных образований, из-за чего нарушается нормальное кровоснабжение тканей. Новым способом исследования считается мультиспиральная томография, с помощью которой получится выявить недуг на начальной стадии.
Лечение и профилактика
При выполнении простых правил удается облегчить симптоматику и продлить жизнь человека. Когда диагноз поставлен, больному желательно оставаться в привычной обстановке, поскольку стрессы усугубляют состояние. Человеку необходима посильная умственная и физическая нагрузка.
Важно сбалансированное питание, нужно восстановить четкий распорядок дня. Необходимо отказаться от вредных привычек. Еще нужна физическая активность, выполнение умственных упражнений. Диета при атрофии предполагает отказ от тяжелой, вредной еды, не стоит есть фастфуд, употреблять алкоголь категорически запрещается. В меню должны быть орехи, морепродукты и зелень.

Лечение атрофии головного мозга предполагает использование нейтростимуляторов, транквилизаторов, антидепрессантов и успокоительных препаратов. Это заболевание не получится полностью вылечить, терапия позволяет лишь ослабить симптомы. Выбор средства зависит от вида атрофии и типа нарушенных функций.
С повреждениями в коре мозжечка лечение требуется для восстановления движений. Еще нужно использовать препараты, которые ослабляют тремор. Временами нужна операция. Иногда применяются лекарства, которые улучшают метаболизм и мозговое кровообращение, обеспечивая хорошую циркуляцию крови и защиту от кислородного голодания.
Читайте также:


