Аутоиммунная энцефалопатия головного мозга
Энцефалопатия Хашимото является очень редким и потенциально смертоносным аутоиммунным заболеванием с симптомами, которые могут имитировать различные неврологические расстройства. Эта энцефалопатия поддается лечению, только если врачи смогут вовремя ее диагностировать и если они вовремя начнут ее лечить у пациента. Этот аспект имеет решающее значение для пациента. При правильном диагнозе и лечении, пациенты могут ожидать положительного ответа в течение двух недель, даже если у них развиваются ужасающие и самые пугающие симптомы. Клиническая картина может включать судороги, инсульт, снижение когнитивных функций, психоневрологические симптомы, миоклонус и другие проявления и симптомы.
Энцефалопатия Хашимото. Причины
В настоящее время, точная причина неизвестна. Высокие уровни антител щитовидной железы являются маркером энцефалопатии Хашимото, а не причиной заболевания. Функции щитовидной железы, как правило, нормальные.
Энцефалопатия Хашимото. Патофизиология
Энцефалопатия Хашимото – это заболевание, которое может иметь отношение к тиреоидиту Хашимото. Тем не менее, многие пациенты имеют нормальные функции щитовидной железы и многие из них не развивают гипотиреоз. Тиреоидит Хашимото был назван в честь японского врача доктора Хакару Хасимото (Хашимото), который впервые описал это состояние в 1912 году. Тиреоидит Хашимото является наиболее распространенной причиной развития гипотиреоза. При тиреодите Хашимото, щитовидная железа, как правило, начинает выпускать антитела, которые необходимы для защиты организма от посторонних веществ и организмов, от таких как бактерии. Антитела щитовидной железы обнаруживаются у 95% больных тиреодитом.
А вот энцефалопатия Хашимото является довольно иной ситуацией. Есть некоторые противоречивые взгляды на тот счет, что энцефалопатия Хашимото может быть подтипом аутоиммунного васкулита, которая развивается из-за тиреоидита Хашимото. Однако, сегодня точно известно, что это расстройство по своей природе нейроэндокринное — это означает, что оно влияет как на эндокринную систему, так и на нервную систему. Этот тип энцефалопатии поддается лечению, но она полностью не излечима, однако, долгосрочный прогноз будет хорошим при правильном лечении. При энцефалопатии Хашимото, как правило, можно обнаружить высокие уровни антитиреоидных антител, также как и у пациентов с тиреодитом и всем пациентам с энцефалопатией Хашимото, в конечном итоге ставится диагноз тиреодит Хашимото. Как и при тиреоидите Хашимото, при энцефалопатии антитела атакуют щитовидную железу, но эти же антитела так же атакуют нейроны в головном мозге. Такие неврологические симптомы часто приводят к ошибочным диагнозам.
Энцефалопатия Хашимото. Симптомы и проявления
Симптомы и проявления включают в себя:
- Путаница
- Дезориентация
- Психоз
- Кома
- Судороги
- Проблемы с концентрацией
- Проблемы с вниманием
- Сложность в запоминании информации
- Краткосрочные проблемы с памятью
- Непроизвольные сокращения мышц
- Слабоумие
- Усталость
- Трудности в координации
- Головные боли
- Эпизоды инсульта
- Правосторонний частичный паралич
- Афазия
- Проблемы с координацией и другие проблемы
Энцефалопатия Хашимото. Диагностика
Энцефалопатия Хашимото – диагноз исключения, его проявления и симптомы могут наталкивать на широкий спектр других расстройств, начиная от инсульта и заканчивая болезнью Альцгеймера, болезнью Крейтцфельда-Якоба. Для диагностики этого расстройства полезными будут магнитно-резонансная томография (МРТ) головного мозга, электроэнцефалограмма (ЭЭГ), анализ цереброспинальной жидкости (ликвора), проверка эндокринных и метаболических уровней и тесты на определение вирусов.
Энцефалопатия Хашимото. Лечение
Это страшное заболевание. Если энцефалопатия Хашимото будет диагностирована неправильно, то отсутствие должного лечения может привести к развитию необратимой деменции, коме или даже к смерти. Помните, это расстройство поддается лечению и при правильном лечении, долгосрочный прогноз будет хорошим.
Большинство пациентов с энцефалопатией Хашимото могут ожидать улучшения состояния после лечения высокими дозами стероидов, такими как преднизолон. Тем не менее, это улучшение может занять от нескольких недель до нескольких месяцев. Из-за улучшения состояния после стероидной терапии, некоторые эксперты относят это расстройство к “стероид-реагируемым энцефалопатиям, связанным с аутоиммунным тиреоидитом (SREAT)”. Плазмаферез и внутривенное введение иммуноглобулина также может быть использованно в некоторых случаях.
Энцефалопатия Хашимото. Прогноз
Прогноз при лечении, как правило, хороший. Стероидная терапия часто длится в течение многих месяцев.
Кроме того, из-за большого количества редких заболеваний, информация по некоторым расстройствам и состояниям может быть изложена только в виде краткого введения. Для получения более подробной, конкретной и актуальной информации, пожалуйста, свяжитесь с вашим персональным врачом или с медицинским учреждением.

Энцефалопатия Хашимото ‒ это дегенеративное воспалительное заболевание головного мозга аутоиммунной этиологии, ассоциированное с повышенным продуцированием антител к тиреопероксидазе (анти-ТПО) и тиреоглобулину (анти-ТГ) щитовидной железы. Проявляется двумя типами расстройств: в одних случаях преобладает неврологическая симптоматика и инсультоподобные приступы, в других - расстройство когнитивных функций в виде нарушения сознания, деменции. Диагноз ставят на основании клинико-психопатологических данных, результатов КТ/МРТ, ЭЭГ, специфических анализов крови на наличие антитиреоидных антител. Патогенетическое лечение - ступенчатая терапия стероидными гормонами.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы энцефалопатии Хашимото
- Осложнения
- Диагностика
- Лечение энцефалопатии Хашимото
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
При энцефалопатии Хашимото происходит активное продуцирование антитиреоидных белков лимфоидной тканью. Антитела повреждают органы-мишени - щитовидную железу, структуры головного мозга, вызывая в них кистозно-глиозные изменения. У пациентов при подтверждении диагноза энцефалопатии Хашимото часто обнаруживают другие аутоиммунные заболевания (целиакия, инсулинозависимый диабет), что позволяет ученым предполагать генетическую природу возникновения аутоиммунитета. Существует несколько версий о причинах церебральных поражений:
- Повреждение мозговой ткани антителами. Высокие титры аутоантител к белкам щитовидной железы присутствуют в плазме крови, обнаруживаются в ликворе, так как проникают через гематоэнцефалический барьер. Циркулируя в ликворопроводящих путях, антитела откладываются в нервной ткани по типу иммунокомплексов, что нарушает целостность и функцию окружающих нейроцитов.
- Васкулит мелких церебральных сосудов. Как результат воспалительного процесса возникает лимфоидная инфильтрация артериол. Инфильтративные изменения распространяются на прилежащие участки мозговой ткани, вызывая стойкие прогрессирующие органические изменения.
- Активация антигена аминотерминальной энолазы. Нейроспецифическую энолазу (NSE) считают триггером развития энцефалопатии Хашимото. Данный антиген содержится в мозговом веществе, тканях щитовидной железы. Участвует в запуске аутоиммунной реакции, высокоспецифичен для аутоиммунных энцефалитов.
Патогенез
Научно подтвержденной теории патогенеза пока нет. Существует несколько версий, основанных на этиологии. Одна из них ‒ выработка иммунных белков анти-ТПО, анти-ТГ в количествах, превышающих верхнюю границу нормы в десятки раз. Образующиеся иммунокомплексы откладываются в нервных структурах. Присоединяется Т-, В-клеточная инфильтрация ткани головного мозга, лимфоцитарное инфильтрирование стенок мелких мозговых сосудов, периваскулярные изменения. Происходит повреждение мозгового вещества по типу некроза с последующим развитием атрофических кистозных изменений.
При энцефалопатии Хашимото значительно увеличено содержание альфа-энолазы (NSE) в цереброспинальной жидкости. Это фермент гликолиза, в норме присутствующий в нейроцитах, периферических нервных волокнах. При аутоиммунной энцефалопатии обнаруживается в спинномозговой жидкости, где связывается с плазминогеном. Величина титра NSE коррелирует со степенью когнитивных нарушений, прогрессом тревожно-депрессивных расстройств при данном заболевании. Антиген запускает мощную аутоиммунную реакцию, считается биомаркером заболевания.
Классификация
Нозология относится к аутоиммунным энцефалитам. Воспалительный процесс поражает различные структуры ЦНС, поэтому наблюдается полиморфность, многообразие клинических проявлений. Симптомы энцефалопатии Хашимото вариабельны, неспецифичны. В зависимости от течения и развивающегося симптомокомплекса клинически нозологию условно делят на два типа:
- Рецидивирующе-ремиттирующий. Сопровождается инсультоподобными состояниями, развитием лимфоцитарного васкулита. Превалирует очаговая неврологическая симптоматика, острое начало клиники в течение 1-5 суток, вариабельность неврологических отклонений (гиперкинезы, миоклонус, атаксия).
- Диффузный прогрессирующий. Отличается скрытым началом, проявляющимся постепенным снижением когнитивных функций, развитием деменции. Характерна сглаженность динамики, постепенный прогресс психических отклонений, слабоумие. Наблюдаются жалобы на тревожность, раздражительность. Снижается память, ухудшается качество сна, страдает внимание.
Симптомы энцефалопатии Хашимото
Клиника заболевания отличается многообразием, мозаичностью симптомов. Это связано с мультифокальным органическим поражением корковых и базальных структур головного мозга. Отсутствует патогномоничный симптомокомплекс. При диффузном прогрессирующем типе чаще наблюдаются синдромы, связанные с когнитивными нарушениями: расстройства внимания, концентрации, выпадение памяти. Могут развиваться эпилептические статусы. Характерны нарушения сознания, острые психотические сдвиги. Пациенты страдают от галлюцинаторных, паранойяльных состояний.
Описываются клинические случаи, когда патология впервые проявилось дезориентированностью, периодическими вспышками гнева, раздражительности, несвойственными пациенту ранее. Затем, в течение нескольких месяцев присоединились нарушения координации движений, тремор рук, появилась слабость нижних конечностей.
Рецидивирующе-ремиттирующий тип энцефалопатии Хашимото проявляется очаговым неврологическим дефицитом: двигательными, пирамидными и экстрапирамидными расстройствами. Имеют место моно- и гемипарезы, квадриплегия. Наблюдается очаговая симптоматика - головная боль различной локализации, нарушения речи. Для патологии характерна длительность течения с короткими промежутками улучшения, которые сменяются обострениями с возникновением новых симптомов.
Разграничение двух типов болезни условно, так как прогрессирование заболевания проявляется смешением неврологической и психотической симптоматики. Острые клинические проявления характеризуются инсультоподобным приступом, серией парциальных припадков, спутанностью сознания. Медленное развитие выражается постепенным нарастанием когнитивного дефицита, тремором, миоклонусом.
Осложнения
При отсутствии своевременной диагностики и лечения заболевание протекает прогредиентно. Через 5-8 лет вероятно развитие слабоумия, прогресс неврологических нарушений. Органическое поражение мозговых центров обусловливает присоединение новых симптомов. Запущенные случаи демонстрируют клинику деменции, акинетического мутизма. Диффузное поражение серого и белого вещества с захватом жизненно-важных центров регуляции осложняется ступором, комой, вероятен отек мозга. Возможен последующий летальный исход, если не оказывается своевременная терапевтическая помощь.
Диагностика
Диагноз устанавливается при комплексном подходе, включая подробный сбор анамнеза. Врач-невролог сопоставляет клинические данные, результаты специфических анализов, инструментальных исследований. Дополнительно назначаются консультации врача-эндокринолога, иммунолога. Этапы диагностики включают:
При установке окончательного клинического диагноза необходимо исключить все остальные возможные причины развития энцефалопатии. Дифференциальный ряд проводится с болезнью Альцгеймера, заболеванием Пика, деменцией с тельцами Леви. Учитывая многообразие клинических данных, требуется исключить дисметаболические энцефалиты, церебральный васкулит.
Лечение энцефалопатии Хашимото
Поскольку у патологии нет облигатных синдромов, существуют сложности ее распознавания. Клинически правильный диагноз устанавливается не сразу, возможно его отсутствие течение месяцев или лет. На протяжении этого времени состояние пациента может ухудшаться, так как отсутствие этиопатогенетического лечения играет решающую роль в прогнозе. После подтверждения диагноза в клинической неврологии используются следующие методы лечения:
- Ступенчатая терапия кортикостероидами. На первом этапе применяется внутривенный метилпреднизолон курсом до 7 суток. Наблюдается быстрый положительный эффект на введение первых доз гормона. Затем пациента переводят на таблетированные формы преднизолона с длительностью курса до 4 месяцев, постепенно снижая дозировку.
- Иммуносупрессорная терапия. Терапию стероидами применяют одновременно с назначением иммуносупрессоров (азатиоприн, метотрексат, циклофосфамид). Данная группа препаратов ингибирует пролиферацию лимфоцитов и их предшественников, препятствуя лимфоидной инфильтрации нервных тканей.
- Терапия иммуноглобулинами. Терапевтический эффект основан на блокировании рецепторов к антитиреоидным антителам на поверхности макрофагов. Это приводит к снижению повреждений клеток. Также иммуноглобулины при внутривенном введении взаимодействуют с мембранными рецепторами на поверхности Т- и В-лимфоцитов, что снижает иммунный ответ, увеличивая толерантность к аутоантителам.
- Прием сорбентов. Неселективные сорбирующие препараты имеют сродство к определенным фракциям белков сыворотки крови. Селективные сорбенты избирательно элиминируют определенные белки, не изменяя протеиновый состав плазмы крови. При лечении применяются обе группы по усмотрению клинициста.
- Плазмаферез. Является перспективным направлением лечения аутоиммунных патологий. Удаляет токсические метаболиты, ЦИК, препятствует увеличению титра аутоантител, элиминируя белки из сыворотки крови.
- Симптоматическая терапия. При когнитивных нарушениях применяют антидепрессанты, антипсихотические средства и препараты, улучшающие микроциркуляцию. Пациентам с неврологическим дефицитом назначают седативные препараты, антиконвульсанты и нейропротекторы. При нарушении функции щитовидной железы эндокринолог назначает гормональную терапию замещения либо тиреостатики.
Прогноз и профилактика
Ранняя постановка диагноза имеет решающее значение для судьбы пациента, его социальной адаптации и качества жизни. Патология имеет хороший терапевтический прогноз, но лишь при своевременной диагностике и адекватном лечении. При благоприятном течении заболевания рецидивы отсутствуют на протяжении нескольких лет. При наличии стойкой ремиссии возможна отмена части лекарственной терапии без ухудшения состояния.
Запоздалая диагностика и отсутствие адекватной терапии усугубляет неврологические и психиатрические нарушения. Лечение без этиопатогенетической составляющей не приносит успеха, сглаживая симптоматику, но не воздействуя на причины заболевания. Как следствие – возникают рецидивы и осложнения, возможен летальный исход. Профилактика заболевания и его осложнений заключается в тщательном наблюдении пациентов, имеющих в личном или семейном анамнезе аутоиммунные заболевания, раннее распознавание и лечение мозговых нарушений.
Э нцефалопатия головного мозга — это хроническое или острое отклонение работы церебральных структур, как правило, метаболического характера, при котором наблюдается нарушение обмена веществ, падение активности нервных тканей, распад и гибель нейронов. В конечном итоге человек сталкивается со снижением когнитивных функций, утратой части способностей со стороны церебральных структур.
Восстановление представляет определенные сложности, поскольку эффективная коррекция возможна только на первой стадии патологического процесса.
Нарушение имеет собственный код по МКБ-10. G93, с различными постфиксами, указывающими на происхождение изменения.
Прогнозы зависят от множества факторов. Возраста больного, давности расстройства, длительности его течения, общего состояния здоровья страдающего, качества и момента начала помощи. Вопрос сложный и требует тщательной квалифицированной оценки.
Механизм развития
Основу становления патологического процесса определяет несколько основных путей развития. Они могут встречаться как вместе, так и по отдельности.
Если говорить подробнее:
Часто причиной энцефалопатии становится злоупотребление спиртными напитками. Продукты распада алкоголя деструктурируют нейроны, а при длительном потреблении этанола они разрушаются в больших количествах.
Восстановление при продолжительном использовании напитков практически невозможно. Есть прямая связь между длительностью применения спиртного и тяжестью патологического процесса. Имеет смысл как можно быстрее отказаться от пагубной привычки.
С другой же стороны, не всегда алкоголь выступает причиной расстройства. Тем же негативным образом сказывается влияние паров, солей различных химических элементов и их соединений. В группе риска — служащие вредных предприятий.
Не всегда повреждения головного мозга сказываются на состоянии нервных волокон сразу. Порой изменения начинаются спустя несколько месяцев или лет.
Происхождение обнаружить крайне непросто, даже при качественной всесторонней диагностике заболевания.
Практически любое повреждение может сказаться на состоянии мозга негативно. Даже простое сотрясение, без осложнений.
Вовлечение нервных тканей при вирусном или бактериальном процессе сопровождается тяжелыми неврологическими явлениями. Дефицит характеризуется сложными диффузными (разлитыми по всему мозгу) расстройствами.
Возникает целая группа опасных симптомов, нередко пациент становится инвалидом. Если говорить о конкретных диагнозах, особенно часто речь идет о менингите и энцефалите.
Есть и другие варианты. От опухолевого процесса и до системных аутоиммунных нарушений, имеющих воспалительный характер.
Механизмы развития определяют дальнейшее течение, в обязательном порядке выявляются в ходе диагностики. Поскольку от этого зависит качество терапии, самой возможности полного восстановления и избавления от расстройства.
Виды энцефалопатии
Классификация в основном проводится по характеру и происхождению.
Соответственно называют такие формы изменения:
- Дисциркуляторная (синоним ангиоэнцефалопатия). Это хроническое нарушение работы головного мозга, на фоне тяжелого отклонения в местной гемодинамике. Кровоток падает, церебральные ткани недополучают питательных веществ и кислорода, что становится причиной деструкции клеток.
Тяжесть патологии напрямую зависит от того, насколько сильная ишемия присутствует. После инсульта расстройство имеет самый выраженный характер.
Другое название нарушения — сосудистая энцефалопатия мозга и подразделяется на атеросклеротическую, гипертоническую и венозную.

- Травматическая форма. Развивается после перенесенного повреждения тканей церебральных структур. Порой несколько лет спустя, что осложняет диагностику и делает происхождение неочевидным.
Симптоматика обычно стойкая, не сходит к нулю самостоятельно. Прогрессирование медленное, но не всегда. Посттравматический энцефалопатический синдром характеризуется неуклонным развитием, без терапии вероятны необратимые изменения.
- Инфекционная разновидность. Встречается как итог менингита или прочих изменений в организме. Воспалительный процесс приводит к стремительному разрушению тканей, неврологическому дефициту.
Без своевременного лечения шансы на восстановление без последствий ничтожно малы или их нет вообще.
- Токсическая энцефалопатия . Встречается у алкоголиков, лиц, потребляющих наркотики в разных формах, также у работников опасных предприятий. Например, текстильных или химических. Лечение требует устранения факторов-провокаторов, коррекции последствий.
- Метаболическая энцефалопатия. Развивается как итог поражений печени, почек и других органов. Также в ходе длительного течения сахарного диабета.
Сюда входят: печеночная (портосистемная, билирубиновая), уремическая (азотемическая), диабетическая, панкреатическая, гипогликемическая, гипоксическая, аноксическая и синдром Гайе-Вернике. Восстановительные мероприятия сложны, не всегда дают нужный эффект. Подробнее о печеночной форме читайте в этой статье .
- Энцефалопатия смешанного генеза. Сопровождается расстройствами по множеству причин одновременно. Такая полифакторность создает большие проблемы для диагностики и дальнейшего лечения заболевания. Поскольку нужно сразу влиять на группу виновников начала изменений.
Энцефалопатия сложного генеза у взрослых развивается наиболее часто. Сочетания могут быть разными, зависит от конкретной ситуации. Например, в результате перенесенной травмы возникают аномалии в обмене веществ головного мозга, а также отклонения со стороны кровотока. Имеет место сочетанный процесс.
В некоторых случаях определить этиологию расстройство невозможно. По крайней мере, на момент проведения диагностики. Тогда говорят об энцефалопатии неуточненной.
Такие идиопатические формы предполагают только устранение проявлений болезни без влияния на фактор-провокатор.
Стадирование
Другой способ классификации основан на оценке тяжести нарушения. В таком случае выделяют три стадии.
- Первая . Характеризуется практически бессимптомным течением. Обнаруживаются незначительные отклонения со стороны работы головного мозга. Небольшая усталость, болевые ощущения в черепной области, прочие варианты отклонения. Устранение возможно в короткие сроки.
- Вторая . Субкомпенсированная. Организм пока еще справляется с перераспределением функций между здоровыми клетками и тканями нервной системы. Однако уже не полностью, начинаются опасные проявления расстройства.
Например, выраженные головные боли, снижение памяти, интеллекта, проблемы со зрением, слухом, поведенческие изменения. Качественная терапия все еще возможна, но уже потребуется куда более длительный курс с постоянным наблюдением и пересмотром по необходимости.
- Третья . Критическая, декомпенсированная фаза. Пациент утрачивает часть способностей, становится инвалидом. Восстановительные мероприятия не дают стопроцентного результата. А при глубоком укоренении органических изменений эффекта нет вообще.
Классификация по стадиям не считается общепризнанной и имеет массу вариаций. Однако все они примерно сводятся к такому виду.
Симптомы
Клиническая картина определяется точной тяжестью нарушения и его локализацией. Как правило, на первой стадии хронического процесса признаки отсутствуют. Они нарастают постепенно, пока не сложатся в полноценную систему ко второму этапу.
Очаги обычно имеют диффузный (распространенный по всему мозгу)характер, потому и сами проявления определяются многообразием у одного и того же пациента.
- Головная боль. Локализуется везде сразу или отдельных частях: затылке, темени. Интенсивность незначительная, по мере прогрессирования нарушения становится сильнее или чаще возникает (а возможно и то, и другое разом). Применение анальгетиков не дает выраженного результата. Хотя сила дискомфорта и становится меньше.
- Головокружение. Невозможность адекватно ориентироваться, управлять своими телом. Координация движений также нарушена. В наиболее сложных случаях пациент в момент эпизода вертиго вынужден принимать горизонтальное положение и не двигаться, чтобы не усиливать и без того интенсивные ощущения. Продолжительность эпизода — от пары минут до нескольких часов.
- Нарушения мыслительных когнитивных функций — характерный признак энцефалопатии. Сначала проявляется в виде небольшой забывчивости и рассеянности. Затем добавляется тугость мышления. Человеку становится трудно выполнять задачи, которые ранее не вызывали проблем. В то же время, сложно переключаться между разными видами деятельности.
- Поведенческие расстройства. Эмоциональные нарушения. Сюда входят такие признаки, как раздражительность, повышенную агрессивность, плаксивость, депрессивность, проявления апатичности и безволия, нежелания что-либо делать.
Постепенно человек слабее начинает реагировать на внешние раздражители, а затем возможно полное угасание интереса к окружающей реальности.
- Шаткость походки. Мышечная слабость или, напротив, развитие гиперкинезов, судорожных синдромов.
- Рост или падение тонуса мускулатуры.
- Тошнота.
- Рвота.
- Метеочувствительность. Склонность к вегетативным кризам при резких переменах погодных условий, температуры, атмосферного давления.
- Снижение адаптивности организма к окружающей среде. Проявляется при переходе из одного в другие часовые пояса, в иные климатические регионы.
- Проблемы со стороны зрения. Ослабление видения, появление тумана, скотом (слепых участков).
- Снижение слуха.
- Шум в ушах и голове без видимого источника. Ощущается субъективно.
- Невозможность концентрации на определенном предмете.
На финальных стадиях болезни наблюдается критическое изменение работы центральной нервной системы.
Уже на второй степени энцефалопатии превалирует определенный синдром. Например, сопровождающийся интеллектуальным дефицитом или нарушениями работы органов чувств и т.д.
На конечной стадии интенсивность симптомов пиковая, приводит к инвалидности, а то и беспомощности пациента. Типично стремительное развитие энцефалопатии у пожилых с преобладанием когнитивных и мнестических нарушений.
Острая форма встречается реже. Как правило, она становится результатом интоксикации, гепатонекроза (отмирания клеток печени), прочих опасных состояний.
Сопровождается теми же симптомами, но в куда более выраженной форме. Как будто расстройство начинается с третьей стадии.
Лечение необходимо проводить быстро, поскольку в противном случае шансов на выживание практически нет или же пациент останется инвалидом на оставшиеся годы.
Причины
Конкретных виновников достаточно. Если говорить о распространенных провокаторах расстройства:
- Гипертоническая болезнь. Стойкое систематическое повышение уровня артериального давления.
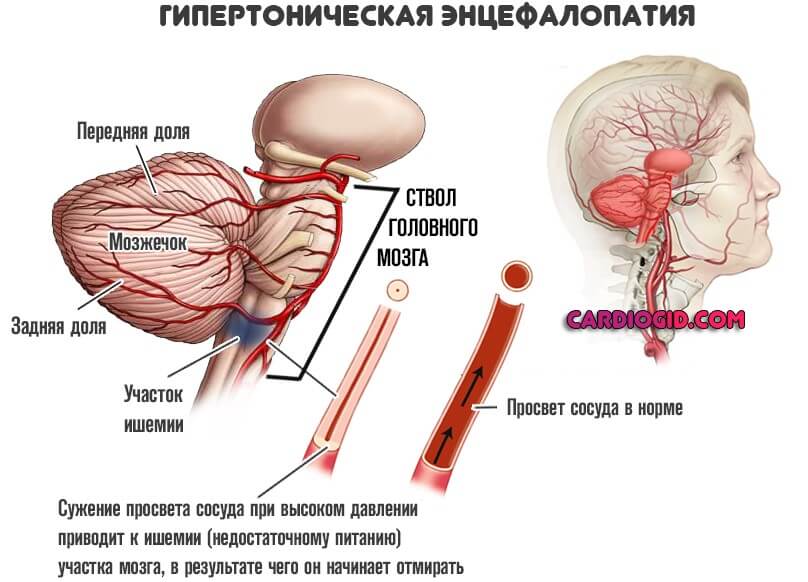
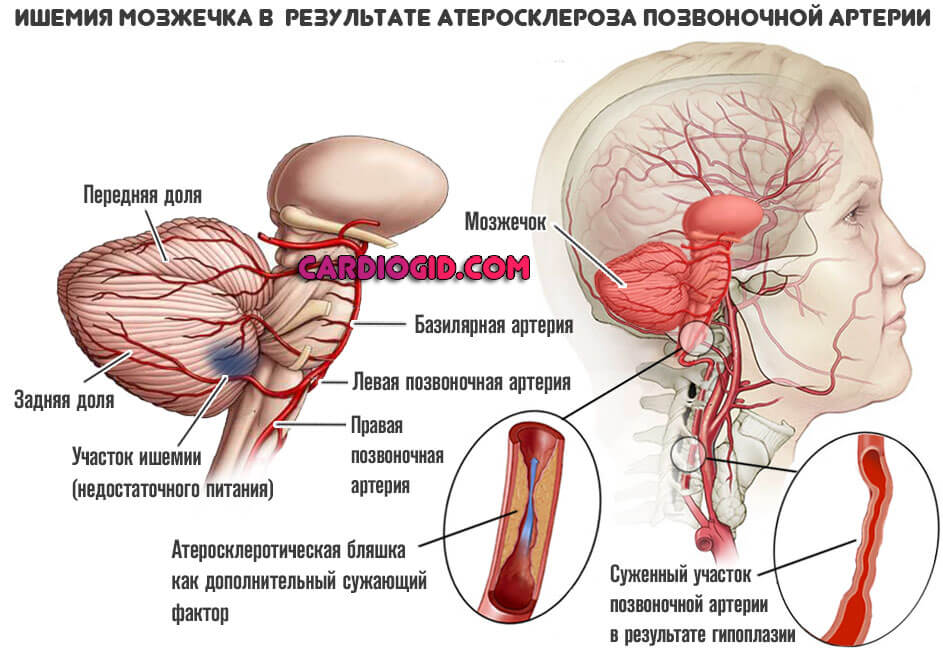
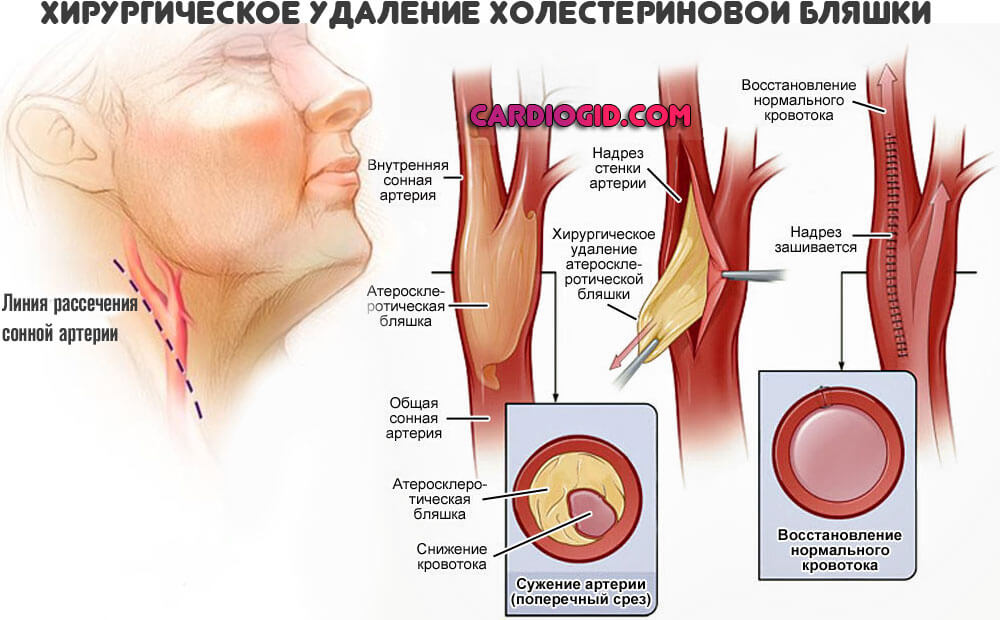
- Атеросклероз. Сужение просвета сосудов в церебральных структурах в результате спазма или закупорки их холестериновыми бляшками . Встречается часто, особенно у пациентов старческого возраста.
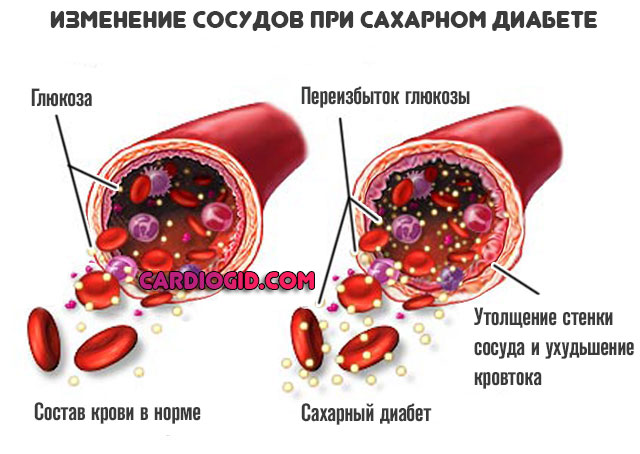
- Сахарный диабет. Нарушение синтеза инсулина или снижение чувствительности тканей организма к нему. Характеризуется сосудистыми проблемами всегда, во всех случаях и независимо от формы процесса.
- Панкреатит. Острое или хроническое воспаление поджелудочной железы, с соответствующим снижением ее функций.
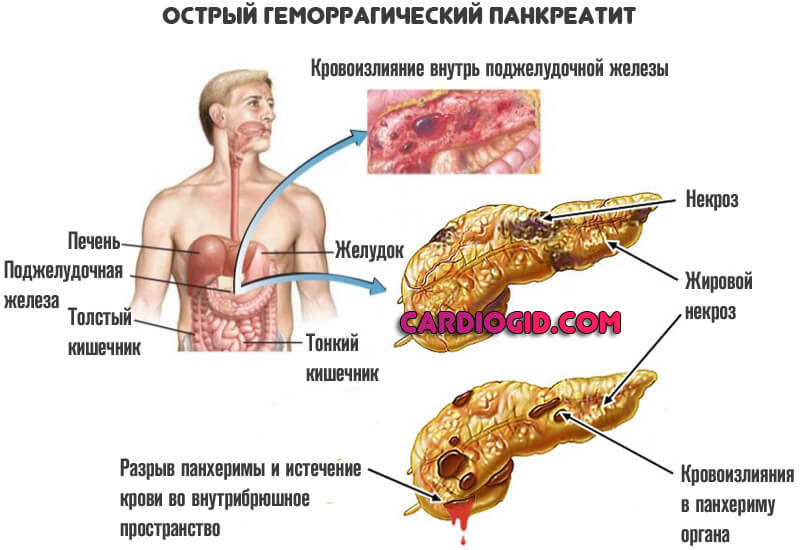
- Патологии печени. В первую очередь, выраженный гепатит или цирроз, некроз тканей органа.
- Расстройства работы эндокринной системы. По типу снижения функциональной активности щитовидной железы, надпочечников и т.д.
- Алкогольная интоксикация. В том числе хроническая, при длительной зависимости от спиртного.
- Прием наркотиков. Некоторые виды стремительно разрушают нервную систему. Как, например, героин или прочие опиоиды. Другие имеют тот же эффект, но нарушают работу ЦНС чуть медленнее (каннабиоиды).
- Травмы головного мозга.
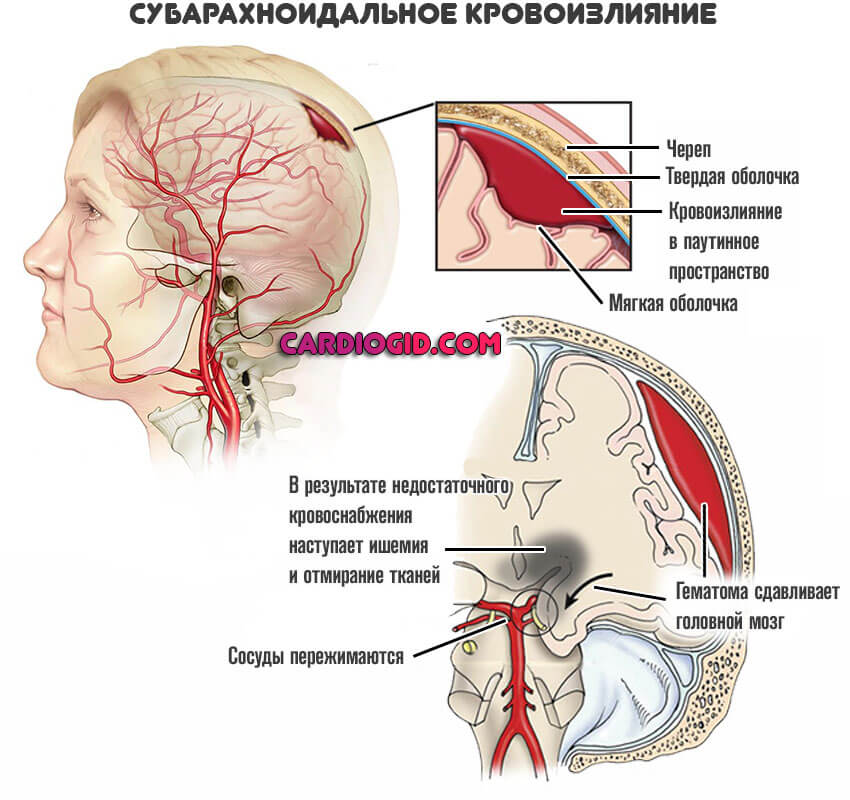
Перечень далеко не полный. Нередко структуры могут повреждаться даже после реанимационных мероприятий, неудачного наркоза, при прочих расстройствах. Вариантов множество.
Диагностика
Обследование проводится под тщательным контролем невролога. По потребности привлекаются прочие специалисты вплоть до профильного хирурга.
Мероприятия стандартные, список расширяется в зависимости от результатов диагностики:
- Опрос больного. Нужно выявить все жалобы. Задача пациента — полностью рассказать о собственном состоянии. Чтобы врач имел возможность составить цельную картину и выдвинуть базовые гипотезы, которые далее будет проверять.
- Сбор анамнеза. Особое значение имеет прием наркотиков, спиртного, перенесенные травмы и заболевания, текущие расстройства и изменения, вредные привычки, образ жизни, повседневная и профессиональная активность, семейная история. Все это учитывается при выявлении вероятного происхождения проблемы.
- Электроэнцефалография. Направлена на оценку характера активности ЦНС.
- Допплерография сосудов шеи и головного мозга. Применяется в рамках комплексной диагностики патологии. Позволяет выявить нарушения церебрального кровотока. Зачастую еще и источник такового.
- По потребности назначаются МРТ. Необходимость возникает не всегда.
- Лабораторные анализы.
Перечень суженный, примерный. Исследований много больше, эти позволяют определить вектор дальнейшей деятельности. Вопрос выбора методик ложится на плечи врача, он же занимается интерпретацией. Один или в тандеме с другими специалистами.
Лечение
Терапия смешанная, поскольку вариантов происхождения заболевания множество. Все зависит от первичного фактора, именно его и нужно устранять.
- Сахарный диабет требует терапии инсулином и диеты. Важно держать уровень глюкозы на стабильных цифрах.
- Гипертензия предполагает назначение специализированных средств. Ингибиторов АПФ, блокаторов кальциевых каналов и прочих медикаментов.
- Эндокринные нарушения корректируются заместительным путем.
- Травмы и сосудистые дисфункции лечатся с помощью препаратов цереброваскулярного ряда.
Если говорить о лечении самой энцефалопатии, назначаются другие группы препаратов:
- Ноотропы . Ускоряют обменные процессы, убирают нарушения метаболизма. Сюда входят такие медикаменты, как Фенибут и Глицин. Также другие.
- Витаминно-минеральные комплексы. В том числе Аевит, Аскорутин . В их задачи входит питание центральной нервной системы.
- Цереброваскулярные для улучшения трофики тканей. Пирацетам, Актовегин.
- По потребности — сосудистые протекторы. Анавенол и прочие. Чтобы защитить артерии, вены и местные капилляры от деструкции.
Препараты для лечения энцефалопатии разнятся (список выше примерный), в основном терапия консервативная. Без радикальных мер.
Но в некоторых случаях не обойтись без хирургического вмешательства. Механического устранения бляшек при их кальцификации или больших размерах, также прочих состояниях.
Прогноз
Благоприятный только на начальной стадии. Возможно полное выздоровление без каких либо последствий. Чем дольше продолжается процесс, тем хуже перспективы.
На второй стадии прогнозы туманные. Излечение уже невозможно.
Все это не приговор. При грамотной комплексной терапии есть шансы перевести заболевание в вялотекущую стадию и компенсировать основные неврологические функции.
Обычно удается отсрочить наступление критической фазы на 5-10 лет. Возможно и неопределенно долгое сохранение нормального положения вещей, в том числе и до конца жизни. Такой прогноз называют условно-благоприятным.
А вот 3-й этап сопряжен с негативным сценарием. Данные приблизительные, слишком много факторов влияет на исход. Подробную информацию лучше получить у своего лечащего врача.
Возможные осложнения
Ключевые последствия энцефалопатии — инсульт, деменция , тотальная инвалидизация пациента с развитием беспомощности. Как итог — смерть от осложнений.
Профилактика
Эффективных мер не существует. Однако можно снизить риски простыми методами, которые применимы ко всем случаям превенции заболеваний церебральных структур:
- Отказ от курения, спиртного, наркотиков.
- Достаточная физическая активность.
- Своевременная борьба со всеми расстройствами.
- Качественный сон.
- Избегание стрессов.
- Правильный витаминизированный рацион.
Энцефалопатия — это сложное заболевание головного мозга, при котором начинается распад и гибель нейронов.
Без следа это не проходит. Чем дольше существует проблема, тем хуже состояние пациента и ниже шансы на восстановление. Коррекция без промедлений — необходимое условие излечения и возвращения к нормальной жизни.
Читайте также:


