Блокада лекарством д защемления нерва шеи
Блокада седалищного нерва - это инъекция обезболивающих и противовоспалительных средств, лечебная и диагностическая процедура, показанная при ишиасе.

При воспалении или ущемлении нерва основным симптомом является резкая интенсивная боль в ноге, приводящая к существенному ограничению подвижности. Введение анестетиков и других лекарственных препаратов непосредственно в очаг поражения не только снимает болезненную симптоматику, но и обеспечивает терапевтический эффект. Для проведения блокады существуют определенные показания и противопоказания, а сама манипуляция выполняется врачом.
Показания к проведению
При ишиасе средней и легкой степени показана терапия пероральными препаратами болеутоляющего, противовоспалительного, спазмолитического действия. Назначаются также мази с аналогичным эффектом, в некоторых случаях – инъекции. В отличие от обычных уколов блокада направлена прежде всего на купирование болевых импульсов и используется в следующих случаях:
- диагностика – при нейропатиях данная манипуляция позволяет точно определить локализацию и объем поражения;
- выраженные боли, препятствующие передвижению, имеющие постоянный характер;
- неэффективность предыдущего лечения пероральными и наружными средствами.
Блокада анестетиками эффективна как при воспалении, так и при защемлении нерва, поскольку болезненные ощущения исчезают мгновенно. Однако эффект длится несколько часов, поэтому регулярно требуются повторные инъекции. Применение противовоспалительных препаратов дает стойкий терапевтический эффект.
Техники выполнения
В отличие от внутримышечных уколов, которые можно делать самостоятельно в домашних условиях, блокаду седалищного нерва должен выполнять исключительно специалист.
Не имея медицинского образования, подобрать подходящий способ и место введения лекарства практически невозможно. Самолечение чревато также осложнениями: повреждениями нервов и сосудов, поломкой иглы, воспалением.
Проводится задним доступом, больной при этом лежит на животе. Для определения точки, куда необходимо ввести анестетик, проводятся две воображаемые линии. Первая – горизонтальная – через вершину большого вертела кости бедра, вторая – вертикальная – вдоль наружного края седалищного бугра. Место их пересечения располагается непосредственно над искомым нервом.
Чтобы избежать инфицирования, кожа предварительно обрабатывается антисептиком. Затем инфильтруется кожа в зоне инъекции (для этого применяется 0,25% раствор новокаина). После того как чувствительность пропадет, через тонкую длинную иглу в глубжележащие ткани вводится новокаин в концентрации 0,5% объемом от 20 до 40 мл.
Пациент располагается на боку, пораженная конечность при этом находится сверху, согнута под прямым углом в бедре и колене. Место введения иглы определяется следующим образом: воображаемой линией соединяются верхняя задняя подвздошная ость и верхушка большого вертела.
От середины полученной линии книзу (в сторону копчика) проводится перпендикуляр длиной 4-5 см. Полученная точка на его свободном конце представляет собой место для инъекции. Длинной тонкой иглой вначале обезболиваются кожа с подкожной клетчаткой, затем – подлежащие ткани.
Данная техника используется, когда нельзя повернуть пациента (при поврежденном позвоночнике, например). Больной лежит на спине, ноги прямые. После обработки операционного поля антисептиком делается разметка.
Первая линия соединяет лобковый бугорок подвздошной кости с ее передневерхней остью. Отрезок делится на три равные части, от точки между его медиальной и средней частями проводится перпендикуляр. Третья линия располагается параллельно первой, проходя через наружный край большого вертела. Ее соединение с перпендикуляром – место введения иглы.
Техника выполнения инъекции в данном случае требует особой осторожности. После обезболивания кожи с клетчаткой игла длиной не менее 8 см вводится в направлении бедренной кости до контакта с ней. Затем немного подтягивается назад и погружается уже медиально, за кость, на глубину 5 см. Чтобы исключить попадание анестетика в артерию, перед введением лекарства делается аспирационная проба.
Препараты для введения
Для блокады используются анестетики – Новокаин, Лидокаин – в различных концентрациях. Например, для обезболивания места инъекции подкожно вводится несколько миллилитров 0,25%-го Новокаина. Непосредственно в глубжележащие мягкие ткани 0,5-1%-й раствор.
Иногда подобным образом осуществляется введение нестероидных или гормональных противовоспалительных (Диклофенака, Дексаметазона). В некоторых случаях применяются миорелаксанты или наркотические обезболивающие препараты.
Плюсы и минусы
Несомненное преимущество блокады седалищного нерва перед другими видами терапии – практически мгновенный эффект. Боль исчезает за несколько минут, возвращаются свобода движений и трудоспособность. Поскольку лекарство вводится местно, в кровоток попадает его незначительное количество (соответственно, проявляется минимум побочных эффектов). Противопоказаний к такому методу тоже немного в отличие от медикаментозной терапии пероральными средствами.
К недостаткам манипуляции относятся прежде всего ее вероятные осложнения:
- повреждение седалищного нерва иглой;
- пункция бедренной артерии;
- поломка иглы (при попадании в кость или спазме мускулатуры);
- прокол мочевого пузыря;
- занесение инфекции.
Однако негативные последствия исключены, если блокада выполняется врачом с соблюдением техники и правил антисептики. Недостатком также может считаться побочное действие препаратов в виде снижения АД, головокружения, слабости, аллергических реакций.

Противопоказания
Блокада седалищного нерва противопоказана при некоторых хронических заболеваниях и острых состояниях. Ее нельзя проводить пациентам младше 18 лет, беременным и кормящим женщинам, лицам с сахарным диабетом, остеопорозом, почечной недостаточностью, гипотонией, активной формой туберкулеза.
Противопоказаниям являются также повышенная чувствительность к используемым препаратам, склонность к аллергическим реакциям.
Заключение
Блокада нерва в случае его ущемления или воспаления – самый быстрый способ снятия болевого синдрома. Данная манипуляция при выполнении специалистом с учетом противопоказаний безопасна, не имеет побочного действия.
Однако для достижения стойкого терапевтического эффекта необходимо устранить причину ишиаса, для чего используются другие консервативные и хирургические методы лечения.

- Показания
- Противопоказания
- Применяемые препараты
- Результат блокады
- Способы манипуляции
- Осложнения
- Видео по теме
При воспаленном седалищном нерве человек испытывает острую боль. Она локализована снизу спинальной зоны и распространяется на ногу. На начальных этапах патологии эффективна физиотерапия. Но иногда физиотерапевтические способы не приносят положительный результат, поэтому надо делать блокаду. Блокада седалищного нерва выполняется при неэффективности иных способов терапии.
Блокада при ишиасе эффективно устранит болевые ощущения. При этой манипуляции лекарственное средство вводится в пораженную область. Во время проведения анестезии следует учитывать следующие моменты: кому показана, противопоказана процедура и какие после нее могут быть вероятные осложнения.
Показания
Блокада при защемлении седалищного нерва имеет показания:
- Нестерпимый болевой синдром, характерный для ишиаса и невралгии.
- Нарушенная трофика тканевых структур.
- Спазмированность мышц.
- Перегружены связки.
Противопоказания
Выполнение блокады седалищного нерва Лидокаином, Новокаином запрещается:
- при пониженном АД;
- замедленной частоте сердечного ритма;
- дисфункции синусового узла;
- кардиогенном шоковом состоянии;
- нарушенной атриовентрикулярной проводимости;
- аллергиях;
- дисфункции печени и почек;
- миастении;
- эпилептических припадках;
- беременности и грудном вскармливании.
Мовалис с Диклофенкаом запрещается применять:
- при аллергиях;
- нарушенном кроветворении;
- язве желудка;
- обостренных колитах;
- тяжелой недостаточности почек и печени;
- последнем триместровом сроке беременности;
- вскармливании грудью.
Применяемые препараты
Для лечения болевых ощущений и возникшего защемления седалищного нерва эффективно применение:
- Лидокаина.
- Новокаина.
- Диклофенака.
- Мовалиса.
Лидокаиновая и новокаиновая блокада проводится путем ввода лекарства в определенный сегмент. Лидокаиновое воздействие более эффективное, чем действие Новокаина, Лидокаин менее токсичен. Обезболивающий результат со снятием воспаления достигается благодаря Диклолфенаку. При сильном болевом синдроме показано внутримышечное введение средства.
В таблетированном, мазевом виде средство поможет при легкой форме патологии. Доза зависит от веса и возраста больного, подбирается врачом. Действие Мовалиса аналогично Диклофенаку, средство устранит боль, снимет воспалительный процесс. Показано внутримышечное введение. Такие препараты эффективно лечат ишиас.
Результат блокады
При ущемлении седалищного нерва, из-за которого больной обездвижен, анестезирующий укол улучшит самочувствие больного. Устранится воспаление пораженных тканевых структур. Улучшится крово- и лимфоток в пораженной зоне. Исчезнет дискомфорт в ноге, она не будет казаться пациенту тяжелой, также нормализуется чувствительность пальцев на нижней конечности.
Органы, расположенные в малом тазу, будут функционировать нормально. Мышечный тонус станет нормальным, мышцы будут лучше сокращаться. Больной станет жить обычной жизнью, будет работать, нормально двигаться, но ему требуется продолжать терапию ишиаса.

Способы манипуляции
Техника выполнения проводится разными методами. Эти способы зависят от массы тела пациента и зоны пораженного сегмента.
Больной должен лежать на животе. Доктор пальпаторно определяет выступающий большой вертел бедра с седалищным бугром. Нерв расположен продольно наружной оси этого бугра. Сначала с верхней части вертела доктор представляет перпендикулярную линию к сагиттально расположенной плоскости. Другая прямая линия параллельна зоне седалищного бугра. В участке, где перпендикуляры пересекаются, делают прокол тонкой длинной иглой, через которую в подкожно-жировой слой надо частично ввести лекарство до того момента, пока у больного не появятся парестезии.
Пациент должен лежать на боковой стороне, нижние конечности его согнуты в тазобедренных и коленных суставах. Пятка нижней конечности, в ягодичную зону которую надо сделать обезболивающую блокаду, должна полностью прижиматься к другой ноге. Доктор пальпаторно определяет верхний край большого вертела бедра, от него представляет прямую к задневерхней ости, находящейся в участке подвздошной кости.
В конце этого отрезка надо ввести утонченную длинную иглу. Сперва лекарство вводится под кожу от 10 до 15% его объема. Когда наступят парестезии, иглу следует углубить, вводят всю дозу препарата.
Выполняют редко, если существует вероятность деструкции крупных артериальных сосудов. Пациент должен лежать на спине. Доктору пальпаторно надо определить участок лобкового бугра с подвздошной костью и большим вертелом берцовой кости. С передней стороны верхнего участка подвздошной кости к бугру лобковой зоны проводится линия, которую требуется разделить на 3 одинаковые доли.
От участка, где делится средняя и внутренняя часть линии, проводится иная ось книзу. Эта ось перпендикулярна первой линии. В зону, где пересекаются две последние оси, вводится игла. Сначала под кожу вводят 15% от объема препарата. Когда наступят парестезии, игла углубляется до момента, пока не будет упора в подвздошную кость. Затем игла возвращается на 1 см и вводится оставшийся в шприце препарат.
Пациент лежит на боку, нижнюю конечность надо немного согнуть в коленном и тазобедренном суставе. В этот район надо ввести иглу до момента, пока она не будет контактировать с наружным участком седалищного бугра. Игла возвращается в обратную сторону примерно на 1 см и вводится лекарство.
Применяется тогда, когда больной не может лежать на боку и на животе. Пациент лежит на спине. Нижнюю конечность со стороны инъекции надо перпендикулярно согнуть в тазобедренном и коленном суставе. Доктор проводит прямую линию между большим вертелом бедра и седалищным бугром.
В центр этой оси в перпендикулярном направлении к кожной поверхности вводится игла. Лекарство вводят поэтапно. Сначала 15% от его объема надо ввести под кожу, у больного должны возникнуть парестезии. Дальше врач определяет глубину введенной иглы, вводит оставшееся средство.
Осложнения
Неблагоприятные последствия происходят в редких случаях. Иногда может травмироваться нерв, повредиться сосуд, сломаться игла. Если манипуляция выполнена неправильно, то седалищный нерв будет поврежден. Нарушится чувствительность, возникнут болевые ощущения. В этом случае больному надо провести массаж и мануальную терапию, вводят витамины В с Прозерином, показана лечебная физкультура, применяют электрофорез.
Если участок введения лекарства выбран неправильно, то может повредиться сосуд, возникнет гематома, которая устранится с помощью компрессов за несколько минут. Если больной резко дернулся во время манипуляции, то сломается игла. Сломанную иглу, находящуюся под кожей, извлечь непросто. Иногда она ломается в глубоких тканевых структурах, чтобы ее извлечь требуется операция.
Ишиас является осложнением остеохондроза. Подробно о блокаде при остеохондрозе можно узнать в этой статье. Важно понимать, проводить процедуру обязан специалист с высшей квалификацией. Манипуляция окажет временный анальгезирующий результат, поэтому требуется провести дальнейшую терапию воспаления седалищного нерва.
Лечебно-медикаментозная блокада — это инъекция обезболивающих препаратов в нервные сплетения, избавляющая от мышечных болей и спазмов в короткий срок.
Содержание статьи:
Лечебная блокада – медикаментозный метод купирования болевого синдрома, а также другой неврологической симптоматики. Такая техника обезболивания применяется более века, за который доказала высокую эффективность. Медикаментозная блокада позволяет избавиться от боли в очень короткий срок и существенно улучшить качество жизни и самочувствие.
Каноны современной медицины диктуют как можно более быстрое купирование боли. Иначе ухудшается психологическое состояние пациента. Это накладывается на имеющуюся симптоматику, многократно ухудшая клиническую картину. Иногда хроническая боль приводит к суициду. Поэтому лечебная блокада получила очень широкое распространение. Она устраняет причину боли с минимальными побочными эффектами и без интоксикации организма.
Медикаментозная блокада имеет непродолжительное обезболивающее действие. Однако, благодаря снятию мышечного спазма и иных симптомов, общее самочувствие улучшается на более долгий срок. Блокады проводят курсами от 2 до 15 уколов, перерыв – 3-4 дня.
Лечебная блокада – это инъекция (укол) лекарственного препарата в очаг боли, в том числе эпидурально.
Медикаментозная блокада обеспечивает трехфазное избавление от боли. Сначала из-за раздражения болевых рецепторов иглой боль усиливается. Затем она стихает до минимального уровня. На третьей фазе достигается терапевтический эффект – боль уходит. Когда препарат перестает действовать, боль возвращается. Однако ее интенсивность снижается вплоть до 50%.
После лечебно-медикаментозной или диагностической блокады рекомендуется снизить двигательную активность области воздействия. Иногда нужна иммобилизация, например, шейным корсетом. В некоторых случаях показан постельный режим.
Преимущества лечебных блокад
- Качественный и быстрый обезболивающий эффект. Препарат действует направленно, именно на очаг боли.
- Низкий риск побочных эффектов. Лекарство попадает в кровоток только после прохождения источника болевого синдрома.
- Хороший терапевтический эффект.
- Возможность снять сосудистый и мышечный спазм, воспаление в очаге.
- Делать инъекции можно многократно – при каждой вспышке боли.
- Восстановление трофики ткани и снятие отека.
Показания к проведению лечебной блокады
- боли в шее, спине;
- остеохондроз;
- невралгия, неврит;
- болевой синдром в позвоночнике по причине межпозвонковой грыжи;
- ревматизм;
- остеоартроз;
- боли в послеоперационном периоде;
- фантомные боли;
- синдром Миньера;
- нейропатия;
- спастика;
- ампутационные боли;
- болезненность и спастика после инсульта;
- радикулит;
- мигрень;
- ишиас;
- туннельный синдром.
Виды лечебно-диагностических блокад
Инъекция делается в зону поражения, под очаг или вокруг него, в область измененных тканевых реакций, в воспаление и др. Разделяются на периартикулярные (в ткани около суставов) и периневральные (в нервные каналы).
Уколы в различные сегменты, к ним относятся паравертебральные блокады, которые делаются в проекцию сегментов позвоночника. Каждому спинномозговому нерву и сегменту позвоночника соответствует дерматом (участок кожного покрова, соединительной ткани), склеротом (область костной системы), миотом (часть мышечной системы). Вводя препарат внутрикожно в какой-либо дерматом, можно влиять на соответствующий участок позвоночника и/или внутренний орган. Самое частое показание – миотонические реакции паравертебральных мускулов при остеохондрозе.
Такая лечебная блокада объединяет в неврологии несколько техник. Применяется при боли в спине. Анестетик может вводиться внутрикожно, между остистыми позвонковыми отростками на глубину 2-4 см, в зону тела позвонка. В последнем случае от линии остистых отростков отступают на 3-4 см вбок. Иглу направляют под углом 35° и вводят на 8-10 см в глубину.
Сильная боль в позвоночнике связана с ущемлением спинномозговых нервов. Блокада действует направленно и нормализует самочувствие. Это не простая процедура, поэтому проводится в крайнем случае.
При блокаде на время отключается нервная проводимость определенных волокон. Для этого используют местные анестетики, которые блокируют клеточное проведение путем ингибирования потенциалзависимых натриевых ходов.
Эффект наступает за несколько минут. Параллельно снижается сосудистый спазм, ускоряется восстановление тканей, нормализуется обмен веществ, проходит отек от воспаления.
Применяются для мелких и крупных суставов, когда болевой синдром является следствием дегенеративного процесса или воспаления. Анестетик вводится в суставную капсулу. После этого боль устраняется полностью. Если же случай запущенный, то она значительно снижается. Основные показания – это бурсит, остеоартроз суставов, периартрит, артрит неинфекционной природы, тендовагинит. Процедура не требует подготовки, проводится под местной анестезией. Длительность – 20 минут. Эффект наступает через несколько минут. Сразу после введения препарата можно двигаться. Длительность эффекта зависит от степени поражения сустава. Она составляет в среднем 21 день. Затем делают повторные блокады. Иногда инъекции делают не в сустав, а в мышцу. Это нужно, чтобы снизить спазм, вызывающий боль. Также к этой группе относятся паравертебральные блокады. По такой технологии лечат следующие суставы: голеностопный, тазобедренный, лучезапястный, коленный, плечевой, локтевой.
Анестетик вводится в область, по которой идет периферический нерв. Таким образом устраняются боль, сосудистый спазм, мышечное напряжение, воспаление и отек. Показания: неврит, невралгия, онкология, суставные патологии, мышечно-тонический и туннельный синдромы. Процедура может проходить под ультразвуковым контролем. Длительность – до 10 минут. Обезболивающий эффект наступает через несколько минут и сохраняется до 21 дня. Могут проводиться повторные процедуры, кроме случаев, когда эффект не наступает после 1-2 введений.
Препараты, которые применяют при лечебных блокадах
Сначала рассмотрим наиболее часто применяемые местные анестетики.
Может вводиться в нервы и ткани, обезболивает, снимает спазм. В патологическом очаге проходит сильное раздражение, отключается периферическая иннервация. Препарат улучшает трофику тканей, а также:
- снижает проницаемость сосудистых стенок;
- выступает как антисептик и бактериостатик;
- увеличивает устойчивость к аллергенам;
- выравнивает сосудистый тонус;
- улучшает трофику нервов.
Считается наиболее безопасным средством подавления боли, характеризуется минимумом побочных эффектов. Имеет определенную степень токсичности.
Теперь перейдем к самым популярным глюкокортикостероидам. Препараты этой группы призваны усилить эффективность блокады, снять воспаление, аллергическую реакцию. Могут применяться также самостоятельно.
Метилпреднизолона ацетат – форма метилпреднизолона, обладающая пролонгированным воздействием. Это объясняется худшей растворимостью и меньшей активностью метаболизации. Используется для блокад мягких тканей и суставов. Для эпидуральных блокад – с осторожностью, потому что может спровоцировать воспаление паутинной спинномозговой оболочки.
Используется для лечения всех суставов, за исключением труднодоступных и не имеющих синовиальной полости. При введении в тазобедренный сустав необходимо исключить попадание в крупные сосуды. Инъекции в окружающие сустав ткани могут быть мало- или неэффективными. Если с первого укола не наступает положительного эффекта, процедуру не повторяют.
Препарат на основе бетаметазона. Применяется для лечения пяточной шпоры. Обеспечивает быстрый обезболивающий и противовоспалительный эффект. Снимает аллергическую реакцию. Обычно позволяет вылечить шпору за 1-2 сеанса. Существенный недостаток – разрушительное влияние на надпочечники и гипофиз. Однако вероятность осложнений в этом препарате резко снижена, по сравнению с аналогами. От других подобных лекарственных средств отличается микрокристаллической структурой. Может применяться для эпидуральных блокад, а также блокад спинномозговых нервов, мускулатуры и др. Эффективен при деструктивно-дистрофических заболеваниях позвоночника, в частности поясничного отдела.
Возможные осложнения и меры их профилактики
Лечебные блокады отличаются крайне низким процентом осложнений – 0,5%. Это могут быть реакции на препараты, симптомы интоксикации (рвота, головокружение, сердцебиение), повреждения сосудов в местах инъекций. Чтобы профилактировать осложнения, вводят дополнительные препараты, а после процедуры пациенту рекомендуется 1-2 часа полежать. Не рекомендовано сразу сильно нагружать себя физически, что часто бывает, потому что люди избавляются от боли. Если не проявлять осторожность в плане двигательной активности, симптоматика вернется и будет более сильной.
При блокадах позвоночника возможны кровотечения, инфицирование прокола, повреждение внутренних оболочек, мягких тканей. Последнее обычно связано с неопытностью врача. Также может развиться анафилактический шок. Поэтому процедуру проводят только в медицинском учреждении. Для предупреждения осложнений делают пробную инъекцию.
При блокаде пяточной шпоры у 15-20% людей бывают осложнения. Чаще всего они случаются из-за неправильного введения глюкокортикостероидов и индивидуальной реакции на них. Это может быть отмирание мягких тканей, нагноение, разрыв пяточной фасции. Нужно каждый день после процедуры самостоятельно осматривать пятку, чтобы вовремя заметить негативную реакцию. Ее первые признаки – это боль, почернение и/или покраснение кожи, онемение. Осложнения могут быть отсроченными и возникать даже через несколько недель после процедуры. Это объясняется пролонгированным действием глюкокортикостероидов.
Принцип действия
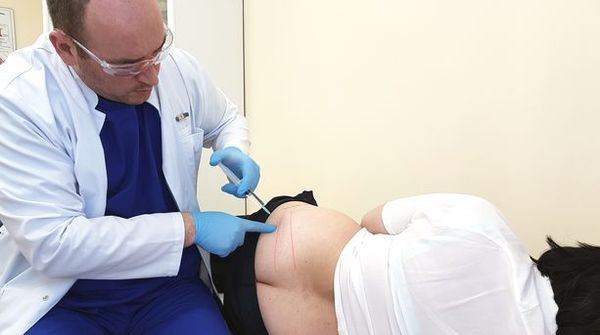
Манипуляцию выполняет только специалист. Поскольку очень многое зависит от определения правильного места для укола и точности попадания. Невротомия – главный принцип для проведения блокады при воспалении седалищного нерва. Что он обозначает?
В болевую область вводят препарат с анальгетическим эффектом. Он начинает действовать локально и мешает прохождению нервных импульсов по нервному волокну. Практически сразу же боль притупляется и полностью уходит.
Кроме этого, восстанавливается подвижность и способность к перемещению. Улучшается местное кровообращение, ткани получают в достатке кислород и питательные вещества. Уходят неприятные ощущения в форме тяжести и онемения.
Из этого видео вы узнаете, каким образом делается блокада седалищного нерва.
Преимущества и недостатки
У блокады при ущемлении седалищного нерва есть целый ряд неоспоримых достоинств по сравнению с другими способами лечения, такими как электрофорез, прием препаратов, внутримышечные инъекции. Наиболее существенные преимущества:
Каких еще осложнений можно опасаться? Очень редко возможны такие неприятные ситуации:
- попадание иглой в сосуд и развитие гематомы;
- возможное задевание нерва. Ощущается как сильнейший удар током, болезненность усиливается;
- поломка иглы в месте блокады. Поэтому специалист предупреждает о необходимости полного расслабления. Ни в коем случае нельзя дергаться и совершать резкие движения.
Показания и противопоказания
Если назначают блокаду, пациенту полезно знать, какие существуют показания для ее проведения. Для выполнения этой непростой техники выделяют такие экстренные случаи:
- сильное воспаление;
- местные трофические нарушения;
- резкая болезненность при защемлениях;
- круглосуточные сильные болевые приступы после травмы;
- выраженная невралгия;
- перегрузка связок;
- спазмирование мышечных групп;
- контрактура.
Этот метод является ведущим и незаменимым, если нужно быстро и эффективно:
- купировать боль при ущемлении;
- устранить спазм;
- уменьшить воспалительные процессы;
- избавиться от местного отека.
Врачи не всегда и не всем пациентам назначают блокаду. Чтобы не проводить манипуляцию, существуют серьезные противопоказания в состоянии здоровья. Это могут быть такие патологические проявления:
- тяжелые болезни печени;
- непереносимость вводимых лекарств;
- склонность к гипотонии;
- замедленный пульс – менее 60–55 пульсаций в минуту;
- неблагоприятные сердечные аритмии по типу блокады желудочков, предсердий;
- слабость синусового узла.
Для успешности процедуры пациенту важно, как можно более полно рассказать врачу свой анамнез.

Какие препараты применяются
При проведении блокады невропатологи используют следующие группы препаратов для экстренного лечения:
#!NevrologNA4ALO!#
Седалищный нерв берет свое начало с крестца, проходит через ягодицы и ниже по ногам до пальцев, являясь самым длинным по протяженности нервом в человеческом теле. Когда происходит сжатие этого нерва, вызывающее раздражение тканей, происходит защемление седалищного нерва. Обычно это случается в позвоночных дисках и мышцах внутренней группы малого таза. Также это заболевание называют ишиасом.
Причины защемления нерва
Причины, вызывающие защемление седалищного нерва, бывают разными. Самые частые из них: заболевания позвоночника, такие как грыжи, стеноз и остеохондрозы. Также ишиас возникает при спазмах ягодичных и спинных мышц. Гораздо реже встречаются случаи защемления седалищного нерва от опухолей, гнойных воспалений, инфекций органов малого таза.
Симптомы
Первичными симптомами являются слабовыраженные боли в пояснице и ягодицах. Появляются тяжесть и ломота в ногах. При осложненной болезни болит уже вся поверхность бедра, голеностопа, и боль опускается до кончиков пальцев ног. Болезненные ощущения носят резкий характер, человек испытывает переменные острые, стреляющие боли в ноге. Также могут возникнуть жжение и онемение нижних конечностей. У человека возникает усталость и ломота в ногах. Обычные приемы по лечению боли не помогают.
Что такое блокада при защемлении седалищного нерва?
Принцип действия такой процедуры – формирование местного анальгетического блока, то есть блокирование болевого импульса в другие отделы центральной нервной системы. Известны несколько методов, которые применяют для снятия сильных болей при защемлении седалищного нерва. Наиболее используемый из них – блокада. И так, делают ли блокаду при защемлении седалищного нерва? Блокадой называют технику, при которой используют медицинские препараты в виде уколов, чтобы лечить сильную боль у пациента. Ее назначают при защемлении седалищного нерва, если терапия не приносит улучшения состояния, а болевой синдром у человека не дает жить полноценной жизнью.
Блокаду применяют при тяжелой форме ишиаса, когда физиотерапия и терапия медикаментами не приносят эффекта. Применение необходимо, так как у пациента не прекращаются сильно ощутимые боли, которые невозможно блокировать, принимая анальгетики. Другие показания для блокады: защемление нерва, травмирование этой области, невралгия или другой фактор, вызывающий нестерпимую боль; спазмирование мышц или их контрактура; перегруженная система связок; местные трофические нарушения.
Какие препараты используются для блокады?
Помогает ли блокада при защемлении седалищного нерва? Об этом говорят положительные отзывы, использовавших этот вид терапии пациентов. При проведении блокады при защемлении седалищного нерва используют различные препараты.
Новокаиновая блокада при защемлении седалищного нерва считается наиболее часто используемой. Новокаин позволяет блокировать раздражение седалищного нерва и отключить чувствительность сопутствующих нервных окончаний, убрать болевые ощущения и улучшить структуру тканей. В новокаиновой блокаде есть вспомогательные вещества, такие как тримекаин и дикаин для усиления эффекта основного составляющего. А также 8% раствор желатина и этиловый спирт для увеличения времени воздействия.
Лидокаин также часто используется для блокады при защемлении седалищного нерва. Его действие считается даже немного менее эффективным, чем у новокаина, но менее токсичным. В частности, используют 0,25 или 0,5 процентные растворы, в объеме 80 мл и 40 мл соответственно. Пролонгировать действие лидокаина можно гормональными препаратами, а так же адреналином, так как его действие вызывает спазм кровеносных сосудов и препятствует быстрой всасываемости препаратов.
Дипроспан является гормональным препаратом, при применении которого уходят отеки и воспаления в седалищном нерве, снимается болевой синдром, улучшается кровообращение пораженного участка. Минусом является привыкание организма при частом использовании.
Диклофенак имеет противовоспалительное, жаропонижающее, анальгезирующее, противоревматическое действие, что помогает снять и боли, и воспаления в седалищном нерве.
Техника выполнения процедуры
Куда делают блокаду при защемлении седалищного нерва? Наиболее известная и доступная техника – введение блокады в точку Войно-Ясенецкого, находящуюся прямо над нервом. Чтобы найти эту точку, нужно провести две линии в лежачем положении пациента: горизонтальная проводится по вершине большого вертела, а вертикальная – через наружный край седалищного бугра. Она находится на их пересечении. Вводят только выписанный врачом-неврологом раствор постепенно, направляя иглу к седалищному нерву. Рекомендуется добавлять кортикостероиды для увеличения продолжительности действия обезболивающих препаратов.
Возможные осложнения и последствия
Несмотря на относительную безопасность применения блокады, редкие случаи осложнений все же имеют место. К примеру, неправильное введение иглы приводит к прямому попаданию в нерв, что характеризуется резким усилением болей у пациента. Так же нужно предотвращать облом иглы, не делая резких движений при введении препарата. Если произойдет попадание иглы в кровеносный сосуд, возможно появление гематомы.
Противопоказания для проведения блокады
Читайте также:


