Боли внизу живота как нерв при беременности
Климов Юрий Викторович
С момента зачатия ребенка в женском организме запускается целый ряд процессов, большая часть из которых локализуется в области детородных органов. Естественные боли, возникающие на разных этапах вынашивания, называются акушерскими. У одних женщин они выражены сильнее, у других слабее, но совсем без болевых ощущений беременность протекать не может – такова физиология.
Характер болей в разные периоды беременности

Вынашивание делится на три трехмесячных этапа – триместра. Поскольку состояние беременных женщин изучено всесторонне, существуют объективные данные насчет их самочувствия от зачатия до родов.
Первый триместр. Болевые ощущения внизу живота могут возникнуть еще на самых ранних стадиях беременности. Их вызывает процесс прикрепления эмбриона к стенке матки. Такая боль считается нормой, если она не вызвана чем-то иным.
На разных сроках первого триместра у беременных женщин бывают боли, отдающие в поясницу. Как правило, они вызваны смещением центра тяжести и легкими спазмами мышц, стабилизирующих позвоночник. Ранее не нагруженные волокна этих мышц вступают в работу, но быстро устают, вызывая подобные ощущения. Со временем они тренируются, укрепляются и перестают спазмировать. Но поясничные боли иногда связаны с патологией системы мочевыделения. Как правило, это развитие инфекционных заболеваний, сопровождающееся сопутствующими симптомами: нарушение мочеиспускания, температура, жжение в уретре.
Самый тревожный сигнал, угрожающий плоду, – маточное кровотечение. При первых кровяных выделениях необходимо срочно обратиться к врачу.
Второй триместр. Ближе к средине периода вынашивания матка увеличивается на столько, что поддерживающая ее круглая связка начинает испытывать напряжение, отзывающееся болями. Такие приступы длятся несколько минут, но могут возникать несколько раз в день. Отсутствие подобных ощущений не является отклонением на данном этапе.
К концу второго триместра поясничный отдел позвоночника выгибается вперед еще сильнее вследствие смещения центра тяжести. В результате у беременной, особенно во время ходьбы, могут возникать спазмы, как при радикулите. Избежать этого поможет отказ от обуви на каблуках и упражнения, разработанные для беременных.
Третий триместр. Вступая в заключительный этап вынашивания ребенка, женский организм претерпевает массу изменений. С 35-й (иногда и раньше) недели у женщин начинаются тренировочные схватки, которые вызывают ощущение тяжести внизу живота. Женщина быстро привыкает к таким ощущениям, но если они становятся частыми и сильно выраженными, то рекомендуется обратиться к врачу, т.к. это может быть признаком схваток преждевременных родов.
Ближе к концу беременности головка малыша начинает давить на тазовые кости, что приводит к усилению напряжения внизу живота и спазмам региональной мускулатуры. В норме такие боли терпимы. Но если они становятся чрезмерными, то необходимо безотлагательно обратиться к врачу.
Отсутствие болей в животе
Как уже говорилось, беременность не может проходить при полном отсутствии болевых ощущений хотя бы на одном из ее этапов. Если женщина не ощущает никаких болей, то, скорее всего, речь идет о ее высоком болевом пороге. Нормальное развитие плода не может характеризоваться акушерскими болями. Для этого существует ряд более точных маркеров. Если плод развивается нормально, но болезненных ощущений нет, то можно считать, что ей повезло.
Возможные причины болей в животе при беременности
Кроме акушерских болей, которыми сопровождается вполне здоровая беременность, в этот период могут возникать и боли патологического характера. Женщина, вынашивающая ребенка, не перестает быть уязвимой для заболеваний внутренних органов. А потому у нее, как и у всех остальных, боли в животе могут быть не связаны с ее положением. Следует отличать по ощущениям акушерские боли от неакушерских.
Пищевые отравления
Любой женщине знакомы ощущения, возникающие при пищевых отравлениях. Это может быть:
- сильная тошнота;
- обильное слюноотделение;
- рвота;
- диарея;
- повышение температуры;
- спазмы в области кишечника.
Отравление бывает химическим или инфекционным. Легкое пищевое отравление беременная женщина может перенести без последствий, но более тяжелые состояния, особенно при повышении температуры, требуют немедленного оказания медицинской помощи. Самолечением в данном случае заниматься нельзя, поскольку для беременных существует ряд нюансов и ограничений (в т.ч. медикаментозных).
Гормональная перестройка
Изменение гормонального фона женщины, вынашивающей ребенка, может сопровождаться появлением как минимум дискомфорта внизу живота. К концу третьего триместра женский организм выделяет релаксин – гормон, расслабляющий связки, подготавливая кости таза к родам. Этот процесс часто сопровождается ощущением тяжести внизу живота. Такие ощущения относятся к акушерским болям и не являются патологическими.
Боли при внематочной беременности и угрозе выкидыша
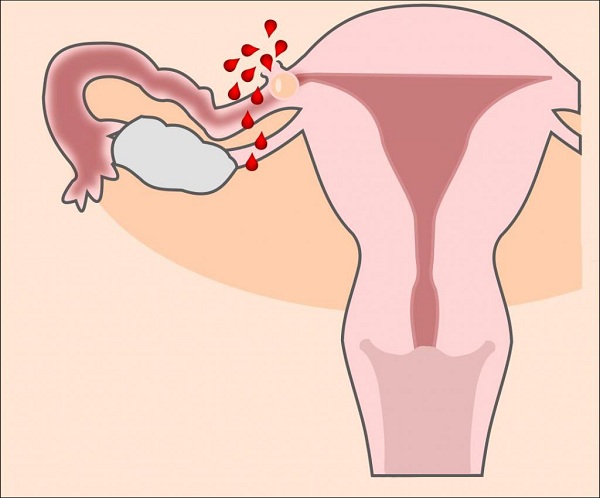
О возникновении внематочной беременности нельзя судить только по симптомам, к которым относится боль внизу живота и кровяные выделения. Но это четкие сигналы для срочного обращения к врачу, который проведет УЗИ и установит их истинную причину. Чаще всего внематочная беременность локализуется в тубах. По мере развития зародыша и растягивания им стенок маточной трубы, возникают болевые ощущения. Они учащаются и усиливаются, в отличие от акушерских болей.
При угрозе выкидыша, который может случиться на любом сроке вынашивания, боли локализуются по центру нижней части живота и сопровождаются схватками. Интуитивно многие женщины, особенно имеющие опыт родов, могут отличить тренировочные схватки и акушерские боли от патологических. Но если беременная отмечает неестественные по ее мнению болевые ощущения в животе (особенно по центру), то ей лучше перестраховаться, обратившись к врачу хотя бы по телефону для описания своего состояния. Угроза выкидыша возникает и при появлении маточного кровотечения, которое сопровождается также и резким упадком сил.
Натяжение мышц и связок
Развиваясь в полости матки, плод увеличивается и растягивает ее стенки. Этот процесс сопровождается и растяжением связок, стабилизирующих положение матки. И матка, и ее связки приспособлены к такому растяжению, но у беременных женщин могут возникать на этом фоне ощущения дискомфорта вплоть до болевых ощущений. Чтобы не спутать такие боли с патологическими, нужно обращать внимание на их частоту и продолжительность. Болями сопровождаются микроразрывы соединительной ткани связок, которые в норме длятся не больше пяти минут. Если боль не проходит дольше, то это повод усомниться, что она вызвана растяжением связок.
На поздних сроках беременности напряжение испытывают и мышцы, окружающие брюшину (косые и прямые мышцы живота). Это могут быть покалывающие боли при изменениях позы. Они проходят также быстро, как и возникают.
Боли при заболеваниях внутренних органов
Беременные не застрахованы от возникновения холецистита, аппендицита, обострения заболевания почек и внутренних половых органов. Нередко при возникновении этих заболеваний они связывают болевые симптомы, прежде всего, с положением. Но симптоматика острого проявления этих заболеваний сильно отличается от нормальных акушерских болей. При аппендиците боль в животе нарастает, не проходит сама собой, сопровождается температурой, что уже заставляет немедленно обратиться за врачебной помощью.
При холецистите (воспаление желчного пузыря), который к слову встречается у женщин на порядок чаще, чем у мужчин, характерны опоясывающие боли в верхней части живота. Часто боль отдает под правую лопатку, при пальпации области проекции желчного пузыря не изменяется. Приступы холецистита наступают преимущественно ближе к полуночи. Их нельзя терпеть, поскольку при отсутствии лечения может произойти разрыв желчного пузыря, что влечет за собой серьезную угрозу как для женщины, так и для плода. Острые холециститы в неопасных для жизни стадиях могут быть законсервированы медикаментозно и при помощи диеты. Операцию по удалению пузыря с камнями в таком случае проводят после родов.
Хиатальная грыжа чаще всего наблюдается среди уже рожавших женщин в возрасте старше 30 лет. Это грыжа отверстия диафрагмы, через которое проходит пищевод. Состояние усложняется давлением увеличивающейся матки. Женщины с такой патологией жалуются на боли за грудиной, жжение в районе пищевода, отрыжки и забросы желудочного сока в пищевод. Лечение беременных пациенток не имеет особенностей. Им рекомендуют спать на кроватях с приподнятым изголовьем, дробное питание с уменьшенным содержанием сырой клетчатки, медикаменты, расслабляющие кишечник.
Шевеление плода. Примерно с восьмой недели ребенок начинает шевелиться в утробе, и будущая мать это естественно ощущает. Дату первых самопроизвольных подвижек плода и место толчков необходимо сообщить доктору. Эта информация важна для определения положения зародыша и даже помогает определить дату родов.
Диагностика при болях живота у беременных
Нетипичные для беременных боли в районе живота требуют обследования и установления их истинных причин. О характере ощущений необходимо рассказывать гинекологу. На основании этой информации врач определяет дальнейшую стратегию. При подозрении патологий он может назначить УЗИ органов малого таза, сдачу анализов крови и мочи. Если будут выявлены патологии, то назначается лечение с учетом физиологического положения будущей роженицы.
Как лечить боли в животе при беременности
На ранних сроках у женщин не должно возникать сильных болей в области живота. Они могут сигнализировать заболеваниях, не связанных с акушерством, на что гинеколог обязательно обратит внимание. Естественные акушерские боли можно свести к минимуму, если придерживаться диеты и выполнять гимнастику для беременных, а также гулять на свежем воздухе и соблюдать щадящий режим.

Незначительные боли в животе часто встречаются во время беременности и редко являются признаком того, что что-то идет не так. Но, если у вас есть сильная боль в животе при беременности, вы должны немедленно обратиться за медицинской помощью, поскольку это может быть связано с внематочной беременностью, выкидышем, отслойкой плаценты или другими серьезными проблемами. Узнайте, на что указывают эти симптомы на разных стадиях беременности и когда следует обратиться к врачу.
Боли в животе при беременности и дискомфорт.
Тошнота во время беременности – это нормально и обычно вызывает беспокойства. Утренняя тошнота при беременности может начаться уже через две-четыре недели после оплодотворения, достигая максимума около 16 недель и обычно спадает примерно на 22 неделе беременности. Многие женщины, испытывающие утреннюю тошноту во время беременности не нуждаются в лекарствах.
Если вы испытываете судороги или боль в желудке (орган, который переваривает вашу пищу), это может быть признаком проблем с пищеварением, но вряд ли будет симптомом выкидыша. Проблемы с пищеварением часто встречаются во время беременности, но стоит немедленно обратиться к врачу, если боль в животе при беременности приводит к гриппоподобным симптомам (легкая лихорадка, боли в мышцах, головная боль и т. д.). Беременные женщины склонны к пищевым отравлениям и другим инфекциям в желудочно-кишечном тракте. Некоторые инфекции (такие как листерии) могут вызвать осложнения для ребенка, даже если они не особо опасны для небеременных женщин, поэтому лучше провериться, если вы подозреваете, что вы можете быть больны.
Общие боли в животе при беременности.
Если у вас присутствует общая боль в животе при беременности, но не конкретно в желудке, это может быть связано с доброкачественной причиной. Ваш живот растет, и ваши органы перемещаются, поэтому тупая боль и покалывания являются нормальными. Обычными причинами являются:
- Могут ощущаться боль из-за расширения матки. Она обычно не бывает тяжелой и спадает после нескольких минут отдыха.
- Вздутие живота или запор часто возникают из-за высокого уровня гормона прогестерона во время беременности, который замедляет пищеварение.
- Боль в круглой связке при беременности может ощущаться во втором триместре, так как эта связка, идущая от матки к паху, растягивается. Это может быть острая колющая боль, когда вы меняете положение тела или это может быть тупая боль.
- Схватки Брекстона-Хикса часто проходят без боли, но некоторые женщины могут испытывать дискомфорт или боль во втором и третьем триместре, когда испытывают эти “тренировочные” сокращения.
Абдоминальные боли во время беременности.
Необходимо обратиться за медицинской помощью, если вы чувствуете боль в нижней части живота при беременности, сопровождаемую тошнотой или влагалищным кровотечением – эти симптомы могут указывать на выкидыш. Но боли в животе могут возникать и во время нормальной беременности. Если у вас нет кровотечения и вы не испытываете никаких других симптомов, связанных с выкидышем, но у вас все еще есть судороги, никогда не помешает упомянуть об этом вашему врачу при следующем визите.
Специфические симптомы выкидыша варьируются в зависимости от конкретного человека. Вот некоторые распространенные симптомы выкидыша:
- Слабость и усталость.
- Боль в животе.
- Схватки.
- Лихорадка.
- Кровотечение, которое становится все более тяжелым.
- Боль в спине.
Обратите внимание, что многие беременные женщины иногда испытывают некоторые из этих симптомов и не имеют выкидыша. Тем не менее, если вы испытываете какой-либо из этих симптомов, или иным образом обеспокоены, немедленно обратитесь к своему врачу.
Сильная боль.
Если вы испытываете сильную боль в любом месте в области живота во время ранней беременности, обратитесь в отделение неотложной помощи. Вы должны убедиться, что исключена внематочная беременность, так как это может быть опасно для жизни, если не лечить.
В некоторых случаях боли в животе при беременности могут указывать на отслойку плаценты и другие угрожающие жизни осложнения как для матери, так и для ребенка, требующие немедленной медицинской помощи. При отслойке, плацента отделяется от матки после 20 недели беременности, и вам может потребоваться тщательное наблюдение или ранние роды ребенка. Боли в животе при беременности также могут быть признаком преждевременных родов. В любом случае, не медлите с обращением за лечением. Раннее лечение осложнений может иметь большое значение.
Преэклампсия при беременности – состояние, которое включает в себя высокое кровяное давление и белок в моче, также может вызвать боль в верхней части живота. Если это состояние не лечится, оно может привести к множественным проблемам с органами, эклампсии (состояние с судорогами или кома) и плохому росту плода.
В дополнение к этим связанным с беременностью причинам сильной боли в животе, вы также можете испытывать боли, связанные с другими условиями, которые нуждаются в немедленном лечении. Некоторые из них происходят чаще во время беременности, в то время как другие являются случайными. К ним относятся:
- Аппендицит.
- Камни в желчном пузыре (желчнокаменная болезнь).
- Камни в почках.
- Инфекция мочевыводящих путей.
- Панкреатит.
Заключение.
Переживание незначительной боли в животе может быть частью неосложненной беременности. Поговорите с вашим врачом о том, чего вам следует ожидать и что следует рассматривать как признак проблемы, особенно если у вас есть хроническое состояние или состояние желудочно-кишечного тракта.

Так как во время беременности организм женщины подвергается значительной перестройке, многие будущие матери начинают испытывать боли при беременности. Причина возникновения болей бывает различная. Иногда их стоит игнорировать, иногда нужно быстрее обратиться к врачу, чтобы сохранить здоровье себе и ребенку. Поэтому беременная должна быть в курсе происходящих изменений и внимательно относится к переменам в своем самочувствии.
Боли физиологического характера
Матка до беременности располагается в малом тазу. Она имеет небольшие размеры и не оказывает влияния на другие внутренние органы. Но с возникновением беременности все меняется.
Матка растет и перемещает многие органы, растягивает связки и давит на нервные сплетения. Поэтому боли во время беременности бывают часто. Но беспокоиться и пить обезболивающие каждый раз при появлении спазма или боли в животе не стоит. Это естественный процесс, и повлиять на него никак нельзя.
К естественным причинам болей относят:
- Ощущения, которые возникают из-за роста матки.
- Растягивание связок в малом тазу и брюшной полости.
- Смещение внутренних органов на поздних сроках беременности.
- Замедленная перистальтика кишечника из-за сдавления и расслабляющего действия прогестерона.
Но в любом случае дифференцировать причину болей и назначать лечение должен только врач, поэтому сообщать ему все симптомы надо обязательно.
Боли на ранних сроках
В каких случаях надо беспокоиться при появлении болей при беременности? Обычно следует сообщить гинекологу, если болевые ощущения в животе длительные, острые, не прекращаются в положении лежа и после продолжительно отдыха. Наиболее опасно, если подобное состояние сопровождается гипертонусом матки. Женщина ощущает схватки, и это является поводом для обращения за медицинской помощью.
Более опасной ситуацией является внематочная беременность. Некоторые девушки не спешат делать УЗИ при наличии положительного результата домашнего теста. А ведь бывают ситуации, когда тест положительный, но плодное яйцо развивается не в матке, а в маточной трубе. Несвоевременной выявление приводит к разрыву трубы на сроке примерно 5-7 недель, в результате чего появляются сильные боли при беременности и интенсивное кровотечение из половых путей. Лечение – операция, во время которой удаляют трубу. Если внематочную беременность диагностировать на раннем сроке, то во время операции трубу можно сохранить.
Боли на поздних сроках
Срок беременности увеличивается, и женщину начинает беспокоить еще больше болезненных ощущений. Кишечник сдавливается, и запор становится настоящей проблемой.
Если имеется колит, то обычно он вызывает серьезные боли во время беременности. Лечить воспаление кишечника можно только травами и спазмолитиками. Также необходимо корректировать диету (увеличить количество потребляемой жидкости, кушать много овощей и фруктов, которые стимулируют перистальтику кишечника).
Одной из распространенных причин болей при беременности на поздних сроках являются схватки Брекстона-Хикса. Это тренировочные сокращения матки, которые необходимы для подготовки организма к предстоящим родам. Они никогда не должны быть ритмичными, и их частота не увеличивается со временем. Такие схватки безопасны для плода, и для матери.
Не каждые схватки являются физиологическими. Иногда они являются началом преждевременных родов. Поэтому при появлении ритмичных сокращений матки надо срочно обратиться в больницу, особенно если срок беременности маленький и до этого уже была угроза прерывания.
Боли в боку
Обычно на более поздних сроках начинается нарушение переваривания пищи, как в желудке, так и в кишечнике. В связи с этим женщину часто беспокоят боли при беременности в боку и в верхней половине живота. Они связаны с тем, что органы пищеварительной системы работают медленно из-за расслабляющего влияние прогестерона. Также количество пищеварительных ферментов может снижаться. Это приводит к застою в желудке или кишечнике.
Справиться с такими проблемами можно диетой. Питаться надо дробно, несколько раз в день и небольшими порциями. В пищу можно добавлять приправы, стимулирующие переваривание еды, например. Ежедневные прогулки, фитнес для беременных или занятия в бассейне могут стимулировать перистальтику кишечника.
Если есть склонность к застою желчи, то во время беременности может обостриться холецистит. Он сопровождается спастическими болями сверху в правом подреберье. Лечение должно проводиться под контролем доктора. Дискинезия желчевыводящих путей тоже является распространенной причиной болевых ощущений. Часто она возникает после приема жирной пищи. Иногда симптомом дискинезии являются боли во время беременности после стресса в правом боку. Устранить её проще, так как у беременных возможно применение спазмолитиков и успокоительных препаратов типа валерианы.
Боли в правом боку внизу могут быть вызваны аппендицитом. У беременных это осложнение возникает не редко. Воспаление червеобразного отростка начинается из-за сдавления беременной маткой сосудов и нервов, которые его питают. Это приводит к тому, что появляются сильные боли во время беременности. Обычно еще отмечается повышение температуры, нарушение аппетита, тошнота или рвота. Лечение только оперативное. Главное, вовремя поставить диагноз и провести операцию. Боли внизу живота при беременности.
Боли в пояснице

Тянущие боли при беременности, локализующиеся в пояснице, беспокоят женщину на протяжении всех девяти месяцев. Сначала они возникают из-за растущей матки, потом из-за сдавливания нервных сплетений. На более поздних сроках поясница болит в результате смещения центра тяжести. Для того чтобы уменьшить боли в поясничном отделе позвоночника надо носить обувь на низком каблуке, использовать бандаж, чаще отдыхать в положении лежа и не забывать про зарядку для беременных.
Если были дистрофические изменения в межпозвоночных дисках, то во время беременности это может привести к обострению остеохондроза. Самой критической ситуацией является образование протрузии диска или межпозвоночной грыжи. В результате появляются сильные боли во время беременности, которые не купируются приемом слабых препаратов. Это крайне тяжелое осложнение, поэтому лечение назначают срочное и в индивидуальном порядке.
Исходя из всего перечисленного видно, что каждую беременную женщину будут беспокоить боли. К сожалению, от этого никто не застрахован. Одних женщин боли беспокоят не сильно, других мучают все 40 недель. Главное, чтобы эти боли не были признаками серьезных заболеваний, поэтому надо всерьез оценивать любые изменения в своем самочувствии и сообщать о них врачу. Только доктор сможет разобраться в причинах и назначить соответствующее лечение.
Резкие боли в животе
Достаточно часто будущую маму пугают новые ощущения, в том числе колющая боль внизу живота. Как без паники оценить свое состояние и помочь себе до прихода врача?
Резкие боли в животе при беременности - очень часто встречающаяся жалоба. Каждого человека в течение жизни те или иные неприятные ощущения в области живота беспокоят неоднократно. Но при беременности, когда живот является объектом пристального внимания и постоянной заботы, любое неблагополучие в этой области воспринимается с особой тревогой.
Колющая боль внизу живота может быть симптомом самых разных заболеваний, и для правильной диагностики необходимо уточнить ее характеристики. Боль может быть острой, возникшей внезапно, или постоянной, хронической. Различают боль схваткообразную, когда приступы боли то нарастают, то уменьшаются, и постоянную. Боль по характеру бывает колющая, режущая, ноющая, давящая и т.д. Очень важна локализация (место расположения) боли в животе. Боль в верхней половине живота характерна для заболеваний желчевыводящей системы, желудка, двенадцатиперстной кишки, поджелудочной железы, может быть связана с заболеванием сердца или легких.
Боль в области пупка чаще всего свидетельствует о заболевании тонкого кишечника.
В ряде случаев резкие боли в животе является симптомом серьезных заболеваний, которые требуют обращения за квалифицированной медицинской помощью. Нередко боли внизу живота во время беременности являются симптомом угрозы прерывания беременности. На начальном этапе, предшествующем выкидышу, беременную женщину могут беспокоить тянущие боли внизу живота, по характеру напоминающие болезненные ощущения во время менструации. Обычно эти боли локализуются по центру, сразу над лоном, часто сопровождаются болями в области крестца, слизистыми выделениями из половых путей, учащенным мочеиспусканием. Часто подобные проявления провоцируются физической или эмоциональной нагрузкой и могут самостоятельно прекращаться в состоянии покоя.
Для диагностики колющих болей внизу живота используется УЗИ, в ходе которого возможно выявление повышенного тонуса матки, отслойки плодного яйца, плаценты, что подтверждает диагноз. Кроме того, во время УЗИ можно определить состояний плода, что является определяющим для выбора, тактики лечения. В поздних сроках для диагностики используется КТГ (кардиотокография), позволяющая определить как состояние плода, так и наличие схваткообразных сокращений матки.
Во время беременности создаются предпосылки для развития заболеваний органов брюшной полости, которые также проявляются болями в животе. Во-первых, гормональные изменения в организме беременной вызывают снижение перистальтики (двигательной активности) кишечника, желчного пузыря, желчных протоков и протоков поджелудочной железы, а застой содержимого этих органов, в свою очередь, способствует росту болезнетворных бактерий. Кроме того, при беременности происходит снижение иммунной защиты и изменение кровообращения в мелких сосудах внутренних органов. Все это способствует развитию воспалительного процесса в органах пищеварительного тракта.
Резкие боли в животе у беременных также имеют некоторые характерные особенности. За счет роста матки и расслабления мышц передней брюшной стенки происходит смещение внутренних органов, поэтому локализация боли может изменяться по сравнению с типичными проявлениями данного заболевания.
Во-вторых, из-за смещения внутренних органов большой сальник, призванный отграничивать воспалительный процесс в брюшной полости, отодвигается маткой и плохо контактирует с внутренними органами. За счет этого возникший воспалительный процесс может быстро распространиться на близлежащие органы и брюшину с развитием перитонита - воспаления брюшины (тонкой пленки, покрывающей все органы и стенки брюшной полости), что особенно значимо в третьем триместре. Поэтому при беременности особенно важным становится своевременное обращение за медицинской помощью.
.jpg)
Острый аппендицит. Самой частой патологией, требующей неотложной операции, во время беременности является острый аппендицит. Чаще всего данное заболевание отмечается во втором триместре.
Заболевание начинается внезапной резкой болью в животе, которая приобретает постоянный ноющий характер и затем перемещается туда, где в данный момент располагается аппендикс (червеобразный отросток). Вне беременности он находится в правой нижней трети живота, но с увеличением срока смещается выше. Боль может сопровождаться тошнотой и рвотой. В ряде случаев может повышаться температура тела. Характерно усиление боли в положении лежа на правом боку, вследствие давления беременной матки на воспаленный очаг. При значительном ухудшении общего состояния, учащении сердцебиения, появлении одышки, нарастании температуры тела, вздутии живота можно предполагать развитие перитонита.
Холецистит. На втором месте среди хирургической патологии во время беременности стоит холецистит - воспаление желчного пузыря. Холецистит обычно проявляется болями и чувством тяжести в правом подреберье. Боли могут быть тупыми, ноющими (при хроническом холецистите) или острыми, схваткообразными (при остром). Боли могут сопровождаться ощущением горечи во рту, тошнотой, рвотой, отрыжкой воздухом, изжогой, вздутием живота. Появление приступа обычно провоцируется погрешностями в диете - употреблением в пищу жирной, жареной пищи -или, особенно при наличии камней в желчном пузыре, тряской во время езды. Во время беременности возможно появление или усиление болей во время шевеления плода.
Панкреатит. Это заболевание представляет собой воспаление поджелудочной железы. Его развитию благоприятствуют нарушение оттока желчи, несоблюдение диеты, в частности обильная мясная и жирная пища, употребление алкоголя, наследственная предрасположенность, стрессы. Острый панкреатит проявляется резкой болью в животев частннсти острыми болями в верхней части живота (подложечная область, правое или левое подреберье), чаще опоясывающего характера. Часто отмечается рвота, нарушение стула, снижение артериального давления.
Для уточнения диагноза производится врачебный осмотр, УЗИ органов брюшной полости, анализы крови и мочи. При необходимости могут проводиться дополнительные обследования в зависимости от симптомов заболевания. При остром аппендиците и холецистите в подавляющем большинстве случаев проводится оперативное лечение. Операцию можно проводить на любом сроке беременности. Возможно использование щадящей лапароскопической методики операции, когда через небольшие проколы в брюшную полость вводятся инструменты и проводятся необходимые манипуляции.
При наличии камней в желчном пузыре и хронического воспалительного процесса в нем проводится лечение, направленное на профилактику обострений процесса, а операцию проводят после родоразрешения. Лечение хронического воспалительного процесса органов брюшной полости во время беременности обычно проводится консервативно, предпочтительно в стационарных условиях. Помимо лечения обязательно соблюдение диеты, которая назначается врачом с учетом заболевания.
.jpg)
Диагностика заболевания осуществляется на основании осмотра врача, данных УЗИ, в ряде случаев может потребоваться исследование кала, рвотных масс для уточнения причины заболевания. Если общее со стояние значительно не страдает, нет признаков обезвоживания - таких, как выраженная слабость бледность, холодный пот, снижение артериального давления и учащение пульса, - лечение может про водиться без госпитализации в стационар.
Основные лечебные мероприятия - диета, восполнение нормального объема жидкости и выведение токсинов из желудочно-кишечного тракта. В домашних условиях рекомендуется обильное питье: обычная питьевая вода, минеральная вода комнатной температуры без газа, крепкий чай, в ряде случаев врачом могут назначаться лечебные чаи, обладающие вяжущим действием.
Для выведения токсических продуктов рекомендуется использовать активированный уголь по 5-6 таблеток на прием 2-3 раза в день, можно принимать СМЕКТУ, ЛАКТОФИЛЬТРУМ, ЭНТЕРОСГЕЛЬ и другие препараты по назначению врача.
В остром периоде заболевания, при резких болях в животе рекомендуется щадящая диета: отварная, протертая пища, не раздражающая слизистую желудка и кишечника, Исключаются жирное, жареное, копченое, соленое продукты, богатые клетчаткой (овощи и фрукты в любом виде, после исчезновения симптомов разрешаются отварные и печеные фрукты и овощи), черный хлеб, отруби. Рекомендуются разваристые каши и слизистые супы из риса, овсяных хлопьев, пшена, хорошо разваренные макаронные изделия подсушенный белый хлеб, кисломолочные продукты (кефир, творог), отварное нежирное рубленое мясо и рыба. По мере улучшения состояния диета становится менее строгой.
Цистит. Еще одной причиной острая боль внизу живота при беременности может быть цистит - воспаление мочевого пузыря. Для цистита, особенно хронического, характерны тянущая боль и чувство тяжести над лоном, усиливающиеся при наполнении мочевого пузыря и достигающие наибольшей интенсивности в конце мочеиспускания. Острая режущая боль при этом сочетается с учащенным мочеиспусканием, выделением мочи малыми порциями, возможно появление крови в конце мочеиспускания. Диагностика заболевания проводится на основании жалоб, данных осмотра врача и анализов.
Итак, причиной резких болей в животе могут быть самые разные заболевания, поэтому при возникновении подобных симптомов необходимо проконсультироваться с врачом. Только врач может правильно оценить все имеющиеся у вас симптомы. В случае возникновения боли, с которой ранее вам не приходилось сталкиваться, лучше вызвать бригаду скорой медицинской помощи. Для установки окончательного диагноза могут потребоваться дополнительные анализы и консультации специалистов.
При возникновении резких болей в животе до консультации с врачом допускается использование спазмолитиков - препаратов, расслабляющих гладкую мускулатуру внутренних органов. Возможно применение НО-ШПЫ в таблетках или СВЕЧЕЙ С ПАПАВЕРИНОМ. Одновременно с этим рекомендуется расслабиться, отдохнуть. Если в течение часа боль не прекратилась, можно повторить прием препарата. Но если боль нарастает или длительно не снимается приемом спазмолитиков, к ней присоединяются другие симптомы, необходимо срочно обратиться к врачу. Не рекомендуется заниматься самолечением, использовать обезболивающие и противовоспалительные препараты; эти лекарства изменяют клинические проявления заболевания, маскируют его, создавая видимость улучшения. Кроме того, при обращении к врачу некоторые характерные симптомы заболевания могут отсутствовать из-за использования обезболивающих препаратов. И уж тем более нельзя принимать самостоятельно антибактериальные препараты: многие из них могут навредить вашему малышу, а кроме того, они изменят проявления заболевания и исказят картину лабораторных исследований.
Наиболее частой причиной тянущих болей внизу живота в I триместре беременности являются физиологические изменения, происходящие в организме беременной женщины. Под действием гормонов беременности происходит размягчение тканей, образующих поддерживающий аппарат матки, а также их растяжение и смещение за счет роста матки. Некоторые женщины этого не замечают, у других все эти процессы дают о себе знать незначительными тянущими болями внизу живота, покалыванием, которые обычно локализуются по обе стороны от средней линии. Эти боли никогда не бывают схваткообразными и не повторяются с четкой периодичностью. Они обычно не связаны с физической нагрузкой или стрессом. Замечено, что часто подобные боли в животе беспокоят женщин, имевших до беременности болезненные менструации.
Во второй половине беременности тянущие боли внизу живота вызываются растяжением мышц живота, смещением внутренних органов, прежде всего кишечника, вызванным значительным увеличением размеров матки. Кроме того, перистальтика кишечника под действием гормонов беременности снижается, и продвижение пищи по кишечнику происходит медленнее. В связи с этим возможно перерастяжение отдельных участков кишечника, что также может проявиться тянущими или колющими болями внизу живота слева. Вышеописанные явления не требуют экстренного врачебного вмешательства. При помощи несложных мероприятий возможно свести эти неприятные проявления до минимума.
Во время беременности рекомендуется правильно питаться. Так как кишечник под действием гормонов работает медленнее, нельзя его перегружать. Есть необходимо 4-5 раз в день небольшими порциями. Нельзя допускать больших перерывов между приемами пищи, а также переедания. Сдавление кишечника увеличенной маткой еще больше затрудняет продвижение пищевых масс, а растяжение кишечника неизбежно приведет к появлению болей в животе. Кроме того, при длительном нахождении пищи в кишечнике усиливаются процессы брожения и может развиться метеоризм, усиливающий дискомфорт в области живота.
Для улучшения перистальтики необходимо ежедневно включать в свой рацион продукты, содержащие клетчатку, в первую очередь - сырые фрукты и овощи, можно использовать фрукты и овощи, прошедшие тепловую обработку. Если какие-то продукты вызывают у вас повышенное газообразование (чаще всего к ним относятся бобовые, капуста, лук, чеснок, редька, редис, а также яблочный и виноградный соки), следует воздержаться от их употребления. Рекомендуются так-же чернослив и курага, которые содержат большое количество органических кислот и облегчают за счет этого перистальтику кишечника.
Желательно ограничить употребление рафинированных продуктов, жирной и сладкой пищи, фаст-фуда: эта пища может негативно влиять на работу кишечника.
Необходимо пить достаточное количество жидкости, т.к. ее недостаток приводит к нарушению функции пищеварительного тракта и мочевыводящей системы.
Наряду с применением диеты очень важна физическая нагрузка: плавание, лечебная гимнастика, направленная на укрепление мышц живота, спины, бедер и ягодиц. Такие упражнения благотворно влияют не только на работу кишечника, но и на состояние всего организма.
Читайте также:


