Что такое дилатация оболочек зрительных нервов
Имеется значительное количество работ, посвященных различным аспектам доброкачественной внутричерепной гипертензии.
Синдром доброкачественной внутричерепной гипертензии характеризуется повышенным ликворным давлением без изменения состава ликвора и при отсутствии объемного образования в полости черепа. При этом часто возникает отек зрительного нерва и его диска (застойный диск). Зрительные функции нередко могут быть нарушенными или оставаться длительное время без изменений. Заболевание обычно не сопровождается выраженными неврологическими расстройствами.
Идиопатическая внутричерепная гипертензия представляет собой состояние с высоким давлением жидкости (ликвора) вокруг головного мозга. Это состояние также известно как псевдотумор мозга вследствие наличия симптомов, похожих на опухоль мозга. Однако при этом опухоли мозга нет.
Анатомически пространство вокруг мозга заполнено цереброспинальной жидкостью. Если количество жидкости увеличится, то при недостаточном ее оттоке и абсорбции давление вокруг мозга повышается. Однако пространство, содержащее ликвор, не может увеличиваться. Это повышенное давление вызывает симптомы идиопатической внутричерепной гипертензии.
Причины доброкачественной (идиопатической) внутричерепной гипертензии
Хотя причины доброкачественной (идиопатической) внутричерепной гипертензии до настоящего времени неизвестны, однако есть много предположений к их разгадке. Это заболевание чаще всего возникает у женщин в детородном возрасте. Симптомы начинают проявляться или усиливаться в период увеличения массы тела, развития полноты. Заболевание реже наблюдается у мужчин. Высказывалось предположение, что это связано с гормональными изменениями в организме женщин. Однако до сих пор не найдена определенная причина этих гормональных изменений. Хотя и не прослеживается прямая связь между увеличением массы тела и возникающими при этом заболевании симптомами, такими признаками могут быть любые состояния, которые нарушают циркуляцию цереброспинальной жидкости и могут быть причиной повышения внутричерепного давления.
К этим состояниям могут быть отнесены: атрофия арахноидальных грануляций, абсорбирующих ликвор, тромбозы венозных сосудов мозга, отмена стероидных препаратов после длительного их применения, применение больших доз витамина А или пищи, богатой витамином А (печень), длительное применение некоторых лекарственных препаратов и наркотических средств.
Патогенез развития синдрома доброкачественной внутричерепной гипертензии проявляется у пациентов при некоторых эндокринных заболеваниях. При этом происходит нарушение адекватного ликворообращения через арахноидальные грануляции, функция которых может быть гормонально зависима. В результате этих эндокринных нарушений возможно также увеличение скорости продукции ликвора вследствие воздействия на лимбические структуры мозга и усиления вегетативных реакций.
Одним из главных клинических симптомов развитого синдрома доброкачественной внутричерепной гипертензии является повышение ликворного давления (Р0). Наиболее часто (79 % наблюдений) ликворное давление увеличивается до 200—400 мм вод. ст. У 1/3 больных ликворное давление было выше 400 мм вод. ст.
По данным врачей, степень выраженности отека диска зрительного нерва находилась в прямой зависимости от высоты ликворного давления. Как правило, у больных с выраженными признаками застойных дисков было значительное повышение ликворного давления. Уровень ликворного давления влиял на состояние зрительных функций. Чем выше было ликворное давление, тем более нарушались зрительные функции. У некоторых больных, даже при высоком ликворном давлении (230—530 мм вод. ст.), острота зрения не снижалась. У большинства больных (80 %) с повышением ликворного давления более 300 мм вод. ст. наблюдалось концентрическое сужение полей зрения.
Врачи, используя метод магнитно-резонансной томографии высокого разрешения, изучали рентгеноанатомию орбитального отдела зрительного нерва и его подоболочечного пространства у 20 больных с внутричерепной гипертензией и застойным диском в различной стадии. Повышение внутричерепного давления приводило к повышению давления в подоболочечном пространстве зрительного нерва и расширению этого пространства. Уменьшение диаметра зрительного нерва при выраженных застойных дисках свидетельствует об атрофии части зрительных волокон у этих больных.
При длительно существующей доброкачественной внутричерепной гипертензии возможно большое расширение подоболочечного пространства зрительного нерва до состояния гидропса. Такое состояние характеризуется резко выраженным застойным диском, определяемым офтальмоскопически или другими методами исследования. При этом часто отек захватывает не только область диска зрительного нерва, но и окружающую его сетчатку.
Электронномикроскопические исследования, проведенные у человека, по структуре субарахноидального пространства орбитальной части зрительного нерва показали, что в субарахноидальном пространстве имеются соединительнотканные различные трабекулы, перегородки и толстые перемычки.
Они расположены между арахноидеей и мягкой мозговой оболочкой. Такая архитектоника обеспечивает нормальную циркуляцию субарахноидальной жидкости. При повышении внутричерепного давления отмечается расширение субарахноидального пространства с растяжением, а иногда и с разрывом трабекул, перегородок и тяжей.
Симптомы доброкачественной внутричерепной гипертензии
- головная боль (94 %),
- транзиторные нарушения зрения или затуманивание (68 %),
- синхронный с пульсом шум в ушах (58 %),
- боль за глазом (44 %),
- диплопия (38 %),
- снижение зрения (30 %),
- боль при движении глаз (22 %).
Головная боль имеется почти у всех больных с идиопатической внутричерепной гипертензией, и этот симптом заставляет больного обратиться к врачу. Головные боли при идиопатической внутричерепной гипертензии обычно сильные и чаще бывают днем, чаще пульсирующие. Головные боли могут будить пациента (если он спит) и продолжаются обычно несколько часов. Бывает тошнота, реже рвота. Наличие боли за глазами ухудшает движение глаз, однако конвергенция сохраняется.
Транзиторные нарушения зрения
Зрительные нарушения возникают эпизодически в виде транзиторных затуманиваний, которые обычно продолжаются менее 30 с, за которыми следует полное восстановление зрения. Зрительные нарушения наблюдаются примерно 3/4 больных с идиопатической внутричерепной гипертензией. Приступы нарушения зрения могут возникать на одном или обоих глазах. Обычно нет корреляции со степенью внутричерепной гипертензии или появлением отека зрительного нерва. Зрительные нарушения часто не связаны с понижением зрения.
Пульсирующие внутричерепные шумы или пульс, синхронные шумы в ушах появляются при внутричерепной гипертензии. Пульсация чаще односторонняя. У больных с внутричерепной гипертензией на стороне сдавления яремной вены шум отсутствует. Периодические компрессии превращают ламинарный ток крови в турбулентный.
Снижение зрительных функций. Для большинства пациентов возникает проблема снижения зрения. Около 5 % пациентов имеют снижение зрения одного глаза до слепоты. Это обычно те пациенты, которые не следят за развитием болезни.
Диагностика и дифференциальная диагностика доброкачественной внутричерепной гипертензии
Диагностика доброкачественной внутричерепной гипертензии основывается на анамнестических данных и результатах офтальмологического, неврологического, лучевых и магнитно-резонансных методах исследования, а также на результатах люмбальной пункции и исследовании ликвора.
Обычно симптомы доброкачественной внутричерепной гипертензии неспецифичны и зависят от повышения внутричерепного давления. Чаще всего больные жалуются на головные боли, тошноту, иногда рвоту и зрительные нарушения. Головные боли локализуются преимущественно в лобной области и могут будить больного по ночам. Повышение внутричерепного давления может обострять мигренеподобные головные боли.
Данные офтальмологического обследования
Зрительные нарушения проявляются в виде снижения зрения (48 %) и затуманивания зрения. Возможно также появление диплопии, чаще у взрослых, обычно вследствие пареза отводящего нерва (29 %). Больные жалуются на фотофобию и ощущение мелькающего света с цветным центром.
При исследовании поля зрения часто отмечается увеличение слепого пятна (66 %) и концентрическое сужение полей зрения. Дефекты в полях зрения наблюдаются реже (9 %). Полная потеря зрения (слепота) также наблюдается редко.
Тонким показателем функционального состояния зрительного анализатора является снижение контрастной чувствительности уже в ранней стадии болезни.
Зрительные вызванные потенциалы (ЗВП) и паттернэлектроретинограмма (ПЭРГ) оказались малочувствительными тестами при псевдотуморе мозга. Изменения электрофизиологических показателей сетчатки и зрительных областей коры головного мозга были нечастыми и не всегда связанными с понижением зрения.
В комплексе современных объективных офтальмологических методов обследования больных при доброкачественной внутричерепной гипертензии, кроме обычной офтальмоскопии и хромоофтальмоскопии, применяют ультразвуковое исследование глаза и орбиты, исследования глазного дна и диска зрительного нерва с помощью Гейдельбергского ретинального томографа, оптического когерентного томографа, а также флюоресцентной ангиографии глазного дна.
У больных с доброкачественной внутричерепной гипертензией обычно наблюдается отек диска зрительного нерва (около 100 %), чаще двусторонний, может быть асимметричный, реже односторонний. Величина отека зависит от глубины расположения решетчатой пластинки склеры, что определяется методом ультрасонографии. Как показали исследования С. Tamburrelli исоавт. (2000) с использованием Гейдельбергского ретинального томографа, отек захватывает не только нервные волокна диска зрительного нерва, но и распространяется на область слоя нервных волокон сетчатки, окружающую диск. Отек диска при доброкачественной внутричерепной гипертензии иногда достигает больших размеров.
При неврологическом исследовании нередко (9—48 %) у детей с доброкачественной внутричерепной гипертензией выявляется парез отводящего нерва. Реже наблюдается парез глазодвигательного или блокового нервов. Из других неврологических нарушений могут быть парез лицевого нерва, боль в области шеи, припадки, гиперрефлексия, шум в ушах, парез подъязычного нерва, нистагм и хорееподобные движения.
Однако эти симптомы достаточно редки при доброкачественной внутричерепной гипертензии и появляются только после осложнения инфекционным или воспалительным процессом. Интеллектуальная функция обычно не нарушается.
При доброкачественной (идиопатической) внутричерепной гипертензии данные КТ и МРТ головного мозга обычно без очаговой патологии.
Результаты люмбальной пункции
У больных со стабильно высоким внутричерепным давлением на глазном дне наблюдаются застойные диски. При компьютерной томографии орбит наблюдается скопление ликвора под оболочками зрительного нерва — отек (гидропс) зрительного нерва.
Дифференциальная диагностика
Проводится с органическими заболеваниями центральной нервной системы, с инфекционными заболеваниями мозга и его оболочек: энцефалит, менинги; с хроническими интоксикациями свинцом, ртутью, а также с сосудистыми заболеваниями головного мозга.
Лечение больных с доброкачественной внутричерепной гипертензией
Лечение больных с доброкачественной внутричерепной гипертензией может быть консервативным и хирургическим. Одной из основных целей проводимого лечения является сохранение зрительных функций больного. Больные должны находиться под динамическим наблюдением ряда специалистов: офтальмолога, нейроофтальмолога, невропатолога, эндокринолога, терапевта и гинеколога. Большое значение имеет контроль за состоянием массы тела и зрительных функций.
Из медикаментозных средств, способствующих уменьшению массы тела, эффективными оказались диуретики, в частности диамокс. Необходимо соблюдение соответствующей диеты и ограничение соли и употребляемой жидкости. Из физиотерапевтических средств, направленных на улучшение зрительных функций, эффективно применение чрескожной электростимуляции зрительных нервов.
При неэффективности комплексного консервативного лечения и продолжающемся снижении зрительных функций (остроты зрения и поля зрения) показано хирургическое лечение больным с доброкачественной внутричерепной гипертензией. Вначале применяют серийные люмбальные пункции, которые дают временное улучшение. При прогрессирующем снижении зрительных функций показано внутриорбитальное рассечение оболочек зрительного нерва.
Оболочки зрительного нерва рассекаются во внутриорбитальной части. Глазное яблоко отводится в сторону и оболочки зрительного нерва рассекаются вдоль нерва. Узкая щель или отверстие в оболочках зрительного нерва способствует постоянному вытеканию жидкости в орбитальную клетчатку.
Операция люмбоперитонеального шунтирования описана в литературе.
Показания к операции люмбоперитонеального шунтирования:
- снижение остроты зрения и сужение полей зрения;
- выстояние диска зрительного нерва на 2 дптр и более;
- снижение дренажной функции подоболочечного пространства с возможным компенсаторным ускорением резорбции по данным радионуклидной цистерномиелографии;
- сопротивление резорбции оттоку ликвора более 10 мм рт. ст./мл/ мин -1 ;
- неэффективность медикаментозного лечения и повторных люмбальных пункций.
Операция заключается в соединении межоболочечного пространства спинного мозга с брюшной полостью при помощи люмбоперитонеального шунта. Эта операция приводит к оттоку спинномозговой жидкости, находящейся под повышенным давлением, в брюшную полость. Операция способствует снижению внутричерепного давления на зрительные нервы. Это способствует улучшению и сохранению зрительных функций.
Больные с доброкачественной внутричерепной гипертензией должны находиться под постоянным наблюдением офтальмолога и нейроофтальмолога с обязательной проверкой зрительных функций один раз каждые 3 мес.
В результате локального поражения того или иного участка зрительного пути на фоне застойного диска зрительного нерва развивается нисходящая атрофия зрительных волокон, офтальмоскопически трактуемая как вторичная атрофия диска зрительного нерва. Только комплекс функциональных методик, применяемых при патологии зрительного пути в каждом конкретном случае, может дать ответ, оказало ли повышение внутричерепного давления отрицательное влияние на зрительные функции, или проявление гидроцефалии и явлений застойного диска проходит без нарушения зрительных функций.
- внутричерепная гипертензия
- магнитно-резонансная томография
- отек диска зрительного нерва
Перевод презентации Papilledema : "What the radiologist needs to know"
Перевод на русский: Симанов В.А.
Введение
1. Определение отека диска зрительного нерва
- Набухание диска зрительного нерва, связанное с повышенным внутричерепным давлением (ВЧД)
2. Находки при исследовании глазного дна (рис.1)
- Набухший диск зрительного нерва с размытыми краями
- Гиперемия диска
- Околососочковые кровоизлияния
- Венозный застой
3. Основные анатомические структуры, связанные с отеком диска зрительного нерва
- Периоптическая оболочка
- оболочка по всей длине зрительного нерва, начинающаяся от глазного яблока и непрерывно переходящая в интракраниальные мозговые оболочки
- Субарахноидальное пространство зрительного нерва
- многокамерная трубчатая система, слепо заканчивающаяся позади глазного яблока и сообщающаяся с интракраниальным субарахноидальным пространством
- изменение ВЧД через субарахноидальное пространство может быть передано на сосочек зрительного нерва
4. Патологический механизм отека диска зрительного нерва
- ЦСЖ продуцируется сосудистыми сплетениями и циркулирует по желудочкам, цистернам, субарахноидальным пространствам головного и спинного мозга.
- Абсорбция ЦСЖ происходит через венозную систему в арахноидальных грануляциях или некоторые лимфатические каналы.
- Если ток ЦСЖ нарушается (например, при венозной обструкции или окклюзионной гидроцефалии) или увеличивается объем мозга (например, при опухоли, отеке мозга, кровоизлиянии), повышенное ВЧД через субарахноидальное пространство передается на сосочек зрительного нерва, в результате чего возникает отек диска зрительного нерва (рис. 2,3)
5. Клинический смысл отека диска зрительного нерва
- Индикатор повышенного ВЧД
- Важное указание о необходимости хирургического вмешательства
- Оценка тяжести заболевания и ответа на лечение
- Нарушение зрения или слепота
- Увеличение ВЧД → нарушение метаболических процессов в зрительном нерве → отек, ишемия зрительного нерва → потеря зрения
- Раннее или немедленное уменьшение повышенного ВЧД и отека диска зрительного нерва устраняют риск развития слепоты или серьезного ухудшения зрения
- МРТ при отеке диска зрительного нерва
- Полезный неинвазивный метод
- Может обеспечить макроскопическую визуализацию глазного яблока, зрительного нерва, орбиты и зрительного тракта
- Идеальный инструмент для изучения деталей отека диска зрительного нерва и оценки основной, вызвавшей его причины
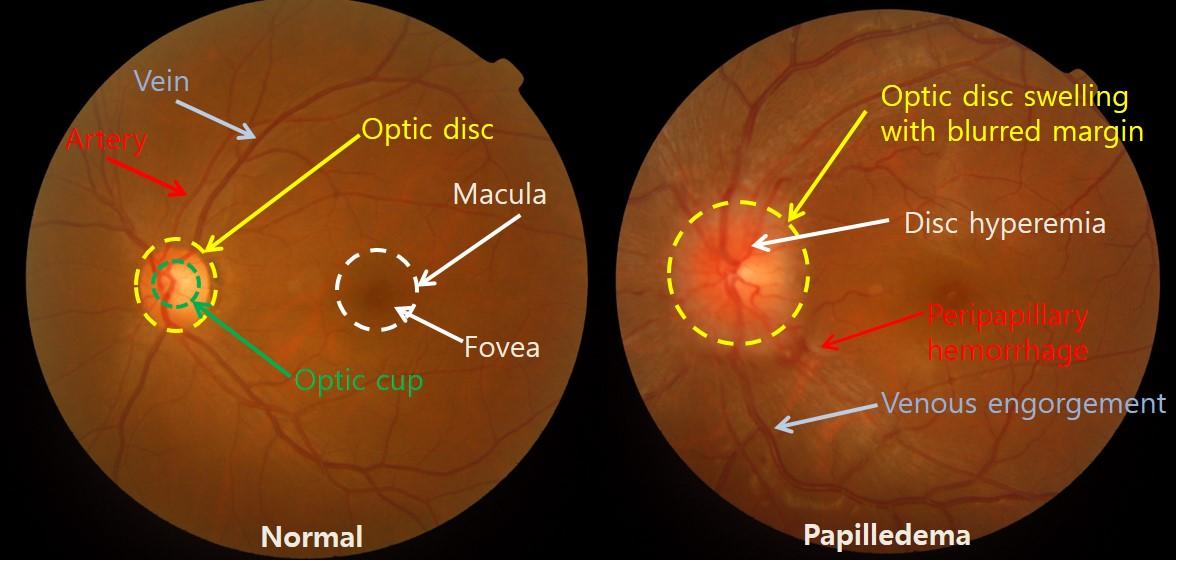
Рис.1 Исследование глазного дна в норме и при отеке диска зрительного нерва.
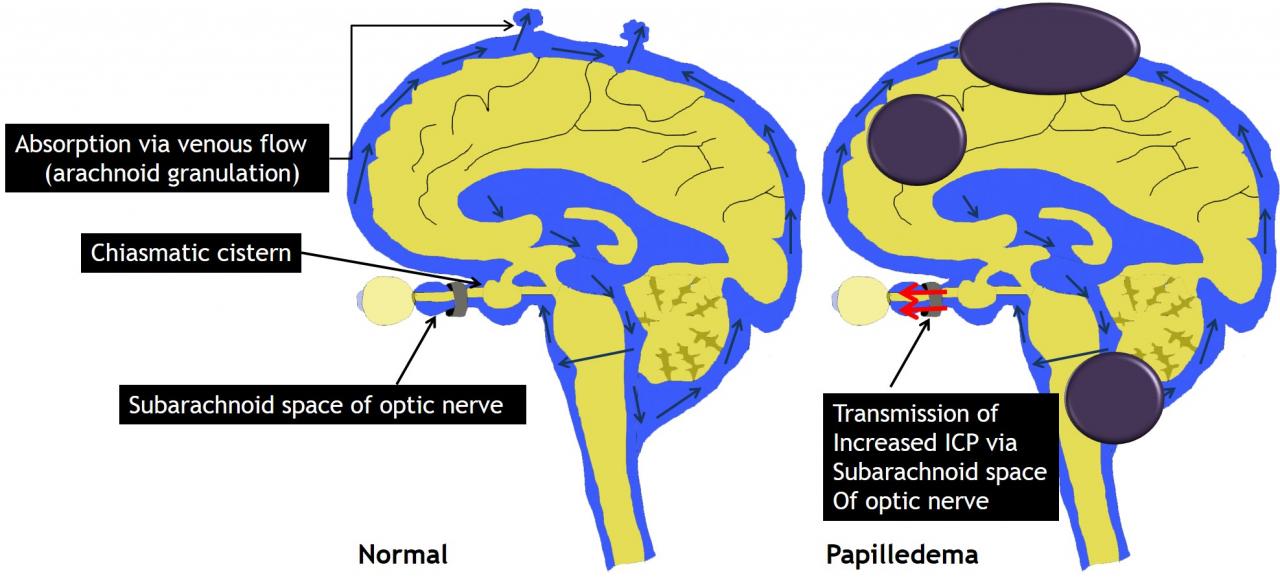
Рис.2 Схематическое изображение нормальной циркуляции ликвора и патологического механизма отека диска зрительного нерва.
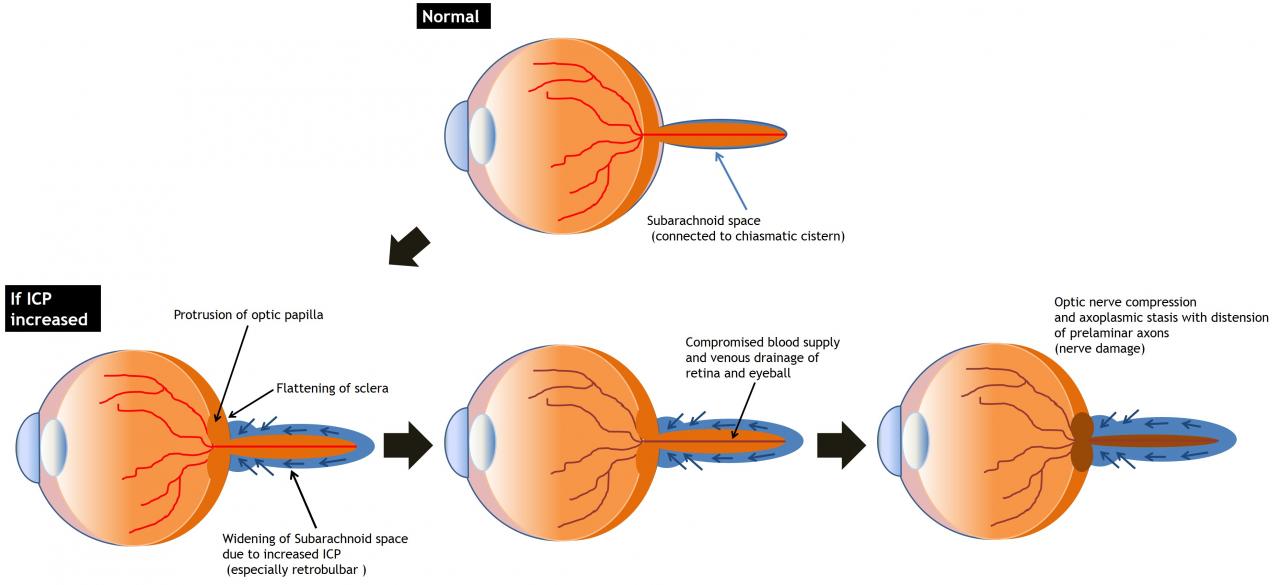
Рис.3 Схематическое изображение изменений глазного яблока и зрительного нерва у пациента с отеком диска зрительного нерва.
Ключевые результаты визуализации на МРТ при отеке диска зрительного нерва
1. Расширение оболочки зрительного нерва
- Нормальная оболочка зрительного нерва
- Диаметр сразу за глазным яблоком: 5,52 ± 1,11 мм
- 4 мм кзади от глазного яблока: 5,2 ± 0,9 мм
- Выпуклый внешний вид сразу за глазным яблоком
- наиболее растяжимая часть оболочки зрительного нерва
- Диаметр оболочки зрительного нерва является сильным индикатором повышенного внутричерепного давления
- Расширение оболочки зрительного нерва при отеке диска зрительного нерва (Рис.4, 5)
- Визуализируется в виде расширенного кольца ЦСЖ вокруг зрительного нерва на корональных изображениях
- Расширение субарахноидальных пространств по обе стороны от зрительного нерва на аксиальных изображениях
- Увеличение диаметра оболочки зрительного нерва - сразу за глазным яблоком: 7,54 ± 1,05 мм
- Длина видимой ЦСЖ, окружающей зрительный нерв 12,4 мм (у больных) против 6,3 мм (у здоровых лиц)
- Уменьшение диаметра зрительного нерва зразу за глазным яблоком
- обычно наблюдаются в случаях выраженного отека диска зрительного нерва
- предполагает постепенную атрофию зрительного нерва из -за повышенного давления в субарахноидальном пространстве
2. Уплощение задней склеры (рис.6)
- Очень субтильные выводы при интерпретации
- Может считаться самыми легким в спектре изменений, приводящих к протрузии головки зрительного нерва в глазное яблоко
- Объясняется прямой передачей повышенного давления ликвора через субарахноидальное пространство оболочки зрительного нерва
- Может быть обнаружено в случаях глазной гипотонии
3. Протрузия диска зрительного нерва в глазное яблоко
- Оптический диск
- считается наиболее уязвимым местом для повышенного давления ЦСЖ в оболочке зрительного нерва
- Нормальный диск зрительного нерва на T2
- Плоский, гиперинтенсивный участок в задней части склеры
- Гипоинтенсивный по отношению к стекловидному телу
- толщина 1 мм
- Протрузия диска зрительного нерва в глазное яблоко (рис.7)
- Соответствует наличию зрительных симптомов
- Преламинарное усиление в 50% pseudotumor cerebri
- Не всегда хорошо визуализируется при рутинном исследовании
- Исследование с контрастом может продемонстрировать фокусную гиперинтенсивность в область сосочка из - за нарушения кровотока в оптических преламинарных капиллярах
4. Извитость зрительного нерва
- Кинкинг или извитость зрительного нерва
- Относящаяся к фиксации дистальной и проксимальной частей зрительного нерва
- Горизонтальная извитость в аксиальной плоскости: аксиальные МР-изображения показывают относительно небольшие значения горизонтального отклонения → менее специфична
- Вертикальная извитость (рис.8): требуется большее отклонение зрительного нерва, чтобы быть видимым на аксиальных изображениях → более специфична ( “Smear” sign на T1)
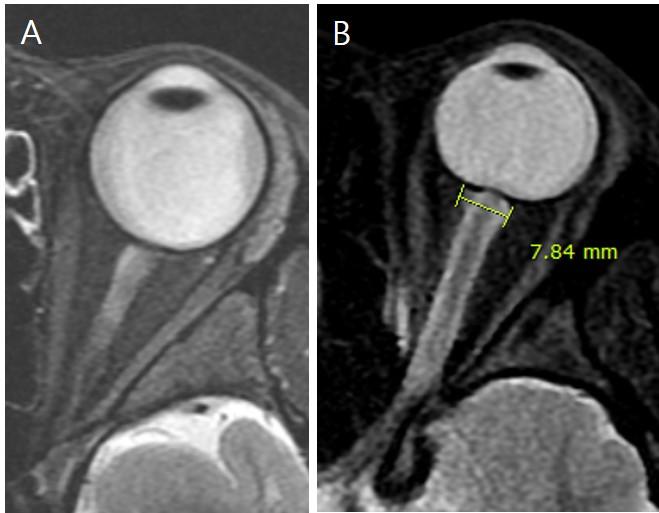
Рис.4 МР-изображения нормальной оболочки зрительного нерва (А) и расширенной оболочки зрительного нерва (В) у пациента с отеком диска зрительного нерва
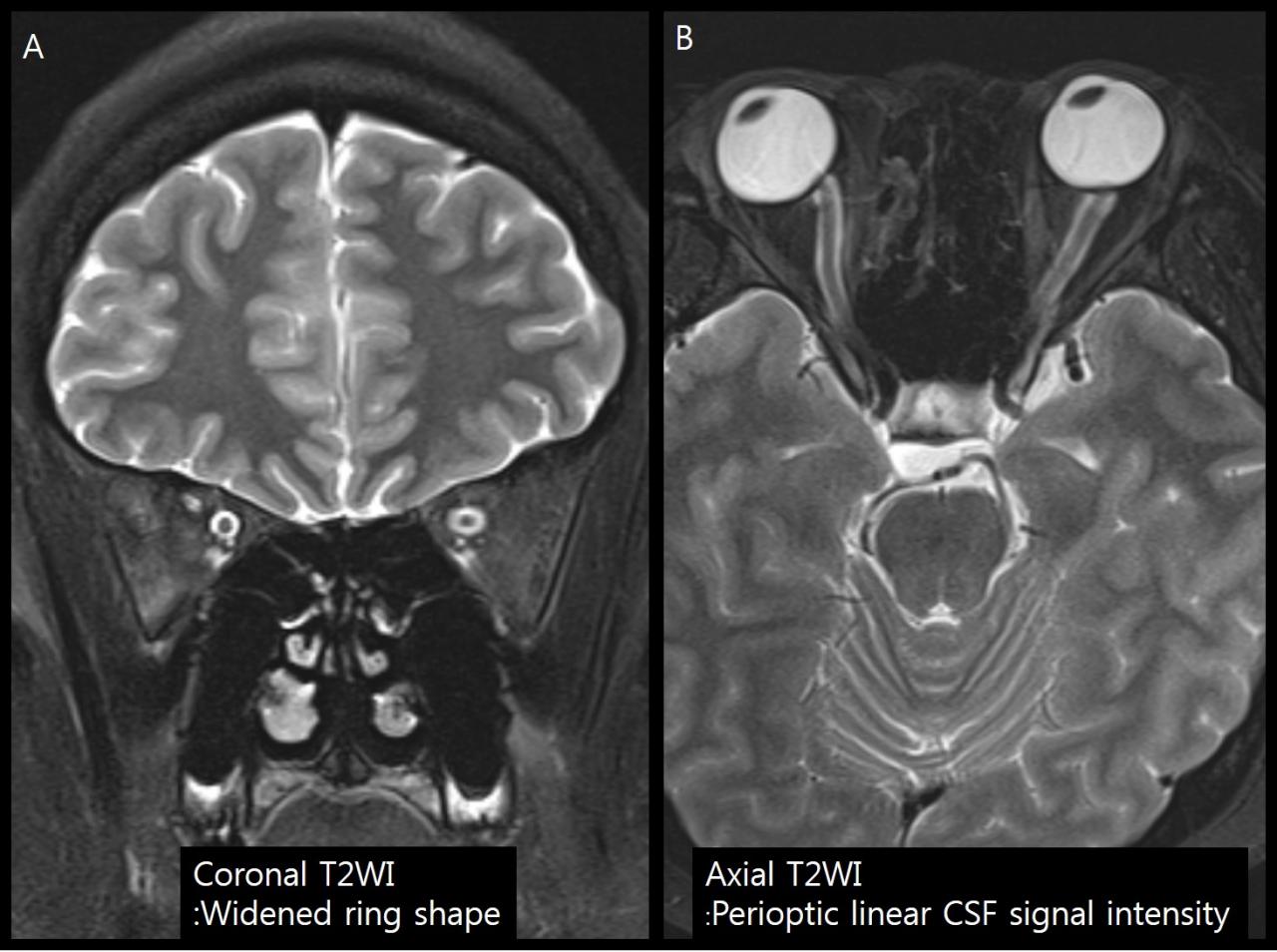
Рис.5 T2ВИ у пациента с отеком диска зрительного нерва. На корональном изображении (A) расширение оболочки зрительного нерва визуализируется как расширенное кольцо ЦСЖ вокруг зрительного нерва. На аксиальном изображении (B) расширение оболочки зрительного нерва визуализируется как периоптические линейные прослойки ЦСЖ.
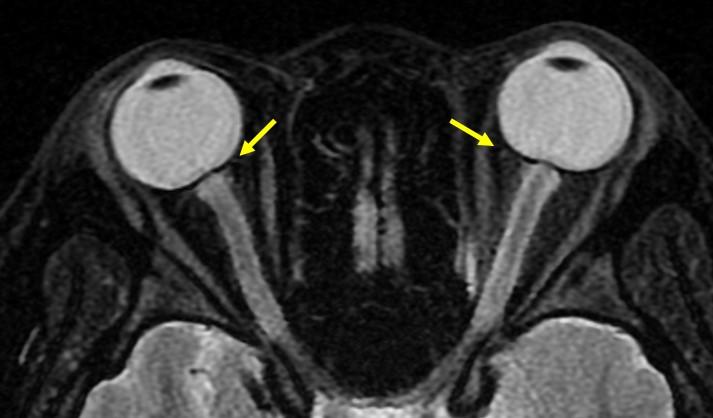
Рис.6 Уплощение задней склеры.
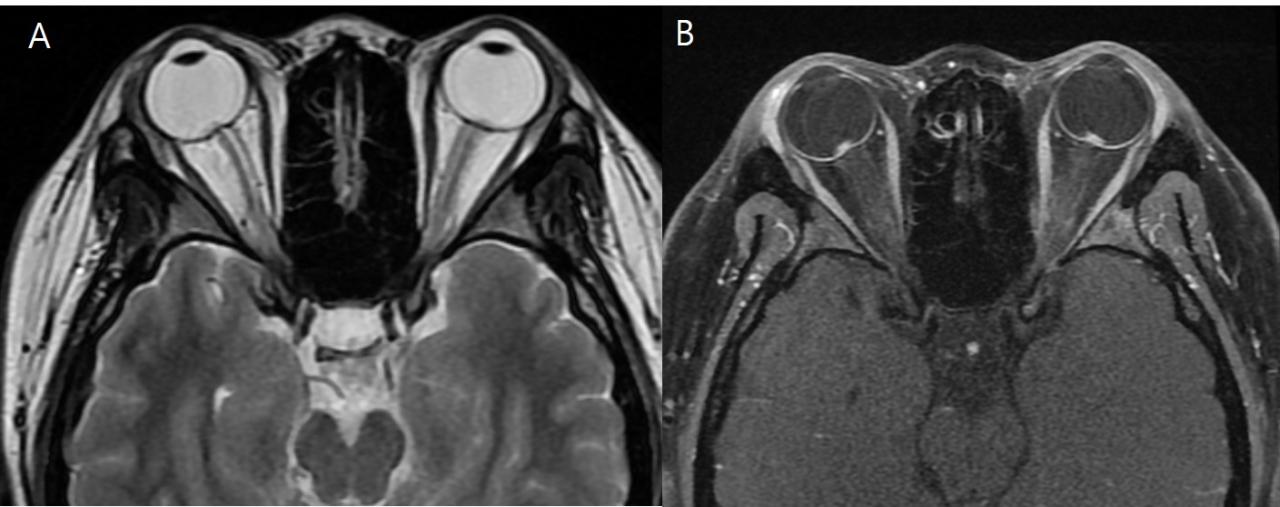
Рис.7 14-летняя девушка с отеком диска зрительного нерва, на обычных T2 (A) выбухающие диски плохо визуализируются, имеют слабо гиперинтенсивный сигнал, по сравнению со зрительным нервом. Этот же пациент, T1 с контрастом (В), более четко визуализируются выступающие диски зрительных нервов с выраженной высокой интенсивностью сигнала по сравнению со зрительными нервами.
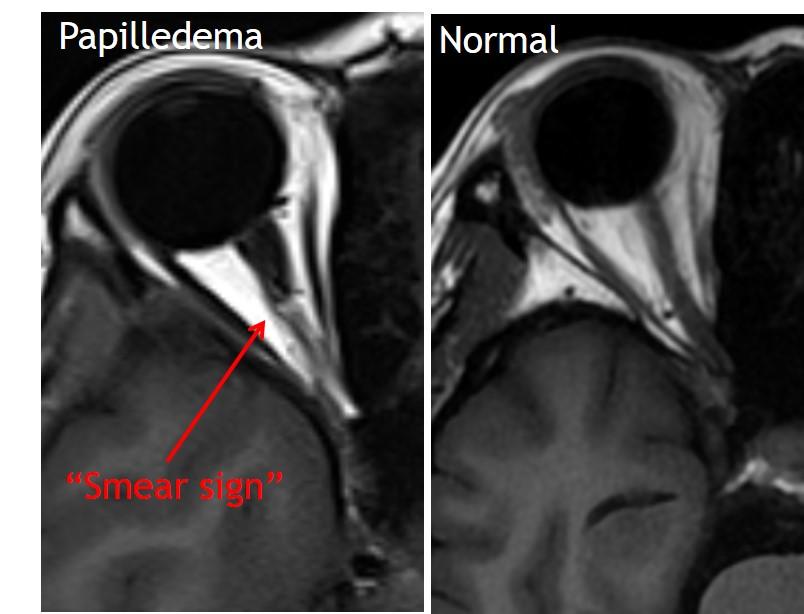
Рис.8 Кинкинг зрительного нерва с "smear" sign. (Smear sign: частичное объемное усреднение нерва с жиром на аксиальном изображении, из-за изгиба нерва вверх или вниз в вертикальной плоскости).
Этиология повышенного внутричерепного давления
1. Увеличение объема крови
- Обструкция венозного оттока (например, тромбоз синуса)
- Геморрагический инсульт
- Рис.9
2. Увеличение объема мозга
- Новообразование
- Отек мозга (например, острое гипоксическое-ишемическое поражение, большой инфаркт, травма)
- Рис.10
- Рис. 11
3. Увеличение объема ЦСЖ
- Увеличение продукции (например, хориоидпапиллома)
- Снижение абсорбции (например, адгезии паутинной грануляции)
- Обструкция тока ЦСЖ
- Рис. 12
- Случай 3-1 (Рис.13, 14)
- Случай 3-2 (Рис.15, 16)
3. Идиопатическая внутричерепная гипертензия (ИВЧГ= Pseudotumor cerebri)
- Определение
- Повышенное ВЧД без идентифицируемой причины из числа многих состояний, таких как гидроцефалия, объёмные образования, патология ЦСЖ, тромбоз синуса.
- Определение остается неадекватным и ограниченным, потому что в некоторых случаях ИВЧГ имеет идентифицированную этиологию, такую как стеноз венозного синуса.
- Эпидемиология
- встречается редко
- Классически представлена у женщин, 20-45 лет, с избыточным весом
- Симптомы и признаки
- Головная боль → пульсирующая, неустанная, ретроокулярная боль
- звон в ушах, нарушения зрения (возможно, из - за преходящей ишемии зрительного нерва)
- отек диска зрительного нерва является наиболее распространенным признаком при неврологической оценке
- потеря зрения напрямую коррелирует со степенью отека диска зрительного нерва
- параличи черепных нервов (VI, VII)
- Варианты лечения
- Большинство пациентов с ИВЧГ реагируют на максимальную медикаментозную терапию (диуретики и диета, но высока частота рецидивов)
- ИВЧГ может вызвать прогрессирующее ухудшение зрения и даже слепоту, поэтому в некоторых случаях необходимо хирургическое лечение
- Показания к хирургическому лечению: отсутствие эффекта от медикаментозного лечения, нарастание дефицита полей зрения, некупируемая головная боль, молниеносная ИВЧГ
- осложнения хирургического лечения
- при шунтировании: инфекция, дислокация, дисфункция шунта, и т.д.
- фенестрация оболочки зрительного нерва: потеря зрения, инфекция, глазодвигательные дисфункции (до 40%)
- стеноз венозного синуса при ИВЧГ
- 14%-90% пациентов с ИВЧГ
- Существует спор относительно того, обусловлены ли венозный стеноз и повышение венозного давления повышением ВЧД или представляют собой первичную причину ИВЧГ
- исследование на трупах показало, что стеноз при ИВЧГ может быть связан с наличием большой перегородки в венозном синусе
- стентирование поперечного синуса
- Относительно безопасная и эффективная альтернатива шунтирующей операции у больных со стенозом поперечного синуса
- уменьшение симптоматики, немедленная нормализация венозного давления и устранение отека диска зрительного нерва
- Случай 4-1 (Рис.17, 18)
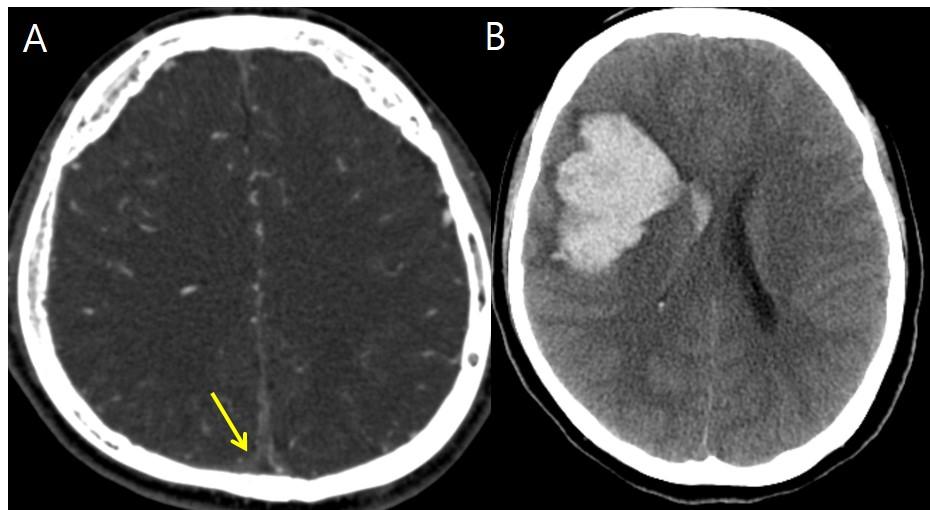
Рис.9 Дуральный венозный тромбоз (А) и геморрагический инсульт (B).
Pseudotumor cerebri (PTC, “доброкачественная внутричерепная гипертензия”, идиопатическая внутричерепная гипертензия) – сравнительно малоизученный полиэтиологический синдром , который характеризуется (по Dandy W.E. 1937 г., модификация Wall M. 1991 г.) следующими признаками:
Симптомы внутричерепной гипертензии (включая односторонний или двусторонний отек диска зрительного нерва).
При люмбальной пункции определяется повышение внутричерепного давления выше 200 мм Н2O.
Отсутствие очаговой неврологической симптоматики (за исключением пареза VI пары черепномозговых нервов).
Отсутствие деформации, смещения или обструкции желудочковой системы, другой патологии головного мозга по данным магнитнорезонансной томографии, за исключением признаков повышения давления цереброспинальной жидкости.
Несмотря на высокий уровень внутричерепного давления, сознание пациента, как правило, сохранено.
Отсутствие других причин повышения внутричерепного давления.
Впервые о синдроме идиопатической внутричерепной гипертензии упоминает в 1897 г. Quincke. Термин pseudotumor cerebri предложил в 1914 г. Warrington. Foley в 1955 г. ввел в практику название доброкачественная внутричерепная гипертензия, но Bucheit в 1969 г. возразил против понятия доброкачественная, подчеркнув, что для зрительных функций исход этого синдрома может быть и недоброкачественным. Он предложил название идиопатическая или вторичная внутричерепная гипертензия, в зависимости от того, известно ли патологическое состояние, с которым она ассоциируется.
Этиология и патогенез
Причина развития pseudotumor cerebri остается до конца не ясной, но возникновение данного синдрома связывают с целым рядом различных патологических состояний, и список их продолжает пополняться. Среди них наиболее часто упоминаются: ожирение, беременность, нарушение менструального цикла, эклампсия, гипопаратиреоидизм, болезнь Аддисона, цинга, диабетический кетоацидоз, отравление тяжелыми металлами (свинец, мышьяк), прием лекарственных препаратов (витамин А, тетрациклины, нитрофуран, налидиксовая кислота, пероральные контрацептивы, длительная кортикостероидная терапия или ее отмена, психотропные средства), некоторые инфекционные заболевания, паразитарные инфекции (торулоз, трепаносомоз), хроническая уремия, лейкозы, анемия (чаще железодефицитная), гемофилия, идиопатическая тромбоцитопеническая пурпура, системная красная волчанка, саркоидоз, сифилис, болезнь Педжета, болезнь Уиппла, синдром ГийенаБарре и т.д. В этих случаях гипертензию расценивают, как вторичную, поскольку устранение названных патологических факторов способствует ее разрешению. Однако по меньшей мере в половине случаев данное состояние не удается связать с другими заболеваниями, и оно расценивается, как идиопатическое.
Данная патология встречается во всех возрастных группах (наиболее часто в 3040 лет); у женщин приблизительно в 8 раз чаще, чем у мужчин (1 случай на 100000 всего населения и 19 случаев на 100000 молодых женщин с избыточным весом).
Наиболее частым симптомом у больных с pseudotumor cerebri является головная боль различной интенсивности, встречающаяся в 90% случаев (по данным Johnson, Paterson и Weisberg 1974 г.). Как правило, такая головная боль генерализована, наиболее сильно выражена с утра, усиливается при пробе Вальсальвы, при кашле или чихании (за счет повышения давления во внутричерепных венах). Нарушения зрения, по разным данным, встречаются в 3570% случаев. Симптомы нарушения зрения аналогичны таковым при любых других видах внутричерепной гипертензии. Как правило, они предшествуют головной боли, включают в себя приступы кратковременного затуманивания зрения, выпадения полей зрения и горизонтальную диплопию.
При объективном исследовании может быть обнаружен односторонний или двусторонний парез VI пары черепномозговых нервов и афферентный зрачковый дефект. При офтальмоскопии выявляется двусторонний или односторонний отек диска зрительного нерва различной степени выраженности, что с течением времени в 1026% случаев приводит к необратимому снижению зрения в результате повреждения нервных волокон.
Дефекты полей зрения в той или иной степени выраженности встречаются по меньшей мере у половины больных с pseudotumor cerebri, наиболее часто на начальном этапе они представляют собой сужение изоптер в нижненосовом квадранте. В дальнейшем происходит генерализованное сужение всех изоптер, потеря центрального зрения или выпадение полей зрения по горизонтальному меридиану.
При неврологическом осмотре выявляются признаки повышения внутричерепного давления при отсутствии очаговой неврологической симптоматики (за исключением одностороннего или двустороннего пареза VI пары черепномозговых нервов).
Во многих случаях pseudotumor cerebri разрешается самостоятельно, но рецидивирует в 40% случаев. Возможен переход в хроническую форму, что требует динамического наблюдения за больными. В течение минимум двух лет после постановки диагноза такие больные должны наблюдаться также и неврологом с повторным проведением МРТ головного мозга для полного исключения оккультных опухолей.
Последствия даже самостоятельно разрешившегося pseudotumor cerebri могут оказаться катастрофическими для зрительных функций, варьируя от умеренного сужения полей зрения до почти полной слепоты. Атрофия зрительных нервов (предотвратимая при своевременном лечении) развивается при отсутствии четкой корреляции с длительностью течения, тяжестью клинической картины и частотой рецидивов.
Методы исследования
Магнитнорезонансная томография (МРТ) головного мозга
По данным Brodsky M.C. и Vaphiades M. (1998 г.), внутричерепная гипертензия приводит к целому ряду изменений, выявляемых с помощью МРТ, которые позволяют предположить наличие у пациента pseudotumor cerebri. При этом обязательным условием является отсутствие признаков объемного процесса или расширения желудочковой системы.
1) Уплощение заднего полюса склеры отмечено в 80% случаев. Возникновение данного признака связывают с передачей повышенного давления цереброспинальной жидкости в субарахноидальном пространстве зрительного нерва на податливую склеру. Аtta H.R. и Byrne S.F. (1988) обнаружили аналогичное уплощение склеры также и при Всканировании.
2) Пустое (или частично пустое) турецкое седло у таких больных встречается в 70% случаев (George A.E., 1989). Частота встречаемости данного признака варьировала от 10% при анализе простых рентгеновских снимков до 94% при оценке компьютерных томограмм третьего поколения.
3) Увеличение контрастности преламинарной части зрительного нерва встречается у 50% пациентов. Увеличение контрастирования отечного диска является аналогом увеличение флюоресценции диска зрительного нерва при флюоресцентной ангиографии: причиной в обоих случаях является диффузное пропотевание контрастного вещества из преламинарных капилляров вследствие выраженного венозного застоя (Brodsky V., Glasier CV, 1995 г.; Manfre L., Lagalla R., Mangiameli A. 1995 г.).
4) Расширение периневрального субарахноидального пространства у больных c pseudotumor cerebri, наиболее выраженное в передних отделах, и в меньшей степени у заднего полюса орбиты, было обнаружено в 45% случаев. При расширении периневрального субарахноидального пространства сам зрительный нерв оказывается суженным при небольшом, но статистически значимом увеличении среднего диаметра его оболочек. В некоторых случаях на аксиальных магнитнорезонансных томограммах был обнаружен так называемый симптом струны: тонкий, как струна, зрительный нерв, окруженный расширенным субарахноидальным пространством, заключен в твердую мозговую оболочку нормальных размеров.
5) Вертикальная извитость орбитальной части зрительного нерва была отмечена у 40% больных.
6) Интраокулярная протрузия преламинарной части зрительного нерва отмечена в 30% случаев.
Ультразвуковое исследование орбитальной части зрительного нерва
С помощью ультразвуковых методов исследования можно выявить накопление избыточного количества цереброспинальной жидкости в периневральном субарахноидальном пространстве.
При Асканировании в этом случае можно обнаружить расширенное субарахноидальное пространство в виде участка очень низкой рефлективности, а при Всканировании прозрачный сигнал вокруг паренхимы зрительного нерва в виде полумесяца или круга симптом пончика, а также уплощение заднего полюса склеры.
Для подтверждения наличия избыточного количества жидкости в периневральном субарахноидальном пространстве служит 30a392; тест, разработанный Ossoing et al. для Аскана. Методика 30a392; теста состоит в следующем: производится измерение диаметра зрительного нерва в переднем и заднем отделе при фиксировании взгляда пациента прямо перед собой. Затем точку фиксации смещают на 30( или более в сторону датчика и повторяют измерения. При наличии избыточной жидкости в периневральном субарахноидальном пространстве, размеры по сравнению с исходными уменьшатся, как минимум, на 10% (до 2530%). При этом между измерениями следует соблюдать интервалы в несколько минут.
С помощью Асканирования также возможно измерение поперечного сечения зрительного нерва с его оболочками и оценка их рефлективности. Ширина зрительного нерва с его оболочками, по данным Gans и Byrne (1987 г.), в норме составляет от 2,2 до 3,3 мм (в среднем 2,5 мм).
Транскраниальная допплерография
Транскраниальная допплерография позволяет выявить увеличение систолической скорости кровотока при снижении диастолической скорости, что приводит к увеличению пульсационного индекса без существенных изменений средних скоростных показателей в магистральных сосудах головного мозга и является косвенным признаком внутричерепной гипертензии.
Схема обследования пациентов с подозрением на pseudotumor cerebri
МРТ головного мозга
Осмотр невропатолога
Осмотр нейрохирурга, люмбальная пункция
Осмотр нейроофтальмолога
Периметрия по Гольдману или компьютерная периметрия (Humphrey) тест 30 – 2.
Фотографирование диска зрительного нерва.
Ультразвуковое исследование (В–сканирование и А–сканирование с измерением диаметра оболочек орбитальной части зрительного нерва и проведением 30° теста).
Лечение пациентов с pseudotumor cerebri
Показаниями к лечению пациентов с pseudotumor cerebri являются:
1) упорные и интенсивные головные боли.
2) признаки оптической нейропатии.
Методом лечения является устранение провоцирующего фактора (если он известен), борьба с избыточным весом, медикаментозная терапия, а при отсутствии положительного эффекта различные хирургические вмешательства.
Консервативная терапия
1. Ограничение соли и воды.
2. Диуретики:
а) фуросемид: начать с дозы 160 мг в день (взрослым), оценивать эффективность по клиническим проявлениям и состоянию глазного дна (но не по уровню давления цереброспинальной жидкости), при отсутствии эффекта дозу увеличить до 320 мг в день;
б) ацетазоламид 125250 мг каждые 812 часов (или препарат длительного действия Diamox Sequelsa390; 500 мг).
3. При неэффективности к лечению добавить дексаметазон в дозе 12 мг в день.
Liu и Glazer (1994 г.) предлагают в качестве терапии метилпреднизолон внутривенно по 250 мг 4 раза в сутки в течение 5 дней с переходом на пероральный прием с постепенной отменой, в сочетании с ацетазоламидом и ранитидином.
Отсутствие положительного эффекта от консервативной терапии в течение 2 месяцев от начала лечения является показанием к хирургическому вмешательству.
Хирургическое лечение
Повторные люмбальные пункции
Повторные люмбальные пункции проводят до получения ремиссии (в 25% случаев ремиссия достигается после первой люмбальной пункции), забирая до 30 мл ликвора. Пункции производят через день, пока давление не достигнет уровня 200 мм Н2O, затем 1 раз в неделю.
Читайте также:


