Что такое доброкачественный миоклонус
В настоящее время общепризнано, что доброкачественный миоклонус младенчества (ДММ) - неэпилептический пароксизмальный феномен, который возникает у здоровых детей на первом году жизни, максимально часто между 4-9-м месяцами, что совпадает по срокам с дебютом синдрома Веста и некоторых других возраст-зависимых форм младенческих эпилепсии (Понятишин А.Е.).
В последнем и наиболее репрезентативном исследовании, представленном R.Caraballo и соавт., дебют всех 102 случаев ДММ приходился на возрастной промежуток 1-12 мес. (в среднем 5,6 мес).
По мнению большинства авторов, доброкачественный миоклонус младенчества (ДММ) развивается у здоровых детей, не имеющих предшествующих факторов риска поражения ЦНС (Vigevano F. et al.). Однако мы наблюдали одного ребенка с туберозным склерозом и синдромом Веста, развившимся у него на первом году.
Сосуществование у ребенка с туберозным склерозом тяжелой формы младенческой эпилепсии и неэпилептических пароксизмов на начальных этапах вызвало у нас определенные трудности диагностики и дифференциации двух состояний. В связи с этим необходимо всегда помнить о возможности присутствия у ребенка с эпилепсией неэпилептических пароксизмальных состояний.
Доброкачественный миоклонус младенчества (ДММ), как и большинство других неврологических расстройств, чаще встречается у мальчиков, в примерном соотношении 1,5:1. Клинические проявления при ДММ могут отмечаться у детей относительно продолжительное время, но они всегда спонтанно прекращаются в течение последующих 2 недель - 8 месяцев после дебюта, т.е. в большинстве случаев на втором году жизни ребенка.
При классическом течении имеют благоприятный прогноз и не требуют какой-либо медикаментозной терапии. Таким образом, феномен самокупирования при доброкачественном миоклонусе младенчества (ДММ) наряду с отсутствием регистрации при повторных ЭЭГ-исследованиях иктально-интериктальной эпилептиформной активности является ключевым диагностическим критерием данного состояния (Vigevano F. et al.).
В классическом варианте, описанном еще в оригинальном исследовании C. Lombroso и соавт., неэпилептические пароксизмы при доброкачественном миоклонусе младенчества (ДММ) представляют собой одиночные или повторяющиеся (короткая серия) непроизвольные сокращения мышц шеи, верхних или нижних конечностей, что приводит к резкому кивательному движению головы, иногда с элементами ее ротации, а также к приподниманию и приведению рук и ног различной интенсивности.
Если ребенок находится в вертикальном положении, то может отмечаться легкое приседание, но не падение, что нередко наблюдают при атонически-астатических эпилептических приступах (Мухин К.С. и др.). Очень важно, что утрата сознания, апноэ и другие вегетативные нарушения в момент неэпилептического пароксизма у детей всегда отсутствуют.
В некоторых случаях при флексии мышц шеи, верхних конечностей и плечевого пояса в них может отмечаться легкий и кратковременный тонический компонент, что зачастую визуально имитирует характерный эпилептический инфантильный спазм у детей с синдромом Веста (Dravet С. et al., Maydell В. et al.).
Отчетливый фокальный компонент при данных пароксизмальных состояниях не выявляют, за исключением случаев, когда у ребенка отмечается тенденция к резкому повороту или наклону головы в одну сторону. Миоклонические пароксизмы при ДММ могут быть одиночными либо представлены в виде кратковременной серии, как правило, продолжительностью не более 3-5 мин, а также встречаться как относительно редко, так и ежедневно и многократно.
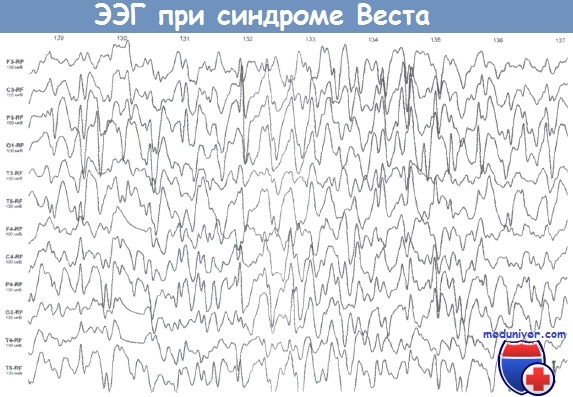
Ребенок 7 мес. Синдром Веста. Межприступный ЭЭГ-паттерн - гипсаритмия.
Пароксизмы в структуре доброкачественного миоклонуса младенчества (ДММ) у детей чаще возникают в бодрствовании, значительно реже в дремотном состоянии, не встречаются в глубоких стадиях сна и не имеют тенденции к учащению после просыпания. Последний факт может быть полезен при дифференциации с инфантильными спазмами при синдроме Веста.
Неэпилептический миоклонус может развиваться у ребенка как в вертикальном, так и, несколько реже, в горизонтальном положении и имеет склонность к учащению при беспокойстве младенца, при отрицательных или положительных эмоциях, например при виде еды, родителей, в процессе игры или при плаче.
R. Caraballo и соавт., продолжив многолетние собственные клинико-нейрофизиологические исследования у большой группы детей (102 ребенка) и обобщив литературные данные, выделили целый спектр разнообразных моторных феноменов в структуре синдрома ДММ, которые могут отмечаться у одного и того же ребенка в различных комбинациях и сочетаниях.
Авторы показали, что все эти феномены имеют различные миографические характеристики. Однако, несмотря на внешнюю схожесть с эпилептическими приступами, пароксизмы при ДММ не имеют иктального ЭЭГ-соответствия, что их во многом и отличает.
г. Симферополь
г. Симферополь
Режимы работы:
Телефоны
Приемное отделение
Колл-центр Справочной службы КДЦ( Консультативно-диагностический центр ):
Регистратура КДЦ:
Платные услуги:
Приемная главврача:
КДЦ( Консультативно-диагностический центр ):
- Главная
- Статьи
- НЕЭПИЛЕПТИЧЕСКИЕ СОСТОЯНИЯ У ДЕТЕЙ. ДОБРОКАЧЕСТВЕННЫЙ НЕЭПИЛЕПТИЧЕСКИЙ МИОКЛОНУС МЛАДЕНЧЕСТВА.
В настоящее время увеличивается количество судорожных состояний у детей. Чаще всего они провоцируются тяжелыми поражениями головного мозга, генетическими аномалиями, обменными нарушениями. Данные состояния требуют обязательного назначения противосудорожных препаратов и наблюдения детского невролога.
Наряду с этим, все чаще встречаются у детей приступы, вызывающие волнение родителей, но не нуждающихся в медикаментозной коррекции. Это неэпилептические приступы, связанные с неспецифическими реакциями незрелого мозга.
Синдром Феджермана – доброкачественные неэпилептические спазмы младенчества, внешне практически неотличимые от эпилептических приступов, таких как инфантильные судороги или миоклонические приступы.
Причина возникновения синдрома Феджермана неизвестна. По данным Maydell (2001), двигательные проявления синдрома представляют собой физиологические спазмы мышц. По сообщению Caraballo и соавт. (2009), интересной особенностью большинства обследованных семей пациентов с синдромом Феджермана является наличие хотя бы у одного из родителей университетского образования. Имеет ли это значение – покажут будущие исследования.
Прогноз синдрома Феджермана благоприятный с полным излечением к двух-трехлетнему возрасту (чаще приступы прекращаются на втором году жизни). Нарушений психоречевого развития не отмечается ни у одного пациента. Сочетание синдрома Феджермана с идиопатической фокальной эпилепсией (оба возрастзависимых состояния) может свидетельствовать о наличии единого механизма патогенеза – врожденного нарушения процессов созревания мозга.
Проявления – доброкачественного миоклонуса младенчества следует оличать в первую очередь, в первую очередь, от младенческих спазмов и эпилептических приступов, однако следует помнить и о других неэпилептических судорожных состояниях. Это дистонические феномены, характерные для пароксизмальных дискинезий, синдрома Сандифера, пароксизмальной кривошеи, пароксизмального хореоатетоза. Дрожание может наблюдаться при медикаментозных отравлениях, судорогах младенцев, а также в рамках доброкачественного тремора. Кивки и вздрагивания следует отличать от доброкачественных судорог новорожденного и других эпилептических приступов. С тоническими вытягиваниями могут быть сходны доброкачественный поворот глазных яблок, изменение позы при испуге и вздрагиваниях.
С учетом жалоб родителей, данных осмотра, нормального психомоторного развития, отсутствия в неврологическом статусе очаговой симптоматики, а также неизмененной возрастной ЭЭГ устанавливается диагноз: доброкачественный неэпилептический миоклонус младенчества. Рекомендовано воздержаться от назначения длительной противосудорожной терапии. Дальнейшее наблюдение за детьми показало постепенное исчезновение указанных состояний. При возникновении у ребенка насильственных вытягиваний, вздрагиваний, складываний, вычурных поз, поворотов головы и глаз – необходимо обратиться к врачу для своевременного определения причины данных состояний и решения вопроса о назначении лечения.

Одним из часто встречающихся видов миоклонуса является кортикальная миоклония. Ее характеризуют резкие быстрые сокращения мышц.

Симптомы возникают в любом возрасте, даже у только что родившегося ребенка. Причины могут иметь естественный и патологический характер.
Миоклония
Человек редко задумывается о процессах, которые необходимы для того, чтобы совершить некоторое движение. Дыхание, биение сердца производится непроизвольно. Научение каким-то новым действиям носит намеренный характер, однако все, что стоит за намерением, не контролируется. Процесс регулируется хорошо отлаженной работой нервно-мышечной системы.
Однако в некоторых ситуациях, например, при миоклонии, появляется сбой. Миоклонус это внезапные непроизвольные сокращения мышечной ткани. Спазмы появляются без контроля человека, обычно быстро исчезают.
Виды миоклонии
Причины, характер, особенности проявления позволяют говорить о различных видах миоклонуса. Классифицируют их по целому ряду признаков.

На сегодня наиболее популярной считается классификация, предложенная в 1982 г. С. Д. Марсденом. Выделяется доброкачественная и негативная миоклония. Оба эти вида, в свою очередь, делятся на несколько подвидов.
Доброкачественная кортикальная является естественной реакцией организма на какой-либо раздражитель. О ночной миоклонии говорят, когда спазм возникает при засыпании. Проявляется он обычно один раз, длится менее минуты. Связан с сильным переутомлением. Часто доброкачественная миоклония сна возникает у ребенка первых дней жизни.
Появление спазма испуга связывают с реакцией на неожиданный окрик, вспышку света. Носит рефлекторный характер. Сопровождается повышенным потоотделением, тахикардией, приливом крови к лицу, учащенным дыханием. Миоклонус среднего уха проявляется появлением звона, щелкающих звуков.
Миоклония физической нагрузки проявляется после интенсивной тренировки, долгого напряжения. У женщин этот вид сокращений связывают с ношением обуви на высоких каблуках. Типичными примерами являются спазмы мышц голени. Возникают также при курении или постоянном употреблении спиртного. В этом случае происходит вымывание из мышц натрия и калия, развивается состояние, провоцирующее судороги.
К миоклонии принято относить икоту. Связывают ее с ответной реакцией на раздражение двух типов нервов – блуждающего и диафрагмального, либо отделов ствола головного мозга. Проявляется сокращением диафрагмы под воздействием интоксикации, переедания.
У ребенка до года возможно развитие миоклонии раннего возраста. Она проявляется спазмами мышц головы, тела, рук, ног. Проходит самостоятельно.
В основе этого вида миоклонии лежит определенная патология.
Эпилептическая – один из симптомов болезней, связанных с повышенной судорожной активностью. По мере развития заболевания отмечается прогрессирование симптомов, сокращения возникают все чаще. Характеризуется разведением рук в сторону, возможно падение. Сознание сохранно, порой возникает ощущение оглушенности.
Эссенциальная миоклония развивается на основе генетической предрасположенности. Она передается по наследству и проявляется в раннем возрасте. При этом усиление симптомов наблюдается у подростков.
Астериксис возникает при энцефалопатии, связанной с интоксикацией или нарушением обмена веществ. Удерживаемая на весу кисть неожиданно опускается, а потом поднимается. Подобный процесс возникает в стопе, группах мышц других частей тела.
В соответствии с тем, какая часть головного мозга поражена, выделяют три вида миоклонии.
Корковый возникает при судорожном разряде коры головного мозга. Эта форма сопровождает эпилептические припадки. Обычно ведет к инвалидизации, плохо поддается лечению.
Подкорковые миоклонии возникают в результате повышения процессов возбуждения отделов мозга, которые связаны с движениями. Это мозжечок, двигательные центры ствола, подкорковые ганглии. Эссенциальную миоклонию считают частым проявлением этой патологии.
Спинальные появляются в связи с повышенной активностью двигательных нейронов спинного мозга. В основном активизируются нервные клетки определенного отдела.
Различные поражения нервных корешков, окончаний и сплетений вызывают периферические миоклонии.
С одной стороны, особенности судорог позволяют выделять в них определенный ритм. Если он присутствует, речь идет о ритмической миоклонии, если нет – о неритмической.
С другой стороны, важным оказывается степень вовлеченности мышц. При фокальной миоклонии происходят подергивания одной группы мышечных волокон, например, мимических.
Сегментарная характеризуется миоклонусом групп мышц, расположенных рядом друг с другом. Генерализованная проявляется сокращениями сразу нескольких групп волокон. Возникает, преимущественно, при травмах или воспалениях спинного мозга. Сопровождается падением.
Порой сокращения вызываются определенными стимулами-раздражителями, например, звуком, прикосновением, низкой температурой. В этом случае принято говорить о рефлекторном миоклонусе.
Произвольное движение вызывают кинетические сокращения. Такова природа полиминимиоклонуса. Проявляется он как спазмы, в которых невозможно зарегистрировать ритм, напоминает тремор. Часто связан с локализацией в мышцах глаз. Беспорядочные их движения усиливаются по мере того, как человек пытается зафиксировать взгляд на каком-то предмете.
Спонтанные сокращения появляются без очевидных причин.

Выделяют единичные миоклонические спазмы, а также подергивания, которые возникают несколько раз в минуту.
Принято говорить об ассиметричных и симметричных подергиваниях. Первые проявляются неодинаково с левой и правой стороны. Вторые – одинаково.
Причины
Доброкачественный миоклонус появляется после сильной эмоциональной или физиологической нагрузки.
Патология возникает из-за следующих причин:
- интоксикации;
- травмы спинного и головного мозга;
- новообразования;
- гипоксия;
- сосудистые заболевания;
- генетические нарушения;
- дисфункция печени;
- микроинсульт;
- болезни почек.
Симптомы
Важнейшее проявление миоклонии – резкие, неожиданно появляющиеся сокращения мышечной ткани, возникающие как от удара током. Исчезают подергивания во сне. Исключение представляет кожевниковская эпилепсия.
Обычно сокращения длятся несколько секунд. Спазмы, вызванные гипоксией, продолжаются несколько часов. Интенсивность сокращений усиливается при эмоциональном напряжении.
Диагностика
Основная цель диагностики – отграничить миоклонию от других патологических состояний, имеющих сходные признаки, например, тремора или моторных судорог.
Меры по определению заболевания и его причин включают обязательный рассказ о беспокоящих больного симптомах. Если спазмы возникают у ребенка, их описывают родители. Точная картина судорог, их характера, времени появления поможет сформировать список дополнительных исследований.

Обычно они включают:
- Электроэнцефалографию. Используется для регистрации биоэлектрической активности мозга и диагностики причин судороги.
- Электромиографию. Метод направлен на определение степени возбудимости мышц, сохранности нервных тканей.
- Рентген. Позволяет выявить объемные нарушения в мозге: опухоли, гематомы, сосудистые патологии.
- Магнитно-резонансную томографию или КТ. Оба метода дают четкую картину о характере, причине, степени поражения мозга.
Лечение
В случае доброкачественных миоклонических сокращений, связанных с переутомлением или испугом, специальное лечение не требуется. Возможно, в некоторых случаях потребуется прием седативных препаратов (настойка валерианы, пустырника).
При часто повторяющихся судорогах показано комплексное лечение, которое включает использование ноотропных препаратов, направленных на улучшение обменных процессов в ЦНС (Глицин, Пантогам, Ноотропил).
Эпилептическая природа миоклоний является показанием для назначения противосудорожных средств, это Карбамазепин.

В тяжелых случаях используются гормональные препараты (кортикостероиды), психотропные (Левомепромазин, Тиоридазин, Френолон), лекарства бензодиезепиновой группы. Действие последних направлено на расслабление мышц, нормализацию сна, снижение судорожных явлений. К этой группе относится Клоназепам, Диазепам, Лопразолам.
Профилактика
Меры предотвращения развития миоклонии включают уменьшение ситуаций, связанных с психическим напряжением, поддержание спокойной обстановки. Нормальный сон у взрослых должен длиться семь часов, у детей – десять. Чтобы перед сном расслабиться, полезно принять теплую ванну.
За час до отхода ко сну не смотреть телевизор, не сидеть за компьютером. Лучше в это время поставить ароматические свечи и сделать массаж.
В течение дня совершать прогулки на свежем воздухе, нормально питаться, не курить и не принимать спиртное.
Кортикальная миоклония (myoclonus) часто проявляется как естественная реакция на переутомление, неожиданные раздражители. Такую форму не нужно лечить. Негативную вызывают различные патологии, например, эпилепсия или энцефалопатия. Терапия ее и прогноз зависит от основного заболевания. Для профилактики патологии рекомендовано вести здоровый образ жизни.
Для подготовки статьи использовались следующие источники:
Миронов М. Б., Ноговицин В. Ю., Абрамов М. О., Домбровская Е. А., Кваскова Н. Е., Мухин К. Ю. Синдром Феджермана (доброкачественный неэпилептический миоклонус младенчества) // Журнал Эпилепсия и пароксизмальные состояния — 2013.
Что такое миоклония?
Миоклония (или миоклонус) — это симптом, а не заболевание, характеризующаяся кратковременным быстрым сокращениям мышц или группы мышц.
Миоклонические подёргивания или толчки обычно вызываются внезапными сокращениями мышц, называемыми положительным миоклонусом, или мышечным расслаблением, называемым отрицательным миоклонусом. Миоклонические подёргивания могут происходить поодиночке или последовательно, по шаблону или без шаблона. Они могут происходить нечасто или многократно каждую минуту. Миоклония иногда возникает в ответ на внешнее событие или когда человек пытается сделать движение. Человек, испытывающий подёргивания, не может контролировать их.
В своей простейшей форме миоклония состоит из подергивания мышц с последующим расслаблением. В пример можно привести икоту, что тоже является миоклонией. Другими знакомыми примерами состояния являются подергивания, которые некоторые люди испытывают во время засыпания. Эти простые формы миоклонии встречаются у нормальных, здоровых людей и не вызывают затруднений. При более широком распространении состояние может вызывать постоянные шокоподобные сокращения в группе мышц.
В некоторых случаях миоклония начинается в одной области тела и распространяется в мышцы в других областях. Более тяжелые случаи состояния могут исказить движение и серьезно ограничить способность человека есть, говорить или ходить. Эти типы миоклонии могут указывать на основное заболевание мозга или нервов.
Диагноз устанавливают на основании признаков и иногда подтверждают результатами электромиографического исследования. Лечение включает в себя коррекцию обратимых заболеваний головного мозга или нервной системы и симптоматическую терапию лекарственными препаратами.
Причины миоклонии
Миоклонус может развиться в ответ на:
- инфекцию;
- травму головного или спинного мозга;
- инсульт;
- опухоли головного мозга;
- почечную недостаточность;
- печеночную недостаточность;
- болезни накопления липидов;
- химическое или лекарственное отравление;
- и другие нарушения.
Длительное лишение мозга кислорода, называемая гипоксией, может привести к постгипоксической миоклонии. Состояние может возникать и сам по себе, но чаще всего это один из нескольких симптомов, связанных с различными расстройствами нервной системы. Например, миоклонический подергивание может развиться у пациентов с:
Миоклонические толчки также часта наблюдаются у людей с эпилепсией, расстройством, при котором электрическая активность в мозге становится беспорядочной, что приводит к судорогам.
Типы миоклонии
Классифицировать множество различных форм миоклонуса сложно, потому что причины, последствия и реакции на терапию сильно различаются. Ниже перечислены наиболее часто описываемые типы.
Симптомы миоклонии

Миоклония может быть слабой или тяжелой. Мышцы могут сокращаться быстро или медленно, ритмично и неритмично. Миоклонические подергивания могут быть редкими или частыми. Они могут наступать спонтанно или под действием внезапного шума, света или движения. Например, их можно спровоцировать, потянувшись за каким-нибудь предметом или делая шаг. При болезни Крейтцфельдта–Якоба (редкое дегенеративное заболевание головного мозга) миоклония усиливается при внезапном испуге.
Миоклония, развившаяся в результате нарушения метаболизма, может быть длительной и затрагивать разные группы мышц, иногда приводя к судорогам.
Диагностика
Диагноз ставиться на основании признаков, осмотра врача, анализов крови, магнитно-резонансная томография и электромиографического исследования.
- Обычно выполняются анализы крови для определения уровня сахара, кальция, магния и натрия в крови. Отклонения уровней этих веществ от нормы могут свидетельствовать о том, что причиной является метаболическое расстройство.
- Чтобы обнаружить изменения в головном мозге, характерные, например, для болезни Альцгеймера, проводится магнитно-резонансная томография (МРТ).
- У пациентов с судорожным расстройством для выявления миоклонии может выполняться электроэнцефалография.
Лечение миоклонии
Лечение миоклонии направлено на лекарства, которые могут помочь уменьшить симптомы. Препаратом первого выбора для лечения, особенно определенных видов миоклонии действия, является клоназепам, тип транквилизатора. Дозировки клоназепама обычно увеличивают постепенно, пока больной не почувствует улучшений или не появятся побочные эффекты. Сонливость и потеря координации являются общими побочными эффектами. Благоприятные эффекты клоназепама могут со временем уменьшаться, если у человека разовьется толерантность к препарату.
Многие лекарства, используемые для лечения миоклонии, такие как барбитураты, леветирацетам, фенитоин и примидон, также используются для лечения эпилепсии. Барбитураты замедляют центральную нервную систему и вызывают транквилизирующий или антисейзерный эффект. Фенитоин, леветирацетам и примидон являются эффективными противоэпилептическими препаратами, хотя фенитоин может вызывать печеночную недостаточность или оказывать другие вредные долгосрочные эффекты. Вальпроат натрия является альтернативной терапией миоклонуса и может использоваться как один, так и в сочетании с клоназепамом. Хотя клоназепам и/или вальпроат натрия эффективны для большинства людей с расстройством, у некоторых людей возникают побочные реакции на эти препараты.
Некоторые исследования показали, что дозы 5-гидрокситриптофана (5-HTP), строительного блока серотонина, приводят к улучшению у людей с некоторыми типами миоклонии и ПМЭ. Однако другие исследования показывают, что терапия 5-HTP не эффективна для всех людей, и, фактически, может ухудшить состояние некоторых людей. Эти различия в эффекте 5-HTP на людей с миоклонией еще не объяснены, но они могут предложить важные подсказки к основным отклонениям в рецепторах серотонина.
Сложное происхождение расстройства может потребовать использования нескольких лекарств для эффективного лечения. Хотя некоторые лекарства имеют ограниченный эффект при использовании по отдельности, они могут иметь больший эффект при использовании с лекарствами, которые действуют на различные пути или механизмы в мозге. Комбинируя некоторые из этих препаратов, ученые надеются добиться большего контроля над миоклоническими симптомами. Некоторые лекарства, которые в настоящее время изучаются в различных комбинациях, включают клоназепам, вальпроат натрия, леветирацетам и примидон. Гормональная терапия также может улучшить реакцию на антимиоклонические препараты у некоторых людей.
Профилактика
Защитите себя от травмы головного мозга, надев шлем или головной убор во время таких действий, как езда на велосипеде или мотоцикле.
Обратитесь к врачу, если у вас начались судороги после начала приема нового лекарства, чтобы можно было внести изменения.
Прогноз
Простые формы миоклонии встречаются у нормальных, здоровых людей и не вызывают серьезных проблем. В некоторых случаях расстройство начинается в одной области тела и распространяется в мышцы в других областях. Более тяжелые случаи миоклонии могут исказить движение и серьезно ограничить способность человека есть, говорить или ходить. Эти типы миоклонии могут указывать на заболевание головного мозга или нервов.
Хотя клоназепам и вальпроат натрия эффективны для лечения большинства случаев расстройства, у некоторых людей на эти препараты возникают побочные реакции. Кроме того, преимущества клоназепама может уменьшаться при длительном приеме.

Миоклония – это кратковременные неконтролируемые подёргивания определённых мускул либо их групп, возникающие как в покое, так и при двигательной активности. Иногда может проявляться неожиданное неконтролируемое вздрагивание тела, икота и конвульсии. Данное нарушение не относится к опасным заболеваниям, однако в отдельных ситуациях может указывать на наличие тяжёлой патологии. Потери сознания обычно не наблюдается. Миоклонии часто являются ответным реагированием на сильнейший испуг, что считается адекватной реакцией. Такие подёргивания специалисты причисляют к доброкачественным или именуют физиологической миоклонией.
Причины
Анализируемое состояние характеризуется двумя вариациями проявлений: доброкачественными и злокачественными.
Факторами, содействующими возникновению первого варианта проявлений, считаются:
– переходное состояние от бдения ко сну, то есть непосредственно период засыпания (нередко полностью здоровые индивиды вздрагивают в момент погружения в Морфеево царствие, что является проявлением миоклонуса, порождённым психологическим перенапряжением, эмоциональным переутомлением или физической перегрузкой);
– неожиданный резкий раздражитель (например, хлопок, внезапное движение, резкий окрик либо включение света провоцируют неконтролируемое подёргивание, что является реагированием на мгновенный испуг);
– икота (вследствие стимулирования блуждающего нерва и последующего сжатия гортани и диафрагмы возникает непроизвольное вздрагивание);
– некоторые младенцы в первое полугодие могут во сне, при кормлении либо в процессе игры невольно вздрагивать по причине нестабильности и вызревания нервной системы.
Доброкачественный миоклонус воздействия негативного характера на организм не оказывает. Анализируемое состояние представляет собой обыкновенный ответ мускул и нервной системы на банальное переутомление.

Помимо приведённых причин неконтролируемое подергивание может наблюдаться на фоне нижеприведенных состояний и патологий:
– дегенеративных состояний мозга;
– рассеянного либо туберозного склероза;
– опухолевых новообразований мозга;
– почечной либо печёночной недостаточности;
– травмы мозга или позвоночника;
– отравлении тяжёлыми металлами;
– алкоголизме или наркозависимости.
При любом проявлении рассматриваемого состояния рекомендуется посетить специалиста, дабы не пропустить дебют более серьёзной патологии.
Наиболее частые причины миоклонии связаны с повреждением мозга и патологиями нервной системы.
Также миоклония может иметь генетическую детерминированность.
Доброкачественная миоклония
Неконтролируемые непроизвольные подёргивания мускул бывают как у родителей, так и у их отпрысков. Появляются они либо в одной мускуле, либо затрагивают группу мускул, либо же имеют генерализованную направленность, охватывая весь организм. Помимо того гиперкинезы могут проявляться ритмичными спазмами или аритмичными сокращениями.
Если подёргивания характеризуются связью с каким-либо раздражителем, возникают изредка и им не сопутствует ухудшение самочувствия, то можно не тревожиться, это физиологический миоклонус.
Доброкачественная вариация гиперкинезов представляет собой естественное реагирование организма на какой-нибудь раздражитель. При появлении подёргиваний во время погружения в Морфеево царство возникает ночная миоклония. Её возникновение обусловлено серьёзным переутомлением. Проявляется подёргивание по преимуществу один раз длительность его менее минуты.
Зачастую физиологические миоклонии сна можно наблюдать у новорожденных.
Также бывают гиперкинезы, вызванные испугом вследствие резкого крика, вспышки света, громкого внезапного короткого звука. Носят они рефлекторный характер. Миоклонии сопутствуются тахикардией, гипергидрозом, притоком к лицу крови, учащением дыхания.
Гиперкинезы среднего уха обнаруживаются в ощущении щелкающих звуков, звона.
После интенсивной силовой нагрузки, тренировки может возникать миоклонус длительного напряжения, физической нагрузки. У прекрасной половины данная вариация подёргиваний обусловлена ношением туфель на излишне высоких каблучках.
Типичными разновидностями миоклонии считаются спазмы мускул голени. Появляться также они могут вследствие злоупотребления спиртосодержащими напитками либо при курении, что связано с вымыванием из мускул микроэлементов.
Негативная миоклония
Данный вариант рассматриваемого состояния обнаруживается в краткосрочном непроизвольном движении схожим с вздрагиванием вследствие неожиданного непродолжительного прерывания активности мышцы.
Негативные миоклонии развиваются в условиях наличия различных недугов, а также вследствие употребления лекарственных средств. Наиболее частыми факторами считаются: токсическое воздействие некоторых препаратов, гипоксия, расстройство метаболизма.
К иным причинам, порождающим данную вариации миоклонии, можно отнести дегенеративные поражения, задевающие базальные ганглии, и отдельные разновидности деменции.
Гиперкинезы можно классифицировать, основываясь на их локализации, а именно:
– кортикальная миоклония, обусловлена эпилепсией либо повреждением коры мозга и проявляются нарастанием симптоматики при двигательной активности и её спадом при покое (прикосновения или световые раздражители могут вызвать миоклонические конвульсии, которые нередко провоцируют появление аномалий на ЭЭГ);
– подкорковый тип, обусловленный расстройством, воздействующим на базальные ганглии (данный тип схож с предыдущим, световые раздражители триггером не являются);
– ретикулярный вариант, зарождается в стволе мозга и напоминает гиперэкплексию (выраженный испуг, возникающий при неожиданном шуме, касаниях и характеризуется сильной напряжённостью мускул, вследствие которой может появиться полная обездвиженность), однако при данной вариации недуга сокращения чаще возникают спонтанно;
– периферический тип – это результат повреждения периферических нервных структур и характеризуется полуритмичными либо ритмичными спазмами.
Также негативная миоклония мышц бывает нижеприведённых форм:
– эссенциальной, проявляемой в сокращениях изолированного характера, приносящих небольшой дискомфорт, чаще встречаются такие миоклонии у детей и проявляются моментальными вздрагиваниями наряду с дистонией;
– эпилептической, сопровождаемой распространяющимися разрядами на электроэнцефалограмме (сокращения данной формы бывают как позитивными, так и негативными), обнаруживается при иных недугах, сопровождаемых конвульсиями, подёргивания характеризуются нарастанием и яркой выраженностью;
– психогенной, возникающей обычно вследствие повреждений, сокращения характеризуются изменчивостью: имеют непостоянную длительность и выраженность.
Диагностика
Мускульные подёргивания определяются на базисе клинического исследования вкупе с неврологическим обследованием и анамнезом, который подразумевает определение:
– определение общего состояния;
– наличия иных гиперкинезов (тремора, атетоза, дистонии, хореи);
– частоты возникновения миоклонуса (выявляется характер стойкий либо пароксизмальный);
– неврологической симптоматики (спастичности, атаксии);
– роста либо спада подёргиваний при двигательной активности;
Также необходимо исключить отравления токсическими продуктами, митохондриальные заболевания, метаболические разлады, изучить гормональный баланс.
Подтвердить фактор, спровоцировавший миоклонию, помогают врачу-неврологу результаты ряда дополнительных исследований. С учётом этиологического многообразия патологий, которым присущи аналогичные приступы, в диагностической стратегии могут присутствовать нижеприведённые процедуры и, прежде всего, лабораторное обследование. Биохимический анализ позволяет определить уровень электролитного состава, острофазовых белков, сахара. Серологическая диагностика предоставляет возможность обнаружить антитела к различного рода инфекциям, изучение ликвора – определить характер энцефалических реакций.
При подозрении наличия патологии ЦНС органического генезиса проводят МРТ, считающейся максимально информативной для оценивания структуры мозгового вещества и состояния оболочек.
Электроэнцефалография является ключевым способом определения эпилептической активности. Она позволяет выявить фокальные либо распространяющиеся разряды, а также помогает проанализировать их локализацию частоту.
Лечение
Физиологический миоклонус специфической терапевтической коррекции не требует, поскольку часто является естественным реагированием на банальный испуг. Если вследствие каких-либо факторов приступы подёргиваний участились, специалисты могут порекомендовать седативные вещества (валериану, пустырник, валокордин и мелиссу).

В лечении патологических вариаций миоклонии предпочтение отдают антиконвульсантам, способным значительно снизить подёргивания мускул. Возможно одновременное употребление нескольких противоэпилептических средств.
Фармакопейные средства других групп применяются в качестве вспомогательной терапии: нейрометаболические стимуляторы, антидепрессанты.
Этиотропная терапия подразумевает воздействие на фактор, спровоцировавший миоклонус, например интерфероны применяются при вирусной инфекции, специфические иммуноглобулины – клещевом энцефалите.
Патогенетическое лечение основано на коррекции мозговой гипоксии и метаболизма при помощи глюкозы, антигипоксантов, электролитов. Эфферентная терапия предполагает инфузии, сорбенты и введение антидотов.
Помимо препаратов для коррекционного воздействия на миоклонии у взрослых специалисты советуют придерживаться здорового питания и адекватного режима. Пациентам следует бросить злоупотреблять вредными привычками.
Если миоклонус обнаружился у детей, то рекомендуется ввести ограничение на телепередачи в вечерние периоды. Не лишним будет и применение ароматерапии с лавандовым маслом. Детям также необходимо отрегулировать режим сна и дневной распорядок.
Информация, представленная в данной статье, предназначена исключительно для ознакомления и не может заменить профессиональную консультацию и квалифицированную медицинскую помощь. При малейшем подозрении о наличии миоклонии обязательно проконсультируйтесь с врачом!
Читайте также:


