Что такое нервное кровоизлияние
Описание состояния
Кровоизлияние в мозг (также называемый внутримозговое кровоизлияние, геморрагический инсульт) — это кровотечение внутри головного мозга. В большинстве случаев кровоизлияния развиваются в базальных ганглиях, долях большого мозга, мозжечке или мосте. Кровоизлияния могут возникать и в других областях ствола мозга или в среднем мозге.
На долю кровоизлияния в головной мозг приходится приблизительно 10% всех типов инсультов, однако у нее гораздо более высокая процентная доля смертности. У пациентов старше 60 лет кровоизлияние в мозг более распространено, чем субарахноидальное кровоизлияние (кровотечение вокруг головного мозга, а не в нем).
Причины и факторы риска
Чаще всего причинами кровоизлияния в мозг является:
- хроническое повышение артериального давления (артериальная гипертензия), ослабляющее мелкие артерии, вызывая их прорыв.
Факторы риска, способствующие возникновению кровоизлияния, включают:
- курение сигарет;
- ожирение;
- употребление нездоровой пищи (с высоким содержанием насыщенных жиров, транс-жиров и калорий).
Употребление кокаина или амфетаминов может вызывать временное, но очень сильное повышение артериального давления и кровоизлияние. У некоторых пожилых людей в артериях головного мозга скапливается патологический белок, называемый амилоидом. Такое скопление (называемое амилоидной ангиопатией) ослабляет артерии и может вызывать кровоизлияние.
Менее распространенные причины кровоизлияния в мозг включают врожденную патологию кровеносных сосудов, выпячивание стенок артерий головного мозга (аневризма сосудов головного мозга), аномальные соединения между артериями и венами (артериовенозная мальформация) внутри черепа, травмы, опухоли, воспаление кровеносных сосудов (васкулит), нарушения системы гемостаза, а также применение антикоагулянтов в слишком высоких дозах.
Нарушения свертываемости крови и использование антикоагулянтов повышает риск смерти от кровоизлияния в головной мозг.
Симптомы и признаки
Кровоизлияние в головной мозг начинается внезапно. Часто встречается сильная головная боль. У многих людей кровоизлияние в мозг вызывает изменение сознания, часто возникающее в течение нескольких секунд или минут. Пациенты могут хуже ориентироваться в окружающей их обстановке, у них снижается способность понимать, запоминать и четко мыслить. Часто встречаются тошнота, рвота и судорожные припадки.
Если кровоизлияние небольшое, сознание может не нарушаться, а головная боль и тошнота могут быть незначительными или отсутствовать.
По мере расширения очага кровоизлияния в мозг внезапно развиваются и непрерывно усугубляются симптомы, указывающие на дисфункцию головного мозга.
Некоторые симптомы, такие, как слабость, паралич, потеря чувствительности и онемение, часто поражают только одну сторону тела. Может утрачиваться способность говорить или появляется дезориентация. Может нарушаться или теряться зрение. Один глаз или оба не могут двигаться в определенных направлениях. Поэтому глаза могут смотреть в разные стороны.
Диагностика
Врачи обычно подозревают кровоизлияние в мозг на основании симптомов и результатов медицинского обследования.
Немедленно определяется уровень сахара в крови, поскольку низкий уровень сахара в крови может вызывать симптомы, аналогичные симптомам инсульта.
Также проводят анализы крови для определения количества тромбоцитов (которые способствуют свертыванию крови) и времени свертывания крови. Число тромбоцитов (количество тромбоцитов) может быть низким по многим причинам. Низкое количество тромбоцитов повышает риск кровотечения. Свертывание крови может нарушаться при приеме варфарина в слишком высокой дозе, печеночной недостаточности или при других заболеваниях.
Для подтверждения диагноза немедленно проводят компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Оба обследования помогают врачам отличить кровоизлияние в мозг от ишемического инсульта. В ходе этих обследований также выявляется, много ли ткани головного мозга было повреждено, и не повышено ли давление в других областях головного мозга.
Иногда врачи проводят КТ-ангиографию (КТ делают после введения в вену контрастного вещества) для оценки прогрессирования кровоизлияния. Если оно прогрессирует, прогноз неблагоприятен.
Лечение

Пациентов с кровоизлиянием в мозг обычно госпитализируют в отделение реанимации и интенсивной терапии (ОРИТ). Здесь за ними может осуществляться контроль, при необходимости — проводиться поддержание жизненно важных функций (например, дыхания) и лечение любых возникающих проблем.
Лечение кровоизлияния в мозг отличается от лечения ишемического инсульта. Не назначаются антикоагулянты (например, гепарин и варфарин), тромболитики и антиагреганты (например, аспирин), поскольку они усугубляют кровотечение.
Если у пациентов, принимающих антикоагулянт, случается кровоизлияние в мозг, необходимо лечение, способствующее свертываемости крови, например:
- витамин К, обычно внутривенным введением;
- переливание тромбоцитов;
- переливание крови с удаленными клетками крови и тромбоцитами (свежезамороженной плазмы);
- раствор, содержащий факторы свертывания крови и другие белки, способствующие свертыванию крови (концентрат факторов протромбинового комплекса).
Повышенное артериальное давление лечат только, если оно очень высокое. Слишком быстрое или слишком значительно снижение артериального давления может уменьшить подачу крови к частям головного мозга, которые уже были лишены кровоснабжения с связи с кровоизлиянием. Отсутствие крови может вызвать инсульт (ишемический инсульт) в этих частях головного мозга.
Хирургическое вмешательство по удалению скопившейся крови и снижению внутричерепного давления проводится в редких случаях, поскольку сама операция может повредить головной мозг. Кроме того, удаление скопившейся крови может инициировать дальнейшее кровотечение, что наносит еще большие повреждения головному мозгу и приводит к тяжелой инвалидности. Тем не менее, такая операция может спасти жизнь при обширном кровоизлиянии в мозжечок (часть головного мозга, принимающая участие в координации движений тела).
При возникновении судорожных припадков назначают противосудорожные средства.
Профилактика
С целью профилактики кровоизлияния в мозг рекомендовано прекращение курения, злоупотребления алкоголем и кокаином.
Наиболее важной задачей в профилактике повторных кровоизлияний в мозг является контроль артериального давления.
Прогноз
Кровоизлияние в головной мозг чаще приводит к смертельному исходу по сравнению с ишемическим инсультом. Кровоизлияние часто является обширным и катастрофическим, особенно у пациентов с хроническим повышенным артериальным давлением. Приблизительно половина пациентов с обширным кровоизлиянием умирает в течение нескольких недель. У выживших пациентов со временем обычно восстанавливается сознание и в некоторой степени функция головного мозга. Тем не менее, у большинства из них утраченная функция головного мозга полностью не восстанавливается.
Если кровоизлияние небольшое, пациенты восстанавливаются лучше, чем пациенты с ишемическим инсультом. Кровотечение имеет менее выраженное разрушительное воздействие на ткань головного мозга, чем недостаток кислорода, что отмечается при ишемических инсультах.
Осложнения и причины летального исхода
- Прорыв крови в желудочки мозга.
- Вторичные кровоизлияния в ствол мозга.
- Височно-тенториальное вклинение и вклинения миндалин мозжечка в большое затылочное отверстие (дислокационный синдром).
- Системные нарушения гемодинамики и дыхания.
- Окклюзионная гидроцефалия.
- Повышение внутричерепного давления.
- Эпилептический синдром,
- Гидроцефалия,
- Повышенное внутричерепное давление,
- Центральный постинсультный болевой синдром в парализованных конечностях.
Соматические осложнения:
- Инфекции мочевых путей, недержание мочи.
- Пневмония, аспирация, гиповентиляция легких, ателектаз.
- Тромбоэмболия легочной артерии.
- Декомпенсация сердечной недостаточности, нарушения ритма сердца, инфаркт миокарда, ортостатическая гипотензия.
- Желудочно-кишечное кровотечение, стрессовые язвы.
- Тромбоз глубоких вен голени.
- Дегидратация.
- Отёк лёгких.
- Сепсис.
- Пролежни, мышечная гипотрофия, контрактуры в конечностях.
- Падения больных с переломом конечностей.
В группу неврологических и сосудистых заболеваний входит кровоизлияние в мозг. Иначе данная патология называется геморрагическим инсультом.
Кровоизлияние — это острое нарушение мозгового кровообращения, вызванное повреждением сосудов. Не нужно путать данную патологию с ишемическим инсультом. В последнем случае причиной является затруднение притока крови к мозгу.
Кровоизлияние в головной мозг
Геморрагический инсульт относится к неотложным состояниям. Это наиболее тяжелая и опасная патология головного мозга. Она развивается гораздо реже ишемического инсульта.
Внутримозговое кровоизлияние диагностируется преимущественно у мужчин в возрасте 50-70 лет. Данная патология возможна в любом возрасте.

Происходит кровоизлияние не вследствие травмы. Головной мозг человека постоянно нуждается в кислороде и питательных веществах.
Они доставляются артериями (сонными и позвоночными). Внутримозговое кровоизлияние приводит к пропитыванию паренхиматозной ткани.
Различают следующие виды геморрагического инсульта:
- желудочковый;
- субарахноидальный;
- смешанный;
- внутримозговой.
При данном состоянии высока вероятность летального исхода в случае несвоевременной помощи.
Основные этиологические факторы
Внутримозговое кровоизлияние развивается по нескольким причинам.
Основными факторами риска являются:
- разрыв атеросклеротической бляшки;
- врожденные и приобретенные аневризмы;
- гипертоническая болезнь;
- коллагенозы;
- амилоидная ангиопатия;
- попадание в организм токсических соединений;
- авитаминоз;
- болезни крови;
- артериовенозная трансформация;
- васкулит;
- системные заболевания;
- превышение дозировки некоторых лекарств;
- опухоли.
Причину кровоизлияния в 15% случаев выявить не удается. В группу риска входят люди, страдающие первичной (эссенциальной) артериальной гипертензией. Высокое давление приводит к изменению стенок сосудов. Они становятся более тонкими.

При высоком давлении сосуды могут повреждаться. Чаще всего поражаются артерии, которые питают паренхиму головного мозга.
Частой причиной развития инсульта у молодых людей является артериовенозная мальформация. Это состояние, при котором нарушается связь между артериями и венами.
В основе лежит неправильный сброс крови. Это приводит к повышению давления и истончению вен. При стрессе, чихании или кашле происходит разрыв артериально-венозного соединения.
Геморрагический инсульт часто возникает на фоне атеросклероза церебральных артерий. В процесс вовлекаются сосуды мелкого и среднего калибра. Плотные бляшки повреждают артерии.
Признаки кровоизлияния в мозг могут возникать на фоне передозировки лекарствами (антикоагулянтами, антиагрегантами и фибринолитиками).
Фактором риска является повышение вязкости крови. Этому способствует прием наркотических средств и противозачаточных препаратов. Часто кровоизлияние возникает у людей с тромбофилией и эритремией.
Геморрагия развивается на фоне амилоидной ангиопатии. На стенке сосудов откладывается белок. Он делает артерию менее эластичной.

Данная патология часто встречается у пожилых.
Факторами риска развития этого опасного состояния являются:
- сахарный диабет;
- курение;
- ИБС;
- избыток в меню продуктов, богатых животными жирами;
- дислипидемия;
- ожирение;
- гиподинамия;
- гипертрофия левого желудочка;
- хронический алкоголизм;
- стресс;
- гипертонические кризы;
- перегревание организма;
- травмы;
- врожденные аномалии развития сосудов, питающих мозг.
Нередко кровоизлияние развивается у людей, страдающих системной красной волчанкой.
Как проявляется заболевание
При кровоизлиянии в мозг симптомы всегда выражены очень ярко.
В процесс вовлекаются следующие структуры:
- субкортикальная зона;
- полушария головного мозга;
- мозжечок;
- ствол.
Вследствие скопления крови образуются гематомы. Инсульт развивается остро.

Возникают следующие симптомы:
- сильная головная боль;
- головокружение;
- тошнота;
- рвота;
- оглушение;
- эпилептиформные припадки;
- гемипарез;
- нарушение памяти;
- ухудшение внимания;
- затруднение речи;
- нарушение чувствительности;
- судороги;
- глазные симптомы;
- нарушение равновесия;
- невозможность понимания чужой речи.
У человека развивается отек головного мозга. Бывает так, что кровоизлияние начинается с сильной боли, как будто человека ударили. Возможна потеря сознания. Локализация боли зависит от зоны поражения.

Она сильная и пульсирующая. Ей могут предшествовать нервно-эмоциональные переживания и физическая нагрузка. Лицо больных становится красным.
Наблюдается возбуждение и сильная потливость. Постепенно нарушается сознание. Человек отвечает на вопросы односложно. Его речь невнятная. Возможны тошнота, рвота и сильная боль в области сердца. Ярко выражены глазные симптомы.
Они включают в себя:
- боль;
- невозможность отвести глазное яблоко;
- расширение зрачка на стороне поражения;
- опущение век;
- нарушение фокусировки взгляда;
- расходящееся косоглазие.

Если произошло кровоизлияние в головной мозг, то появляются менингеальные симптомы. Человеку трудно наклонить свою голову и достать до подбородка. Определяются положительные симптомы Кернига и Брудзинского.
Больные люди смотрят в пораженную сторону. При внешнем осмотре определяется свисание угла рта. Во время дыхания щека не удерживает воздух.
Как происходит инсульт, знают не все. Нередко кровоизлияние сопровождается эпилептиформными припадками. Человек падает в судорогах, а изо рта у него идет пена. Случается так, что развивается кома. Из нее выходят не все.
Летальность достигает 90%. Выявляются нарушения со стороны чувствительной и двигательной сфер. Проявляется это покалыванием и парезами. Чаще всего развивается паралич конечностей с одной стороны (слева или справа).
Необходимо знать не только то, что такое кровоизлияние в мозг, но и как оно проявляется. При левосторонней локализации участка поражения возникает онемение правой части тела и наоборот.
В случае поражения ствола головного мозга возможны следующие признаки:
- снижение чувствительности конечностей;
- птоз век;
- снижение реакции глаз на свет;
- западание глазных яблок;
- дисгидроз;
- утрата голоса;
- нарушение речи;
- затруднение глотания;
- перекошенность лица;
- диплопия;
- косоглазие;
- нарушение температурной и болевой чувствительности;
- сонливость;
- невозможность надуть щеки и оскалить зубы;
- сглаженность носогубной складки;
- гемипарез.

Потеря всех видов чувствительности слева в области лица, рук и ног свидетельствует о правостороннем кровоизлиянии в таламус. Может случиться так, что нарушится функция мозжечка. Проявляется это болью в затылочной области, снижением тонуса мышц рук и ног, косоглазием и нарушением равновесия.
Наличие поверхностного и неритмичного дыхания, боли в области сердца, одышки и кашля указывает на поражение дыхательного и сердечно-сосудистого центров, расположенных в продолговатом мозге.
При кровоизлиянии в большие полушария часто развиваются альтернирующие синдромы. Они характеризуются нарушением чувствительности и движений на противоположной зоне поражения стороне в сочетании с признаками нарушения функции черепных нервов.
В случае попадания крови в желудочки мозга состояние человека ухудшается. Наблюдаются такие симптомы, как снижение тонуса всех конечностей, судороги, лихорадка, затруднение дыхания и поперхивание.

Чем опасно кровоизлияние
При кровоизлиянии в мозг последствия бывают всегда очень серьезными. Наиболее тяжелое состояние наблюдается в первые 1-2 недели с момента начала инсульта. Может случиться так, что человек не доживет до приезда скорой помощи.
Если происходит кровоизлияние в мозг, то возможны следующие последствия:
- паралич конечностей;
- паралич мимической мускулатуры;
- тяжелые нарушения речевой функции;
- деменция;
- снижение остроты зрения вплоть до полной слепоты;
- отек легкого;
- дыхательная недостаточность;
- сердечно-сосудистая недостаточность;
- глухота;
- потеря чувствительности;
- утрата навыков чтения и письма.
Если своевременно не лечить данную патологию, то развивается прогрессирующий отек и дислокация. Нормальное расположение мозговых структур нарушается.

На фоне пропитывания тканей кровью развивается отек. Он может спровоцировать повреждение сосудов и повторный инсульт. Полное восстановление всех функций наблюдается редко. Выявляются остаточные явления.
Обследование и лечение
Нужно знать не только то, от чего возникает кровоизлияние, но и как лечить больных. Диагноз ставит невролог.
Для этого понадобятся:
- полный неврологический осмотр;
- КТ или МРТ;
- электрокардиография;
- измерение артериального давления;
- осмотр глазного дна;
- измерение частоты дыхания и пульса;
- общий и биохимический анализы крови;
- липидограмма;
- коагулограмма;
- исследование спинномозговой жидкости;
- ангиография.

Дифференциальная диагностика проводится с ишемическим инсультом, черепно-мозговыми травмами, гипертоническим кризом и опухолями головного мозга.
При подозрении на мальформацию или аневризму обязательно проводится ангиография. Она позволяет оценить проходимость и целостность сосудов. В ликворе часто обнаруживается кровь.
Причины и лечение внутримозгового кровотечения известны каждому неврологу. Терапия бывает консервативной и радикальной.
Основными аспектами лечения являются:
- нормализация дыхания;
- регуляция функций сердца;
- нормализация давления;
- нейропротекция;
- улучшение микроциркуляции;
- устранение отека мозга.

Часто требуются реанимационные мероприятия. Больным назначаются антигипертензивные препараты. Для снижения артериального давления и устранения отека применяются диуретики. Контролируется уровень электролитов в крови.
Могут вводиться коллоидные растворы и барбитураты. При необходимости для лечения больных подключают к аппарату искусственного дыхания.
При кровоизлиянии применяются следующие препараты:
- антибиотики;
- нейропротекторы;
- салуретики;
- антиоксиданты;
- лекарства, улучшающие микроциркуляцию;
- блокаторы кальциевых каналов;
- обезболивающие.
При нарушении свертывания крови показаны гемостатики (Контрикал). Давление при инсульте нужно снижать медленно.

Для улучшения мозговой деятельности назначаются Церебролизин, Семакс, Пирацетам, Кавинтон и Винпоцетин. Многие из данных препаратов противопоказаны в остром периоде. При тяжелом кровоизлиянии требуется операция.
- соблюдать строгий постельный режим в первые 3 недели;
- правильно питаться;
- принимать витамины;
- делать гимнастику.
Происходящее кровоизлияние в 60-70% случаев приводит к инвалидности. Таким образом, геморрагический инсульт чаще всего обусловлен гипертензией, атеросклерозом и аневризмой.
Спонтанное кровоизлияние в мозг – проникновение крови в мозговое вещество, обусловленное разрывом, повреждением целостности питающих мозг артерий и церебральных аневризм (патологически расширенные кровеносные сосуды) или диапедезом (выход форменных элементов крови в мозговое вещество через стенки капилляров и артерий мелкого калибра вследствие нарушения тонуса и проницаемости стенок). Диапедез обычно наблюдается при наличии воспалительных процессов в тканях периваскулярного (окружающего сосуды) пространства. Мозговое кровоизлияние может возникать в результате травматического повреждения мягких тканей головы и костных структур черепа. В 40% случаев патология приводит к летальному исходу.
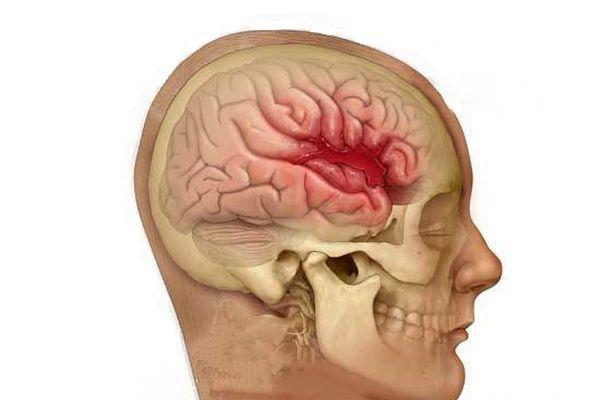
Характеристика патологии
Кровоизлияние в мозг называется нарушением мозгового кровотока, протекающего в острой форме, связано с повреждением целостности стенок сосудов, от чего происходит попадание крови в паренхиму. Кровоизлияние в вещество спинного мозга называется гематомиелия. Основные причины, почему возникает гематомиелия: травмы в области позвоночного столба, избыточное мышечное напряжение в зоне спины (подъем тяжестей, утомительные упражнения).
Виды кровоизлияния
Учитывая, из-за чего происходит кровоизлияние в мозг, выделяют первичные и вторичные формы патологии. Первичные формы встречаются с частотой около 88% случаев, возникают как следствие разрыва артерий среднего и мелкого калибра, чаще поврежденных в процессе хронически протекающей артериальной гипертензии или амилоидной ангиопатии.
Вторичные формы ассоциируются с опухолями, сформировавшимися в мозговой ткани, нарушением свертываемости крови и аномальным развитием элементов кровеносной системы. Причиной внутримозговых кровотечений в этом случае становятся разорвавшиеся аневризмы и артериовенозные дисплазии (неправильное развитие, отсутствие участков, недоразвитие сосудов).
Выделяют формы ОНМК (геморрагический инсульт) с учетом характера протекания – острейшую, острую, подострую. В первом случае происходит стремительный переход в состояние комы с грубым угнетением дыхательной и сердечной деятельности. Острейшая форма развивается при обширном, масштабном кровоизлиянии в область мозжечка, моста, больших полушарий, последствие – смерть спустя несколько часов.
При острой форме развитие симптоматики происходит в период нескольких часов. Ранняя постановка диагноза и корректная терапия увеличивают шансы пациента на благоприятный исход. Обычно острая форма возникает при кровотечении в латеральных (боковых) отделах полушарий.
Выделяют виды кровоизлияний в мозг с учетом местоположения и размеров очага геморрагии. В 90% случаев очаги кровоизлияния образуются в супратенториальных (верхних, выше намета мозжечка) зонах мозга. С учетом локализации выделяют формы:
- Субдуральная (между мозговыми оболочками – твердой, паутинной). Ассоциируется с ЧМТ. Острое течение часто приводит к летальному исходу, хронические формы в случае корректной терапии отличаются относительно благоприятным прогнозом.
- Лобарная (кровь не попадает за пределы коркового слоя и белого вещества).
- Латеральная (кровотечение в области подкорковых ядер, в направлении к наружной стороне от внутренней капсулы – пластинки белого вещества, ограниченной хвостатым и чечевицеобразным ядрами).
- Медиальная (кровотечение в области таламуса, в направлении к внутренней стороне от внутренней капсулы).
- Внутрижелудочковая (в пределах желудочковой системы).
- Смешанная (распространение крови в разных анатомических зонах).
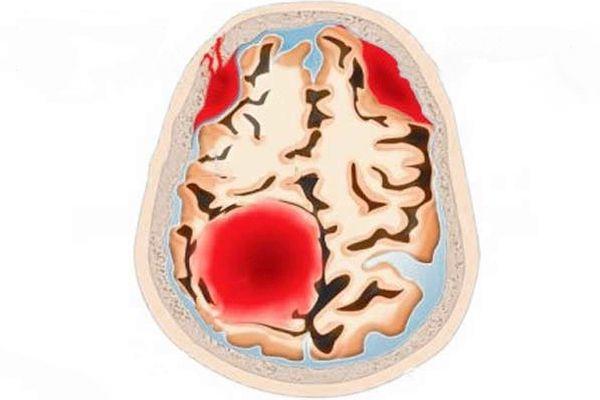
Очаги геморрагии в области задней ямки черепа (мозжечок, ствол) встречаются с частотой 10% случаев. В зависимости от стадии завершения выделяют развивающийся (наблюдается прогрессирование неврологической симптоматики) и завершенный (наблюдается регресс неврологической симптоматики) геморрагический инсульт.
Причины возникновения
Учитывая причины развития кровоизлияния в мозг и сопутствующие симптомы, врач назначает лечение. Кровоизлияние в мозг возникает из-за болезней, которые вызывают повреждение стенки элементов кровеносной системы, от чего бывает ее разрыв или происходит повышение проницаемости. Основные провоцирующие заболевания:
- Артериальная гипертензия (устойчивое повышение показателей артериального давления).
- Аневризмы сосудов (выпячивание стенки, патологическое расширение артерии), артериовенозные мальформации (аномалия развития сосудов, представляет собой переплетение артерий и вен без капилляров).
- Амилоидная ангиопатия (заболевание мелких мозговых сосудов, связанное с отложением на стенках белковых бляшек – амилоида), васкулиты (воспалительное поражение сосудистых стенок), артерииты (воспаление сосудистых стенок, связанное с инфекцией или аутоиммунной реакцией).
- Гемофилия (нарушение свертываемости крови, обусловленное генетическими факторами), тромбоцитопения (уменьшение концентрации тромбоцитов в крови).
- Дисплазия соединительной ткани, обусловленная генетическими факторами. Характеризуется дефектами волокнистых структур соединительной ткани, что приводит к нарушению формирования органов, в том числе сосудов (идиопатическое увеличение толщины стенки, патологическая извитость).
- Хронический алкоголизм, сопровождающийся печеночной недостаточностью и гипокоагуляцией (ухудшение свертываемости крови).
- Ангиомы (кавернозные, венозные). Опухоли, образованные аномальными кровеносными сосудами.
- Расслоение артерии. Надрыв артериальной стенки, что приводит к попаданию крови в пространство между оболочками артерии.
Частое осложнение рака с локализацией в головном мозге – кровоизлияние в очаг опухоли. Другие провоцирующие факторы: длительный прием антикоагулянтов, антиагрегантов, фибринолитических препаратов (Ацетилсалициловая кислота, Гепарин), употребление наркотических средств (кокаин, амфетамин).
Симптоматика
Симптомы, сопровождающие кровоизлияние в мозг у взрослых, указывают на развитие неврологического дефицита. Общемозговая симптоматика (тошнота, сопровождающаяся рвотой, психомоторное возбуждение, эпилептические приступы) превалирует в сравнении с очаговыми проявлениями. Нередко в короткий отрезок времени развивается кома.
Очаговые проявления обусловлены влияющими факторами и причинами:
- Локализация очага.
- Функциональные нарушения участка мозга, подвергшегося сдавлению гематомой.
- Повышение значений внутричерепного давления, нарушение ликвородинамики (циркуляции цереброспинальной жидкости), развитие гидроцефального синдрома.
- Дислокация (смещение) мозговых структур под воздействием гематомы.
- Отек мозга.
- Попадание крови в систему желудочков и субарахноидальное пространство (полость между мозговыми оболочками – мягкой, паутинной).
Обширное кровоизлияние в зоне местоположения базальных ядер обычно происходит в дневное время суток, чаще выявляется у больных с артериальной гипертензией в анамнезе. Геморрагический инсульт чаще возникает на фоне психоэмоционального или физического перенапряжения.
Симптоматика прогрессирует стремительно, достигая пиковых, выраженных проявлений за несколько секунд. Обычно пациент падает, спустя несколько секунд у него развивается кома. Признаки кровоизлияния в зоне базальных ядер в голове у взрослого включают частичный или полный паралич мышц в половине тела, противоположной местоположению очага геморрагии. Другие проявления:
- Патологические рефлексы в области стоп. Знаки, возникающие на фоне повреждения пирамидных путей. Симптом Бабинского – штриховое раздражение подошвенной зоны приводит к непроизвольному разгибанию большого пальца, иногда сопровождающееся веерным разведением остальных пальцев. Симптом Россолимо – короткие постукивания по 2, 3, 4, 5 пальцам приводят к их рефлекторному сгибанию.
- Отклонение взора в направлении стороны поражения.
- Нарушение дыхательной деятельности.
- Общемозговые симптомы – брадикардия (уменьшение числа сердечных сокращений), гиперемия (прилив крови) лица, рвота.
Увеличение объема гематомы провоцирует образование отека вокруг зоны поражения. При этом повышаются показатели внутричерепного давления, наблюдаются признаки вклинения (выпячивание участка мозгового вещества) – полный паралич, нарушение витальных (жизненно важных) функций – дыхательной, деятельности сердца.
Если обширный, объемный очаг кровоизлияния прорывается в желудочковую систему в направлении боковых желудочков, состояние пациента ухудшается. На фоне нарушений происходит углубление комы, подавление сухожильных и стопных рефлексов. Образование очагов геморрагии в области зрительного бугра обычно приводит к попаданию крови в зону 3 желудочка.
Небольшие очаги этой локализации проявляются гемианопсией (двухстороннее выпадение половины поля зрения), гемипарезом (парез мускулатуры в одной половине тела), гемианестезией (расстройство чувствительности). Нередко на половине поражения тела наблюдается гиперкинез (патологическое непроизвольное движение, вызванное рефлекторным сокращением группы мышц).
Методы диагностики
Для подтверждения наличия патологии обращают внимание на такие симптомы кровоизлияния, как острая, интенсивная боль в области головы, приступы рвоты, угнетение сознания, неврологический дефицит очагового типа. Реже наблюдаются такие признаки кровоизлияния в мозг: судорожные приступы, менингеальный синдром.
Физикальное обследование позволяет поставить точный диагноз. Врач обращает внимание на наличие провоцирующих заболеваний в анамнезе – артериальная гипертензия, атеросклеротическое поражение церебральных сосудов, патологии системы гемостаза, сахарный диабет. В ходе осмотра пациента выявляются характерные признаки:
- Багрово-красная, яркая окраска кожных покровов лица.
- Усиленное потоотделение в области лица.
- Шумное, стридорозное (сиплое, сопровождающееся шипением, свистом) дыхание.
- Снижение частоты сердечных сокращений и соответственно пульса.
- Повышение значений артериального давления.
- Гипертермия (перегревание тела).
Чтобы определить факт кровоизлияния в мозг, применяют такие методы исследования, как МРТ, КТ, ангиография церебральных сосудов. В ходе инструментального обследования определяется наличие очага геморрагии и его точная локализация, степень повреждения окружающих тканей мозга, наличие отека мозгового вещества.
Компьютерная томография – основной метод исследования при образовании внутричерепного очага геморрагии нетравматического генеза. Кровяной сгусток на снимках проявляется образованием повышенной плотности с наличием вокруг гиподенсивной (пониженной плотности) полоски, которая представляет собой жидкую фракцию крови.
В ходе ангиографии церебральных сосудов выявляются присутствующие в мозге мальформации, аневризмы и другие аномальные элементы кровеносной системы. Дифференциальная диагностика проводится в отношении опухоли, ишемического поражения тканей мозга. Если кровоизлияние в мозг появилось после удара по голове, в ходе МРТ и КТ выявляются признаки травматического повреждения мозгового вещества.
Первая помощь
Правильно оказанная первая помощь часто значит повышение шансов на благоприятный исход. Если человек упал, и у него наблюдаются признаки инсульта, необходимо выполнить действия:
- Уложить на ровную поверхность, повернуть его на бок, подложив под голову небольшую подушку.
- Ослабить стягивающие, сдавливающие предметы одежды (галстук, ремень, воротник рубашки).
- Обеспечить доступ свежего воздуха (открыть окно).
Следует оценить состояние пациента. При отсутствии признаков дыхания и сердцебиения сделать искусственный массаж сердца и параллельно вентиляцию легких. Необходимо вызвать врачей скорой помощи или организовать транспортировку пациента в больницу.
Способы лечения и реабилитации
Больного помещают в палату, где проводится интенсивная терапия. Основные препараты, которые применяют для лечения: Кетопрофен (противовоспалительное средство нестероидного типа), Маннитол (диуретик), Урапидил (блокатор адренорецепторов). При наличии показаний (уровень угнетения сознания меньше 8 баллов в соответствии с критериями шкалы Глазго, тахипноэ – учащенное дыхание поверхностного типа, брадипноэ – редкое дыхание) больного подключают к аппарату ИВЛ (искусственная вентиляция легких).
При нарушении процессов коагуляции крови назначают препараты для замещения фактора свертываемости. Проводится коррекция состояний – гипогликемия (низкий уровень глюкозы), гипергликемия (высокий уровень глюкозы), гипертермия. При необходимости проводится противосудорожная терапия.
Операция при кровоизлиянии в мозг проводится с целью уменьшения количества излившейся крови, предотвращения повреждения паренхимы и восстановления функций мозга. Хирургическое удаление гематомы препятствует развитию масс-эффекта (давления на окружающие ткани) и уменьшает воздействие токсических веществ, образовавшихся в процессе разложения излившейся крови.
Операции бывают следующих типов: транскортикальное (через корковый слой) удаление, наружное дренирование (удаление жидкого содержимого) гематомы и желудочков, пункционная или стереотаксическая аспирация (отсасывание жидкого содержимого). Реабилитация после эпизода кровоизлияния в мозг предполагает мероприятия:
- Постельный режим на протяжении 3 недель.
- Предотвращение эмоционального и физического напряжения.
- Контроль жизнеобеспечивающих функций (дыхание, сердечная деятельность).
- Контроль и коррекция уровня кислорода в крови (предотвращение гипоксии).
Реабилитационные мероприятия включают предотвращение развития пролежней, выполнение лечебной гимнастики (пассивная, активная) и дыхательных упражнений, назначение массажа против образования пролежней. На поздних сроках реабилитации подключают физиопроцедуры, эрготерапию (лечение трудом), восстановление когнитивных функций и речи.
Возможные осложнения и прогноз
В зависимости от причин, вызвавших кровоизлияние в мозг, и степени выраженности симптомов последствия могут различаться. Прогноз жизни при кровоизлиянии в мозг относительно неблагоприятный, зависит от местоположения и размеров очага геморрагии, степени его влияния на окружающие мозговые структуры. Статистика показывает, при масштабных, объемных кровоизлияниях в мозг шансы выжить невелики. Уровень смертности в течение 30 дней после возникновения очага геморрагии составляет 35-80% случаев.
В 50% случаев смертельный исход наступает в период первых 2 дней. Около 65% пациентов, выживших после геморрагического (связанного с мозговым кровоизлиянием) инсульта, погибают в годичный период из-за осложнений – вторичные кровоизлияния в область ствола, эпилептический статус, пневмония, отек легких, сепсис, тромбоэмболия артерий легких. Последствия обширного кровоизлияния в головной мозг выражаются в развитии устойчивого, неподдающегося медикаментозной коррекции неврологического дефицита у выживших больных.
Профилактика
Узнать, как предотвратить развитие патологии, поможет лечащий врач. Рекомендуется отказаться от курения, злоупотребления алкогольными напитками и наркотическими веществами. Другая профилактическая мера – контроль значений артериального давления (прием антигипертензивных препаратов). Во избежание возникновения повторных очагов геморрагии, антигипертензивная терапия проводится пациентам, перенесшим инсульт, независимо от наличия артериальной гипертензии в анамнезе.
Кровоизлияние в мозг – угрожающее жизни состояние, которое требует незамедлительной медицинской помощи.
Читайте также:


