Что такое синдром запирательного нерва
- Форум "Вопросы и ответы"
- Заболевания
- Компрессионная невропатия запирательного нерва
Я врач невролог с уже приличным стажем (это для коллег посещающих этот сайт), знаю не понаслышке о таком заболевании, вот только вылечить человека не могу.
Пожалуйста, подскажите, как помочь больным со схожими симптомами.
Из нашей предварительной переписки с вами, Леонид Кононович, я сделал опрос больной о периодичности наступления приступов невропатии запирательного нерва. Так вот, выяснилось, что они всегда предшествовали наступлению месячных. Отправить её к гинекологу – обязательно посадят на антибиотики и гормоны (другого лечения здесь не знают), или отправят к хирургам на анталгические инъекции. Вот и решился обратиться к Вам за помощью.
Георгий
Невропатия запирательного нерва (бедренная невропатия) и Практическая Миология .
Сначала необходимо привести материалы из официальных медицинских источников, чтобы оценить тот объём и направление в лечении этого недуга. После оценки прочитанного можно высказать и альтернативную точку зрения, как на причины, приводящие к невропатии, так и на лечение.
Читаем.
«Общие принципы терапии при бедренной невропатии.
При бедренной невропатии, возникающей вследствие компрессионного воздействия объемных образований, основной метод лечения - оперативный.
Развитие забрюшинной гематомы с компрессией бедренного нерва в забрюшинном пространстве является ургентной ситуацией, при которой обычно необходимо экстренное оперативное вмешательство (хирургическая декомпрессия или эндоваскулярная эмболизация). Объем и характер вмешательства определяются локализацией и размерами кровоизлияния, выраженностью нарушения витальных функций и степенью поражения других органов забрюшинного пространства [21].
Характер основного заболевания полностью определяет тактику лечения и при неопластических (опухоль, невринома) поражениях бедренного нерва. Тяжелые травматические (в том числе ятрогенные, то есть, связанные с операциями или гинекологическими манипуляциями, например, родами) повреждения бедренного нерва с его полным анатомическим перерывом также обычно делают необходимой хирургическую ревизию.
При менее грубых травматических поражениях, компрессионно-ишемических бедренных невропатиях лечение консервативное, которое проводят в соответствии с общими принципами терапии периферических невропатий [1, 4].
При компрессии мышечно-связочными структурами в области паховой связки, канала Гунтера или области надколенника проводят инъекционную терапию растворами глюкокортикоидов и местных анестетиков [22].
При парезах четырехглавой, подвздошно-поясничной и портняжной мышц необходима активная лечебная физкультура для поддержания объема движений в суставах и активации пораженных мышц (профилактика контрактур и мышечной атрофии), проведение электростимуляции паретичных мышц и использование средств, улучшающих нервно-мышечную передачу (неостигмин, ипидакрин и др.).
Большое значение имеет терапия, направленная на восстановление функции пораженного нерва. С этой целью оправдано назначение вазоактивных (например, аминофиллин, пентоксифиллин и др.) и метаболических средств (витамины группы B, тиоктовая кислота и др.).
Существенной проблемой может оказаться болевой синдром, который при поражениях бедренного нерва может быть очень интенсивным и стойким и носит преимущественно невропатический характер. В связи с этим помимо традиционных нестероидных противовоспалительных средств и анальгетиков следует использовать эффективные для купирования невропатических болей антиконвульсанты (габапентин, прегабалин, топирамат) или антидепрессанты (амитриптилин).
При инкурабельной невропатической боли предложено проведение чрескожной стимуляции бедренного нерва [23].
В заключение следует еще раз подчеркнуть, что большинство случаев бедренной невропатии являются потенциально курабельными и при адекватной своевременной терапии прогноз при них благоприятный.
Ознакомившись с представленным материалом, я с удивлением не нашёл даже намёка на мышцы, через которые проникают нервы, образующие запирательный нерв!
КАРТИНКА: Запирательные нервы от мест их отхождения из спинальных нервов, до выхода из запирательного отверстия (! - прикладное значение) .

Остальное – всё как всегда: либо это операция, либо гормональные препараты и анестетики.
КАРТИНКА: Наружная и Внутренняя запирательные мышцы.
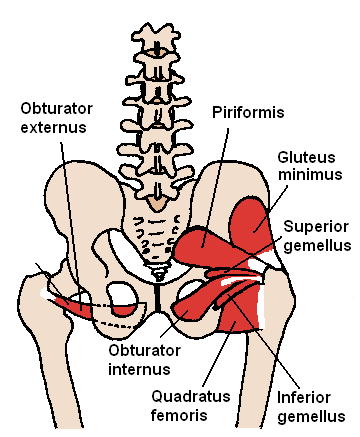
Антагонистами этим мышцам являются полусухожильная и полуперепончатая мышцы, напрягатель широкой фасции, гребенчатая мышца, а также передние волокна средней и малой ягодичных мышц, ротирующих бедро вовнутрь (! – прикладное значение) .
Перечисление функций вращателей бедра привожу здесь специально, чтобы напомнить коллегам миологам о большом значении их взаимоотношения друг с другом.
Нарушение паритета между этими мышцами приводит к возникновению сочетанных патологий, не решаемых ни гормонотерапией, ни операциями по (якобы) удалению (мифических по приписываемым свойствам) грыж позвоночника. Только приёмы Практической Миологии могут помочь в диагностике невропатии запирательного нерва через специфическую пальпацию заинтересованных мышц, и в полном излечении больного.
Про клинические симптомы в области запирательного отверстия можно прочитать в анатомических справочниках, но в этом материале ни слова не написано про признаки (симптомы) надвигающегося недуга. Тогда как основными из них являются – внутренняя ротация (! – прикладное значение) (чаще) одной или обеих конечностей (что случается редко).
У женщин появляются неприятные ощущения (в том числе и боль) при половых актах.
Привожу картинку женского таза, где область запирательного отверстия закрашена голубым цветом с намёком на то, что мышцы, расположенные в ней - достигаемы.
КАРТИНКА: Женский таз.
Болевые импульсы часто иррадиируют по бедру, опускаясь до большого пальца ноги (! - прикладное значение. Указание на причастность спинальных корешков, образующих запирательный нерв и тут же прикрытых группой поясничных мышц) .
Интересны находки и при пальпации мышц таза, особенно в области седалищных бугров, ветвей лонных костей, капсулы тазобедренных суставов и самого запирательного отверстия с его мышцами, и проникающими через него нервами и сосудами.
Запирательный нерв (nervus obturatorius) относится к поясничному сплетению, пролегает в области малого таза, заходя в зону одноименных каналов. Эти волокна отвечают за иннервацию мышц бедра. Поэтому при невропатии (защемлении или воспалении) запирательного нерва отмечается снижение подвижности тазобедренного сустава, а в запущенных случаях – атрофия местных тканей.
Лечение поражений данной группы волокон проводится с помощью медикаментозных средств и методов физиотерапии.

Анатомия и функции запирательного нерва
Понимание функции запирательного нерва, анатомии, характерных особенностей этой части ЦНС помогает подобрать оптимальные методы лечения невропатии и способы профилактики. Nervus obturatorius отходит от спинномозгового сплетения (от 52-54 нервов) и тянется сзади либо внутри большой поясничной мышцы.
Далее он вдоль нижнего края крестцово-подвздошного сочленения пролегает по боковой стенке таза, входит в одноименный канал, расположенный за лобковой костью, и включает в себя мембрану, являющуюся наиболее уязвимой зоной, которая встречается по ходу движения запирательного нерва.
Далее он разделяется на две ветви. Передняя (толстая) протянулась между бедренными, короткой и длинной приводящими мышцами, которые отвечают за движение данной части ноги, обеспечивают сгибание ее в колене. Задняя ветвь обеспечивает передачу сигналов от головного мозга к суставной сумке, надкостнице и к тем же мышечным волокнам тазобедренного сустава.

Благодаря таким анатомическим особенностям, запирательный нерв иннервирует группу мышц , которые отвечают за:
- движение бедра;
- разгибание тазобедренного сустава;
- вращение бедра наружу;
- сгибание коленок;
- вращение голени внутрь.
При патологиях запирательного нерва (это состояние известно в медицине как синдром Хаушипа-Ромберга) нарушаются указанные функции.
Причины болезни
Развитию синдрома запирательного нерва способствуют следующие факторы:
- ношение на протяжении долгого времени неудобного белья или тугого пояса;
- беременность;
- избыточная масса тела;
- искривление позвоночника;
- повреждение костей тазобедренного сустава;
- мышечная атрофия и другие подобные изменения, вызванные сопутствующими патологиями (остеохондроз, радикулит и иные).

Реже синдром возникает на фоне:
- инфекционных патологий;
- алкоголизма;
- сахарного диабета;
- тяжелой интоксикации;
- опухолей;
- варикозного расширения вен в области малого таза;
- воспалительных процессов в малом тазу.
Локализация патологических процессов напрямую определяет характер симптоматики, проявляющейся при синдроме.
Синдром Хаушипа-Ромберга
Английский и немецкий врачи, именами которых назван синдром Хаушипа-Ромберга, определили взаимозависимость причин и симптомов болезни:
- при гематоме в брюшной полости патологический процесс протекает под поясничной мышцой или внутри ее;
- при сакроилеите – в области крестца и в месте его соединения с подвздошной частью;
- при опухолях, во время беременности признаки невропатии отмечаются сбоку в области малого таза;
- при грыже или отеках тканей – в месте расположения запирательного канала (возле лобка);
- при рубцевании тканей или из-за неудачного хирургического вмешательства в верхней медиальной части ноги – патологический процесс локализуется в указанной зоне.
Описанные выше взаимосвязи встречаются чаще остальных. Однако нельзя исключать влияние других факторов, приводящих к возникновению синдрома Хаушипа-Ромберга.
Характерные симптомы

Симптомы определяются тем, какая из ветвей запирательного нерва поражена. В общих случаях невропатия характеризуется:
- болями в области малого таза и нижней части спины, интенсивность которых усиливается при кашле и физических нагрузках;
- неприятными ощущениями в области, расположенной около зоны поражения;
- снижением подвижности тазобедренного сустава;
- неустойчивой ходьбой;
- мышечной гипертрофией с внутренней стороны бедра.
Описанная симптоматика характерна для патологий органов малого таза, поэтому при возникновении болей в этой зоне потребуется комплексное обследование пациента.
Диагностика
Невропатия запирательного нерва диагностируется посредством оценки чувствительности кожи и активности тазобедренного сустава, а также на основании жалоб пациента.
О возникновении данного расстройства говорят скованность в движениях и мышечная слабость.
Выявить оба отклонения помогают следующие тесты:
- Пациент ложится на спину и сгибает ноги в коленях. Далее ему необходимо свести нижние конечности, прилагая максимальные усилия. В этот момент врач оказывает противодействие, мешая процессу.
- Лежа на спине нужно согнуть ноги в коленях и поочередно класть одну конечность на другую. Процедура позволяет выявить снижение подвижности суставов.
Дополнительно проводятся процедуры, при помощи которых оценивается чувствительность кожи в области бедра и рефлексы в коленных суставах. Помимо этого, назначаются другие диагностические действия, помогающие дифференцировать синдром запирательного нерва с иными невропатиями, а также выявить причины возникновения расстройства (например, КТ и МРТ малого таза при подозрении на опухоли).
Способы лечения

Тактика лечения при синдроме запирательного нерва определяется в зависимости от особенностей поражения и степени запущенности случая. В основном при невралгии применяют медикаментозные средства, прием которых сочетают с физиотерапевтическими процедурами. Но иногда требуется хирургическое вмешательство.
Синдром запирательного канала лечится посредством обезболивающих медикаментов. Чаще для этих целей назначаются препараты из группы анальгетиков. Но в особо тяжелых случаях рекомендуют новокаиновые блокады.
После купирования болевого синдрома применяются следующие медикаменты:
- витамины группы В (улучшают обмен веществ, восстанавливают нервную проводимость);
- нестероидные противовоспалительные препараты;
- хондропротекторы (восстанавливают хрящевую ткань).
Неврит запирательного нерва также лечится с помощью массажа и ЛФК. Хорошие результаты достигаются при применении электрофореза, после которого восстанавливаются мышечные функции.
Защемление запирательного нерва в некоторых случаях требует хирургического вмешательства. Открытые операции применяются в отсутствие эффекта от консервативной терапии, при сложных переломах и опухолевых процессах.
Профилактика

Синдром запирательного нерва – это практически неизлечимое состояние, поэтому пациенту нужно соблюдать определенные правила на протяжении жизни. Чтобы избежать обострения болезни потребуется ограничить подъем тяжестей, вести активный образ жизни, во время сна пользоваться ортопедическим матрасом. Рекомендуется проводить массаж проблемной зоны и выполнять упражнения, назначенные врачом.
Невралгия в данной области подразумевает пережатие нерва внутренними тканями (мышцы, кости т.д.), которое сопровождается сильными болями. Ощущения могут длиться от нескольких минут до нескольких суток. Из-за разветвления волокон проявляющиеся симптомы пострадавшие часто списывают на иные заболевания. Своевременный анализ и постановка диагноза способствуют скорейшему выздоровлению.
Причины заболевания

ТБС оснащены системой сплетений, состоящей из:
- бедренного;
- седалищного нерва;
- запирательного;
- верхне- и нижнеягодичного.
Основными причинами заболеваний запирательного нерва являются:
- Травмы и негативные механические воздействия, которые приводят к передавливанию волокон. К ним относятся не только чрезвычайные ситуации, но и изнуряющий спорт, провоцирующий разрыв сосудов и появление крови в мышечных тканях.
- Остеохондроз.
- Неудачное хирургическое вмешательство или терапевтические мероприятия, которые привели к гематомам за брюшиной.
- Опухоли любого типа.
- Аневризмы в сосудах, расположенных в непосредственной близости от тазобедренного сустава.
Обратите внимание! В каждом конкретном случае выделяется своя зона иннервации на кожных покровах во внутренней зоне бедер.
Особенности нерва
Название запирательного нерва на латыни – Nervus obturatorius. Он берет начало в сплетении в пояснице. Имеет 3 ветви:
- Мышечная ветвь. Входит в запирательный канал.
- Задняя. Находится между большой и короткой приводящими мышцами.
- Передняя. Продолжает основной ствол. Располагается между длинной и короткой приводящими мышцами, отдает к ним и к тонкой и гребенчатой мышце. Данные элементы вращают бедро по наружному направлению, приводят и определяют сгиб. Вверху бедра ветвь делается чувствительной и снабжает кожу.
Функции запирательного нерва

Выделяют 2 подгруппы:
- Двигательная. Движение мышц бедра, ротация, сгибание голенища.
- Чувствительная. Иннервация средней и нижней трети внутренней поверхности бедра.
Синдром Хаушипа-Ромберга
Синдром запирательного нерва описан английским хирургом и немецким неврологом.
Патология появляется на нескольких уровнях:
- Под поясничной мышцей, а также внутри нее. Наиболее частая причина – гематома за брюшиной.
- В зоне крестца и его сочленения с подвздошной частью. Наблюдается при сакроилеите.
- В боку тазовой области. Бывает при беременности, когда увеличена матка, если есть опухоли некоторых внутренних органов или при атипичном их расположении.
- В части запирательного канала. Возможно при грыже соответствующего отверстия, лонном остите с отечностью его поверхностей.
- В верхней медиальной части ноги. Возникает при сгибании бедра в длительном периоде во время хирургии или механического воздействия рубцовой ткани.
Симптомы и диагностика

Признаки заболевания зависят от зональной травмы его ветвей.
- болью в стороне медиальной части;
- распространением неприятных ощущений на близлежащие области (таз, нижние конечности);
- в некоторых позициях болезнь проявляет себя особенно сильно;
- недостаточной амплитудой ТБС;
- неустойчивостью в вертикальном положении (нарушения заметны при ходьбе).
Для установки диагноза врач опирается не только на физические ощущения пациента, но и проводит тесты:
- Больной лежит на спине и сводит ноги так сильно, как только может. Специалист не дает ему это сделать, а пациенту следует оказывать противодействие.
- Затем, лежа на спине, обследуемый по очереди кладет ногу на ногу.
В ходе данных действий медик наблюдает за амплитудой и характером движения, анализируя наличие атрофии или дисфункции тех или иных мышц и суставов.
Невролог подозревает проблемы с запирательным нервом, если основное недомогание представлено в виде:
- слабости;
- трудностей при движении.
Далее проводятся клинические анализы и обследования.
- Неврологические. Наличие или отсутствие слабости приведения бедер. Вероятность снижения чувствительности в медиальной зоне. Рефлексы в коленных суставах (остаются в норме или нет).
- Общие. Поиск опухолевых образований в кишечнике и внутренних органах (малого таза).
- Диф. диагноз. Тщательное изучение здоровья пациента помогает найти иные причины патологий, не связанные с ЗП. Иногда схожие признаки наблюдаются при защемлении кожного нерва бедра.
Способы лечения

В случае защемления в зависимости от особенностей заболевания и сопутствующих ему симптомов медики применяют 2 принципиально различных способа лечения:
- Консервативный.
- Первоочередная цель специалиста – избавить пациента от болевого синдрома с помощью соответствующих медикаментов. В особо тяжких случаях применяется блокада.
- Инъекции витаминов группы В напрямую воздействуют на состояние нервных волокон и улучают местный метаболизм.
- Нестероидные препараты борются с очагами воспалений и отечностью. Форма выпуска не имеет значения: это могут быть таблетки, мази, гели, уколы.
- Хондропротекторы восстанавливают хрящи.
- При парезах показаны массажи и ЛФК. Электрофорез также благоприятно воздействует на атрофированные мышцы, восстанавливая способность нервов проводить импульсы.
Обратите внимание! Физиопроцедуры имеют ряд противопоказаний, которые при назначении учитывает лечащий врач. Самостоятельное выполнение каких-либо упражнений или процедур может привести к травмам и усугублению проблемы.
- Оперативный.
Своевременное консервативное лечение обычно эффективно и полностью устраняет все симптомы, равно как и первопричину. Хирургия помогает, если:
- 1) не помогли иные методики;
- 2) имеет место тяжелое состояние, невозможность вести нормальную жизнь из-за усиливающейся симптоматики;
- 3) есть травмы или новообразования в области суставов, которые провоцируют боли.
Профилактика

Во избежание защемления специалистами разработаны профилактические меры:
- запрещен подъем тяжести;
- необходимо спать на ортопедическом матраце с достаточным уровнем жесткости;
- активный образ жизни улучшает кровообращение и общий обмен веществ.
Лечебные упражнения допустимы только в период ремиссии и с разрешения врачей.
Запирательный нерв является сложной структурой, его патологии имеют ярко выраженные признаки: болевой синдром, отсутствие полноценной двигательной активности, мышечная атрофия. Так как анатомия ЗП показывает наличие трех каналов, то и место локализации тех или иных признаков будет отличаться в разных случаях заболевания. Лечение направлено на подавление неприятной симптоматики и устранение изначальных причин развития защемлений, которое может потребовать хирургического вмешательства. Обычные профилактические меры и разумный подход к спорту поможет избежать описанных проблем.
Дата публикации статьи: 13.08.2016
Дата обновления статьи: 28.01.2020
При ущемлении седалищного нерва волокна его ствола или корешки сдавливаются в области межпозвонковых дисков грушевидной мышцей (которая как раз находится в области тазобедренного сустава), опухолью (если у пациента рак) и другими тканями. В ответ развивается отек нерва и резко выраженный болевой синдром, весьма мучительно переносимый – вплоть до того, что пациенты становятся полностью неработоспособны и даже не могут передвигаться.
Течение ущемления и прогноз зависят от его причины. Если оно возникло на фоне спазма или перенапряжения мышц, то симптомы обычно быстро снимаются – достаточно обеспечить покой пояснице и ноге и принять обезболивающий препарат небольшим курсом. Если же причиной защемления стала опухоль, грыжа межпозвонкового диска или остеохондроз позвоночника, то прогноз гораздо серьезнее: в короткие сроки можно боль временно уменьшить, но если не лечить основное заболевание, через некоторое время она вернется снова.
Данной патологией может заниматься врач-невролог, терапевт, а также врачи других специальностей (в зависимости от истиной причины недуга).
Далее в статье мы подробнее рассмотрим причины и симптомы ущемления седалищного нерва, а также способы его лечения.
Защемление нерва в тазобедренном суставе
Тазобедренный сустав функционирует при хорошей и слаженной работе разных структур, получающих импульсы из нервной системы. При защемлении нерва в тазобедренном суставе у человека отмечается сильная боль. Вначале болевой синдром слабовыраженный. Но по мере прогрессирования ситуации боль становится интенсивной.
Дискомфортные ощущения мешают человеку выполнять привычные для него действия. Защемление бывает кратко- и долговременным. Это зависит от причины развития такого состояния.
Диагностика
Невропатия запирательного нерва диагностируется посредством оценки чувствительности кожи и активности тазобедренного сустава, а также на основании жалоб пациента. О возникновении данного расстройства говорят скованность в движениях и мышечная слабость. Выявить оба отклонения помогают следующие тесты:
- Пациент ложится на спину и сгибает ноги в коленях. Далее ему необходимо свести нижние конечности, прилагая максимальные усилия. В этот момент врач оказывает противодействие, мешая процессу.
- Лежа на спине нужно согнуть ноги в коленях и поочередно класть одну конечность на другую. Процедура позволяет выявить снижение подвижности суставов.
Дополнительно проводятся процедуры, при помощи которых оценивается чувствительность кожи в области бедра и рефлексы в коленных суставах. Помимо этого, назначаются другие диагностические действия, помогающие дифференцировать синдром запирательного нерва с иными невропатиями, а также выявить причины возникновения расстройства (например, КТ и МРТ малого таза при подозрении на опухоли).
Что это и чем опасно
Под защемлением нервных волокон в тазобедренном суставе понимают сдавливание связочными (мышечными) тяжами, поврежденными и смещенными тканями, опухолями нервов. Патология с одинаковой частотой развивается у женщин и мужчин.
Опасность заболевания в том, что его проявления схожи с симптоматикой других патологий. Так, мужчины могут подозревать у себя нарушения в урологической сфере, а женщины – в гинекологической. Дифференцировать заболевание способен грамотный доктор после диагностики.
Содержимое запирательного канала
Через канал проходит одноименная артерия, вена и нерв, а также жировая клетчатка.
Нерв берёт начало из передних ветвей спинномозговых нервов, проходит позади, затем внутри большой поясничной мышцы, выходит из-под ее края, пересекает подвздошную фасцию и уходит вниз до крестцово-подвздошного сочленения. После этого идет по боковой стенке таза и входит в канал.
До входа в канал нерв отдает мышечные ветви, а внутри или после выхода делится на две ветви: переднюю и заднюю. Задняя ветвь принимает участие в иннервации большой приводящей мышцы бедра, суставной сумки тазобедренного сустава и надкостницы задней поверхности бедренной кости. Передняя ветвь иннервирует группу приводящих мышц, тонкую и гребенчатую мышцы, обеспечивает чувствительную иннервацию кожи внутренней поверхности бедра.
Иннервация кожи внутренней поверхности бедра имеет индивидуальные особенности. У части людей она распространяется от верхней трети бедра до середины внутренней поверхности голени, у других заканчивается на нижней трети бедра.
Это обусловлено соединением волокон передней ветви запирательного нерва с волокнами бедренного нерва, что ведет к формированию нового самостоятельного ствола — добавочного запирательного нерва.
Чаще всего нерв в канале лежит сверху, под ним проходит артерия, затем вена. Запирательная артерия берет начало из внутренней подвздошной артерии, проходит через канал, после выхода из него она образует анастамозы (так называемые соединяющие артерии) с медиальной артерией, огибающей бедренную кость, с нижней ягодичной артерией. Кровоснабжает наружную запирательную мышцу, а за счет своих ветвей участвует в питании приводящих мышц, головки бедренной кости.
Причины
Причинами защемления являются:
- Опухолевый процесс.
- Мышечный спазм.
- Абсцесс.
- Сосудистые аневризмы.
- Остеохондроз.
- Воспалительный процесс в органах, расположенных в зоне малого таза.
- Зажатость нервных окончаний между связками, сухожилиями или костями.
- Травматизация (например, перелом тазовой и бедренной костей).
- Скопление жидкости, оказывающей дополнительное давление на тазобедренную область тела.
- Долгое пребывание в одной позе.
- Гематомы.
- Постоперационный период.
Отверстия запирательного канала
Канал имеет два отверстия: входное или глубокое и выходное или поверхностное. Выходное отверстие ограничено наружным краем запирательной мышцы и прикрыто сверху гребенчатой мышцей. Если необходим оперативный доступ к каналу, гребенчатую мышцу рассекают.
Топография входного отверстия представлена слиянием фасции запирательных мышц с фасцией влагалища сосудисто-нервного пучка. Этим слиянием оно замкнуто. Фасции берут начало от наружного листка тазовой фасции и являются ее продолжением.
Выходное отверстие ограничено двумя ветвями лобковой кости и защищено слиянием фасций сосудисто-нервного пучка и наружной запирательной мышцы. Места отверстий слабые, защищены располагающейся сверху гребенчатой мышцей. После ее удаления открывается запирательная ямка в виде пирамиды.
Ямка имеет трехгранную форму, основание которой представлено пупартовой связкой (ее внутренней третью), наружной запирательной мышцей, верхней ветвью лобковой кости, а также краем малой приводящей мышцы. Верхушка ямки соответствует малому вертелу. Снаружи она ограничена клетчаткой и сосудами скарповского треугольника, изнутри — наружными краями короткой и длинной приводящих мышцх.
Симптомы
Описывается защемление нерва в тазобедренном суставе разными симптомами. Самым первым и наиболее беспокоящим проявлением является боль. Ее интенсивность зависит от того, насколько сильно сдавлены корешки нервной системы. Наибольший дискомфорт возникает при защемлении седалищного нерва. Боль локализуется в зоне бедра и отдает в голень, усиливается при попытке человека встать из положения лежа.
Помимо боли человека могут беспокоить:
- Онемение бедра, поясничной области.
- Нарушение координации движений.
- Спазмирование.
- Ощущение тяжести в нижних конечностях.
- Потеря чувствительности в пальцах ног.
- Боль в паху.
- Скованность сустава.
- Ощущение жжения в зоне бедра.
- Покраснение ног, спины.
- Атрофирование мышц.
При появлении таких симптомов следует записаться на прием к доктору-неврологу. Особенно не рекомендуется медлить с обращением к врачу, если патологические проявления не проходят длительное время, усиливаются.
Анатомия и функции запирательного нерва
Понимание функции запирательного нерва, анатомии, характерных особенностей этой части ЦНС помогает подобрать оптимальные методы лечения невропатии и способы профилактики. Nervus obturatorius отходит от спинномозгового сплетения (от 52-54 нервов) и тянется сзади либо внутри большой поясничной мышцы. Далее он вдоль нижнего края крестцово-подвздошного сочленения пролегает по боковой стенке таза, входит в одноименный канал, расположенный за лобковой костью, и включает в себя мембрану, являющуюся наиболее уязвимой зоной, которая встречается по ходу движения запирательного нерва.
Далее он разделяется на две ветви. Передняя (толстая) протянулась между бедренными, короткой и длинной приводящими мышцами, которые отвечают за движение данной части ноги, обеспечивают сгибание ее в колене. Задняя ветвь обеспечивает передачу сигналов от головного мозга к суставной сумке, надкостнице и к тем же мышечным волокнам тазобедренного сустава.
Благодаря таким анатомическим особенностям, запирательный нерв иннервирует группу мышц , которые отвечают за:
- движение бедра;
- разгибание тазобедренного сустава;
- вращение бедра наружу;
- сгибание коленок;
- вращение голени внутрь.
При патологиях запирательного нерва (это состояние известно в медицине как синдром Хаушипа-Ромберга) нарушаются указанные функции.
Лечение
Невралгические патологии лечат разными способами. Если человеку поставлен диагноз защемление нерва в тазобедренном суставе, то для улучшения состояния могут применяться медикаментозные, оперативные методики, народные способы и массаж. Болезнь излечивается полностью: достаточно освободить нерв от защемления и боль, ряд сопутствующих симптомов сразу проходят.
Из медикаментозных препаратов используют:
- Обезболивающие (купируют дискомфортные ощущения).
- Витамины (показаны инъекции витаминов группы В, которые стимулируют метаболические процессы в зоне повреждения).
- Противовоспалительные нестероидного ряда (убирают отек, купируют воспаление).
- Медикаменты, улучшающие кровоснабжение.
- Противосудорожные средства (при сильном спазмировании мышц).
- Хондропротекторы (для обновления ткани хряща).
Доктора назначают разные формы лекарственных препаратов (таблетки, инъекции, гели и мази). При сильно выраженных симптомах постановка уколов эффективнее приема таблеток. Мази и гели действуют местно и не влияют на деятельность печени и почек.
При наличии парезов на фоне защемления врачи рекомендуют массаж и лечебную физкультуру. Чувствительность пораженной области возвращают электрофорез с глюкокортикоидами, электростимуляция атрофированных мышц. Улучшает состояние иглоукалывание.
Если консервативное лечение не приносит человеку облегчения, тогда прибегают к хирургическому вмешательству. Проводят операцию при наличии новообразований, травмирования сустава.
Синдром Хаушипа-Ромберга
Английский и немецкий врачи, именами которых назван синдром Хаушипа-Ромберга, определили взаимозависимость причин и симптомов болезни:
- при гематоме в брюшной полости патологический процесс протекает под поясничной мышцой или внутри ее;
- при сакроилеите – в области крестца и в месте его соединения с подвздошной частью;
- при опухолях, во время беременности признаки невропатии отмечаются сбоку в области малого таза;
- при грыже или отеках тканей – в месте расположения запирательного канала (возле лобка);
- при рубцевании тканей или из-за неудачного хирургического вмешательства в верхней медиальной части ноги – патологический процесс локализуется в указанной зоне.
Профилактика
Во избежание защемления специалистами разработаны профилактические меры:
- запрещен подъем тяжести;
- необходимо спать на ортопедическом матраце с достаточным уровнем жесткости;
- активный образ жизни улучшает кровообращение и общий обмен веществ.
Лечебные упражнения допустимы только в период ремиссии и с разрешения врачей.
Запирательный нерв является сложной структурой, его патологии имеют ярко выраженные признаки: болевой синдром, отсутствие полноценной двигательной активности, мышечная атрофия. Так как анатомия ЗП показывает наличие трех каналов, то и место локализации тех или иных признаков будет отличаться в разных случаях заболевания. Лечение направлено на подавление неприятной симптоматики и устранение изначальных причин развития защемлений, которое может потребовать хирургического вмешательства. Обычные профилактические меры и разумный подход к спорту поможет избежать описанных проблем.
Ущемление подошвенных пальцевых нервов — метатарзалгия Мортона
Почему возникает защемление
Основной причиной ишиаса является грыжа или протрузия межпозвоночного диска. Но другие болезни также могут вызывать ишиас, если они надавливают на нервные корни и волокна седалищного нерва. Основные причины патологии:
- позвоночная травма;
- опухоли;
- ревматические заболевания;
- воспаление межпозвонкового диска и прилегающих тел позвонков (спондилодизит);
- накопление гноя (абсцессы);
- синяки (гематома).
Другой причиной раздражения ишиаса может быть инфекция, такая как болезнь Лайма. Бактериальные патогены передаются клещами. Даже вирусы герпеса (опоясывающий лишай) могут вызвать проблемы с ишиасом.
Боль в спине – нередкое состояние при беременности, в редких случаях обусловленное поражением нерва. Вместо этого боль обычно возникает из-за связанных с беременностью факторов, таких как растущий вес в животе и гормональные изменения.
Это не означает, однако, что боль во время беременности следует воспринимать легкомысленно. Иногда дорсалгия может быть вызвана серьезными патологическими причинами.
Если это на самом деле ишиас, его обычно лечат физиотерапией. Обезболивающие используются только в ограниченной степени.
Читайте также:


