Декомпрессия зрительного нерва что это такое
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
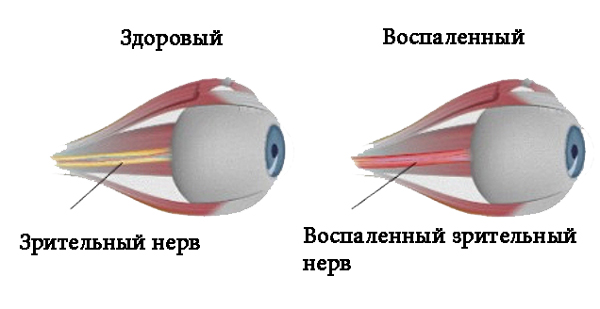
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
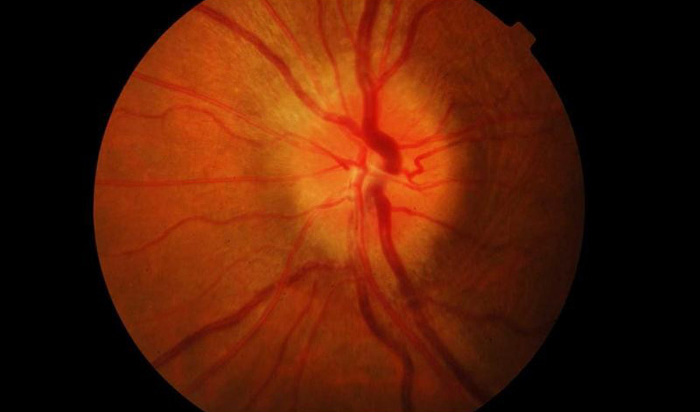
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.

Под зрительным нервом подразумевают скопление нервных клеток внутренней оболочки глаза — сетчатки. Подобное сооружение из огромного количества нейритов образует диск нерва, который имеет защиту в виде различных оболочек.
При неврите сферического образования в глазнице заболевание сложно не заметить, потому что оно прогрессирует со значительной скоростью. По этой причине больной в срочном порядке наносит визит к офтальмологу.
Основной контингент лиц, столкнувшийся с подобной проблемой, — пациентки 30 - 50 лет. В единичных случаях неврит глазного нерва диагностируют у пожилых людей или детей.
Во время прогрессирования патологии фиксируются два момента: воспалительный процесс и поражение структуры (оболочки/ткани) зрительного нерва. Одним из основных провоцирующим факторов возникновения заболевания является разрушение волокон стекловидного тела глаза.
В подавляющем большинстве случаев поражению подвергается часть территории нерва. Его полная деструкция — редкий случай.
Следует более детально остановиться на разновидностях патологии в зависимости от их локализации:
1. Внутри черепа. Интракраниальный (оптохиазмальный) неврит изменяет поле зрения и часто протекает довольно тяжело. Не всегда его можно определить на начальной стадии, что может привести к нарастанию атрофии.
2. Вне пределов черепа. Ретробульбарный неврит имеет орбитальную (внутри глазницы), аксиальную (за глазным яблоком), поперечную (по периметру всех волокон) и интерстициальную (волокна - глиальные клетки) формы.
Аксиальная форма подразумевает поражение соответствующего пучка. Центральное зрение при ней резко снижается до критической отметки. Разновидность считается наиболее распространенным ретробульбарным невритом.
Орбитальная форма встречается гораздо реже и при хроническом протекании заболевания неизлечим. Возникает оно из-за инфицирования организма внешними и внутренними факторами-провокаторами.
Интерстициальная форма непредсказуема тем, что речь идет о поражении оболочки мозга.
Причины неврита глазного нерва:
1. Вирусы. Более всего опасны простой герпес, болезнь Филатова (мононуклеоз), ветрянка и энцефалит.
2. Грибки. Речь идет о патологических микроорганизмах, которые при поражении организма человека сложно поддаются лечению.
3. Бактерии. Невылеченные гайморит (пазуховый синусит) и фронтит (лобный синусис) приводят в итоге к невриту глазного нерва. Наиболее опасен в этом случае менингит, когда серьезно страдают оболочки головного мозга.
4. Патологии глаз. Чаще всего провоцирующим фактором патологии считают уевит, который вызывает воспаление глазной сосудистой оболочки.
5. Воспаления специфического характера. Распространенная ошибка неспециалистов — путать их с поражением организма бактериями и грибком. На самом деле — это гранулематоз в виде саркоидоза, который чаще всего затрагивает легкие и глаза.
6. Венерические заболевания. Особенно зрительный нерв подвергается опасности при гонорее, генитальном герпесе и сифилисе. Опасна запущенная форма озвученных мочеполовых инфекций, от которых человек может ослепнуть.
7. Интоксикация. Речь в этом случае идет не только об отравлении организма ядами, но и о последствиях алкоголизма. Употребление длительное время крепкого табака также опасно для глаз.
8. Прием некоторых лекарств. Обычно к ним относят Хинин в таблетках и порошке. Ряд антибиотиков, которые принимались в самостоятельном порядке, однозначно опасны для глазного нерва.
9. Особые случаи. При черепно-мозговой травме и патологическом протекании беременности увеличивается риск стремительного развития неврита глазного нерва.
10. Проблемы с зубами и деснами. Пародонтит и кариес способны спровоцировать озвученную проблему с органами зрения.
11. Невыясненное возникновение. В некоторых случаях причина диагностирования у больного неврита глазного нерва остается риторическим вопросом.
Формы патологии основываются на причине их возникновения, и медики озвучивают их следующим образом:
1. Инфекционная. Заражение патогенными микроорганизмами часто приводит к невриту глазного нерва.
2. Параинфекционная. Перенесенное вирусное заболевание или выполненная не по правилам вакцинация — главные провокаторы возникновения проблем с глазами.
3. Ишемическая. Источником заболевания в этом случае становится инсульт или инфаркт.
4. Аутоимунная. Интенсивная выработка аутоагрессивных антител часто поражает глаза.
5. Токсическая. Метиловый спирт — главная причина возникновения патологии. При употреблении наркотиков или работе с химиками стоит ожидать схожего результата.
6. Демиелинизирующая. При этой форме происходит стремительное поражение диска глаза.
Выраженность клинической картины болезни:
1. Слабая регрессия. Границы ДЗН (диска зрительного нерва) выражены нечетко. Артерии и вены увеличены в объеме.
2. Ярко выраженная патология. Граница между сетчаткой и диском не просматривается. Наблюдается большое количество кровоизлияний и появление белых пятен в этой области.
3. Начало атрофии. Диск по мере разрушения оболочки нерва бледнеет при сужении артерий.
Обнаружить заболевание, которое протекает по классической схеме не составляет труда. Выявляет себя оно стремительно и с ярко выраженной клинической картиной. Трудности в обследовании начинаются при вяло протекающей патологии. Некоторые люди путают псевдоневрит с невритом зрительного нерва. Однако лечение обоих заболеваний проводят по разной схеме. Отличить их несложно, потому что при псевдоневрите зрение человека остается без изменений.
Диагностику патологии проводят в комплексе:
1. Первичный осмотр. Офтальмолог исследует пораженный глаз на наличие в нем визуальных патологических изменений. Далее врач дает направление на развернутый анализ крови, чтобы увидеть полную клиническую картину.
2. Офтальмоскопия. Подобное исследование глазного дна проводится с целью оценки целостности структур органа зрения. При помощи специального аппарата двух разновидностей (электронного или зеркального) проверяется реакция глаза на световой раздражитель. Первый вариант офтальмоскопа наиболее целесообразен при исследовании, потому что он позволяет сделать снимок для дальнейшего изучения его врачом.
3. Таблицы Головина, Снеллена или Сивцева. Используют их для проверки остроты зрения, которое резко падает при неврите глазного нерва. Более современные способы такой диагностики — скиаскопия и рефрактометрия.
4. МРТ. Цель этого исследования — обозначить стадию и зону поражения проблемной зоны. Таким образом определяют также наличие/отсутствие опухоли в головном мозге.
5. УЗИ глазного нерва. Следует отметить, что подобный вид диагностики сложно назвать традиционным. Ультразвук является вспомогательным элементом общей системы обследования.
Даже при наличии генетической предрасположенности к заболеванию (а точнее особенно при ней) стоит придерживаться следующей профилактической программы:
регулярное обследование и консультация у офтальмолога;
отказ от действий, способных вызвать ушиб головы и травму глаз;
запрет на самолечение простудных заболеваний различной сложности;
ограничение на сидячую работу во избежание последствий гиподинамии;
сведение до минимума вредных привычек при предпочтении полного отказа от них;
питание не на скорую руку, а с выбором богатого белками и минералами меню;
соблюдение зрительного режима без злоупотребления пользованием ПК;
разработка собственного режима дня с главным условием спать не менее 7 часов;
регулярное прохождение анализов на ОАК и мочу для выявления отклонений в здоровье;
совершение пеших прогулок на свежем воздухе подальше от загазованной зоны;
смена сферы деятельности, которая подразумевает чрезмерные зрительные нагрузки;
регулярное посещение стоматолога для профилактики пародонтита и кариеса.
Правильное питание для профилактики неврита зрительного нерва подразумевает не только разумной подход к планированию рациона. Токсическая форма заболевания не всегда связана с отравлением никотином и алкоголем. Продукты питания необходимо приобретать у проверенных производителей. Патогенные микроорганизмы могут находиться в обычном молоке со стихийного рынка.
Список назначаемых препаратов до постановки диагноза:
1. Антибиотики. Вводят их в/м или при помощи капельниц. Под запретом стоят медикаменты ототоксичного спектра действия. Причина отказа заключается в том, что они, кроме тугоухости и нарушения вестибулярного аппарата, способны вызвать нистагм и головокружение. При подозрении на неврит глазного нерва непроизвольное движение глаз приведет к осложнению сложившейся ситуации. К ототоксичным медикаментам относят Гентамицин, Стрептомицин и Неомицин.
2. Кортикостероиды. Вводят их ретробульбарно, что подразумевает инъекцию под кожу нижнего века. Терапия Преднизолоном проводится на протяжении 5 дней с постепенным снижением суточной дозировки препарата.
3. Диуретики. Отлично устраняет отеки Диакарб, который принимают вместе с Панангином. Обычно диуретик употребляют по схеме 3 дня приема - 2 дня перерыва.
4. Антисептики. Раствор гексаметилентетрамина является обеззараживающим средством, которое применяют против некоторых микроорганизмов.
5. Ноотропы. Необходимы они для того, чтобы в нервных клетках восстановился обмен веществ. Чаще всего для реализации этой цели специалисты рекомендуют Пирацетам.
6. Стимуляторы регенерации. Солкосерил употребляют в виде мази или геля при ранах и ожогах. При подозрении на неврит зрительного нерва его вводят внутримышечно.
7. Спазмолитики. Дибазол имеет непродолжительный эффект, но все же способствует расширению сосудов мозга.
8. Витамины. Обычно назначают органические вещества группы В, но не помешает применять их в комплексе с аскорбиновой кислотой и ретинолом.
О средствах народной медицины следует забыть, потому что основной проблемы они решить не в состоянии. В лучшем случае они замаскируют на короткий срок симптомы патологии, что очень опасно для глаз.
Декомпрессия зрительного нерва — сложный процесс, состоящий из множества этапов:
1. Сфеноэтмоидэктомия. Процедуру называют тотальной, хотя при ней во время оперирования пораженного глазного нерва носовые раковины остаются в сохранности.
2. Идентификация. Проводят ее с целью установления направления нерва. Необходимо также изучить околоносовую (клиновидную) пазуху, где находится выступ ВСА (внутренней сонной артерии).
3. Использование эндоскопа. Применяют его для обнаружения локализации таламуса (зрительного бугорка). Неподалеку от него (в 1 см) происходит подъем пластинки по направлению назад.
4. Препарирование. Хирурга в этом случае интересует расстояние между периорбитальной зоной и озвученной пластинкой. Препарирование происходит вплоть до таламуса.
5. Использование алмазной фрезы. При отсутствии давления на зрительный нерв кость над таламусом утончают с медиальной (серединной) стороны и удаляют. В итоге обнажается воспаленная зона зрительного пути, которая обрабатывается.
6. Специальный разрез. Необходимость шелевидного вскрытия влагалищ нерва остается на усмотрение хирурга и офтальмолога. Если разрез целесообразен, то его в срочном порядке обрабатывают фибриновым клеем. В ином случае на месте вскрытия может образоваться свищ.
Дискомфорт после декомпрессии зрительного нерва
Пациент в некоторых случаях может испытывать следующие неудобства:
болезненные ощущения в области глаза;
Прогноз заболевания
Отличный результат можно ожидать, если патология была выявлена сразу, и организм позитивно отреагировал на противовоспалительную терапию. Нельзя допускать развитие неврита зрительного нерва до атрофии глаза, когда оперативное вмешательство может не помочь. Следует также помнить, что ни один пациент не застрахован от рецидива заболевания. Необязательно при этом, что воспаление возникает на прежнем месте.
Ведущая роль в лечении глаукомы и, следовательно, глаукомной оптической нейропатии (ГОН) принадлежит снижению внутриглазного давления (ВГД) до толерантного уровня или давления цели. Однако, часто на фоне нормального продолжается ухудшение зрительных функций и прогрессирует глаукоматозная атрофия зрительных нервов. В связи с невысокой эффективностью предлагаемых методов консервативного лечения прогрессирующей ГОН в достижении стабилизации процесса, необходимости регулярного проведения повторных курсов терапии каждые 4 — 6 месяцев, целью наших исследований была разработка прямых операций на зрительном нерве, позволяющих улучшить и стабилизировать зрительные функции. Предпосылкой проводимой работы послужило современное представление о том, что основные изменения при глаукоме происходят в начальной части зрительного нерва при прохождении нервных волокон через склеральное кольцо, решетчатую пластинку и имеют большое значение в развитии и прогрессировании атрофии зрительного нерва. Именно в области склерального кольца нервные волокна испытывают наибольшее сжатие, поскольку оно суживает канал вдвое. Проведенные экспериментальные исследования на изолированных перфузированных физиологическим раствором глазах показали, что рассечение склерального кольца и канала зрительного нерва общей длиной 2 — 3 мм увеличивает просвет склерального канала с 1,5 до 3,5 — 4 мм, при этом значительно увеличиваются промежутки между пучками аксонов зрительного нерв. Нами разработано несколько модификаций декомпрессии волокон зрительного нерва и сосудов сетчатки путем рассечения склерального кольца и канала зрительного нерва наружным (экстраокулярным) доступом, а также с одномоментным фиксированием (подшиванием) в преламинарной или ламинарной части зрительного нерва сосудисто-нервно-мышечного трансплантата из части собственной внутренней прямой мышцы. Кроме того, предложен метод трансвитреального рассечения склерального кольца в области диска зрительного нерва. Операции проведены у 318 больных с прогрессирующей далекозашедшей глаукомой с нормализованным ВГД, у 18 больных с передней ишемической нейропатией, у 12 пациентов с тромбозами центральной вены сетчатки, у 46 больных с пигментной абиотрофией сетчатки. Сроки наблюдения до 14 лет. Мы не отмечали ни одного случая ухудшения зрительных функций непосредственно от операций. У большинства пациентов (82 %) в той или иной степени получено повышение остроты зрения и расширение границ поля зрения, сохраняемое длительное время. Расширение границ поля зрения более чем в половине случаев увеличивалось спустя 4 — 6 месяцев после операции до 2 — 4 лет (при наблюдениях свыше 5 лет), и в более поздние сроки ухудшение зрительных функций происходило, в основном, из-за прогрессирования помутнения хрусталика. По нашему мнению, в основе механизма действия декомпрессионных операций на зрительном нерве лежит улучшение трофики нервных волокон и микроциркуляции сетчатки. Увеличение просвета склерального канала в результате рассечения его стенки приводит к уменьшению сдавливания и перегиба проходящих в нем через поры решетчатой пластинки.




Исследование носа и околоносовых пазух проводят после изучения анамнеза и начинают с наружного осмотра и пальпации. При осмотре обращают внимание на состояние кожных покровов и мягких тканей лица и наружного носа, на отсутствие или наличие дефектов, на симметричность обеих половин лица, а также на ф.
Этиология. Острое воспаление верхнечелюстной пазухи проявляется воспалительным процессом слизистой оболочки и подслизистого слоя, иногда распространяющимся на надкостницу и в редких случаях, при особо вирулентной инфекции, — на костную ткань с переходом в хроническую форму. В качестве этиологических.
В подавляющем большинстве случаев хронические синуситы возникают вторично как следствие неоднократно повторяющихся острых синуситов. Способствуют их возникновению эндо- и экзогенные факторы (врожденные или посттравматические деформации внутреннего носа, хронические очаги инфекции, иммунодефицитн.
Деформации наружного носа делятся на приобретенные и врожденные. Врожденные деформации, в свою очередь, подразделяют на генетически обусловленные и травматические интранатальные.
Постоянное покраснение кожи наружного носа зависит от многих причин и может вызвать, особенно у женщин, нарушение психики.
Наружный нос формирует портретное благообразие лица, он подвержен многим заболеваниям — от воспалительных и врожденных аномалий до специфических и онкологических.
Нос и его придаточные пазухи следует рассматривать как единую анатомо-функциональную систему, отличающуюся общностью не только функций, но и заболеваний, которые в ней возникают. От функционального состояния этой системы зависят функции всех остальных ЛОР-органов. Более того, заболевания этой систем.
Читайте также:






