Динамическая спастическая паралитическая кишечная непроходимость
Этот раздел факультетской хирургии относиться к тем, которые студенты отвечают на экзамене хуже всего или вообще не отвечают. На самом деле в нем нет ничего сложного. Не поленитесь прочитать и у вас все получится.
Динамическая непроходимость не связана с механическими факторами, препятствующими движению пищевого содержимого (химуса), а обусловлена нарушением моторики кишечника. По механизму она делиться на Паралитическую (самая частая) и Спастическую (более редкая).
ПАРАЛИТИЧЕСКАЯ непроходимость почти всегда вызывается другими заболеваниями, т.е. является вторичной. При паралитической непроходимости прекращается перистальтика кишечника и пассаж его содержимого, параллельно возникает венозный застой в стенке кишки и нарушается всасывание. Теоретически при сильном вздутии живота может возникнуть нарушение кровообращения кишечной стенки и ее некроз, но такое бывает крайне редко, поэтому паралитическая непроходимость лечиться консервативно.
Основной механизм – это повышение тонуса симпатической нервной системы, при этом замедляется перистальтики с одновременным расширением сфинктеров привратника и баугиниевой заслонки между тонкой и толстой кишкой.
Причины паралитической непроходимости:
1. Поражение самой симпатической нервной системы на одном из ее уровней.
Первый уровень – это раздражение и повреждение аутохтонных сплетений в самой стенке кишки. Основная причина этого – их воспаление при перитоните, а также грубые манипуляции с кишкой во время операции. Возможно поражение этих сплетений при нарушении кровоснабжении в кишечной стенке при вздутии и сдавлении кишки.
Третий уровень - это позвоночник и спиномозговые нервы, их повреждение и сдавление возникает при переломах тел позвонков, паравертебральных гематомах.
Рефлекторная паралитическая непроходимость может возникать при: переломе ребер, завороте сальника, завороте яичка, перекручивания яичника.
Водно-электролитные нарушения, в первую очередь потеря организмом калия, без которого не работает калий-натриевый насос и сама мышечная клетка.
Интоксикация, например токсемия при ожоговой болезни.
Отравление опиатами (героин), о проблемах с кишечником знает любой наркоман.
И некоторые другие причины: уремия (ОПН и ХПН), воспаление легких, менингит.
Клиническая картина. При паралитической непроходимости боли появляются постепенно, они носят ноющий характер и не бывают схваткообразными. Иногда боли совсем отсутствуют, но больные жалуются на распирание, которое сопровождается равномерным вздутием живота. Вздутие может очень долго нарастать (в отличии от механической, когда вздутие всегда останавливается на каком-то уровне) и стать очень сильным, живот не лопнет, но на кишках может быть разорвана серозная поверхность (висцеральная брюшина). Через 1-2 суток может появиться рвота, еще позже появляются признаки интоксикации и обезвоживания.
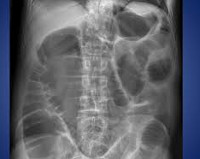
Р-логически преобладает вздутие кишечника. Вздут, как тонкий, так и толстый кишечник, имеются чаши Клойбера, но количество газа преобладает над количеством жидкости. Диафрагма высоко поднята. Еще Р-картина отличается постоянством и не меняется по несколько суток.
Лечение: Консервативное, операция может быть сделана только по поводу основного заболевания: перитонит, панкреонекроз, гематома и пр.
1. Лечение основного заболевания!
2. Вещества возбуждающие перистальтику кишок (прозерин, питуитрин); перидуральная анастезия.
3. Нормализация электролитных нарушений (введения К, поляризующей смеси).
4. Клизмы: очистительные, сифонные, гипертонические.
5. Декомпрессия кишечника: зондирование желудка, постоянная аспирация, газоотводные трубки в прямую кишку и пр.
СПАСТИЧЕСКАЯ кишечная непроходимость. Самая редкая форма непроходимости. Иногда она предшествует паралитической непроходимости и, как это не парадоксально звучит, является предфазой паралитической непроходимости. Так происходит при травмах позвоночника или повреждении ганглиев в брюшной полости. В начале возникает мощный спазм кишечника, который сменяется глубоким парезом кишечника.
Этиология. Причинами спастической непроходимости являются:
2. Сильный спазм кишечника может возникнуть в психиатрической практике при истерическом синдроме, преимущество это молодые женщины.
3. Спазм кишечника может возникать без видимой причины и иметь самостоятельное значение. Такие явления называются кишечной коликой, больные с кишечной коликой под видом больных с острой хирургической патологией (о. аппендицит и т. п.) обращаются в приемные отделения и даже иногда подвергаются ненужным операциям.
Если такой больной попал на операционный стол (скорее всего из-за диагностической ошибке) в брюшной полости можно увидеть полностью или частично спазмированный кишечник. При сильном спазме кишечник сжимается до толщины карандаша, выше зоны спазма кишечник может быть расширен.
Клиническая картина. Обычно это молодые люди. Начало внезапное, боли сильные схваткообразные или постоянные, по всему животу. Больной беспокоен, мечется. Задержка стула и газов. При этом общие проявления отсутствуют, нет гемодинамических расстройств (падения АД, тахикардии), нет интоксикации и обезвоживания. Лабораторные показатели не меняются.
Живот не вздут, иногда он наоборот втянут – ладьевидный живот. При пальпации напряжение, симптомы раздражения брюшины и болезненность отсутствуют. На Р-грамме обычно также нет патологических изменений, лишь иногда имеются редкие мелкие чаши. Правильной диагностики способствует быстрый эффект от назначения спазмолитиков.
Дополнительно – факультативно:
Помимо чисто динамической непроходимости выделяют смешанные формы, в том плане, что они несут в себе элементы динамической и механической непроходимости. К ним относятся:
Спаечная болезнь. Помимо штрангов, вызывающих странгуляционную непроходимость (описана выше), в брюшной полости после операции часто развиваются плоскостные спайки, которые как ковер покрывают кишечные петли, при этом из кишок могут образовываться обширные конгломераты. Выглядит это достаточно зловеще, но человека ничто не беспокоит, он без проблем ест и пьет все подряд. Но в один прекрасный момент спайки воспалились (заболели и воспалились, как может воспалиться любая живая ткань). Воспаление со спаек распространяется на кишечные петли и вызывает их парез. В этот момент непроходимость носит паралитический характер и может быть излечена консервативно. Для этих целей назначают: В/В гидрокортизон (подавит воспалительный процесс), К, глюкозу в составе поляризующей смеси; проводят стимуляцию кишечника с помощью В/В ведения гипертонического раствора (10% NaCl), прозерина, гипертонической клизмы. Если разрешить паралитическую непроходимость не удается, то она со временем превращается в механическую, что потребует оперативного лечения.
Интересно, что если у человека появляется обострение спаечной болезни (воспаление спаек в брюшной полости), то одновременно можно обнаружить и воспаление рубцов передней брюшной стенки, они начинают болеть, появляется зуд и гиперемия по ходу рубца.
Глистная инвазия (аскаридоз). При массивной инвазии аскариды образуют многочисленные клубки, которые выпирают через кишечную стенку. Механический характер непроходимости кажется бесспорным. И все же большее значение имеет токсины, которые вырабатывают паразиты, эти токсины вызывают парез кишечника на фоне которого аскариды собираются в крупные клубки. Редкий вид непроходимости, за 34 года работы я лично видел только два таких случая.
Ерюхин И.А., Петров В.П., Ханевич М.Д. Кишечная непроходимость М.1999 г.
Сумин В. В., Жижин Ф. С. Неотложная резекция кишки. — Ижевск: Изд-во Удмуртского ун-та, 1992. — 112 с.
Паралитическая кишечная непроходимость — это вариант динамического нарушения проходимости кишечника, вызванный снижением тонуса и перистальтической активности стенки кишки. Проявляется нелокализованной абдоминальной болью, тошнотой, рвотой, симметричным вздутием живота, запором, прогрессирующим ухудшением общего состояния. Диагностируется с помощью обзорной рентгенографии, МСКТ, УЗИ брюшной полости, ирригоскопии и колоноскопии. Для лечения проводят декомпрессию ЖКТ, паранефральные и перидуральные блокады, назначают симпатолитики, холиномиметики и прокинетики. Из хирургических методов используется лапаротомическая назогастральная интубация кишечника.
МКБ-10
- Причины
- Патогенез
- Симптомы
- Осложнения
- Диагностика
- Лечение паралитической кишечной непроходимости
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Паралитическая или адинамическая кишечная непроходимость (паралитический илеус, парез кишечника) — функциональное нарушение моторно-эвакуаторной функции ЖКТ, выявляемое у 0,2% пациентов хирургического профиля. В 75-92% случаев развивается после операций на абдоминальных и забрюшинных органах. До 72% больных имеют возраст более 60 лет. Является наиболее частым вариантом непроходимости у младенцев и детей. Протекает в острой и хронической форме. Паретический процесс может распространяться на все пищеварительные органы или один, реже несколько отделов ЖКТ. Возникая вторично на фоне других заболеваний, в последующем определяет их клинику, течение и исход. Летальность достигает 32-42%.

Причины
В основе паралитической кишечной непроходимости лежит прогрессирующее снижение кишечного тонуса и перистальтики, осложнившее течение других заболеваний и патологических состояний. По наблюдениям специалистов в сфере клинической гастроэнтерологии и проктологии, причинами гипотонии и атонии кишечника, которые приводят к нарушению нормального пассажа пищевых масс, являются:
- Инфекционно-токсические процессы. Чаще всего паралитическая форма кишечной непроходимости служит одним из проявлений перитонита, в том числе – возникшего в послеоперационном периоде. Гипотония кишечника и замедление перистальтики возможны при пневмониях, сепсисе, эндогенных и экзогенных токсических состояниях: уремии, порфириновой болезни, морфиновом отравлении и др.
- Нейрорефлекторные факторы. Причиной развития динамической паралитической непроходимости могут стать травмы и выраженный болевой синдром, наблюдающийся при ряде неотложных состояний. Заболевание провоцируется желчной и почечной коликами, перекрутом опухолей и кист яичника. Атоническое нарушение кишечной проходимости провоцируют послеоперационные стрессы, травмы живота.
- Нейрогенные нарушения. Тонус и перистальтика кишечника изменяются при заболеваниях спинного мозга, которые сопровождаются расстройствами вегетативной регуляции работы пищеварительных органов. Развитием кишечного пареза осложняется сирингомиелия и третичный сифилис (спинная сухотка). Адинамия кишечника наблюдается при спинальных травмах, опоясывающем лишае.
- Метаболические расстройства. Функциональная активность гладкомышечных волокон кишечной стенки изменяется при ионном дисбалансе (низком содержании калия, магния, кальция), белковой и витаминной недостаточности. Нарушение перистальтики и тонуса может стать следствием гипоксии мускульного слоя при мезентериальных тромбозах и эмболии, сердечной недостаточности, портальной гипертензии.
Особой формой адинамической непроходимости является идиопатическая псевдообструкция ободочной кишки, при которой отсутствуют явные причины функциональной гипотонии органа, а механические препятствия для продвижения каловых масс не выявляются даже интраоперационно. Усугубляющим фактором при любом из заболеваний, сопровождающихся кишечной гипотонией, становится ограничение двигательной активности в результате тяжелого состояния пациента.
Патогенез
Механизм развития паралитической кишечной непроходимости зависит от причин заболевания. Наиболее часто патогенез расстройства связан с повышением активности симпатического отдела ВНС, вызывающим замедление перистальтики, расслабление пилорического сфинктера и баугиниевой заслонки. Нарушение иннервации происходит на одном из трех уровней: при воспалении и травме раздражаются и повреждаются аутохтонные сплетения кишечной стенки, при абдоминальной патологии — забрюшинные нервные сплетения, при спинальных расстройствах — спинной мозг и спинномозговые нервы.
Ключевым патогенетическим звеном метаболической и в ряде случаев инфекционно-токсической адинамической дисфункции стенки толстой или тонкой кишки является нарушение нормальной проводимости клеточной мембраны миоцитов. Мембранная проводимость ухудшается при недостаточности некоторых ионов, витаминов и микроэлементов, входящих в состав энзимных систем гладкомышечных волокон, накоплении токсических метаболитов. Дополнительным фактором при недостатке кальция становится нарушение сократимости миофибрилл.
Различают три стадии развития паралитической непроходимости. На начальном этапе под влиянием этиологического фактора угнетается перистальтика, возникает парез. Следующий этап проявляется кишечным стазом, при котором нарушается эвакуация содержимого кишки, в ее просвете скапливаются жидкость и газы, повышается внутрикишечное давление. Для завершающего этапа характерно нарушение процессов всасывания, повышение проницаемости кишечной стенки, нарастающая гиповолемия и интоксикация, гемодинамические и полиорганные расстройства.
Симптомы
Клиническая картина заболевания характеризуется триадой признаков: болями в животе, рвотой, задержкой стула и газов. Боли при паралитическом виде непроходимости менее интенсивные, тупые, без четкой локализации. Тошнота и рвота вначале имеют рефлекторный характер и возникают в момент наибольшей выраженности болевого приступа, рвотные массы могут содержать примеси желчи, иметь каловый запах. Запор — непостоянный симптом, у некоторых пациентов наблюдается отхождение небольшого количества кала.
Осложнения
Паралитическая непроходимость при отсутствии лечения может привести к прободению стенки кишечника, развивающемуся вследствие ишемии и некроза всех слоев. Осложнение встречается нечасто (около 3% случаев), обычно обусловлено чрезмерным растяжением слепой кишки, длительным течением заболевания и проведением инвазивных диагностических процедур. Перфорация кишки служит прогностически неблагоприятным признаком и ведет к летальному исходу в среднем у 40% больных.
В терминальной стадии ишемии или при наличии сопутствующей патологии ЖКТ кишечная непроходимость может осложняться опасными для жизни пациента профузными кровотечениями. Редким осложнением острого периода болезни является пневматизация — образование в толще стенки кишки кист, заполненных воздухом. Хронический вариант заболевания может приводить к формированию дивертикулов или грыжи кишечника. Вследствие накопления токсинов и всасывания их в кровь развивается острая почечная недостаточность, общий интоксикационный синдром с поражением всех органов.
Диагностика
- Рентгенологическое исследование. При обзорной рентгенографии брюшной полости определяется расширение кишечных петель, превалирование в кишках жидкости или газа, вследствие чего отсутствуют типичные чаши Клойбера. Характерным признаком непроходимости является закругление арок кишечника, крайне редко выявляется пневматизация.
- Ультразвуковое исследование. УЗИ органов брюшной полости проводится для визуализации перерастянутых кишечных петель с горизонтальными уровнями жидкости. Сонография также позволяет уточнить диаметр кишок и толщину их стенок, характерных для поражения полого органа при паралитической форме непроходимости.
- Томография. Нативная и контрастная МСКТ брюшной полости — высокоинформативный метод диагностики, обладающий чувствительностью и специфичностью 98%. В ходе исследования визуализируются абдоминальные органы, исключаются механические причины обструкции, оценивается распространение воспалительных процессов в стенке кишки.
- Контрастная рентгенография толстого кишечника. Ирригоскопия служит дополнительным методом диагностики паралитической непроходимости. Диагноз подтверждается при визуализации контраста в слепой кишке спустя 4 часа после начала исследования. По показаниям вместо рентгенологического метода может назначаться колоноскопия.
В общем анализе крови обнаруживается умеренный лейкоцитоз, повышение уровней эритроцитов и гемоглобина, связанное со сгущением вследствие обезвоживания. В биохимическом анализе крови при паралитической непроходимости выявляется повышение показателей мочевины и креатинина, снижение основных электролитов (хлора, калия, магния), гипопротеинемия за счет фракции альбуминов.
Прежде всего, дифференциальную диагностику болезни необходимо проводить с механической кишечной непроходимостью. В пользу паралитического варианта свидетельствует отсутствие на рентгенограмме чаш Клойбера, отсутствие механических причин для задержки каловых масс. Путем проведения ректального обследования исключается копростаз. Обследованием и лечением пациента занимаются хирург и гастроэнтеролог, в случае выявления микробной или паразитарной инвазии — инфекционист.
Лечение паралитической кишечной непроходимости
Тактика ведения пациентов включает терапию основного заболевания, вызвавшего адинамию кишечника, и устранение симптомов непроходимости кишечника. Для оказания квалифицированной медицинской помощи показана госпитализация в хирургическое отделение. Задачами патогенетической и симптоматической терапии являются:
- Декомпрессия кишечника. Для пассивной эвакуации застойного содержимого ЖКТ устанавливается постоянный назогастральный зонд. Возможно ретроградное трансректальное зондирование кишечника. В качестве хирургических методов кишечной декомпрессии применяются гастростомия, энтеростомия или цекостомия с установкой зонда.
- Активация нейромышечного аппарата кишечника. Для усиления парасимпатических регуляторных эффектов показаны М-холиномиметики, блокаторы холинэстеразы. Назначение гормонов с окситоцическим эффектом и прокинетиков позволяет активировать гладкую мускулатуру. Постановка клизм и электростимуляция кишечника усиливает местные рефлексы.
- Блокирование патологической импульсации. Введение ганглиоблокаторов, проведение перидуральной анестезии, повторных одноразовых или продленных паранефральных блокад прерывает поток симпатических импульсов, уменьшает боль, снижает напряжение мышц и внутрибрюшное давление. Одновременно улучшается кровоснабжение кишечной стенки.
До полного восстановления моторной и эвакуаторной функций корректируется гиповолемия и электролитные нарушения, применяются препараты для поддержания гемодинамики. Для элиминации и резорбции кишечных газов используются ветрогонные средства с эффектом пеногашения. По показаниям назначается парентеральное питание, дезинтоксикационная, деконтаминационная антибактериальная и иммуностимулирующая терапия, гипербарическая оксигенация. При неэффективности консервативного лечения экстренно выполняется лапаротомия с назогастральной интубацией кишечника.
Прогноз и профилактика
Исход болезни в первую очередь зависит от времени диагностики и проведения специфических лечебных мероприятий. Прогноз благоприятный при выявлении паралитической непроходимости в первые сутки от начала заболевания. При длительности болезни более 7 дней летальность повышается в 5 раз. Первичная профилактика патологического состояния заключается в предупреждении и адекватной терапии заболеваний, которые могут способствовать развитию непроходимости кишечника.

Динамическая кишечная непроходимость — это неотложное состояние, когда нарушается двигательная функция стенок органа, и химус (содержимое кишечника) не проходит по пищеварительному тракту. Требует немедленной госпитализации в хирургическое отделение для дальнейшего наблюдения, диагностики и хирургического вмешательства.
Синдром характеризуется угнетением активной перистальтики или длительным спазмом мышечных стенок вследствие деятельности патогенных факторов. Интересно, что динамическая непроходимость возникает без механического препятствия, то есть просвет органа остается свободным. Развивается у разных возрастных групп: у детей, взрослых и пожилых.
| Краткая классификация и основные причины развития заболевания | |
| Спастическая форма | Нарушения ЦНС и головного мозга |
| Паралитическая форма | Хирургические операции, воспаления, острые состояния в анамнезе |
Причины динамической непроходимости
Среди факторов выделяют травматические, врожденные и приобретенные (вследствие болезней). Причинами синдрома могут выступать:
- Травмы живота различного генеза, с внутренним кровоизлиянием в анамнезе.
- Переломы костей таза и позвоночника.
- Закупорка сердечнососудистой системы.
- Пищевые отравления, острые интоксикации солями тяжелых металлов.
- Острые процессы: панкреатит, аппендицит и другие.
- Вялотекущие хронические болезни ЖКТ.
- Негативные последствия нерационального хирургического вмешательства, проведенного ранее.
- Плеврит — воспаление плевральных листков в легких.
- Травмы центральной нервной системы, включая черепно-мозговые и спинномозговые. Ишемический инсульт и психические травмы.
- Уремия — аутоинтоксикация из-за нарушения деятельности почек.
- Мочекаменная патология.
- Инфаркт миокарда.
В клинике выделяют два вида болезни: спастическую и паралитическую. Первая развивается из-за структурных и функциональных нарушений на уровне головного мозга, центральной нервной системы: метастазы онкологии, спинная сухотка и другие. Иногда патологическим фактором является отравление солями тяжелых металлов. Спастическая непроходимость характеризуется неожиданным началом, не длительными схваткообразными болями внизу живота, чувством распирания, тошноты, рвоты, запором.
Паралитическое состояние происходит, как регресс развития нервно-мышечных образований. Появляется вследствие хирургических операций, острых воспалений, например перитонита, интоксикаций. Нередко синдром возникает благодаря гипокальциемии (низкий уровень кальция). Пациенты жалуются на постоянную боль, не могут определить ее точное местоположение, из ЖКТ эвакуируется рвота с характерным зеленым цветом, нарастают симптомы токсикоза. Живот вздувается, врач без труда может заметить увеличение объема кишечных петель.
Симптоматическая картина проявляется ярко: опытный врач может поставить правильный диагноз на первом приеме, однако для подтверждения необходимо пройти ряд тестов и анализов. Все острые процессы в брюшной полости, которые теоретически могут привести к перитониту, происходят с явлением пареза (снижение силы мышц) кишечника. Это случается и в результате длительного постельного режима, игнорировании желчной либо почечной колики.
По морфофункциональным признакам (определяются строением и функциями), динамическая непроходимость объясняется такими механизмами:
- Паралитическая возникает из-за снижения тонуса миоцитов (структурных единиц мышц) полого органа.
- Спастическая кишечная непроходимость возникает, наоборот, из-за повышения тонуса миоцитов.
Симптомы и клиническая картина
Боли в животе – это ранний и постоянный признак синдрома. Появляется внезапно, без предвестников, в любое время дня и ночи. Не зависит от приема еды. Боли схваткообразного характера повторяются каждые 10-20 минут. Когда организм не может компенсировать угнетение перистальтики, боль начинает носить постоянный характер. Плохой прогностический признак — стихание боли на 2-3 день, когда перистальтика прекращается окончательно. Паралитическая кишечная непроходимость протекает с тупым чувством боли распирающего характера.
Задержка акта дефекации, газы – характерный (патогномоничный) симптом локализации болезни в нижних отделах системы пищеварения. При высоком расположении процесса могут возникать многократные выделения стула — опорожняются отделы, находящиеся ниже. Иногда из-за анатомических особенностей кишечника, когда одна его часть внедряется в просвет другой (инвагинация), в стуле появляются кровянистые выделения. Этот фактор может стать причиной неверного диагноза: диагностируют дизентерию.
Характерно вздутие живота, асимметрия, рвота после тошноты либо без нее, которая нередко повторяется. Чем выше располагается непроходимость, тем раньше появляется приступ рвоты, тем более выраженный у него характер. Изначально рвота возникает рефлекторно, а затем как причина интоксикации.
Течение и стадии болезни
Динамическая непроходимость делится на несколько ключевых этапов, помогающих определить степень тяжести процесса.
- Первый этап длится около 12 часов. Основной симптом — болевые ощущения в животе. Редко встречается тошнота и рвота. Частая проблема первого этапа — прием болеутоляющих и спазмолитиков. Такое поведение может усугубить положение, потому что клинические симптомы будут трудно узнаваемыми.
- Второй этап начинается со второй половины суток и длится еще 12 часов или больше с момента начала патологии. В этот период характерны сильные боли, ЖКТ прекращает функционировать. Определяется вздутие живота, усиливается рвота, нарастает общее обезвоживание. На втором этапе обращение считается поздним, так как осложнения уже неминуемы. Однако, по мнению некоторых врачей, возможно полное восстановление трудоспособности.
- Третий этап характеризуется сложностью и тяжестью ситуации. У больного диагностируют учащенное сердцебиение (тахикардию) и учащенную частоту дыхания. Отсутствует выделение мочи. Температура тела повышена. Врач может выявить признаки перитонита и сепсиса, отхождения каловых масс и газов. Этап протекает стремительно и тяжело. Очень быстро нарастает интоксикация, нарушается работа всех систем организма. Нередко наступает летальный исход.
Диагностические методы обследования
Окончательный диагноз “динамическая непроходимость” ставится с учетом анамнеза, данных физикального осмотра: пальпации, перкуссии, аускультации. Также назначаются дополнительные методы исследования. Большое внимание уделяют сопутствующей патологии, например, грыжам разной локализации, перенесенным операциям на брюшной полости, спаечным заболеваниям, желчнокаменной болезни, гельминтозу, доброкачественным и злокачественным опухолям ЖКТ.
Учитываются и лабораторные методы исследования. Например, при онкологических процессах возникает анемия. В результате обильной и частой рвоты появляются признаки дегидратации и расстройства водно-электролитного обмена.
Помогает в диагностике ректальное и влагалищное исследование. Доктор может обнаружить воспалительный инфильтрат, новообразование в органах малого таза.
Рентгенологическое исследование назначают в два этапа. Сначала проводят рентгеноскопию грудной клетки и живота. Брюшную полость изучают в положении лежа и в положении стоя, при необходимости делают снимок в позиции на боку.
Почти всегда этих диагностических мероприятий достаточно для подтверждения диагноза “кишечная непроходимость”. Если диагноз вызывает сомнения, назначают дополнительный метод исследования (второй этап рентгенографии) — динамическое рентгенологическое наблюдение и контрастную рентгенографию с применением сульфата бария до постановки клизмы.
Изучение патологии в динамике позволяет увидеть движение взвеси сульфата бария: обнаружить задержку или остановку вещества в определенной анатомической области. Также существуют косвенные симптомы, когда обнаруживают смещение и деформацию рядом лежащих органов (желудка, толстой кишки), наличие жидкости в брюшной полости.
Ректороманоскопия — эндоскопическое исследование, позволяющее уточнить тяжесть течения в прямой и сигмовидной кишке. Для проверки ободочной кишки используется колоноскопия.
С помощью инструментальных методов диагностики можно обнаружить определенные маркеры, указывающие на проблему.
Рентгенография определяет уровень жидкости в пищеварительном тракте, наличие газов, отображает поперечную исчерченность кишки, симптом керкринговых складок.
Динамическая непроходимость определяется на УЗИ:
- отсутствием движений химуса в просвете кишечника;
- не выраженным рельефом керкринговых складок;
- феноменом секвестрации (выделения) жидкости в просвет кишки;
- наличием большого количества воздуха в отделах пищеварительной системы (гиперпневматизация).

Фото: Roman Zaiets / Shutterstock.com
На основании диагностики проводят дифференциальный анализ с такими болезнями и состояниями:
- острый панкреатит;
- острый аппендицит;
- перфорация;
- почечная колика;
- плеврит;
- ишемия сердца;
- инфаркт миокарда;
- перитонит.
Методы лечения
Для диагноза “динамическая кишечная непроходимость” лечение должно быть немедленным и обязательно в стационаре. Первое, на что обращают внимание, — ликвидация причин-провокаторов. По состоянию и возрасту пациента назначается консервативная методика лечения, как правило, это положительно влияет на состояние больного:
- постановка сифонной клизмы;
- допускается обезболивание при установленном диагнозе и сильно выраженном болевом синдроме;
- эвакуация содержимого ЖКТ через зонд.
Медикаментозная терапия включает:
- введение подкожно раствора атропина;
- внутривенное введение 5-10% раствора глюкозы;
- внутривенное введение изотонического раствора натрия хлорида, гемодеза, реополиглюкина в качестве дезинтоксикации.
Консервативное лечение показано только при ранней диагностике, а также при купировании процесса у пожилых людей, которым противопоказана операция.
Также назначается колоноскопия: во время процедуры диагност часто устанавливает истинную причину острого состояния и иногда устраняет ее, извлекая желчный камень.
Хирургическая операция назначается во всех остальных случаях, когда контролировать состояние больного невозможно без этого. Срочное вмешательство показано:
- при перитоните;
- тромбозе;
- эмболии сосудов брыжейки.
Оперативное вмешательство начинается с лапаротомии — разреза стенки брюшной полости для доступа к оперативному полю. Проводится осмотр и определяется локализация процесса. Ориентируются хирурги по скоплению газов выше проблемного места. Если раздувает весь тонкий кишечник, предполагают закупорку в толстой кишке. Обращают внимание и на “типичные проблемные места”. Одновременно с диагностикой определяют и причину болезни.
Основная суть манипуляции заключается в восстановлении проходимости, рассечении спаек, развороте кишечника в правильную позицию, удалении опухолей по необходимости и дезинвагинации (удаление одной части органа из просвета другого фрагмента).
Радикальное лечение с удалением значительного фрагмента кишки выполняется при соответствующем состоянии пациента.
Во время оперативного вмешательства часто хирурги производят интубацию кишечника эластичным зондом (так называемая декомпрессия ЖКТ). Это эластичная трубочка с многочисленными отверстиями, основными целями процедуры является:
- снижение силы интоксикации;
- поддержание стенок органа как каркас;
- профилактика развития несостоятельных анастомозов, то есть не функционирующих;
- стимуляция моторики.
Зонд изымается через 3-6 дней с момента операции, если у пациента выраженный спаечный процесс, удаляется на 7-10 день. Нежелательно оставлять зонд на больший период. Основные показания к удалению трубки:
- уменьшение вздутия;
- отхождение стула, газов;
- наличие перистальтики;
- отделяемое содержимое становится зеленоватым либо светло-желтым, а резкий каловый запах проходит.
Послеоперационное лечение заключается в восстановлении нормальной жизни пациента. Больному назначается:
- послеоперационная щадящая диета, которую необходимо строго соблюдать;
- очистительная, дезинтоксикационная терапия;
- лекарства, стимулирующие ЖКТ;
- антибиотики широкого спектра действия;
- коррекция электролитов.

Фото: Oleg Elkov / Shutterstock.com
Особенности диеты заключаются в избегании молочных продуктов, тугоплавких жиров, растительной пищи с высоким содержанием клетчатки, которая с трудом и не полностью переваривается. Стиль питания имеет значение, так как формат пищи определяет степень работы ЖКТ.
В послеоперационном периоде консервативная терапия не отменяется. Она направлена на восстановление активной перистальтики и удаление химуса. Используют ганглиоблокаторы, ингибиторы холинэстеразы, М-холинолитики, клизмы.
Восполняют водно-электролитный баланс и дефицит аминокислот, стабилизируют микроциркуляцию.
Первые 2-3 суток аспирируют содержимое ЖКТ через зонд. Для снятия болей назначают эпидуральную анестезию (вводят анестетик в пространство в позвоночнике).
Динамическая непроходимость кишечника — это острое состояние, требующее немедленной госпитализации пациента. Может возникнуть в любом возрасте. Возможен спастический или паралитический вариант течения. Диагностика включает физикальное и инструментальное обследование. Лечение назначается в зависимости от стадии заболевания и возраста пациента. Своевременное лечение может спасти пациенту жизнь.
Читайте также:


