Дистальный отрезок нерва это
При повреждении нервов дегенеративные процессы аксона происходят дистальнее места поражения. Это связано с тем, что аксон является отростком нейрона, и его питание и рост зависят от сомы. Регенеративные процессы периферической нервной системы характеризуются высокой интенсивностью и в большинстве случае обеспечивают полное восстановление структур. В ЦНС, напротив, интенсивность процессов восстановления не высока, и регенерация не является полной.
а) Валлерова (антероградная) дегенерация периферических нервов. Основные этапы процесса дегенерации и их описание представлены на рисунке ниже и в подписи к нему. После разрушения или перерезки нерва в течение первых 48 ч аксоны и миелиновая оболочка под действием протеаз, высвобождающихся из шванновских клеток под влиянием ионов Са 2+ , распадаются на фрагменты элипсоидной формы дистальнее места нарушения целостности нерва. Продукты распада удаляют моноциты, которые перемещаются из кровотока в эндоневрий и превращаются в макрофаги.
Помимо осуществления фагоцитоза, макрофаги стимулируют митотическую активность шванновских клеток. Макрофаги и шванновские клетки выполняют трофическую (питательную) и направляющую функции для регенерирующих аксонов.
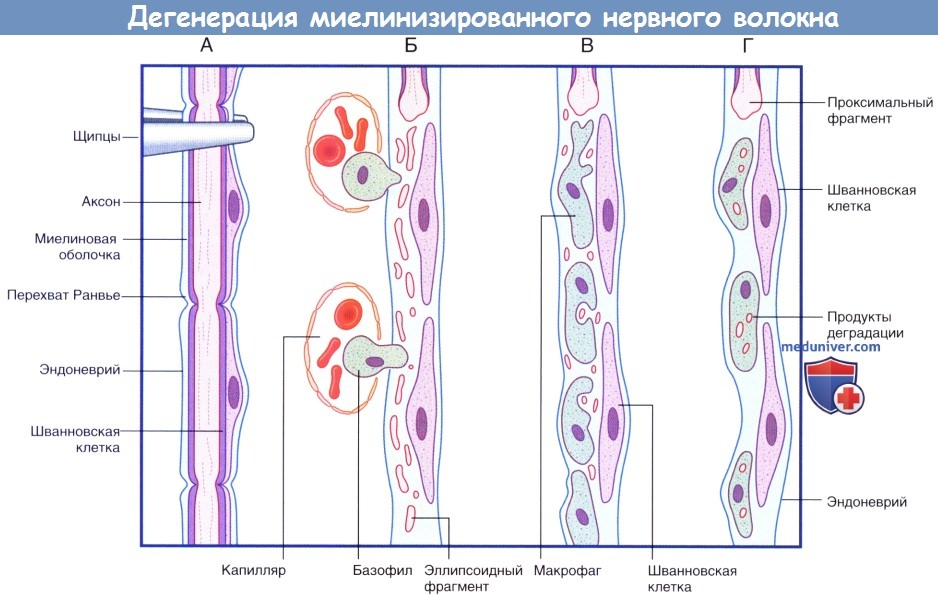
Последовательность процессов при дегенерации миелинизированного нервного волокна.
(А) Сохранное нервное волокно; продемонстрированы четыре сегмента. Выполняют пережатие нервного волокна в верхней части.
(Б) Миелиновая оболочка и аксон распадаются на мелкие частицы и фрагменты эллипсоидной формы. Моноциты проникают в эндоневрий из кровеносного русла.
(В) Мелкие продукты дегенерации поглощают моноциты.
(Г) Происходит практически полное удаление всех продуктов дегенерации. Шванновские клетки и эндоневрий сохранны. Последовательность процессов при регенерации миелинизированного нервного волокна. 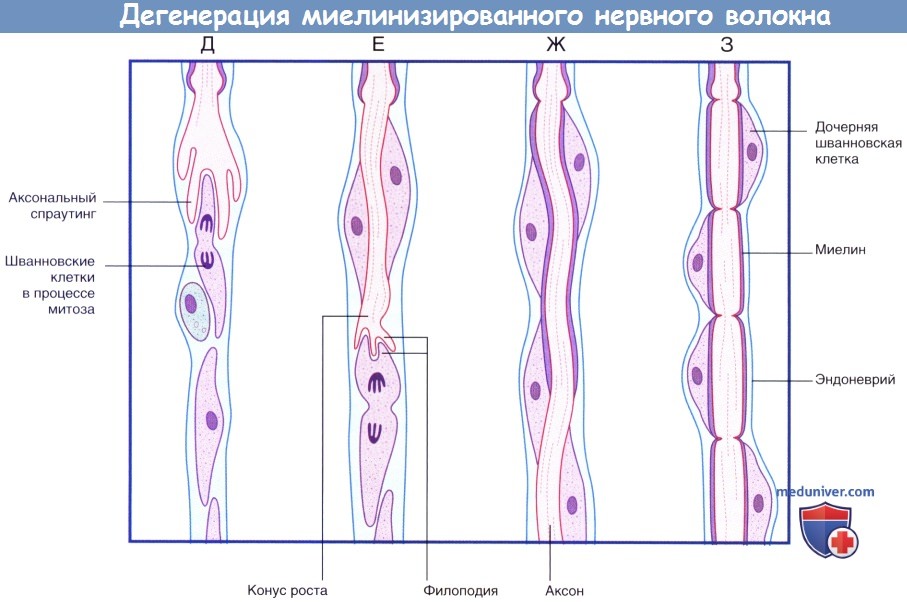
(продолжение) Последовательность процессов при дегенерации миелинизированного нервного волокна.
(Д) Аксональный спраутинг начинается с дистального участка аксона. Спраутинг оказывает митогенное дейсвтие на окружающие шванновские клетки.
(Е) Конус роста продвигается дистально вдоль поверхности шванновских клеток.
(Ж) Миелинизация начинается вдоль проксимального участка регенерирующего аксона.
(З) Общее строение вновь миелинизированного нервного волокна соответствует тем же принципам, однако миелинизированные сегменты характеризуются меньшей длиной.
б) Регенеративные процессы в периферической нервной системе. Основные этапы процесса регенерации представлены на рисунке ниже. После ровного среза нерва спраутинг (разрастание новых ветвей) на конце проксимального отрезка аксона начинается уже спустя несколько часов. Однако в клинической практике повреждения нерва часто происходят при раздавливании или разрыве. В этих случаях происходит отмирание участка нерва длиной 1 см и более, за счет чего спраутинг может продолжаться в течение недели. В случае удачной регенерации происходит тесное соприкосновение проксимального конца аксона со шванновской клеткой дистального конца пересеченного нейрона.
При нарушении формирования этой связи в месте первичного повреждения образуется псевдоневрома, представляющая собой извитые регенерирующие аксоны, погруженные в рубцовую ткань. Ампутационные псевдоневромы — источники сильных болей после ампутаций конечностей.
Регенерация нейронов при повреждении происходит двумя путями в течение нескольких часов после повреждения. На проксимальном конце пересеченного аксона появляются множественные отростки, на конце которых образуются утолщения — конусы роста. На дистальном конце шванновские клетки формируют отростки, направляющиеся навстречу конусам роста. На концах конусов роста формируются напоминающие антенны филоподии, где располагаются поверхностные рецепторы, временно связывающиеся с соответствующими поверхностными молекулами адгезии базальных мембран шванновских клеток. Актиновые филаменты филоподий прикрепляются к поверхностным рецепторам и относительно этих соединений осуществляют дальнейшее продвижение конусов роста.
Конусы роста стимулируют митотическую активность шванновских клеток. Шванновские клетки делятся и миелинизируют наиболее крупные аксоны.
При полном разрыве нервных стволов перед попыткой их восстановления, как правило, выжидают около трех недель, поскольку сразу после повреждения их соединительнотканные оболочки отечны, а в течение этого промежутка времени они становятся немного толще, что позволяет шовному материалу лучше закрепиться. Кроме того, обрезание нервов перед наложением швов приводит к развитию вторичной аксотомии проксимальной части пересеченного аксона. В ходе экспериментальных исследований на животных показано, что вторичная аксотомия стимулирует более интенсивную и длительную регенерацию.
Влияния тела нейрона на пересеченный участок нерва заключаются в следующем:
• Вследствие осмотических изменений перикариона ядро ориентируется эксцентрически.
• Клетки нейроглии заполняют все синаптические щели, изолируя исходный двигательный нейрон от синаптических контактов в сером веществе.
• В исследованиях, проведенных на обезьянах, показано, что после перерезки чувствительных нейронов 30-40 % окончаний дорсальных нервных корешков подвергается валлеровской дегенерации. Регенерация этих нейронов не происходит, поскольку их окончания располагаются в сером веществе головного мозга. Однако некоторые рецепторы восстанавливаются за счет спраутинга сохранных прилежащих нейронов. Данное наблюдение позволяет объяснить явление неполного восстановления чувствительности у таких пациентов.
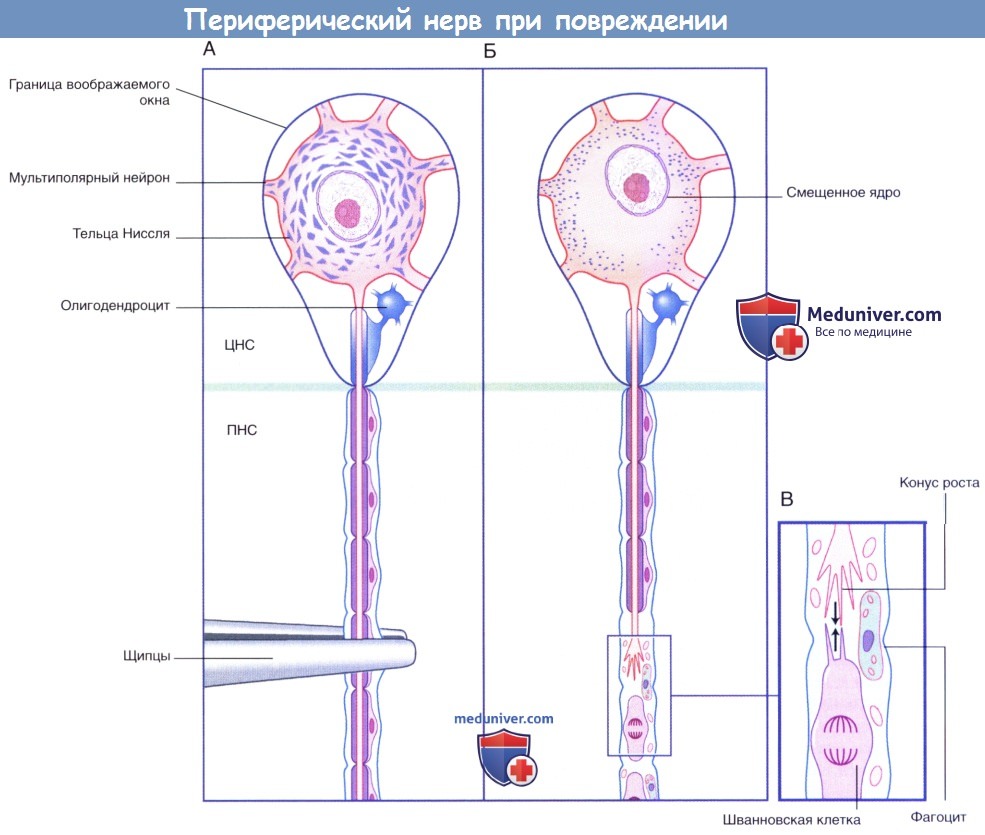
Схематическое изображение процессов, происходящих в периферическом нерве после повреждения.
(А) Двигательный нейрон ЦНС, видимый через воображаемое окно.
(Б) Хроматолизис проявляется фрагментированием и рассеиванием телец Ниссля, а также смещением ядра.
(В) В зоне повреждения в условиях удаления продуктов деградации происходит образование контакта филоподий конуса роста с проксимальными выростами шванновских клеток (указано стрелками).
ЦНС — центральная нервная система; ПНС — периферическая нервная система.
Редактор: Искандер Милевски. Дата публикации: 12.11.2018
Клинико-морфологические аспекты регенерации нервов
Морфологические изменения, связанные с травмой нервов. При травме нервных стволов в тканях происходят морфологические и функциональные изменения, содержание которых хорошо известно из многочисленных экспериментальных и клинических исследований.
Образование диастаза. При полном пересечении нервного ствола в результате эластического сокращения тканей нерва его концы расходятся на определенное расстояние, которое может увеличиваться при первичной утрате ткани нерва в момент травмы. Дальнейшая судьба каждого пациента во многом определяется тем, когда и каким способом будет устранен диастаз между концами нерва. Лишь при неполном пересечении ствола — диастаз между поврежденными пучками может быть незначителен. Но и в этом случае проблема его устранения сохраняется.
Формирование невромы После пересечения нерва на его центральном конце в результате прорастания в ткани регенерирующих аксонов и клеток соединительной ткани образуется булавовидное утолщение—неврома. Этот процесс в основном завершается уже к концу 4—6-й недели после травмы. Образование невромы на конце любого поврежденного нерва — процесс биологически закономерный, а его характеристики в значительной мере индивидуальны.
Вот почему размеры невром и их чувствительность к воздействиям могут существенно различаться.
Следует заметить, что лишь в одном случае неврома макроскопически не обнаруживается. Это происходит при ишемическом поражении тканей нерва, когда аксоны гибнут в различных точках относительно большого отрезка нервного ствола.
Дегенерация аксонов в периферическом отрезке нерва. Пересечение аксона всегда сопровождается гибелью его периферического отрезка. Процессы фрагментации и рассасывания нервных волокон (валлеровская дегенерация) наиболее интенсивно протекают в первые 2 нед и заканчиваются к концу 6-й недели. Однако миелиновые трубки, окружавшие погибшие аксоны, сохраняются, что сохраняет и потенциальную возможность врастания в них регенерирующих нервных проводников.
Атрофия дистального отрезка нерва идет быстрыми темпами. Уже через 2 мес после травмы площадь поперечного сечения нерва уменьшается на 40—50%, через 3 мес — на 50—60%, а через 4-2 мес — на 60—70% и далее изменяется незначительно. Параллельно этому процессу постепенно ухудшаются и возможности реиннервации периферического отрезка нерва.
Дегенерация денервированных тканей. Лишенные иннервации ткани подвергаются постепенной атрофии и дегенерации. Наиболее отчетливо это проявляется в мышцах, которые постепенно фиброзируются, что делает их функцию практически невосстановимой уже через год после травмы.
Влияние различных факторов на регенерацию нерва. На результаты сшивания и пластики нервов в значительной степени влияют различные факторы, которые могут быть объединены в три основные группы: 1) характеризующие повреждение; 2) зависящие от больного и 3) зависящие от хирурга (табл. 16.1.1).
Среди факторов, связанных с больным, наибольшую роль играет возраст пациента, который определяет скорость восстановительных процессов и пластичность тканей. Вполне понятно, что в молодом возрасте и особенно у детей при прочих равных условиях результаты операций на нервах всегда значительно лучше.
Нельзя не указать и на значение индивидуальных особенностей регенерации, присущих каждому больному. Клинически они проявляются в виде различий в размерах невром, чувствительности последних к раздражению, в индивидуальных пороге болевой чувствительности и скорости прорастания аксонов.
Наконец, большую роль в период послеоперационнной реабилитации играют ежедневные упражнения, выполнение которых в немалой степени зависит от волевых качеств больного.
Особое значение имеет группа факторов, зависящих от хирурга. Важнейшую роль играет общий уровень хирургической техники, который наиболее высок при использовании методов микрохирургии. Среди многих факторов, хорошо известно, что лечение больных с проксимальными по уровню ранениями нервов и при смешанном составе их пучков дает худшие результаты в сравнении с повреждениями нервных стволов на периферическом уровне, когда они представлены однородными по функции волокнами (чувствительными или двигательными).
Среди факторов, связанных с больным, наибольшую роль играет возраст пациента, который определяет скорость восстановительных процессов и пластичность тканей. Вполне понятно, что в молодом возрасте и особенно у детей при прочих равных условиях результаты операций на нервах всегда значительно лучше.
Нельзя не указать и на значение индивидуальных особенностей регенерации, присущих каждому больному. Клинически они проявляются в виде различий в размерах невром, чувствительности последних к раздражению, в индивидуальных пороге болевой чувствительности и скорости прорастания аксонов.
Наконец, большую роль в период послеоперационнной реабилитации играют ежедневные упражнения, выполнение которых в немалой степени зависит от волевых качеств больного.
Особое значение имеет группа факторов, зависящих от хирурга. Важнейшую роль играет общий уровень хирургической техники, который наиболее высок при использовании методов микрохирургии. Среди многих факторов, характеризующих качество шва или пластики нерва, наибольшее значение придают натяжению на линии швов, точности сопоставления пучков на концах нерва, протяженности участка выделения концов нерва из тканей и свойствам шовного материала.
Результаты операций улучшаются при сшивании (пластике) нерва без натяжения, при прецизионном сопоставлении идентифицированных (соответствующих друг другу) пучков, когда концы нерва выделяют из тканей на минимальном расстоянии, а швы накладывают тончайшим шовным материалом.
Вторым исключительной важности фактором, во многом зависящим от хирурга, является фактор времени. Чем позже выполняется операция, тем менее благоприятными становятся условия для восстановления функции.
Наиболее часто отсрочка операции связана с развитием нагноительного процесса после ранения. В некоторых случаях хирурги предпочитают дождаться сращения перелома и лишь после этого оперировать на нервах. Между тем компетентный подход к выбору тактики лечения больного при сочетании ранений нервов с травмами других анатомических структур требует, чтобы задача восстановления иннервации стояла на первом месте. Этот подход единственно правилен при проксимальных уровнях повреждения.
Необходимо помнить о том, что денервированная, лишенная функции конечность бесполезна, в том числе и при полноценном скелете.
Оценивая весь комплекс факторов, способных повлиять на результат восстановительной операции на нервном стволе, можно заключить, что успех сшивания и пластики нерва зависит от качества решения четырех основных проблем:
1) устранение диастаза между концами нерва;
2) использование микрохирургической техники, в максимальной степени обеспечивающей прецизионное соединение пучков на концах нерва;
3) выполнение операции в наиболее ранние сроки;
4) создание условий, оптимизирующих регенерацию аксонов (хорошее кровоснабжение окружающих нерв тканей, их минимальные рубцовые изменения, отсутствие натяжения на линии шва нерва и пр.).
Травмы периферических нервов — различные по механизму повреждения нервных стволов периферической нервной системы. Проявляются болевым синдромом и симптомами снижения или выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы. Диагностируется травма периферического нерва по результатам неврологического осмотра и данным электрофизиологических исследований нервно-мышечного аппарата. Лечение может быть консервативным (обезболивающие, витамины, физиотерапия, неостигмин, вазоактивные препараты, ЛФК) и хирургическим (невролиз, аутопластика нерва, шов нерва, невротизация).
- Классификация травм периферических нервов
- Периоды травмы
- Симптомы травм периферических нервов
- Диагностика травм периферических нервов
- Лечение травм периферических нервов
- Цены на лечение
Общие сведения
Травмы периферических нервов в соответствии с различными данными составляют 1-10% от общего числа травм. Раны конечностей сопровождаются повреждением нервных стволов в 1,5% случаев, а переломы — в 20% случаев. Зонами, при повреждении которых наиболее часто наблюдается травмирование нервов, являются верхняя треть плеча, подмышечная впадина, нижняя часть бедра и верхняя часть голени. На долю последних двух приходится до 65 % всех травм периферических нервных стволов.
Каждый год в России до 7 тыс. человек нуждаются в хирургическом лечении, показанием к которому является травма периферического нерва. Многие пациенты выписываются из травматологических или общехирургических клиник с имеющимся нейро-моторным дефицитом. Отсутствие своевременной квалифицированной помощи специалистов в области неврологии и нейрохирургии приводит к инвалидизации пациентов, большинство из которых являются лицами трудоспособного возраста. По некоторым данным стойкая потеря трудоспособности наблюдается у 60% пострадавших.

Классификация травм периферических нервов
По характеру повреждения травма периферического нерва классифицируется как сдавление (компрессия), сотрясение, контузия (ушиб) и анатомический перерыв. Последний бывает частичным (неполным), полным и внутриствольным. При частичном и внутриствольном перерыве сохраняется возможность спонтанной регенерации нерва за счет врастания аксонов концевых отделов его центрального отрезка в периферический участок. Скорость этого процесса составляет 1 мм в сутки. Значительное повреждение нерва приводит к формированию рубца и расстройству проводимости дистальнее места травмы. Полный анатомический перерыв с расхождением концов или наличием между образовавшимися отрезками нерва препятствия в виде костного осколка, рубца, инородного тела обуславливает развитие невриномы. Исходом ушиба нервного ствола или кровоизлияния в него также может стать невринома.
С другой стороны, все повреждения нерва подразделяются на открытые, наиболее часто приводящие к анатомическому перерыву нерва, и закрытые, при которых возможны сотрясение, компрессия или ушиб нерва. К открытым повреждениям относятся различные ранения: колотые, рваные, резанные, рубленые, огнестрельные. При этом возникает опасность прямого инфицирования тканей раны. Закрытая травма периферического нерва возможна при ушибе, ударе тупым предметом, сдавлении конечности, чрезмерной тракции. К закрытым относят повреждения нерва при вывихе и при закрытом переломе, его компрессию посттравматическими рубцами, гематомой, костной мозолью и т. п.
В отдельных случаях имеют место комбинированные травмы, при которых открытое травмирование нерва сочетается с его закрытым повреждением. Особую группу составляют ятрогенные травмы периферических нервных стволов, возникающие как осложнение ряда хирургических операций или различных медицинских манипуляций.
Острый период занимает 3 недели с момента травмы нерва. В этот период происходит распространение дегенеративных изменений, возникающих в нервном стволе после его травмы. В силу определенных нейрофизиологических законов этого процесса точно оценить степень нарушения функции травмированного нерва в острый период не представляется возможным. В этом периоде хирургическое лечение выполняется при открытых повреждениях с визуализацией анатомического перерыва нерва при сохранности целостности образовавшихся отрезков. В таких случаях возможно выполнение первичного шва нерва в ходе ПХО раны в ранние сроки после травмы или наложение спустя 2-4 дня первично-отсроченного шва.
Ранний период длится от 3 недель до 3 месяцев после повреждения и характеризуется самой высокой регенеративной активностью поврежденных тканей нерва. В раннем периоде можно точно установить степень, вид, уровень и протяженность повреждения; совместно с нейрохирургом решить вопрос лечебной тактики (консервативная или оперативная) и определить оптимальный объем операции.
Подострый, или промежуточный, период — 3-6 месяцев от травмы. Происходит существенное снижение скорости регенеративных процессов и увеличение степени расхождения (диастаза) концов, образовавшихся в результате анатомического перерыва нерва. Оперативное лечение возможно, но требует применения сложных реконструктивных техник и приносит меньший результат.
Поздний период — от 6 месяцев до 3-5 лет после того, как произошла травма нерва. В силу значительного снижения способности к репарации и нарастания дегенеративных изменений в травмированном нервном стволе хирургическое лечение в этот период приводит к существенно меньшему функциональному восстановлению.
Резидуальный, или отдаленный, период — спустя 3-5 лет после повреждения. Функциональное восстановление нерва не представляется возможным. Для улучшения функции пораженной конечности возможно проведение ортопедических сухожильно-мышечных хирургических вмешательств.
Симптомы травм периферических нервов
Травма периферического нерва любой локализации характеризуется наличием нескольких групп симптомов: двигательных (моторных), чувствительных (сенсорных), вегетативных (вазомоторных и секреторных) и трофических.
Двигательные расстройства характеризуются возникающим сразу после травмы периферическим парезом мышц, иннервируемых участком поврежденного нерва, расположенным дистальнее места травмы. Парезы сопровождаются мышечной гипотонией и гипорефлексией. Со временем приводят к атрофическим процессам в мышцах. При оценке зоны пареза следует учитывать возможности перекрестной иннервации некоторых мышечных групп.
Сенсорные нарушения подразделяются на симптомы раздражения (боли, гиперпатия и парестезия) и симптомы выпадения (гипестезия и анестезия), которые обычно сочетаются. Частичное повреждение нервного ствола сопровождается преимущественно болями и парестезиями. Боли усиливаются при пальпации нервного ствола ниже места травмы.
Отмечается симптом Тинеля — возникновение при поколачивании в зоне повреждения боли, стреляющей по ходу нерва в дистальном направлении. В случае полного анатомического перерыва симптом Тинеля отрицателен. Появление боли или ее усиление в более позднем периоде свидетельствует о восстановлении чувствительности вследствие репарации нервных волокон. При этом наиболее выражена гиперпатия, зачастую носящая форму каузалгии.
Как правило, в первые дни после травмы определяется зона тотальной анестезии — отсутствия всех видов чувствительности. Ее размер и локализация могут варьировать в связи с индивидуальными особенностями перекрестной сенсорной иннервации. Обычно по краю области анестезии проходи смешанная зона с участками гипестезии и гиперпатии. По мере восстановления нерва область анестезии трансформируется в область гипестезии, а затем (при своевременном восстановлении целостности нервного ствола) происходит нормализация чувствительности.
Вегетативная дисфункция проявляется в виде ангидроза кожи в зоне анестезии. Примерно в этой же области наблюдается покраснение и подъем местной температуры кожи, что спустя 3 недели сменяется похолоданием и бледностью. Зачастую наблюдается локальная пастозность тканей.
Трофические изменения развиваются в более позднем периоде. Характеризуются истончением и снижением тургора кожи, ее легкой ранимостью. Отмечается исчерченность и помутнение ногтей травмированной конечности. В позднем периоде трофические изменения могут затрагивать связки, сухожилия и капсулу сустава с формированием его тугоподвижности, а также кости с развитием остеопороза.
Диагностика травм периферических нервов
Первичный осмотр пациента зачастую проводится травматологом. Травма периферического нерва является показанием для направления пострадавшего к нейрохирургу или неврологу. Топика поражения устанавливается по данным неврологического осмотра и результатам ЭФИ нервно-мышечной системы. При помощи электронейрографии можно установить увеличение порога проводимости нервного ствола. Однако опыт показал, что эти данные могут быть недостаточно точны. В связи с эти дополнительно рекомендуется проведение стимуляционной электромиографии. При наличии соответствующего оборудования лучшим вариантом является комплексное ЭНМГ-исследование, позволяющее оценить функциональное состояние, как нерва, так и иннервируемых им мышц.
С целью диагностики повреждений костно-суставного аппарата проводится рентгенография костей и суставов, в сложных случаях — КТ кости, УЗИ или МРТ сустава. При помощи этих исследований можно также выявить факторы компрессии нервного ствола.
Лечение травм периферических нервов
Не всегда травма периферического нерва имеет изолированный характер. При сочетанных повреждениях и политравме на первый план выходит лечение жизненно опасных повреждений. После стабилизации состояния пациента переходят к вопросу лечения поврежденного нерва. Оно должно проводиться квалифицированным специалистом. Если речь идет о хирургическом лечении, то операция должна осуществляться нейрохирургом в профильном отделении с наличием необходимых микрохирургических инструментов.
Консервативная терапия осуществляется при закрытых повреждениях нервов и в комбинации с хирургическим лечением. Она направлена на создание оптимальных условий для скорейшей регенерации нервных волокон. В остром периоде показана иммобилизация. Фармакотерапия проводится инъекционными препаратами витаминов гр. В, никотиновой кислотой с бендазолом, неостигмином. При необходимости в схему лечения включают анальгетики и седативные. С 4-ой недели назначают АТФ. Широко используют физиотерапию: УВЧ с 3-го дня травмы, электрофорез, СМТ. Спустя 2 недели УВЧ заменяют диатермией, рекомендуют ЛФК, парафиновые аппликации, массаж. Спустя 1,5-2 месяца показано грязелечение, озокеритотерапия, водолечение (хвойные, сероводородные лечебные ванны).
Отсутствие эффекта консервативной терапии и открытая травма периферического нерва с визуализацией его прерывания являются показанием к хирургическому лечению. Оптимальными сроками выполнения операции считаются первые 3 месяца после травмы. К реконструктивным операциям на периферических нервах относятся: шов нерва, невролиз, межпучковая пластика нерва аутотрансплантатом из наружного кожного нерва голени. При компрессии нерва производят его декомпрессию нервного ствола, при необходимости формируют новое ложе. При невозможности реконструкции нервного ствола осуществляют невротизацию — вшивание в дистальный конец поврежденного нерва менее функционально значимого нервного ствола. В резидуальном периоде с целью повышения функциональности конечности ортопедами могут быть проведены сухожильно-мышечные операции.
Термины, описывающие положение относительно центра масс и продольной оси тела или выроста тела:
- Абаксиальный (антоним: адаксиальный) — располагающийся дальше от оси.
- Адаксиальный (антоним: абаксиальный) — располагающийся ближе к оси.
- Апикальный(антоним: базальный) — располагающийся у вершины.
- Базальный (антоним: апикальный) — располагающийся у основания.
- Дистальный (антоним: проксимальный) — дальний.
- Латеральный (антоним: медиальный) — боковой.
- Медиальный (антоним: латеральный) — серединный.
- Проксимальный (антоним: дистальный) — ближний.
Термины, описывающие положение относительно основных частей тела:
- Аборальный (антоним: адоральный) — располагающийся на противоположном рту полюсе тела.
- Адоральный (оральный) (антоним: аборальный) — располагающийся вблизи рта.
- Вентральный (антоним: дорсальный) — брюшной.
- Дорсальный (антоним: вентральный) — спинной.
- Каудальный (антоним: краниальный) — хвостовой, располагающийся ближе к хвосту или к заднему концу тела.
- Краниальный (антоним: каудальный) — головной, располагающийся ближе к голове или к переднему концу тела.
Основные плоскости и разрезы:
- Сагиттальный — разрез, идущий в плоскости двусторонней симметрии тела.
- Парасагиттальный — разрез, идущий параллельно плоскости двусторонней симметрии тела.
- Фронтальный — разрез, идущий вдоль передне-задней оси тела перпендикулярно сагиттальному.
- Аксиальный - разрез, идущий в поперечной плоскости тела
Направления
У животных обычно на одном конце тела располагается голова, а на противоположном — хвост. Головной конец в анатомии именуют краниальным, cranialis (cranium — череп), а хвостовой носит название каудального, caudalis (cauda — хвост). На самой же голове ориентируются на нос животного, и направление к его кончику называют ростральным, rostralis (rostrum — клюв, нос).
Поверхность или сторона тела животного, направленная вверх, против силы тяжести, называется дорсальной, dorsalis (dordum — спина), а противоположная сторона тела, оказывающаяся наиболее близко к земле, когда животное находится в естественном положении, то есть ходит, летает или плавает, — вентральная, ventralis (venter — живот). Например, спинной плавник дельфина расположен дорсально, а вымя у коровы на вентральной стороне.
Для конечностей справедливы понятия: проксимальный, proximalis, — для точки менее удалённой от туловища, и дистальный, distalis, — для удалённой точки. Те же термины для внутренних органов означают удаленность от места начала данного органа (например: "дистальный отрезок тощей кишки").
Правая, dexter, и левая, sinister, стороны обозначаются, как они могли бы представляться с точки зрения изучаемого животного. Термин гомолатеральный, реже ипсилатеральный обозначает расположение на той же стороне, а контрлатеральный — расположенный на противоположной стороне. Билатерально - означает расположение по обе стороны.
Все описания в анатомии человека основаны на убеждении, что тело находится в позиции анатомической стойки, то есть человек стоит прямо, руки опущены, ладони обращены вперёд.
Области, расположенные ближе к голове, называются верхними; дальше — нижними. Верхний, superior, соответствует понятию краниальный, а нижний, inferior, — понятию каудальный. Передний, anterior, и задний, posterior, соответствуют понятиям вентральный и дорсальный. Причём, термины передний и задний по отношению к четвероногим животным некорректны, следует употреблять понятия вентральный и дорсальный.
Если рассматривается желудочно-кишечный тракт человека, то направление от рта к анусу называют каудальным.
Обозначение направлений
Образования, лежащие ближе к срединной плоскости — медиальные, medialis, а расположенные дальше — латеральные, lateralis. Образования, расположенные на срединной плоскости называют срединными, medianus. Например, щека располагается латеральнее крыла носа, а кончик носа — срединная структура. Если орган лежит между двумя соседними образованиями, его называют промежуточным, intermedius.
Образования, расположенные ближе к туловищу будут проксимальными по отношению к более удалённым, дистальным. Эти понятия справедливы также и при описании органов. Например, дистальный конец мочеточника проникает в мочевой пузырь.
Центральный — находящийся в центре тела или анатомической области;
периферический — внешний, удалённый от центра.
При описании положения органов, залегающих на различной глубине, используют термины: глубокий, profundus, и поверхностный, superficialis.
Понятия наружный, externus, и внутренний, internus, используют при описании положения структур по отношению к различным полостям тела.
Термином висцеральный, visceralis (viscerus — внутренность) обозначают принадлежность и близкое расположение с каким-либо органом. А париетальный, parietalis (paries — стенка), — значит имеющий отношение к какой-либо стенке. Например, висцеральная плевра покрывает лёгкие, в то время как париетальная плевра покрывает внутреннюю поверхность грудной стенки.
Поверхность верхней конечности относительно ладони обозначают термином palmaris — ладонный, а нижней конечности относительно подошвы — plantaris — подошвенный.
Край предплечья со стороны лучевой кости называют лучевым, radialis, а со стороны локтевой кости — локтевым, ulnaris. На голени край, где располагается большеберцовая кость, называется большеберцовым, tibialis, а противоположный край, где лежит малоберцовая кость — малоберцовым, fibularis.
Проксимальный (от лат. proximus — ближайший) термин, указывающий на расположение органа или его части ближе к центру тела или к срединной (медианной) его плоскости; противоположен термину дистальный, например в руке человека плечо — проксимальный отдел, а кисть — дистальный.
Плоскости
В анатомии животных и человека принято понятие об основных проекционных плоскостях.
- Вертикальная плоскость разделяет тело на левую и правую части;
- фронтальная плоскость разделяет тело на дорсальную и вентральную части;
- горизонтальная плоскость разделяет тело на краниальную и каудальную части.
Отношение тела к главным плоскостям проекции важно в таких системах медицинской визуализации, как компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография. В таких случаях тело человека, находящегося в анатомической стойке, условно помещается в трёхмерную прямоугольную систему координат. При этом плоскость YX оказывается расположенной горизонтально, ось X располагается в переднезаднем направлении, ось Y идёт слева на право или справа на лево, а ось Z направляется вверх и вниз, то есть вдоль тела человека.
- Сагиттальная плоскость, XZ, разделяет правую и левую половины тела. Частным случаем сагиттальной плоскости является срединная плоскость, она проходит точно посередине тела, разделяя его на две симметричные половины.
- Фронтальная плоскость, или корональная, YZ, также располагается вертикально, перпендикулярно к саггитальной, она отделяет переднюю (вентральную) часть тела от задней (дорсальной) части.
- Горизонтальная, аксиальная, или поперечная плоскость, XY, перпендикулярна двум первым и параллельна поверхности земли, она отделяет вышележащие отделы тела от нижележащих.
Движения
Термином сгибание, flexio, обозначают движение одного из костных рычагов вокруг фронтальной оси, при котором угол между сочленяющимися костями уменьшается. Например, когда человек садится, при сгибании в коленном суставе уменьшается угол между бедром и голенью. Движение в противоположном направлении, то есть, когда происходит выпрямление конечности или туловища, а угол между костными рычагами увеличивается, называется разгибанием, extensio.
Исключением является голеностопный (надтаранный) сустав, в котором разгибание сопровождается движением пальцев вверх, а при сгибании, например, когда человек встаёт на цыпочки, пальцы движутся книзу. Поэтому сгибание стопы называют также подошвенным сгибанием, а разгибание стопы обозначают термином тыльное сгибание.
Движениями вокруг сагиттальной оси являются приведение, adductio, и отведение, abductio. Приведение — движение кости по направлению к срединной плоскости тела или (для пальцев) к оси конечности, отведение характеризует движение в противоположном направлении. Например, при отведении плеча рука поднимается в сторону, а приведение пальцев ведёт к их смыканию.
Под вращением, rotatio, понимают движение части тела или кости вокруг своей продольной оси. Например, поворот головы происходит благодаря вращению шейного отдела позвоночника. Вращение конечностей обозначают также терминами пронация, pronatio, или вращение кнутри, и супинация, supinatio, или вращение кнаружи. При пронации ладонь свободно висящей верхней конечности поворачивается кзади, а при супинации — кпереди. Пронация и супинация кисти осуществляются благодаря проксимальному и дистальному лучелоктевым суставам. Нижняя конечность вращается вокруг своей оси преимущественно за счёт тазобедренного сустава; пронация ориентирует носок стопы внутрь, а супинация — кнаружи. Если при движении вокруг всех трёх осей конец конечности описывает окружность, такое движение называют круговым, circumductio.
Антероградным называют движение по ходу естественного тока жидкостей и кишечного содержимого, движение же против естественного тока называют ретроградным. Так, движение пищи изо рта в желудок антероградное, а при рвоте — ретроградное.
Для запоминания направления движения кисти руки при супинации и пронации обычно используют аналогию с фразой "Суп несу, суп пролил".
Обучающемуся предлагают вытянуть руку вперед ладонью вверх (вперед при висящей конечности) и представить, что он на руке держит тарелку супа - "Суп несу" - супинация. Затем он поворачивает руку ладонью вниз (назад при свободно-висящей конечности) - "суп пролил" - пронация.
Читайте также:


