Другие уточненные дегенеративные болезни базальных ганглиев
Рубрика МКБ-10: G23.8
Содержание
- 1 Определение и общие сведения
- 2 Этиология и патогенез
- 3 Клинические проявления
- 4 Другие уточненные дегенеративные болезни базальных ганглиев: Диагностика
- 5 Дифференциальный диагноз
- 6 Другие уточненные дегенеративные болезни базальных ганглиев: Лечение
- 7 Профилактика
- 8 Прочее
- 9 Источники (ссылки)
- 10 Дополнительная литература (рекомендуемая)
- 11 Действующие вещества
Двусторонний стриопаллидодентатный кальциноз
Синонимы: феррокальциноз сосудов головного мозга, идиопатический кальциноз базальных ганглиев.
Идиопатический кальциноз базальных ганглиев, его также ошибочно называют болезнью Фара, характеризуется накоплением отложений кальция в различных областях мозга, особенно в базальных ганглиях и зубчатом ядре, часто ассоциируется с нейродегенерацией.
Распространенность неизвестна, менее 200 случаев заболевания были зарегистрированы на сегодняшний день. Чаще встречается у мужчин (соотношение мужчин и женщин 2: 1).
Патология носит семейный или спорадический характеро. Известно более 30 семей с наследственной формой патологии, которая наследуется аутосомно-доминантно.
Идиопатический кальциноз базальных ганглиев является генетически гетерогенной патологией. С возникновением заболевания связывают локусы генов IBGC1 (14q11.2–21.3.), IBGC2 (2q37), IBGC3 (8p21.1-q11.13) и IBGC4 (5q32). Мутация гена SLC20A2 (локус IBGC3) была обнаружена у 218 пациентов из 29 семей. Еще один локус был идентифицирован в 2013 году и связан с геном PDGFRB, кодирующем тромбоцитарный бета фактор роста (PDGFB).
Идиопатический кальциноз базальных ганглиев может протекать бессимптомно. Симптоматические формы, как правило, манифестируют на четвертом десятилетии жизни, хотя кальцификации могут быть найдены во втором десятилетии. У пациентов наблюдаются двигательные расстройства, в том числе паркинсонизм, хорея, тремор, дистония, атетоз, орофациальная дискинезия и атаксия. Кроме того пациенты демонстрируют психоневрологические расстройства - затруднение концентрации внимание, нарушения памяти и/или изменения личности и поведения, а также признаки деменции. Часто первыми симптомами заболевания являются моторная неуклюжесть, утомляемость, неустойчивая походка, медленная или невнятная речь, дисфагия, непроизвольные движения или судороги. Может возникнуть недержание мочи .
Диагноз основывается на данных КТ или МРТ, демонстрирующих двусторонние, почти симметричные кальцификации одной или нескольких из следующих областей: базальных ганглиев, зубчатых ядер, таламуса и коры головного мозга. Электроэнцефалограмма, исследование нервной проводимости, зрительные вызванные потенциалы и слуховые вызванные потенциалы, как правило, нормальные или с незначительными отклонениями.
Дифференциальный диагноз включает гипопаратиреоз и псевдогипопаратиреодизм, синдром Кенни-Каффи 1-го типа, нейродегенерации с накоплением железа, синдром Коккейна и синдром Айкарди-Гутьерреса.
Специфического лечения на сегодняшний день нет. Лечение основано на купировании симптомов тревоги, депрессии, обсессивно-компульсивное поведения и дистонии.
Обызвествление базальных ядер и зубчатого ядра может сопутствовать некоторым другим состояниям (см. табл. 15.7), нередко оно выявляется у пожилых и может быть одной из причин легких двигательных нарушений, часто встречающихся в этой возрастной группе. При выраженном обызвествлении бывают тяжелые прогрессирующие двигательные расстройства в виде паркинсонизма или хореоатетоза.
В случае гипокальциемии (при послеоперационном или идиопатическом гипопаратиреозе либо при псевдогипопаратиреозе) прогрессирование двигательных расстройств можно остановить, если нормализовать концентрацию кальция в крови с помощью витамина D (50 000—100 000 МЕ/сут) и препаратов кальция. Для предупреждения передозировки витамина D необходимо регулярное биохимическое исследование крови. Регресс двигательных нарушений наблюдается редко, за исключением, возможно, случаев идиопатического гипопаратиреоза. Реже обызвествление возникает при гиперпаратиреозе и псевдопсевдогипопаратиреозе (нормокальциемическом псевдогипопаратиреозе).
Болезнь Паркинсона представляет собой нейродегенеративное заболевание. Касается пожилых людей – около 2/3 больных старше 65 лет, хотя бывают также случаи заболевания до 50 лет. Эта болезнь, медленно и коварно прогрессирующая, неизбежно приводит к постепенному уменьшению физических возможностей, а также интеллектуальных способностей.
Из-за общего старения населения мира, болезнь Паркинсона из года в год становится все более серьезной проблемой, тем более, что современная медицина не знает эффективного лекарства.
Причины болезни Паркинсона
В основе этого заболевания лежит дегенеративный процесс ограниченной группы нейронов (нервных клеток), расположенных среднем мозге, так называемые базальные ганглии, которые играют важную роль в контроле двигательной функции.
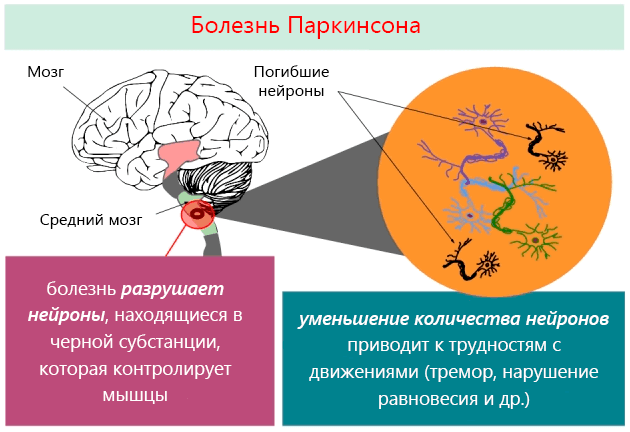
Один из этих ядер, называемое черной субстанцией, вырабатывает и выделяет очень важное вещество – допамин, который играет ключевую роль в контроле процессов движения. При болезни Паркинсона количество клеток черной субстанции снижается, что проявляется прогрессирующим снижением концентрации допамина в базальных ганглиях, что, в свою очередь, ведет к развитию болезни.
Из-за очень больших компенсаторных способностей мозга, симптомы болезни Паркинсона появляются только тогда, когда умрет около 80% клеток. Несмотря на то, что болезнь Паркинсона известна уже много лет, до сих пор не известно, что является причиной, ведущей к дегенерации клеток черной субстанции.
Иногда паркинсонизм может быть связан с использованием препаратов из группы нейролептиков. Это называется медикаментозный паркинсонизм.
Симптомы болезни Паркинсона
Центральная нервная система пациентов с паркинсонизмом нестабильна и её состояние ухудшается с течением времени. Болезнь Паркинсона обычно поражает людей в возрасте старше 60 лет.
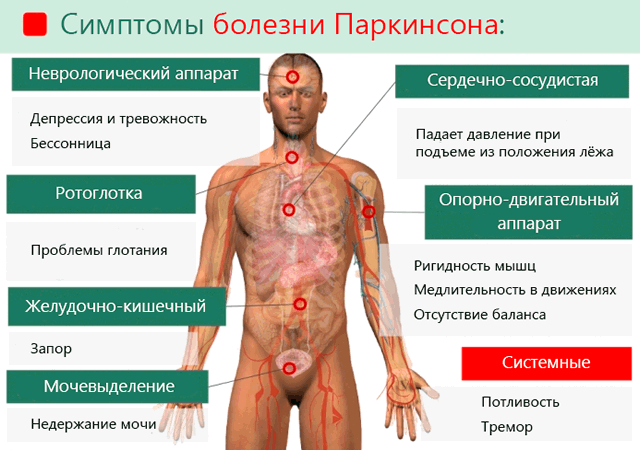
У каждого больного паркинсонизм проявляется немного по-разному. Темпы развития заболевания также индивидуальны. Симптомы болезни делятся на две группы: основные и вторичные.
Жесткие мышцы – это еще один симптом болезни Паркинсона. Часто возникает боль в мышцах, особенно при движении. Жесткое лицо из-за исчезновения мимики, невнятная речь, мелкий и неразборчивый почерк, трудности при глотании.
Болезнь Паркинсона, в целом, затрудняет перемещение, в том числе ходьбу, поэтому трудно начать идти. Часто человек, страдающий от паркинсонизма, останавливается во время движения из-за отказа мышц выполнять команды.
К вторичным симптомам паркинсонизма можно отнести частые запоры связанные с отсутствием контроля над кишечником и мочевым пузырем. Больные испытывают также проблемы с глотанием пищи и слюны.
Нарушается восприятие мира, что приводит к развитию тревоги и депрессии. Ограничивается также моторика, что проявляется шептанием при разговоре, сложностями с письмом и замедленной реакцией на заданный вопрос.
Болезнь Паркинсона вызывает чрезмерное слюноотделение и потоотделение, а также сухость кожи на лице и голове.
Болезнь развивается медленно, вызывая все больше и больше отклонений. Больные умирают, как правило, из-за осложнений, вызванных неподвижностью, таких, как воспаление легких или легочной артерии.
Лечение болезни Паркинсона
Не существует действенного лечения этой болезни. Однако, современная медицина предлагает лекарственные средства, которые позволяют отсрочить на несколько лет появление ярко выраженных симптомов заболевания, увеличивают продолжительность жизни больных почти на время жизни населения в целом и значительно улучшает качество жизни пациента.
К ним относятся:
- Леводопа – препарат, являющийся предшественника допамина;
- Агонисты дофамина (например, бромокриптин, прамипексол) – лекарства, которые имитируют действие допамина;
- Селегилин – препарат, блокирующий моноаминоксидазу типа-B – фермент, который разрушает дофамин.
Для симптоматического лечения важны такие элементы поведения, как:
- диета: должна быть подобрана индивидуально, чтобы не допустить изменения массы тела, содержать правильные пропорции жидкости и клетчатки; кроме того, пациенты, принимающие леводопа должны принимать меньшее количество белка;
- правильный режим жизни;
- упражнения, препятствующие развитию дегенеративных изменений и болевых синдромов;
- интенсивное лечение сопутствующих расстройств, таких, как запор или депрессия.
Пациентов, которые не реагируют на стандартные лекарства, особенно в случае сильного тремора, можно попытаться вылечить, используя один из новых хирургических методов:
- таламотомия – процедура, при которой хирург уничтожает небольшую область структуры мозга, называемой таламус, что приводит к снижению дрожи у 80-90% больных;
- пересадка стволовых клеток – экспериментальная техника, вызывающая много споров, хотя некоторое количество пациентов демонстрирует значительное улучшение, а у некоторых из улучшения настолько велики, что они могут играть в теннис, кататься на лыжах и управлять автомобилем.
Церебральный паркинсонизм также лечат с помощью лекарственных препаратов из группы холинолитиков, которые уменьшают количество ацетилхолина, а точнее, выравнивают зависимость уровня адреналин – ацетилхолина.
Исключена: полисистемная дегенерация (G90.3) G23.0 Болезнь Галлервордена-Шпатца Пигментная паллидарная дегенерация G23.1 Прогрессирующая надъядерная офтальмоплегия [Стила-Ричардсона-Ольшевского] G23.2 Стриатонигральная дегенерация G23.8 Другие уточненные дегенеративные болезни базальных ганглиев Обызвествление базальных ганглиев G23.9 Дегенеративная болезнь базальных ганглиев неуточненная
Опубликовать приглашение в социальной сети
Ваше приглашение отправлено.
- Все темы
- Кафедральная
- Ординаторская
- Курилка
- Экспресс-вопрос
- Медицинский юмор
- Все публикации
- Новости
- Статьи
- Анонсы
- Все видео
- Анатомия
- Конференции
- Новости медицины
- Обучение
- Операции
- События
- Обзор раздела
- Стандарты медицинской помощи
- Документы Минздрава
- Национальные руководства
- Документы ВОЗ
- Guidelines
- Все документы
- Обзор раздела
- Справочник болезней
- МКБ-10
- Лекарства и аналоги
- Взаимодействие лекарств
- Анатомический атлас
- Медицинский справочник
- Латинский справочник
- Конвертер МНН
- Главная
- Сайт пациентов
- Пользовательское соглашение
- Написать в редакцию
По вопросам планирования и организации рекламных компаний обращайтесь в агентство Strongbrand
1. Общие положения
1.2. Пользователь принимает и обязуется соблюдать все условия настоящего Соглашения.
2. Порядок пользования сайтом
2.1. Для начала пользования порталом Пользователю необходимо пройти процедуру регистрации.
2.3. Полный доступ к порталу имеют только Пользователи, имеющие высшее медицинское образование, подтвержденное документально.
2.4. После регистрации Пользователю предоставляется право размещать материалы с учетом ограничений, установленных п.п. 3 и 5 настоящего Соглашения.
3. Права и обязанности Сторон
3.1. Права и обязанности Пользователя
3.1.1. Пользователь имеет право размещать материалы в различных разделах портала в соответствии с действующим законодательством РФ и настоящим Соглашением.
3.1.2. Все материалы, размещаемые Пользователем, должны соответствовать медицинской и околомедицинской тематике. Администрация портала оставляет за собой право редактировать и/или удалять несоответствующие материалы без предварительного уведомления Пользователя.
3.1.3. Пользователь имеет право размещать материалы, созданные самим Пользователем.
3.1.6. Допускается цитирование сторонних источников. Цитата должна быть заключена в кавычки и иметь ссылку на источник информации.
3.1.7. Пользователь обязан указывать достоверную информацию о себе.
3.1.8. Пользователь обязан подтвердить свой медицинский статус после регистрации.
3.1.10. Запрещается размещение плагиата. Плагиатом считается присвоение себе авторства чужого материала или умышленное сокрытие информации о подлинном авторстве того или иного текста, размещенного на портале.
3.1.11. Не допускается перепечатка материалов, размещенных на портале, на сторонних сайтах.
3.1.12. Запрещается размещение и распространение Пользователем спама и рекламных публикаций, не согласованных с Администрацией портала.
3.2. Права и обязанности Администрации
3.2.1. Администрация определяет тематику, информационное наполнение портала и сервисы, предоставляемые Пользователям.
3.2.2. Администрация обязана обеспечить соблюдение данного Соглашения.
3.2.3. Принимать необходимые организационные и технические меры для защиты персональных данных Пользователя от несанкционированного и неправомерного или случайного доступа к ним, уничтожения, изменения, блокирования, копирования, распространения персональных данных. Соблюдать политику конфиденциальности сайта.
3.2.4. В случае предоставления персональных данных Пользователя в соответствии с требованиями законодательства РФ и правилами пользования сайтом, следить за правомерностью их использования.
3.2.5. Запрашивать у Пользователей отсканированные копии либо фотографии диплома или сертификата специалиста, в случаях, когда это требуется для подтверждения статуса (примечание: предоставленные файлы являются сугубо конфиденциальной информацией, не передаются в третьи руки и безвозвратно удаляются с сайта сразу же после подтверждения статуса. Администрация самостоятельно определяет необходимость предоставления данной информации и не сообщает о причинах принятого решения).
3.2.6. Администрация обязана рассматривать все жалобы и предложения Пользователей и прикладывать максимальные усилия для разрешения конфликтных ситуаций, возникающих между Пользователями в процессе общения на портале врачей.
3.2.8. Администрация вправе редактировать или удалять материалы, размещенные Пользователем.
3.2.9. Администрация может материально поощрять Пользователей, активно участвующих в наполнении портала материалами.
3.2.10. Администрация вправе ограничить или прекратить работу Портала врачей по своему усмотрению и без какого-либо предварительного уведомления.
4. Политика конфиденциальности
4.1. Администрация сайта обеспечивает сохранность конфиденциальной информации, полученной от Пользователей, включая персональную информацию, в соответствии с требованиями законодательства РФ.
4.2. На сайте осуществляется сбор, хранение, обработка, использование и распространение информации в целях, определенных настоящими Правилами и лицензионным договором о предоставлении права использования сайта.
4.3. На сайте собирается и используется персональная информация (имя, фамилия, адрес электронной почты, данные об образовании и профессиональном статусе, контактные данные), которую Пользователи добровольно сообщают Администрации сайта о себе.
4.4. Вся полученная персональная информация рассматривается как информация, полученная в связи с заключением с Пользователем гражданско-правового договора с Администрацией сайта – лицензионного договора на предоставление права использования сайта.
4.5. Использование Администрацией сайта персональной информации осуществляется только в связи с согласием Пользователей на использование такой информацией, данным при регистрации Пользователя и присоединении к лицензионному договору на предоставление права использования сайта.
4.6. Для защиты конфиденциальной информации Администрация сайта принимает все необходимые организационно-технические меры.
5. Авторские права
5.3. Во всем остальном авторские права Пользователей и Администрации сайта определяются и регулируются законодательством РФ.
Плагиат не допускается и будет удаляться. Плагиатом считается присвоение себе авторства чужого материала или умышленное сокрытие информации о подлинном авторстве того или иного текста, размещенного на портале. Также не допускается перепечатка текстов больше чем 300 символов и изображений с других сайтов или печатных источников.
Во всех разделах сайта запрещаются:
- рекламные публикации без согласования с Администрацией сайта.
- публикации, нарушающие законодательство Российской Федерации.
- оскорбительные высказывания и употребление нецензурной лексики.
- навязчивые способы привлечения внимания к своей публикации, в том числе использование написания заголовков заглавными буквами, несколько знаков препинания, нестандартный шрифт и т.п.
7. Заключительные положения
7.1. Настоящие Правила регулируются в соответствии с законодательством Российской Федерации.
7.2. В случае возникновения любых споров или разногласий, связанных с исполнением настоящих Правил, Пользователь и Администрация приложат все усилия для их разрешения путем проведения переговоров между ними. В случае, если споры не будут разрешены путем переговоров, споры подлежат разрешению в порядке, установленном действующим законодательством Российской Федерации.
7.3. Настоящие Правила вступают в силу для Пользователя с момента регистрации на портале врачей и действуют в течении неопределенного срока.
К экстрапирамидной системе анатомически относятся те проводящие пути и центры, которые не принадлежат к кортико-спинальной или кортикобульбарной системе, но оказывают свое влияние на характер движений. Они представляют собой системы волокон:
• проводящие импульсы от прецентральных, а также височных и теменных областей головного мозга к мосту и мозжечку (кортико-мосто-мозжечковый путь), а также
• проводящие импульсы от коры головного мозга к базальным ганглиям (полосатое тело, хвостатое ядро и скорлупа, красное ядро, черная субстанция и ретикулярная формация в стволе мозга) и, наконец,
• пути, которые идут от нейронов вышеназванных ядерных областей через промежуточные нейроны в спинной мозг (тектоспинальный, вестибулоспинальный и ретикулоспинальный пути);
• не всегда в анатомическом, но в функциональном смысле к экстрапирамидной системе относится также ряд пучков волокон, связывающих базальные ганглии друг с другом и с корой мозга, которые вместе с таламусом и мозжечком являются частью комплексной системы регуляции.
Эта система выполняет ряд важных функций в осуществлении движений:
• она участвует в регуляции мышечного тонуса;
• она регулирует автоматизм и оптимальную координацию многих движений;
• она обеспечивает гармоничное и экономичное выполнение движения, оптимальную последовательность его отдельных компонентов. В этом основную роль играют два вещества-нейротрансмиттера, которые действуют в разных отделах системы: дофамин и ацетилхолин.
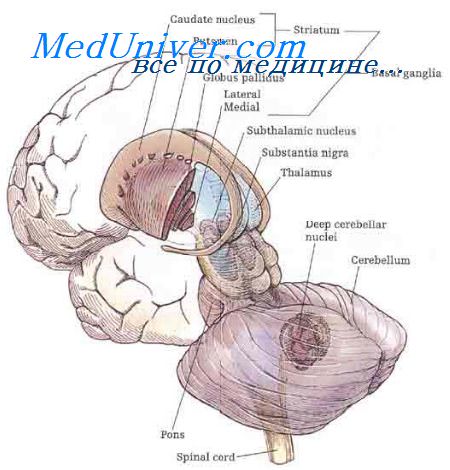
Для синдромов поражения базальных ганглиев и экстрапирамидных синдромов в целом характерны следующие признаки:
• Нейроны бледного шара и черной субстанции понижают мышечный тонус, а при поражении этих структур наблюдается его повышение в виде ригидности. Нарушение функции хвостатого ядра, скорлупы или субталамического ядра Льюиса (а также мозжечка) вызывает понижение тонуса.
• Двигательные нарушения могут носить различный характер:
- гипокинезия и расстройство первичных двигательных автоматизмов с уменьшением содружественных движений наблюдаются при уменьшении активирующего влияния бледного шара или черной субстанции на двигательную активность (гипокинетико-гипертонический синдром); - непроизвольные движения различной степени выраженности, обычно в сочетании с мышечной гипотонией, развиваются при нарушении функции неостриатума (скорлупы и хвостатого ядра). При рано развившихся нарушениях (в пре- и раннем постнатальном периоде) преобладает атетоз, при более поздних — хореоатетоидные движения.
Баллизм наблюдается при наличии очага в субтаталамическом ядре и наружных отделах бледного шара. Дистонические синдромы и торсионная дистония развиваются прежде всего при нарушении функции скорлупы или связей между центральными ядрами таламуса и скорлупой. Психические нарушения могут (в зависимости от этиологии заболевания) сопровождать некоторые синдромы поражения базальных ганглиев: дисфория, депрессия, навязчивые состояния и навязчивые мысли при синдроме паркинсонизма, раздражительность и эмоциональная лабильность при малой хорее, деменция при хорее Гентингтона.
Среди многообразных этиологических факторов следует упомянуть:
• дегенеративные заболевания (например, болезнь Паркинсона), часть из которых представляет собой наследственные болезни (например, хорея Гентингтона) в качестве наиболее частой причины;
• нарушения обмена веществ, как. например, гепатолентикулярная дегенерация (болезнь Вильсона);
• генетически обусловленные дефекты ферментов, например системная дегенерация при оливопонтоцеребеллярной атрофии с синдромом паркинсонизма в рамках недостаточности глутаматдегидрогеназы;
• эндокринные расстройства, например обратимый синдром паркинсонизма при гипопаратиреозе;
• воспалительные заболевания, например ревматическая малая хорея (хорея Сиденхема);
• токсическое воздействие, например синдром паркинсонизма при отравлении марганцем или приеме производных хлорпромазина;
• аноксическое (сосудистое) повреждение, например торсионная дистония после родовой травмы;
• иногда наблюдаются опухоли или другие объемные процессы с локализацией в области субталамического ядра Льюиса, которые могут быть причиной гемибаллизма.
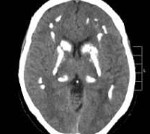
Болезнь Фара — идиопатическая симметричная кальцификация церебральных структур: подкорковых ганглиев, коры полушарий, мозжечка. Может протекать бессимптомно, клинически проявляется экстрапирамидными расстройствами (гиперкинезами, паркинсонизмом), мозжечковыми нарушениями, интеллектуальным снижением. Диагностируется по данным церебральной КТ при исключении вторичного характера кальцинированных очагов по результатам биохимических, ультразвуковых, ПЦР исследований. Лечение симптоматическое с применением средств, улучшающих тканевый обмен, цитопротекторов, препаратов леводопы, антиконвульсантов.
МКБ-10
- Причины болезни Фара
- Патогенез
- Классификация
- Симптомы болезни Фара
- Диагностика
- Лечение болезни Фара
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Болезнь Фара включает случаи первичного идиопатического отложения кальция в мозговых структурах, вторичные формы церебрального кальциноза в рамках данной патологии не рассматриваются. Первые подробные описания заболевания сделаны в 1930 году немецким невропатологом К.Т. Фаром. Болезнь Фара является редкой нозологией, распространённость составляет менее 1 случая на 1 млн. населения. Гендерные различия в заболеваемости выражаются соотношением мужчин и женщин 2:1. Патология проявляется в любом возрастном периоде, чаще в 30-60 лет. Прижизненно выявляется лишь в 1-2% случаев, что объясняется наличием бессимптомных вариантов течения, диагностикой заболевания под видом иных нейродегенеративных процессов (болезни Паркинсона, сенильной хореи).

Причины болезни Фара
Приводящие к возникновению заболевания этиологические факторы точно не установлены. Предполагают генетический характер патологии с локализацией нарушений в четырнадцатой (локус 14q13), второй (локус 2q37) хромосомах, хромосомном участке q21.1-q11.23 восьмой хромосомы. При исследовании семейных случаев выявлена генетическая гетерогенность. Установлены варианты, когда болезнь наследовалась аутосомно-доминантным и Х-сцепленным путём. Описаны спорадические случаи, при которых семейный характер патологии не прослеживается. Известно, что клиническая манифестация происходит, когда общий объём кальцификатов достигает критической величины - 3,9 см³.
Патогенез
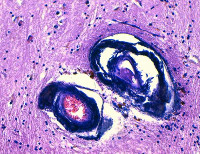
Формирующие болезнь патогенетические механизмы окончательно не определены. Предполагаются генетически детерминированные сдвиги церебрального метаболизма, становящиеся причиной отложения в мозговых тканях избытков кальция. Выраженная кальцификация подкорковых образований становится причиной дезорганизации лобно-субкортикальной системы, регулирующей произвольные движения и обеспечивающей когнитивные функции (память, мышление, внимание).
Морфологически кальцификаты обнаруживаются симметрично в различных структурах: коре мозга, белом веществе, подкорковых ганглиях, внутренней капсуле, мозжечке, стенках мелких артерий, реже вен. Характерно наличие периваскулярных мелких кальциевых конгломератов. Наиболее массивная кальцификация выявляется в подкорковых отделах. Микроскопически кальцификаты отличаются типичной структурой, представленной нитями толщиной 140-400 мкм. Они зачастую содержат минеральные комплексы с включениями железа, меди, алюминия, фосфора, свинца, цинка, кобальта.
Классификация
В практической неврологии болезнь Фара подразделяется на две клинические формы, отличающиеся возрастом манифестации, типом преобладающей симптоматики:
- Ювенильная форма — дебют заболевания происходит в детском или подростковом периоде. Характерны экстрапирамидные нарушения в виде атетоза, хореи, мышечной дистонии. Патология может сопровождаться олигофренией. По мере взросления отмечается смена гиперкинезов паркинсонической симптоматикой.
- Сенильная форма — манифестирует в пожилом и среднем возрасте. Клиническая картина характеризуется доминированием симптомов паркинсонизма в сочетании с когнитивными расстройствами. Типична прогрессирующая деменция.
Симптомы болезни Фара
В типичных случаях болезнь дебютирует появлением утомляемости, неуклюжести движений, шаткости ходьбы, изменений речи, непроизвольных двигательных актов или ночных мышечных спазмов. Основу клинических проявлений составляют экстрапирамидные нарушения. В молодом возрасте это различные гиперкинезы: атетоз — непроизвольные червеобразные движения в пальцах кистей, хореоатетоз — сочетание атетоза с быстрыми насильственными движениями в конечностях, торсионная дистония — тонические мышечные спазмы, придающие телу неестественные позы. У взрослых наблюдается вторичный паркинсонизм: амимия лица, брадикинезия, замедленные скованные движения, шаркающая походка, постуральный тремор.
Симптоматика паркинсонизма зачастую сочетается с мозжечковой атаксией (дискоординация, несоразмерность движений, нистагм), пирамидной недостаточностью (слабость в конечностях, повышенные сухожильные рефлексы, патологические стопные знаки). Возможна дизартрия, дисфагия, недержание мочи. Эпилептические пароксизмы более характерны для ювенильной формы заболевания, могут отмечаться у взрослых.
Сопровождающие болезнь Фара когнитивные нарушения характеризуются снижением памяти на текущие и прошлые события, замедленным мышлением, неустойчивым вниманием, угасанием способности к аналитической и синтетической интеллектуальной деятельности. Прогрессирование расстройств когнитивной сферы у детей приводит к олигофрении, во взрослом возрасте — к развитию корково-подкорковой деменции с элементами агнозии, апраксии, алексии. Однако часть больных ювенильной формой остаются интеллектуально сохранными.
Диагностика
Основным диагностическим методом, позволяющим неврологу достоверно установить наличие очагов кальциноза в мозговых тканях, является КТ головного мозга. Интенсивность очагов на томограммах отражает уровень концентрации кальция. МРТ головного мозга значительно хуже визуализирует кальцификаты, но позволяет оценить сопутствующие дегенеративные процессы. С целью подтверждения идиопатического характера патологии проводится целый ряд дополнительных обследований:
- Биохимический анализ крови. Производится определение электролитов крови: кальция, фосфора, железа, натрия. Отсутствие существенных отклонений позволяет исключить общие обменные нарушения в организме, приводящие к отложению кальция.
- Определение уровня паратгормона . Нормальные показатели концентрации гормона в крови исключают наличие гипопаратиреоза, псевдогипопаратиреоза, как наиболее распространённых причин кальцификации.
- УЗИ щитовиднойи паращитовидных желёз. У пациентов с болезнью Фара эхоскопическая картина остается в пределах нормы, что исключает связанные с поражением этих желёз гормонально-обменные нарушения.
- ТКДГ церебральных сосудов. Необходима для оценки мозговой гемодинамики, выявления хронической церебральной ишемии как первопричины дегенеративных изменений, сопровождающихся кальцификацией.
- ПЦР-исследования. Направлены на выявление токсоплазмы, цитомегаловируса и других инфекционных агентов, способных вызывать воспалительные изменения мозговых тканей с образованием кальцификатов.
Диагноз болезнь Фара правомочен после исключения вторичного характера церебральной кальцификации, наблюдающейся при эндокринных (гипопаратиреоз, псевдогипопаратиреоз, гипотиреоз), сосудистых (атеросклероз, амилоидоз сосудов), инфекционных (краснуха, цистицеркоз, токсоплазмоз, цитомегалия) заболеваниях. Дифференциальная диагностика проводится также с болезнью Галлервордена-Шпатца, туберозным склерозом.
Лечение болезни Фара
Поскольку патогенез заболевания остаётся неясным, терапия имеет преимущественно симптоматический характер. С целью улучшения обменных процессов применяются стимуляторы тканевого метаболизма (ацетилкарнитин, глютаминовая кислота, комплекс L-цитруллин+малат, никотинамид), цитопротекторы (рибофлавин, янтарная кислота, мельдоний). При симптомах паркинсонизма предпочтительно назначение фармпрепаратов леводопы, при гиперкинезах — холинолитиков, бензодиазепинов. Наличие эпилептических приступов служит показанием к лечению современными антиконвульсантами (леветирацетамом). В комплексной терапии применяется лечебная физкультура, водолечение, когнитивные тренинги.
Прогноз и профилактика
Клинически проявленная болезнь Фара рассматривается как хроническое нейродегенеративное заболевание. Прогноз выздоровления неблагоприятный, однако, при должном уровне поддерживающей симптоматической терапии состояние пациентов длительное время остаётся удовлетворительным. Субклинический вариант не сказывается на здоровье и когнитивных способностях больного, может быть случайной находкой при проведении компьютерной томографии. Специфические меры, позволяющие предупредить развитие болезни, не разработаны.
Читайте также:


