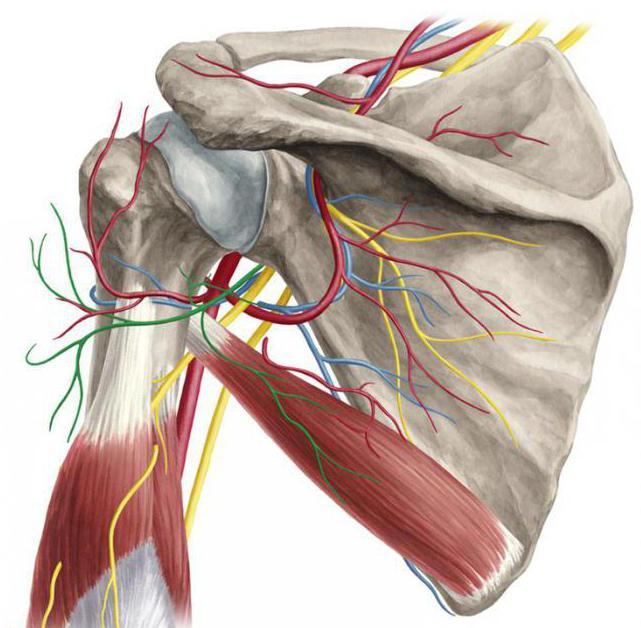
Где находится подкрыльцовый нерв
Подмышечный нерв и лучевой являются составляющими заднего ствола плечевого сплетения. Под плечевой сустав проходит нерв, дающий ветвь, которая иннервирует малую круглую мышцу, осуществляющую ротацию руки кнаружи. Далее подкрыльцовый нерв проходит позади латеральной плечевой кости перед тем как разделиться на заднюю и переднюю ветви, снабжающие часть дельтовидной мышцы. К задней ветви относится кожный нерв, который иннервирует кожу над латеральной поверхностью дельтовидной мышцы. Рассмотрим более подробно подмышечный нерв. Анатомия его уникальна.
Повреждение нерва
Чаще всего повреждение подмышечного нерва происходит при переломе плечевой кости или дислокации плеча. В некоторых случаях поражается во время идиопатической плексопатии плечевого сплетения только подкрыльцовый нерв. Чем грозит повреждение подмышечного нерва? Разберемся в данной статье.
Основное клиническое проявление компрессии подкрыльцового нерва – это нарушение функции отведения плеча из-за слабости дельтовидной мышцы. Отводить руку начинает надкостная мышца, а потому пациент может сохранить ограниченную способность отводить руку. И хотя может быть слаба малая круглая мышца, это не всегда заметно на клиническом обследовании в результате нормального функционирования подкостной мышцы.
Диагноз можно подтвердить, только выявив слабость дельтовидной мышцы и патологические показатели ЭМГ, которые относятся к малой круглой и дельтовидной мышцам. СПНВ подкрыльцового нерва при осуществлении поверхностных записей с мышцы (дельтовидной) служит средством выявления задержки потенциала или сниженной амплитуды МПД подкрыльцового нерва.
Невропатия верхней конечности – достаточно часто встречающееся заболевание в работе врача-невролога. Поврежден может быть как один подмышечный нерв, так и несколько нервов сразу, в связи с чем будет отличаться и клиническая картина болезни. Вне зависимости от причин, вызвавших заболевание, больной начинает ощущать боли, потерю чувствительности, чувство дискомфорта и другие характерные симптомы.
Причины
Зачастую, пациенты, столкнувшиеся с невропатией верхних конечностей, считают, что их проблемы связаны с недостатком сна и усталостью, восстановить которые можно при помощи соответствующего отдыха. Множество причин может привести к полинейропатии рук. К наиболее распространенным отнесены:
- Опухолевые заболевания - причем опухоли не обязательно располагаются в области плеча и подмышечной впадины. Локализация может быть любой.
- Операции, перенесенные ранее (на месте хирургического вмешательства кровь со временем перестает циркулировать нормально, а это, в свою очередь, способствует атрофии мышц и образованию отека, в том числе сдавливанию нервных пучков, что и приводит к нейропатии).
- Долгое использование лекарственных средств с содержанием хлорохина и фенитоина - данные вещества действуют негативно на нервные волокна.
- Травмы конечностей с последующим развитием отека, сдавливающего нерв - как следствие, возникает нейропатия.
- Разные перенесенные инфекции, например, туберкулез, грипп, дифтерия, ВИЧ, герпес, малярия и прочие.
- Регулярное переохлаждение - организму очень вредно снижение температур и длительное нахождение в этом состоянии.
- Недостаток определенных групп витаминов в организме, зачастую витамина В.
- Облучение - воздействует на организм крайне негативно.
- Интоксикации организма.
- Чрезмерные и сильные физические нагрузки на мышцы.
- Эндокринные заболевания, сахарный диабет в том числе.
Как именно проявляет себя поврежденный подмышечный нерв?
Симптомы
Симптоматика может быть разделена на сопутствующую и основную. При проявлении основных симптомов, человек ощущает жгучие болевые ощущения, преследующие его на протяжении всего дня, а также чувство онемения пальцев, руки в целом и кисти. При сопутствующей симптоматике проявляется:
- затруднения при движении руками;
- отечность;
- нарушения координации движений;
- непроизвольные сокращения мышц, судороги, спазмы;
- снижение температурной чувствительности;
- неприятные ощущения мурашек.
Поврежденный подмышечный нерв: диагностика
Чтобы подобрать подходящий метод лечения, очень важно провести полноценный осмотр пациента, сделать тесты, взять специальные пробы, оценить рефлексы и силу мышц. К инструментальным методам диагностики относятся: магнитная томография, электронейромиография.
Эти методы позволяют обнаруживать повреждения нервов, выявить причину и степень нарушений проводимости. В случае необходимости, специалист может направить пациента на проведение дополнительных анализов для исключения другой патологии. И лишь после получения результатов можно поставить диагноз. Очень информативна топография подмышечного нерва.
Невропатия
Невропатия подкрыльцового нерва сопровождается ограничением (невозможностью) отведения плеча, его движения назад и вперед, нарушением чувствительности зоны иннервации, атрофией дельтовидной мышцы. Компрессия четырехстороннего отверстия – туннельный синдром подкрыльцового нерва (трехглавая, большая и малая круглые мышцы, плечевая кость). Боль локализована в плечевой области и усиливается при ротации и отведении плеча. Дифференциацию стоит проводить от дискогенного шейного радикулита и плечелопаточного периартроза.
Неврит
Неврит – заболевание периферического нерва (лицевого, межреберного, затылочного, нервов конечностей), имеющее воспалительный характер и проявляющееся болями по ходу нерва, мышечной слабостью иннервируемой области, нарушением чувствительности. При поражении нескольких нервов болезнь называют полиневритом. Проекция подмышечного нерва здесь играет важную роль.
Функции нерва, область иннервации и степень поражения определяют клиническую картину неврита. В большинстве случаев периферические нервы состоят из различного типа нервных волокон: вегетативных, чувствительных, двигательных. Для любого вида неврита характерны симптомы, вызванные поражением каждого типа волокон:
- трофические и вегетативные нарушения вызывают появление трофических язв, отечность, ломкость ногтей, синюшность кожи, сухость и истончение кожи, депигментацию и местное выпадение волос, потливость и прочее;
- расстройства чувствительности вызывают выпадение или снижение чувствительности зоны иннервации, парестезии (ощущение мурашек, покалывания), онемение;
- нарушение активности движений вызывает выпадение или снижение сухожильных рефлексов, парез (частичное) или паралич (полное) снижение силы иннервируемых мышц, атрофию.
Первые признаки
В основном первыми признаками поражения нерва является онемение и боль. Клиническая картина некоторых видов невритов демонстрирует специфические проявления, которые связаны с областью, которую подмышечный нерв иннервирует.
Неврит подмышечного нерва выражается в невозможности поднятия руки в сторону, повышении подвижности плечевого сустава, сниженной чувствительностью верхней трети плеча, атрофии дельтовидной мышцы.
Изолированно подкрыльцовый нерв поражается при ранении плечевого сплетения или вывихе головки плеча. Это ведет к выпадению поднятия руки до горизонтального уровня.
На небольшой полосе кожи по задненаружной поверхности верхней части плеча нарушается чувствительность. В некоторых случаях происходит травмирование бокового кожного нерва предплечья и нарушения при этом чувствительности на наружно-тыльной, лучевой стороне предплечья. Все это нервы подмышечной области.
Чтобы быстро сориентироваться в поражении нервов верхних конечностей, в особенности локтевого, срединного и лучевого, вполне достаточно будет исследовать у пациента некоторое типичные движения пальцев, кисти и предплечья. Но для начала стоит убедиться в отсутствии препятствий механического характера к движению из-за развития анкилозов или контрактур. Когда пациент будет выполнять необходимые движения, специалисту будет нужно убедиться в сохранности силы и объема этих движений.
Группы мышц
Следующая группа мышц входит в двигательную иннервацию подкрыльцового (подмышечного) нерва:
Дельтовидная мышца С5-С6:
- Во время сокращения задней части поднятое плечо тянет назад.
- Во время сокращения средней части плечо отводится до горизонтальной плоскости.
- Во время сокращения передней части поднятую вверх конечность тянет вперед.
Малая круглая мышца С4-С5, способствующая вращению плеча кнаружи.
Чтобы определить силу дельтовидной мышцы, можно провести следующий тест: сидя или стоя пациент поднимает руку до горизонтального уровня, а врач в это время оказывает сопротивление данному движению, пальпируя сокращенную мышцу.
При поражении подмышечного нерва происходит следующее:
- Нарушается чувствительность на поверхности плеча (верхненаружной).
- Паралич подмышечного нерва, атрофия дельтовидной мышцы.

Симптом ласточкиного хвоста заключается в том, что разгибание больной руки гораздо меньше, чем здоровой. И если посмотреть на пациента со стороны, то создается впечатление расщепленного ласточкиного хвоста и отставания в разгибании плеча.
Плечевое сплетение , plexus brachialis, образуется из брюшных ветвей V, VI, VII и VIII шейных, I грудного и непостоянно из IV шейного и II грудного спинномозговых нервов (рис. 220). Чаще сплетение формируется за счет CV-DI, реже - CIV-DI (краниальное смещение) или CV-DII (каудальное смещение). Проецируется сплетение по линии, идущей от середины заднего края m. sternocleidomastoideus через середину ключицы.

Рис. 220. Плечевое сплетение
Каждая брюшная ветвь, участвующая в образовании плечевого сплетения, соединяется с симпатическим стволом (средний и нижний шейные) узлы) посредством серых соединительных ветвей, rami communicantes grisei, через которые в нервы сплетения идут постганглионарные нервные волокна симпатической части автономной нервной системы. Различают надключичную, pars supraclaviculars, и подключичную, pars infraclavicularis, части сплетения. Первая располагается в пределах бокового треугольника шеи, вторая - в подкрыльцовой ямке.
Надключичная часть сплетения слагается из трех стволов, trunci plexus: верхнего, truncus superior (из CIV, CV, CVI), среднего, truncus medius (CVII) и нижнего, truncus inferior (CVIII, DI, DII). Верхний и средний стволы лежат в межлестничной щели выше подключичной артерии, нижний - позади нее. От стволов надключичной части сплетения берут начало короткие ветви плечевого сплетения. Некоторые из них возникают от пучков сплетения. Каждый ствол сплетения разделяется на передние и задние ветви, которые, соединяясь, образуют ниже ключицы три вторичных пучка: боковой, fasciculus lateralis, задний, fasciculus posterior, и внутренний, fasciculus medialis, лежащие соответственно кнаружи, кзади и кнутри от подключичной артерии. Кпереди от артерии, наружного и внутреннего пучков сплетения располагается подключичная вена. Пучки плечевого сплетения в нижней части подкрыльцовой ямки дают начало длинным нервам верхней конечности: боковой пучок - мышечно-кожному и боковому корешку срединного нерва, медиальный - медиальному корешку срединного, локтевому и внутренним кожным нервам плеча и предплечья, задний - лучевому и подкрыльцовому.
Короткие ветви сплетения. 1. Спинной нерв лопатки, n. dorsalis scapulae, возникает от брюшной ветви V шейного нерва до входа ее в состав сплетения и идет кзади. Иннервирует mm. levator scapulae, rhomboidei.
2. Длинный грудной нерв, n. thoracicus longus, формируется в межлестничном промежутке из нервных волокон, идущих от брюшных ветвей V, VI, а иногда VII шейных спинномозговых нервов, и спускается позади плечевого сплетения на поверхность m. serratus anterior, которую и иннервируют.
3. Подключичный нерв, n. subclavius, ответвляется от верхнего ствола сплетения, содержит волокна главным образом Cv и подходит к подключичной мышце по передней лестничной мышце кнаружи от n. phrenicus.
4. Надлопаточный нерв, n. suprascapularis, отходит от верхнего ствола сплетения (CV-CVI), идет кнаружи и через incisura scapulae проникает в надостную ямку. Далее нерв огибает основание акромиального отростка и переходит в подостную ямку. Иннервирует надостную и подостную мышцы и капсулу плечевого сустава.
5. Подлопаточные нервы, nn. subscapulares, возникают из заднего пучка плечевого сплетения (CV-CVIII) и идут обычно в виде трех стволиков к подлопаточной, большой круглой и широчайшей мышцам спины. Ветвь к последней мышце называется грудо-спинным нервом, n. thoracodorsalis.
6. Грудные нервы, медиальный и боковой, nn. pectorales medialis et lateralis, начинаются соответственно от бокового и медиального пучков сплетения и идут кпереди, прободают ключично-грудную фасцию и разветвляются в большой и малой грудных мышцах.
7. Подкрыльцовый нерв, n. axillaris, отходит от заднего пучка сплетения и содержит волокна из CV-CVII. Вместе с a. circumflexa humeri posterior нерв проходит через foramen quadrilaterum в поддельтовидное пространство на заднюю поверхность хирургической шейки плеча, где разветвляется в mm. deltoideus, teres minor, отдает ветви к плечевому суставу, а также наружный кожный нерв плеча, n. cutaneus brachii lateralis, иннервирующий кожу наружной поверхности плеча.

Рис. 221. Длинные ветви плечевого вплетения. 1 - медиальный кожный нерв плеча и медиальный кожный нерв предплечья; 2 - срединный нерв; 3 - плечевая артерия; 4 - локтевой нерв; 5 - двуглавая мышца плеча (дистальный конец); 6 - лучевой нерв; 7 - ветвь лучевого нерва; 8 - плечевая мышца; 9 - мышечно-кожный нерв; 10 - проксимальный конец двуглавой мышцы плеча
Длинные нервы плечевого сплетения (рис. 221 и 222). 1. Мышечно-кожный нерв, n. musculo cutaneus, обычно отходит от бокового пучка сплетения и содержит волокна от CV-CVII. Нерв прободает клюво-плечевую мышцу, выходит на плечо, где располагается между двуглавой, с одной стороны, и клюво-плечевой и плечевой мышцами - с другой, которым отдает мышечные ветви. Достигая локтевой ямки, нерв выходит кнаружи от сухожилия m. biceps brachii в подкожную клетчатку, где получает название бокового кожного нерва предплечья, n. cutaneus antebrachii lateralis, иннервирующего кожу передне-боковой поверхности предплечья.

Рис. 222. Нервы плечевого сплетения в области предплечья и кисти. 1 - срединный нерв; 2 - круглый пронатор (отсечен); 3 - локтевой нерв; 4 - глубокий сгибатель пальцев; 5 - передний межкостный нерв; 6 - тыльная ветвь локтевого нерва; 7 - глубокая ветвь локтевого нерва; 8 - поверхностная ветвь локтевого нерва; 9 - мышцы возвышения большого пальца; 10 - квадратный пронатор; 11 - поверхностная ветвь лучевого нерва; 12 - длинный лучевой разгибатель запястья; 13 - поверхностный сгибатель пальцев (отсечен); 14 - плече-лучевая мышца (отсечена); 15 - глубокая ветвь лучевого нерва; 16 - лучевой нерв
2. Срединный нерв, n. medianus, начинается двумя корешками, медиальным и латеральным, radix medialis et lateralis, от медиального и бокового пучков сплетения и содержит нервные волокна от всех брюшных ветвей, формирующих сплетение (CV-DI). Соединение корешков - "вилка срединного нерва" - обычно происходит в подкрыльцовой ямке, но может быть и ниже. Образующаяся в результате соединения корешков петля охватывает подкрыльцовую артерию.
На плече срединный нерв располагается в общем фасциальном влагалище сосудисто-нервного пучка, находясь в верхней трети плеча спереди и снаружи, а в нижней - спереди и кнутри от плечевой артерии. На плече срединный нерв, как правило, ветвей не дает. Иногда он образует в этой области связи с мышечно-кожным нервом.
В локтевой ямке срединный нерв лежит у внутреннего края сухожилия m. biceps brachii, далее подходит под круглый пронатор и на предплечье лежит между поверхностным и глубоким сгибателями пальцев. В локтевой ямке и на предплечье срединный нерв отдает мышечные ветви к круглому пронатору, поверхностному и глубокому сгибателям пальцев, длинному сгибателю большого пальца и квадратному пронатору, ладонную ветвь, а также передний межкостный нерв, n. interosseus anterior, идущий с одноименной артерией по межкостной перепонке предплечья.
На кисть нерв выходит через canalis carpi и делится на три общих ладонных пальцевых нерва, nn. digitales palmares communes, разделяющихся на собственные ладонные пальцевые нервы, nn. digitales palmares propriae, к коже I, II, III и наружной поверхности IV пальцев. От первого общего пальцевого нерва отходят мышечные ветви к мышцам thenar (за исключением m. adductor pollicis и глубокой головки m. flexor pollicis brevis, иннервируемых ramus profundus n. ulnaris) и к mm. lumbricales I, II.
3. Локтевой нерв, n. ulnaris, является производным медиального пучка плечевого сплетения и содержит в своем составе нервные волокна из CVIII-DI. Из подкрыльцовой ямки, где он лежит кнутри от a. axillaris, локтевой нерв проходит по медиальной поверхности плеча в собственную борозду, sulcus n. ulnaris, на задней поверхности медиального надмыщелка к локтевому суставу, к локтевому сгибателю запястья и глубокому сгибателю запястья на предплечье, где идет книзу между указанной мышцей и глубоким сгибателем пальцев. На предплечье локтевой нерв дает ветви к локтевому суставу, локтевому сгибателю запястья и глубокому сгибателю пальцев, а также ладонную, ramus palmaris, и дорсальную, ramus dorsalis, ветви. У гороховидной косточки нерв ветвится на концевые ветви: поверхностную, ramus superjicialis, разделяющуюся на два общих ладонных пальцевых нерва и далее на три собственных пальцевых нерва к коже медиальной поверхности IV и к V пальцу, и глубокую, ramus profundus, иннервирующую мышцы hypothenar, mm. interossei, lumbricales III и IV, adductor pollicis и глубокую головку m. flexor pollicis brevis.
4. Медиальный кожный нерв плеча, n. cutaneus brachii medialis, отходит от медиального пучка сплетения (из CVIII-DI) и выходит в подкожную клетчатку медиальной поверхности плеча, где и ветвится, иннервируя кожу указанной области.
5. Медиальный кожный нерв предплечья, n. cutaneus antebrachii medialis, возникает от медиального пучка сплетения (из CVIII-DI) и проходит по медиальной межмышечной борозде плеча кнутри от плечевой артерии на предплечье, где, разветвляясь в подкожной клетчатке, иннервирует кожу медиальной поверхности предплечья.
6. Лучевой нерв, n. radialis, является продолжением заднего пучка сплетения и, так же как другие большие длинные нервы сплетения, содержит нервные волокна от всех брюшных ветвей, формирующих сплетение. В подкрыльцовой ямке нерв лежит позади a. axillaris, а на плече - позади a. brachialis, где вместе с a. profunda brachii огибает плечо в собственном канале - canalis humeromuscularis. На плече лучевой нерв отдает задний кожный нерв плеча, n. cutaneus brachii posterior, к коже задней поверхности плеча, задний кожный нерв предплечья, n. cutaneus antebrachii posterior, - к коже задней поверхности предплечья, мышечные ветви - к mm. triceps brachii, anconeus, brachioradialis, extensor carpi radialis longus.
По выходе из плече-мышечного канала в локтевую ямку между m. brachioradialis и m. brachialis нерв разделяется на две ветви: 1) поверхностную, ramus superficialis, идущую по передней поверхности предплечья на тыл кисти и иннервирующую посредством 5 дорсальных пальцевых нервов кожу I, II и наружной поверхности III пальца; 2) глубокую, ramus profundus, выходящую на тыльную поверхность предплечья и иннервирующие задние мышцы предплечья и луче-запястный сустав (n. interosseus posterior).
Невритом называют заболевание, характеризующееся воспалением того или иного периферического нерва. В случае поражения одновременно нескольких таких нервов развивается полиневрит. В зависимости от локализации и функции воспалившегося нерва заболевание может принимать различные формы и сопровождаться индивидуальной симптоматикой. Кроме того, у каждого вида неврита могут быть разные причины возникновения. В частности, неврит подкрыльцового нерва, который связан с дельтовидной и малой круглой мышцами, а также кожными покровом и суставом плеча, в большинстве случаев развивается из-за механического сдавливания, а также при вывихе плеча.
Диагностика неврита заключается в осмотре и функциональных пробах, которые выполняет врач-невролог. Также могут использоваться методы электромио- и нейрографии, клиническое исследование ВП. Лечение невритов независимо от их локализации проводят применением курса этиотропов и препаратов, снимающих воспаление, отечность. Дополнительный оздоравливающий эффект могут оказать физиопроцедуры, леченая физкультура, массаж.
Симптомы неврита подкрыльцового нерва
Характер и выраженность поражения во многом зависит от того, какие именно волокна подкрыльцового нерва были повреждены: в его теле выделяют двигательные, чувствительные и вегетативные волокна. Поражение каждого типа характеризуется различной картиной поражения:
- поражение двигательных волокон – полное либо частичное уменьшение силы и тонуса в мышцах, иннервируемых воспалившимся нервом, мышечная атрофия, нарушение сухожильных рефлексов различной степени тяжести;
- повреждение чувствительных волокон – онемение, парестезия, ослабление чувствительности в пораженной области;
- воспаление вегетативных волокон – отеки, синюшность на коже, локальное выпадение или потеря цвета волос, кожа в иннервируемой области становится сухой и тонкой, ногти - хрупкими, образуются трофические язвы и т.д.
Первичными симптомами при воспалении периферических нервов в большинстве случаев являются онемение и болевые ощущения. Также в каждом конкретном случае могут проявляться специфические симптомы, зависящие от функционального назначения области, иннервируемой пораженным нервом.
Неврит подкрыльцового нерва сопровождается затруднением либо невозможностью поднятия руки в сторону, ослаблением чувствительности в первой трети области плеча, снижением тонуса либо полной атрофией дельтовидной мышцы, увеличением подвижности плечевого сустава.
Диагностика неврита подкрыльцового нерва
Если у невролога возникает подозрение на неврит, он проводит определенные функциональные пробы, которые позволяют локализовать двигательные нарушения, определить их характер и выраженность, а также поставить точный диагноз.
При диагностике неврита подкрыльцового нерва врач должен выявить невозможность либо ограниченную возможность движения плеча, снижение чувствительности в пораженной области, возможные атрофические изменения дельтовидной мышцы. Болевые ощущения локализуются в области плеча, при отведении плеча кратно усиливаются. Также в ходе диагностики необходимо дифференцировать воспаление подкрыльцового нерва от дискогенного радикулита шейного отдела позвоночника, периартроза плечелопаточного типа.
Лечение неврита подкрыльцового нерва
Основной задачей терапии неврита данного нерва является устранение причины его возникновения. Поэтому, прежде всего, врач должен установить, какая проблема спровоцировала воспаление периферического нерва:
- Если причиной является инфекционное заболевание, то пациенту должны быть назначены антибактериальные либо противовирусные препараты – точное назначение врач сделает после получения результатов соответствующих анализов.
- В ситуациях, когда развитие неврита спровоцировали нарушения в работе сердечнососудистой системы, назначаются сосудорасширяющие препараты.
- Для излечения невритов травматической природы требуется обеспечить полную иммобилизацию поврежденной конечности.
Если воспаление подкрыльцового нерва вызвано сдавливанием костылями, то больному на время восстановления следует заменить их другими средствами аналогичного применения. При невозможности найти такую замену следует минимизировать использование костылей. В ситуации, когда заболевание спровоцировано вывихом плечевой кости, необходимо полностью обездвижить травмированный участок до полного купирования воспалительного процесса.
Далее применяются противовоспалительные препараты, витамины В-группы, анальгетики, противоотечные средства. После 2-недельного курса лечения дополнительно назначаются медикаменты антихолинэстеразного действия и стимуляторы биогенных процессов.
Большое значение для успешного излечения неврита имеет так же правильно подобранный курс физиотерапии, которые добавляются в план лечения с конца первой недели. Среди методов физиотерапевтического воздействия, наиболее эффективных при лечении неврита, можно выделить:
- электрофорез с различными препаратами;
- ультрафонофорез;
- импульсные токи;
- УВЧ.
Кроме того, эффективно и в короткие сроки нормализовать функции пораженной области позволяют медицинские массажи, занятия ЛФК. Для возвращения чувствительности и тонуса поврежденных мышц применяются электростимуляция. Если неврит по причине узкого костно-мышечного канала принял форму туннельного синдрома, то применяются методики прямого инъекционного введения медикаментов.
Отзывы о лечении
Мы благодарны доктору Лисиной Е.А. за грамотный и профессиональный подход к лечению. А так же благодарим массажиста Ветрова Д.Е. и рефлексотерапевта Яна В.Ю. После проведения ими процедур наше состояние улучшилось. 06.07.2020г.
- Раздел:Термины на К
- | E-mail |
- | Печать
Клиника повреждения нервов. Повреждения нервов проявляются клинически в форме полного или частичного нарушения их проводимости, по симптомам выпадения движений, чувствительности и вегетативных функций в зоне иннервации ниже уровня поражения. Кроме симптомов выпадения могут отмечаться и даже преобладать симптомы раздражения в чувствительной и вегетативной сфере. Нарушение проводимости нервного ствола наступает в момент повреждения нерва.
Повреждение плечевого сплетения нервов.
Плечевое сплетение образовано 5 спинальными нервами; соединяясь, они образуют 3 первичных ствола плечевого сплетения (верхний, средний и нижний стволы). Первичные стволы, соединяясь, образуют вторичные стволы: латеральный, медиальный и задний.
По локализации различают две основные формы повреждения: верхний паралич при повреждениях в надключичной области верхнего первичного ствола или составляющих его С5 и С6 корешков и нижний паралич (типа Клюмпке-Дежерина) — при повреждениях вторичных стволов в. подключичной области или нижнего ствола, составленного из пучков С8-Th1, корешков.
При травмах верхнего ствола сплетения могут наблюдаться как симптомы корешкового поражения в виде выпадения функции мышц плечевого пояса, так и клиника сегментарного поражения. В последнем отсутствуют абдукция и латеральная ротация руки, а также сгибание локтя и супинация.
При поражении среднего ствола наблюдается выпадение функции разгибателей: локтевых, запястья и пальцев рук. Чувствительность нарушена на дорзальной поверхности руки, кисти, указательного и среднего пальцев.
Поражение нижнего ствола ведет к комбинированному медианному и ульнарному параличу. Потеря чувствительности наблюдается по медиальной поверхности кисти, предплечья и плеча.
Для повреждений вторичных стволов более характерна клиника поражения периферических нервов, нежели сегментарные выпадения. При повреждении латерального ствола нарушаются сгибание предплечья, пронация и абдукция руки. Чувствительность нарушена в зоне распределения мышечно-кожного нерва. Повреждения медиального вторичного ствола сходны с клиникой поражения первичного нижнего ствола. При повреждении заднего вторичного ствола нарушается функция подмышечного и лучевого нервов. Чувствительные расстройства наблюдаются вдоль дорзальной стороны всех отделов руки.
Наиболее характерными признаками отрыва корешков плечевого сплетения являются изложенные выше корешковые расстройства, наличие синдрома Горнера, положительный аксон-рефлекс (гистаминовая проба) и травматическое менингоцеле (по данным нисходящей миелографии).
Повреждение подкрыльцового нерва.
Подкрыльцовый нерв начинается от вторичного заднего ствола на разных уровнях. Чаще всего он образуется за счет пучков задней ветви верхнего первичного ствола (из С5, С6 или С4-С6 корешков). При изолированном ранении заднего пучка плечевого сплетения наблюдается комбинированное поражение лучевого и подкрыльцового нервов. Для этого вида травмы характерна картина отвисания плеча. В области хирургической шейки плеча подкрыльцовый нерв довольно плотно фиксирован своими ветвями. Трудносмещаемость нерва играет известную роль в изолированных его повреждениях при передних и нижних вывихах, переломах головки и шейки плечевой кости. Нарушения проводимости подкрыльцового нерва проявляются параличом дельтовидной и малой круглой мышц. Поднимание и отведение плеча до горизонтального уровня становится невозможным. Чувствительность нарушается в изменчивых пределах по наружно-задней поверхности плеча. При длительном существовании травматического паралича подкрыльцового нерва образуется стойкая атрофия дельтовидной мышцы, которая может приводить к подвывихам и вывихам плеча.
Повреждение мышечно-кожного нерва.
Мышечно-кожный нерв — самый изменчивый среди других длинных ветвей плечевого сплетения, В большинстве случаев он отходит от вторичного латерального ствола, но может являться и производным только передней ветви верхнего первичного ствола. Редко наблюдается изолированное его поражение. Обычно имеют место комбинированные поражения нерва и верхней части плечевого сплетения. Клиническая картина характеризуется выпадением иннервации клювовидно-плечевой, двуглавой и плечевой мышц. Это приводит к нарушениям сгибания предплечья и анестезии в виде узкой полосы в области наружной поверхности предплечья до лучезапястного сустава. Частичное сгибание может быть сохранено как за счет богатых связей со срединным нервом, так и за счет плече-лучевой мышцы, получающей иннервацию от лучевого нерва.
Повреждение срединного нерва.
Срединный нерв начинается двумя ножками от вторичного латерального и вторичного медиального стволов сплетения. При повреждении его на уровне плеча, вследствие паралича лучевого сгибателя кисти и длинной мышцы, нарушается сгибание кисти и она отклоняется в локтевую сторону. Нарушается пронация. Вследствие паралича поверхностного сгибателя пальцев нарушается сгибание средних фаланг всех пальцев, а вследствие паралича лучевой половины глубокого сгибателя к указательному и среднему пальцам нарушается сгибание и концевых фаланг этих пальцев. Выключение червеобразных мышц ведет к утрате сгибания основных фаланг соответствующих пальцев при одновременном разгибании средних и концевых фаланг. Нарушается противопоставление I и V пальцев.
Повреждение локтевого нерва.
Одновременные повреждения срединного и локтевого нервов.
Повреждение указанных нервов на плече приводит к очень тяжелым нарушениям функции конечностей. Полностью утрачивается способность производить сгибательные движения кистью и пальцами. Постепенно вследствие атрофии соответствующей мускулатуры передняя поверхность предплечья становится совершенно плоской. Ладонная поверхность кисти уплощается. Межкостные промежутки западают.
Повреждение лучевого нерва.
Лучевой нерв. Даже при повреждении лучевого нерва в подкрыльцовой области разгибание в локтевом суставе не страдает, поскольку отдельные ветви к головкам трехглавой мышцы отходят от ствола еще выше. При наиболее частых повреждениях на уровне средней трети плеча выпадает функция мышц преимущественно на тыльной поверхности предплечья. В таких случаях активные разгибательные движения в кисти невозможны, она свисает. Пальцы в основных фалангах полусогнуты и свисают ступенеобразно. Отведение I пальца невозможно. Супинация нарушена. Вследствие длительного свисания кисти и пальцев невозможно сморщивание связочно-суставного аппарата, при этом развивается стойкая контрактура кисти в положении сгибания. При облокачивании на стол, при вертикальном положении предплечья кисть и пальцы свисают. Если придать кисти и пальцам больного вертикальное положение, а затем сразу же отнять руку, то кисть больного падает мгновенно. Если больной в состоянии задержать падение кисти, то это является признаком неполного нарушения проводимости лучевого нерва. Больной кладет руку плашмя на стол и пытается, не отрывая кисти, поднять выпрямленный указательный палец и положить его на средний и обратно. При параличе общего разгибателя, не отрывая кисти от стола, это сделать невозможно; не удается отвести и большой палец вследствие паралича его длинной отводящей мышцы и длинного разгибателя. Из этого положения из-за паралича супинатора больной не может повернуть руку ладонью вверх. Вегетативные нарушения проявляются в виде цианоза, отека и припухлости на тыле кисти. Отмечен гипертрихоз тыльной поверхности предплечья и кисти, особенно при неполных перерывах с явлениями раздражения. Частичные повреждения редки. Полные разрывы наступают при непосредственном ранении лучевого нерва и при повреждении его отломками плечевой кости при ее переломах. Частым уровнем повреждения является плечо, затем локтевой сустав.
Повреждение бедренного нерва.
Бедренный нерв является самой крупной ветвью поясничного сплетения. Он распадается на свои конечные ветви на уровне паховой связки или на 1-2 см ниже. Мышечные ветви снабжают портняжную, четырехглавую мышцу бедра. Территория распространения кожных ветвей нерва непостоянна, размеры ее тесно связаны с особенностями строения соседних нервов. Ранения и повреждения бедренного нерва наблюдаются относительно редко, еще реже встречаются полные перерывы его основного ствола. Нарушение разгибания в коленном суставе наблюдается только при ранении нерва или выше пупартовой связки, или непосредственно под ней. При более высоких перерывах в тазу составляющих его корешков I-IV поясничных нервов может нарушиться и сгибание в тазобедренном суставе. Ходьба и стояние в результате паралича передней группы мышц бедра резко нарушены. Чувствительность нарушается на передней и отчасти медиальной поверхности голени и по внутреннему краю стопы (внутренний кожный нерв нижней конечности). Исследование повреждения бедренного нерва включает осмотр, пальпацию и проверку силы мышц передней поверхности бедра и пояснично-подвздошной области, исследование коленного рефлекса, который при повреждении нерва вызвать не удается, а также чувствительности по передней поверхности бедра, медиальной поверхности голени и медиальному краю стопы.
Повреждение седалищного нерва.
Седалищный нерв является самой крупной длинной ветвью крестцового сплетения. Он выходит из полости таза в ягодичную область через нижний отдел большого седалищного отверстия и проецируется здесь на середине расстояния между седалищным бугром и большим вертелом бедра.
Клиническая картина повреждений седалищного нерва складывается из симптомов поражения большеберцового и малоберцового нервов.
Повреждение большеберцового нерва.
Большеберцовый нерв в пределах подколенной ямки отдает медиальный кожный нерв икры, ветви к коленному суставу и ветви к головкам икроножной мышцы. Несколько ниже отходит нерв к подколенной мышце и затем ветви к камбаловидной мышце. Еще ниже отделяются ветви к трем глубоким сгибателям: к задней большеберцовой мышце, к длинному сгибателю пальцев, к длинному сгибателю большого пальца. Чаще всего ранения большеберцового нерва встречаются в области подколенной ямки и в области канала внутренней лодыжки. При изолированном ранении большеберцового нерва в пределах бедра увеличивается сгибание стопы и пальцев, которые вследствие паралича межкостных мышц занимают так называемое когтевидное положение, т. е. разогнуты в плюснефаланговых суставах и согнуты в межфаланговых. При сохранении малоберцового нерва стопа разогнута, контуры сухожилий разгибателей на тыле стопы резко выделяются. Чувствительность расстроена на задней и задне-наружной поверхности голени, но может быть также расстроена на подошве, по наружному краю стопы и подошвенной поверхности пальцев. Рефлекс с ахиллова сухожилия утрачен. При ранениях на уровне средней трети голени и ниже страдают лишь мелкие мышцы подошвенной поверхности стопы. Это приводит к изменению свода стопы. Чувствительность нарушена только на стопе. Очень часто наблюдаются явления раздражения в виде болей. Сосудодвигательные и трофические расстройства часто резко выражены. На местах с нарушенной чувствительностью нередко развиваются язвы, В положении лежа на спине больной не может согнуть стопу и привести ее.
Повреждение малоберцового нерва.
Малоберцовый нерв. Общий малоберцовый нерв отдает в пределах подколенной области только латеральный кожный нерв икры и суставную ветвь, а делится на свою поверхностную и глубокую ветви ниже, в области головки малоберцовой кости. Поверхностный малоберцовый нерв снабжает своими ветвями длинную и короткую малоберцовые мышцы, а затем распространяется в коже тыла стопы. Глубокий малоберцовый нерв иннервирует переднюю большеберцовую мышцу, длинный разгибатель пальцев и длинный разгибатель большого пальца. При ранениях общего малоберцового нерва стопа резко отвисает, наружный ее край опущен. Контуры сухожилий разгибателей на тыле стопы, которые в нормальных условиях хорошо заметны под кожей, увидеть не удается; пальцы согнуты. Характерным признаком является отсутствие разгибания стопы, пальцев и нарушение отведения стопы. Резко выраженное отвисание стопы и приведение объясняются тягой антагонистов и задней большеберцовой мышцы. Походка больного нарушена: вначале он касается пола наружным краем стопы, затем наступает на пол всей ее поверхностью одновременно. Явления раздражения бывают резко выраженными. Вегетативные расстройства проявляются главным образом припухлостью, иногда изменением цвета кожи на тыле стопы и пальцах, а также нарушением потоотделения.
Читайте также:


