Герпетический ганглионеврит 1 ветви тройничного нерва

- Боль в области таза
- Боль в пораженной области
- Боль в сердце
- Боль при половом контакте
- Выпячивание глаз
- Высыпания на коже
- Жжение в области половых органов
- Затрудненное дыхание
- Зубная боль
- Зуд в области половых органов
- Изменение голоса
- Мышечная слабость
- Нарушение менструального цикла
- Нарушение сна
- Нарушение чувствительности
- Покраснение половины лица
- Расширение зрачков
- Слезотечение
- Частое мочеиспускание
- Эмоциональная неустойчивость
Ганглионеврит представляет собой воспаление нервного узла симпатической нервной системы, сопровождающееся поражением нервных отростков. Основополагающей причиной возникновения подобного недуга является протекание в организме инфекционного процесса как в острой, так и в хронической форме. Помимо этого, существует несколько предрасполагающих факторов.
- Этиология
- Классификация
- Симптоматика
- Диагностика
- Лечение
- Возможные осложнения
- Профилактика и прогноз
Клинические проявления могут отличаться в зависимости от того, какой нервный узел был поражён, однако есть несколько общих симптомов, среди которых ярко выраженный и постоянный болевой синдром, а также нарушение чувствительности.
Поставить правильный диагноз можно на основании наличия характерных признаков, но для проведения дифференциальной диагностики потребуется несколько инструментальных обследований.
Лечение недуга зачастую консервативное, однако, при неэффективности таких методов прибегают к хирургическому вмешательству.
В международной классификации болезней МКБ-10 подобное расстройство не имеет собственного кода и его относят к классу невралгии, отчего некоторые разновидности недуга можно найти под кодами от В00 до В99.
Этиология
Зачастую такое заболевание развивается на фоне какого-либо инфекционного процесса в организме. Таким образом, послужить источником недуга может:
- корь или ангина;
- скарлатина или грипп;
- дифтерия или дизентерия;
- сепсис или ревматизм;
- сифилис или туберкулёз;
- осложнённый кариес зубов – приводит к тому, что воспаляется крылонебный узел;
- аднексит или оофорит – нередко такие недуги становятся источниками воспалительного процесса крестового узла;
- простатит.
Помимо этого, ганглионеврит может носить герпетический характер, т. е. возникать из-за поражения вирусом герпеса периферической нервной системы.
Крайне редко такое заболевание может стать следствием токсического влияния ядовитых веществ или медикаментов, а также опухолевого процесса.
Среди предрасполагающих факторов, способствующих развитию воспалительного процесса в нервных узлах и стволах, клиницисты выделяют:
- чрезмерное пристрастие к вредным привычкам, а именно к алкоголю и никотину;
- длительное влияние на организм низких температур;
- физическое или эмоциональное переутомление;
- ВИЧ-инфекцию;
- хирургическое вмешательство в тех областях, которые анатомически близко расположены с ганглиями;
- снижение иммунитета.
Классификация
В зависимости от места локализации воспаления, очаг воспаления может находиться в следующих нервных узлах:
- крестцовом;
- поясничном или тазовом;
- тригеминальном;
- коленчатом и крылонебном;
- шейном или грудном;
- тройничном.
Симптоматика
По причине того, что существует несколько форм подобного заболевания, то и клиническая картина будет отличаться в зависимости от того, какой нерв был поражён. Тем не менее выделяют несколько общих симптомов, среди которых:
- ярко выраженный, жгучий, пульсирующий болевой синдром. Примечательно то, что во время движения он не усиливается, но склонен к обострениям при смене погодных условий, из-за приёма пищи или в стрессовых ситуациях;
- нарушение чувствительности в области поражённого узла – она может быть как повышенной, так и пониженной;
- расстройство сна;
- эмоциональная неустойчивость.
При поражении верхнешейного узла отмечаются следующие признаки:
- расширение зрачка и, соответственно, глазной щели;
- зубные боли;
- мышечная слабость;
- ярко выраженная гипертермия одной части лица;
- выпячивание глазного яблока;
- изменение тембра голоса.
Для ганглионеврита нижних отделов грудной клетки наиболее характерными проявлениями являются:
- затруднение дыхания;
- болезненность в зоне сердца и грудной клетки, нередко с распространением на лопатки.
Воспаление крестцового нервного узла характеризуется появлением следующих симптомов:
- боль в области таза;
- учащённое мочеиспускание;
- зуд и жжение в зоне наружных половых органов;
- изменение менструального цикла у представительниц женского пола.
Тазовый ганглионеврит характеризуется такими признаками:
- ноющие боли в тазу;
- боль при половом акте;
- неустойчивость менструального цикла.
В случаях поражения крылонебного узла будут проявляться:
- болезненность по ходу ветвей тройничного нерва;
- слезотечение одного глаза;
- покраснение одной половины лица.
Симптомами ганглионеврита коленчатого узла выступают:
- приступообразная боль в ушах, шее, затылке и на лице;
- парез мышц, отвечающих за мимику.
Постгерпетический ганглионеврит проявляется следующей симптоматикой:
- кожная сыпь, которая переходит в пузырьки;
- мышечная слабость;
- изменение окраса кожного покрова;
- нарушение подвижности суставов;
- появление контрактур;
- расстройство терморегуляции.
Диагностика
Опытный невролог сможет поставить правильный диагноз на основании клинических признаков, но для того, чтобы провести дифференциальную диагностику потребуется инструментальное обследование, перед назначением которого доктору необходимо:
- ознакомиться с анамнезом заболевания и жизни пациента – для выявления этиологического фактора;
- провести тщательный объективный осмотр;
- детально опросить пациента – для выяснения времени появления и степени выражения симптомов.
Проведение лабораторных анализов крови, мочи и кала при таком заболевании не имеет смысла, поскольку они не несут диагностическую ценность.
Среди инструментальных обследований необходимо выделить:
- УЗИ внутренних органов;
- МРТ и КТ;
- рентгенографию грудной клетки и позвоночника;
- электромиографию.
Лечение
Устранение воспалительного процесса в нервных сплетениях проводится несколькими методами:
- медикаментозно;
- физиотерапевтическими процедурами;
- хирургически.
Лечение ганглионеврита лекарственными препаратами включает в себя приём:
- антибактериальных и противовирусных лекарств;
- обезболивающих и антигистаминных веществ;
- спазмолитиков и ганглиоблокаторов;
- холинолитиков и нейролептиков;
- седативных средств и антидепрессантов;
- витаминных комплексов;
- иммуномодуляторов;
- глюконата кальция и хлорида кальция.
В комплексе с лекарственными веществами хороших результатов можно достичь при помощи следующих физиотерапевтических процедур:
- УФО;
- грязевых аппликаций;
- магнитотерапии;
- лекарственного электрофореза;
- радоновых ванн;
- диадинамотерапии;
- ультразвука.
В случаях неэффективности консервативных методик лечения, показано выполнение симпатэктомии – операции по иссечению поражённого симпатического нервного узла. Зачастую хирургические процедуры проводятся малоинвазивными методиками:
- лапароскопически;
- торакоскопически.
Возможные осложнения
Наиболее частыми последствиями ганглионеврита, а точнее, игнорирования внешних признаков и поздно начатой терапии, считаются:
- постгерпетическая невралгия, которая проявляется жжением в месте очага патологии;
- энцефалит;
- ослабление мышц поражённого отдела.
Профилактика и прогноз
Профилактические мероприятия ганглионеврита делятся на первичные и вторичные. Первые направлены на предупреждение развития недуга и включают в себя:
- ведение здорового и активного образа жизни;
- раннее выявление и комплексное лечение инфекционных заболеваний;
- прохождение ежегодного профилактического осмотра врачами различных специальностей.
Вторичная профилактика предполагает предотвращение рецидивов недуга после лечения. Такие меры предусматривают регулярное посещение невролога и прохождение физиотерапевтических процедур.
Прогноз ганглионеврита в подавляющем большинстве случаев благоприятный, но только при условии своевременно начатой и адекватной терапии. Однако в некоторых случаях наблюдается присутствие болевых ощущений и нарушения чувствительности ещё несколько лет после завершения терапии. Очень часто лечение занимает много времени, а трудоспособность пациентов при этом снижается.
Лечение невралгии тройничного нерва.
Основным препаратом, который применяется при невралгии тройничного нерва, является карбамазепин. Это тестовый препарат, имеющий высокую диагностическую ценность. Если после ежедневного приема 600-800 мг карбамазепина не наступает обезболивающего эффекта, диагноз типичной невралгии тройничного нерва следует подвергнуть сомнению. Схема лечения карбамазепином следующая: 2 дня больной принимает по 1/2 таблетки (100 мг) 3 раза в день (суточная доза 300 мг), следующие 2 дня по 1 таблетке (200 мг) 2 раза в день (суточная доза 400 мг), затем 2 дня по 1 таблетке (200 мг) 3 раза в день (суточная доза 600 мг). Эффект должен наступить в течение 48 ч. Если карбамазепин имеет недостаточный терапевтический эффект, его следует заменить на другой противосудорожный пре парат - габапептин или депакин, или ламотриджин.
Во время обострения типичной невралгии тройничного нерва применяют трициклический антидепрессант - амитриптилин по 25 мг 3 раза в день в течение всего периода обострения.
Больным пожилого возраста обосновано назначение сосудистой терапии для улучшения микрогемоциркуляции в сосудах мозга. С этой целью используют трентал, кавинтон, никотиновую кислоту и ее производные.
Из физиотерапевтических методов в период обострения невралгии ис пользуют диадинамические токи, амплипульс-терапию. Определенного эф фекта у некоторых больных можно достичь, применяя электрофорез мумие на точки выхода тройничного нерва, фонофорез новокаина, новокаиновой или лидокаиновой мази на триггерные участки.
Рекомендуется использование низкочастотного лазера с облучением каждой триггерной точки от 2 до 4 мин, общая продолжительность сеанса - до 20 мин.
Для снятия болевых пароксизмов применяют иглорефлексотерапию, как в виде монотерапии, так и в комбинации с другими методами лечения.
Постгерпетическая невралгия тройничного нерва
Опоясывающий герпес (лишай), или герпетический ганглионеврит, с поражением тройничного нерва вызывается фильтрирующим ней-ротропным вирусом Varicella zoster, который находится в тройничном узле. Вирус пребывает в неактивном состоянии в чувствительных ганглиях нервной системы до того времени, пока такие неблагоприятные факторы, как снижение функции иммунной системы, конкурентная ин фекция, стрессовые ситуации, злокачественные новообразования и т.п. способствуют репликации вируса, и он по нервному стволу переходит в нервное окончание, где и формируется патологический воспалитель ный процесс.
Постгерпетическое поражение ветвей тройничного нерва, с точки зрения теории обратного контроля боли, объясняется тем, что в случае острого воспалительного процесса поражаются толстые, миелинизированные волокна, которые очень медленно регенерируют. В этом случае преобладает стимуля ция тонких болепроводящих волокон, вследствие чего развивается неврал гический синдром.
В результате поражения нейротропным вирусом возможно развитие сле дующих болевых синдромов: головной боли и боли в области лица диффуз ного характера, которая является одним из признаков интоксикационного комплекса; невралгии тройничного нерва в острой стадии, ранней постгерпетической невралгии, которые развиваются в период до 6 мес от появления первой герпетической сыпи; поздней постгерпетической невралгии, разви вающейся через 6 мес после первых герпетических высыпаний.
Клиника. Постгерпетическая невралгия тройничного нерва начина ется внезапно, остро, без предвестников. Появляются головная боль, общее недомогание, повышение температуры тела. Такое состояние наблюдается в течение 2-3 дней и обычно расценивается как проявление острой респи раторной инфекции. Затем больные начинают ощущать жжение в области иннервации первой ветви тройничного нерва, реже - второй. Возможен ва риант поражения всех трех ветвей. Интенсивность боли значительная, сопровождается зудом и отеком половины лица. Через несколько дней после начала болевого синдрома на коже лица и слизистой оболочке появляются мелкие пузырьки - везикулезная сыпь. Сначала везикулы маленькие, но они имеют склонность к слиянию в большие пузырьки с прозрачной жидкостью. С течением времени наблюдается высыпание новых герпетических элементов. Таких больных один раз в два дня должен осматривать офтальмолог, потому что всегда есть угроза распространения герпетической сыпи на роговицу. В этом случае развивается герпетический кератит, который может быть причиной возникновения бельма.
Стадия проявлений везикул длится около 1-2 нед, затем они подсыха ют, образуются корочки, после отпадания которых в большинстве случаев остаются рубцы. При неврологическом обследовании больного определяют гиперестезию, гиперпатию и гипестезию на всей половине лица, боль в ме стах выхода I и II ветвей тройничного нерва.
Как правило, герпетический ганглионеврит длится около 3-6 нед и в большинстве случаев заканчивается выздоровлением. Постгерпетическая невралгия развивается в 16-25 % случаев, чаще всего у женщин от 50 до 70 лет и может длиться в течение продолжительного времени (годами).
Клинический симптомокомплекс, который развивается при постгерпетической невралгии, внешне похож на классическую невралгию, но имеет ряд отличий: болевой синдром возникает спонтанно, длится часами, периодически усиливается; отсутствуют триггерные участки и провоцирующие факторы; боль локализуется преимущественно в участке иннервации I вет ви тройничного нерва.
В случаях рецидивирующего герпетического ганглионеврита (чаще, чем 1 раз в течение 3 мес) необходимо обследование больного на ВИЧ-инфицирование. Больным пожилого возраста проводят комплексное обследование (рентгенографию легких, ультразвуковое исследование органов брюшной полости, фиброгастродуоденоскопию) для исключения онкологи ческой патологии.
Лечение. В острый период назначают этиотропные противовирусные препараты: ацикловир (зовиракс или медовир 5 мг/кг на 200 мл изотониче ского раствора натрия хлорида внутривенно капельно) или по 800 мг внутрь 5 раз в день в течение 5-7 дней. Эффективным является применение валь-трекса по 1000 мг 3 раза в день в течение 7 дней. Параллельно назначают иммуноглобулин человека для внутримышечного введения по 2 дозы через день 3 инъекции, десенсибилизирующие средства, индукторы интерферона (циклоферон, амиксин, лаферон). На пораженные герпесом участки кожи наносят мазь с ацикловиром для внешнего использования. При выраженном болевом синдроме эффективными являются аппликации местных анестети ков: 2,5 % мазь лидокаина гидрохлорида или димексид с новокаином в соот ношении 1:3 для компрессов, анальгетики перорально или парентерально.
В случае развития постгерпетической невралгии эффективным яв ляется лишь ГАМК-эргический антиконвульсант - габапептин (нейрал-гин) по 300 мг 3 раза в день или антидепрессант амитриптилин по 25 мг 3 раза в день. Хороший эффект наблюдается после использования мест ных компрессов с лечебными средствами (димексид, новокаин, анальгин, димедрол, гидрокортизон), а также диадинамических токов с лидокаи-ном или новокаином с одновременным назначением цианокобаламина (по 1000 мг в течение 2 нед). В последнее время в этом случае применяют лазеротерапию.
В случае неэффективности консервативного лечения используют гор-моно- или рентгенотерапию. Преднизолон назначают по альтернирующей схеме, начиная из небольших доз - по 40-60 мг утром через день в 2 приема, затем с постепенным снижением суточной дозы на 5 мг через 1 прием. Па раллельно с кортикостероидами применяют препараты калия (аспаркам, панангин), Н-холиноблокаторы, антацидные средства.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Факторы риска
- Патогенез
- Симптомы
- Осложнения и последствия
- Диагностика
- Дифференциальная диагностика
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
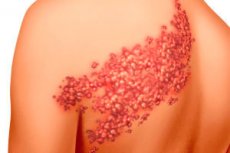
Среди нейропатий, затрагивающих различные структуры нервной системы, выделяют ганглионеврит или воспаление симпатических и парасимпатических ганглиев – сгруппированных в виде узлов нервных клеток, обеспечивающих связь периферической нервной системы и центральной.
При этом кода МКБ-10 ганглионеврит не имеет: под кодами G50-G59 значатся заболевания, связанные с поражением отдельных нервов, нервных корешков и сплетений.
Патологический процесс при ганглионеврите затрагивает не только нервные узлы, но и прилежащие к ним сплетения симпатических или афферентных вегетативно-висцеральных нервных волокон. Когда же воспаляется только нервный узел, диагностируется ганглионит.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13]
Код по МКБ-10
Эпидемиология
Клиническая статистика ганглионеврита и ганглионита не известна, но самой распространенной локализацией данных заболеваний считается крылонебный узел и коленчатый узел лицевого нерва.
Имеются некоторые дынные относительно ежегодной частоты крылонебного ганглионеврита: у молодых пациентов с опоясывающим лишаем или в качестве осложнения ветряной оспы он диагностируется в 0,2-0,3% случаев, а в общей популяции постгерпетический ганглионеврит или постгерпетическая невралгия различной локализации наблюдается, в среднем, у 12,5% пациентов.

[14]
Причины ганглионеврита
Воспаление ганглиев периферический нервной системы, именуемое отечественными невропатологами ганглионевритом, развивается вследствие локально воздействующей инфекции: бактериальной (чаще всего – стрептококковой или стафилококковой) или вирусной (аденовирусы, герпевирус и др.), которая распространяется из близлежащих к нервным узлам структур и тканей.
Специалисты связывают ключевые причины ганглионеврита с воспалением при тонзиллите и моноцитарной ангине; кариозном разрушении зубов; гриппе и дифтерии; отитах и евстахиите; туберкулезе и сифилисе; при некоторых трансмиссивных и зоонозных инфекциях (клещевом боррелиозе, малярии, бруцеллезе и т.п.).
Например, воспаление имеющего корешки лицевого и тройничного нервов крылонебного узла (ganglion pterygopalatinum) – крылонебный ганглионеврит или синдром Сладера – может быть результатом и запущенного кариеса, и следствием хронических и острых воспалительных процессов, локализованных в верхнечелюстных пазухах при синусите, этмоидите, фронтите или сфеноидите (поскольку крылонебный узел связан с ушным и ресничным).
Особенно часто воспаление ганглиев ВНС бывает при опоясывающем лишае, а также в качестве осложнения ветряной оспы, вызываемых одним возбудителем – нейротропным вирусом Herpes zoster (или Varicella Zoster virus). В таких случаях диагноз может определяться как постгерпетический ганглионеврит.
Тазовый ганглионеврит/ганглионеврит тазовых сплетений у женщин может быть последствием воспаления придатков (аднексита или сальпингоофорита) или яичников (оофорита), а у мужчин возникает крестцовый ганглионеврит при хроническом воспалительном процессе в предстательной железе (простатите).
Факторы риска
Неврологи усматривают факторы риска возникновения ганглионеврита в наличии очагов хронической инфекции на фоне ослабления защитных сил организма и снижении устойчивости к окислительному действию свободных радикалов, в гипотермии тела (особенно у людей, которые вынуждены продолжительное время находиться на холоде и часто переохлаждаются).
Кстати, существует риск заразиться опоясывающим лишаем, то есть вирусом Herpes zoster, хотя герпетический ганглионеврит не заразен при отсутствии дерматологических проявлений опоясывающего герпеса. Но заразным может быть поясничный ганглионеврит на стадии везикулезных высыпаний в области поясницы. И особая опасность Herpes zoster в том, что данный вирус при проникновении в кровоток захватывает нервные клетки и обосновывается в ганглиях периферической нервной системы, но может долго не выказывать своего присутствия в организме человека.
Не исключается риск воспаления вегетативных ганглиев из-за негативного воздействия на них экзогенных токсинов (в первую очередь, этанола), а также повреждение нервных узлов с близлежащими нервными стволами и сплетениями аксонов при метастазировании злокачественных новообразований.

[15], [16], [17], [18],
Патогенез
Рассматривая патогенез ганглионеврита, следует иметь в виду тот факт, что структуры вегетативной (автономной) нервной системы – в частности, симпатические, парасимпатические и чувствительные ганглии – реагируют на инфекцию не только высвобождением их иммунокомпетентными клетками провоспалительных цитокининов, но и определенными изменениями трофики и метаболизма нейро- и глиоцитов, а также тканей фиброзных оболочек и стромы узлов.
Это ведет к функциональным нарушениям в получении ганглиями нервных сигналов, приходящих по преганглионарным волокнам, последующей дифференциации этих импульсов и дальнейшей передаче по периферийным нервным волокнам, а также по постганглионарным стволам в соответствующие центры-анализаторы ЦНС (в головном мозге).
Из-за таких нарушений происходит усиление исходящих импульсов, с чем и связаны возникающие при ганглионевритах симптомы вегетативного, моторного или сенсорного характера.
Симптомы ганглионеврита
То, как проявляет себя ганглионеврит, зависит от локализации воспаленного ганглия, но первые признаки патологии – невралгическая боль; в большинстве случаев это распирающая, пульсирующая боль жгучего характера (выраженная каузалгия), воспринимаемая пациентами как диффузная – с субъективно трудно определяемым очагом.
На крылонебный ганглионеврит/ганглионеврит крылонебного узла указывают такие симптомы, как внезапно возникающие приступы сильной боли в лице, захватывающей зону глаза (с его покраснением), нос (в области переносицы), челюсти, висок, уши, отдавая в затылок, шею, лопатки и даже верхнюю конечность. Боль появляется на фоне односторонней гиперемии и отека кожи лицевой части черепа, повышенного потоотделения, светобоязни, чихания и усиленного выделения слезной жидкости, носового секрета и слюны. Нередко бывают тошнота и головокружение.
Симптомы ганглионеврита ушного узла (ganglion oticum) тоже манифестируют пароксизмальными болями (ноющими или жгучими), которые пациенты чувствуют во всех структурах уха, а также в челюсти, подбородке и шее. В ухе могут быть неприятные ощущения заложенности или распирания; кожа около уха и на виске краснеет; усиливается образование слюны (гиперсаливация).
Локализация боли при ганглионеврите подъязычного узла (ganglion sublinguale) – язык и область под ним, а при воспалении подчелюстного узла (ganglion submandibularis) пациенты жалуются на боли (в том числе, при артикуляции звуков и принятии пищи) в нижней челюсти, в шее (сбоку), в височной и затылочной областях; характерно повышенное слюноотделение.
Для воспаления расположенного в глазнице ресничного ганглия (ganglion ciliare) или синдрома Оппенгейма характерны интенсивные приступообразные боли в глазном яблоке, фотобоязнь, гиперемия слизистых оболочек глаза; возможно понижение АД.
Ганглионеврит тройничного нерва, точнее ганглионит находящегося на верхней части пирамиды височной кости тройничного, тригеминального или Гассерова узла (ganglion trigeminale) вызывает каузалгию (наиболее интенсивную по ночам), лихорадку, отеки мягких тканей лица, нарушение кожной чувствительности по ходу тройничного нерва.
Синдром Ханта, ганглионит узла коленца лицевого нерва (ganglion geniculate в лицевом канале височной кости) или ганглионеврит узла коленца лицевого нерва обусловлен поражением Varicella Zoster virus. Его симптоматика и локализация боли такие же, как при воспалении крылонебного и ресничного ганглииев, но чаще наблюдаются нарушения мимики.
Когда развивается шейный ганглионеврит, следует различать нижний шейный, верхний шейный и шейно-грудной (звездчатый) ганглионевриты. В первом случае, кроме боли, наблюдается цианоз кожи на руке со стороны пораженного каудального узла (ganglion cervicale inferius); уменьшение чувствительности кожи на руке и в области верхних ребер и снижение тонуса мышц; перестает смыкаться глазная щель при раздражении роговицы, и нарушаются некоторые другие рефлексы.
Во втором случае – при воспалении ganglion cervicale superius – шейный ганглионеврит проявляется болями, иррадиирующими в нижнюю челюсть, а также приводит к смещению вперед глазного яблока (со снижением внутриглазного давления), увеличению глазной щели и расширению зрачка; снижению кожной чувствительности ниже ключиц; усиленному потоотделению. Может развиваться парез мышц гортани и голосовых связок (с появлением сипоты).
При ганглионеврите звездчатого или шейно-грудного узла (ganglion cervicothoracicum) боль ощущается в грудине (с соответствующей стороны), и часто человек думает, что у него болит сердце. Кроме того, затрудняются движения мизинца на соответствующей руке.
Тазовый, или ганглионеврит тазовых сплетений у женщин дает пароксизмальную жгучую боль внизу живота и в тазу (отдающую в область поясницы, промежность, на внутренние поверхности бедер), гипо- или гиперстезию кожных покровов указанной локализации. Интимная близость может сопровождаться неприятными ощущениями.
Поясничный ганглионеврит проявляется разлитыми изнуряющими болями в спине и животе, ухудшением трофики тканей внутренних органов, негативными изменениями в сосудистой системе нижних конечностей и органов брюшной полости с нарушением их функций. В целом, специалисты отмечают широкий спектр расстройств сосудодвигательного (вазомоторного) характера и сегментированных нарушений иннервации.
При крестцовом ганглионеврите боли отдают в поясницу, брюшину, малый таз, прямую кишку; появляется зуд в области гениталий и расстройства мочеиспускания; у женщин может нарушаться менструальный цикл.
Осложнения и последствия
Наблюдаются такие последствия и осложнения ганглионеврита:
- при ганглионеврите узла коленца лицевого нерва может поражаться большая часть данного нерва с развитием паралича лицевого нерва;
- воспаление ушного ганглия осложняется поражением барабанной перепонки и структур внутреннего уха;
- при воспалении узла коленца лицевого нерва может происходить сокращение выделения слезной жидкости, что приводит к раздражению и сухости роговицы;
- шейный ганглионеврит может привести к повышенной гормонопродуцирующей активности щитовидной железы и, как следствие, к гипертиреозу.
Годами длящийся ганглионеврит тройничного узла становится причиной хронической бессонницы и психоэмоциональных нарушений (превращающих человека в неврастеника); нередко пациенты с данным заболеванием утрачивают трудоспособность.
Диагностика ганглионеврита
Основой для диагностики ганглионевритов служит клиническая картина заболевания, анамнез пациентов и их жалобы.
Кроме общего исследования крови, необходимы анализы на ВИЧ, туберкулез, сифилис; делается анализ на герпес, то есть ИФ-анализ крови на антитела к вирусу Herpes zoster.
Для определения точной локализации воспалительного процесса, оценки его распространения на вегетативные нервные волокна и с целью дифференциации патологии используется инструментальная диагностика: рентген позвоночника, ЭКГ, УЗИ, КТ или МРТ (органов грудной и брюшной полости, малого таза, лицевой части черепа), электромиография и др.

[19]
Дифференциальная диагностика
Необходима дифференциальная диагностика, которая должна отличить, например, поясничный ганглионеврит от остеоартроза позвоночника или грыжи межпозвонкового диска; шейный ганлионеврит – от проявлений радикулопатий (корешковых болей), остеохондроза, спондилеза и рефлекторных миофасциальных синдромов; ганглионеврит шейно-грудного узла – от стенокардии и других кардиологических проблем; ганглионеврит тазовых сплетений у женщин – от гинекологических заболеваний.
К кому обратиться?
Лечение ганглионеврита
Этиологическое лечение ганглионвеврита предполагает использование медикаментозных средств, направленных на причину воспаления – инфекцию. Если инфекция микробная, применяются антибактериальные препараты (назначаемые отоларингологом, гинекологи и др. узкими специалистами). Для противовирусной терапии необходимы другие лекарства, читайте подробнее – Лечение опоясывающего лишая
Чтобы избавиться от боли, неврологи рекомендуют анальгетики различных фармакологических групп. Так, комбинированное обезболивающее средство Спазмалгон (др. торговые названия – Спазган, Ревалгин, Баралгетас) можно применять непродолжительное время (в течение трех дней) внутрь – по 1-2 таблетки не более трех раз в день; в виде в/м инъекций – по 2-5 мл дважды в сутки. Среди побочных эффектов данного препарата отмечаются тошнота, рвота, боли в животе, повышение АД, учащение пульса, головная боль, кожная аллергическая реакция и др. Спазмаглгон противопоказан при нарушениях со стороны крови, выраженной печеночной или почечной недостаточности, глаукоме, аденоме простаты, бронхиальной астме, беременности и лактации.
Препарат из группы ганглиоблокаторов – Гексаметония бензосульфонат (Бензогексоний) – принимается перорально (в дозировке 0,1-0,2 г на один прием, три приема в день) или вводят 2,5% раствор п/к (по 0,5 мл). Данное лекарство может вызывать общую слабость и головокружение, тахикардию, падение АД; его нельзя назначать при гипотензии, тромбофлебите, тяжелых заболеваниях печени и почек.
Применяются лекарства, относящиеся к группе периферически действующих холинолитиков: Ганглерон, Метацил. Платифиллина гидротартрат (Платифиллин) или Дифацил (Спазмолитин, Адифенин, Тразентин).
Разовая доза Ганглерона в таблетках составляет 40 м, положено принимать трижды в день по одной таблетке.
Таблетки Метацил (по 2 мг) можно принимать по одной-две с такой же частотой, а 0,1% раствор препарата вводится в мышцу (по 0,5-2 мл). Платифиллин применяют как внутрь (по 0,25-0,5 мг не более трех раз в день), так и парентерально (1-2 мл 0,2% раствора п/к). А Дифацил назначается внутрь по 0,05-0,1 г 2-3-4 раза в день (после приема пищи). Все препараты-холинолитики могут вызывать головную боль, временные нарушения зрения, сухость во рту и расстройство желудка, а также увеличение ЧСС; эти лекарства запрещено применять при наличии у пациентов глаукомы.
Не исключается использование при ганглионевритах НПВС, подробнее см. – Таблетки от невралгии
В случаях тазового или крестцового ганглионеврита положительный эффект могут дать ректальные обезболивающие свечи.
Также рекомендуется принимать витамины группы В, а по назначению лечащего врача – иммуностимулирующие средства.
В комплексной терапии ганглионеврита активно применяется физиотерапевтическое лечение, подробности в материале – Физиотерапия при неврите и невралгии периферических нервов
Помогает уменьшить интенсивность боли и улучшить трофику тканей лечение ганглионеврита с помощью массажа.
Если лекарства не снимают боль, проводится хирургическое лечение, которое заключается в удалении пораженного нервного узла методом лапароскопической симпатэктомии или с помощью радиочастотной деструкции.
Профилактика
Основная профилактика воспаления симпатических и парасимпатических ганглиев – своевременное и адекватное лечение инфекций, приводящих к развитию ганглионеврита.
Меры по укреплению иммунитета также способствуют устойчивости организма в болезнетворным бактериям и вирусам.

[20]
Прогноз
При общем благоприятном исходе лечения ганглионевритов, следует иметь в виду, что терапия данного заболевания требует времени, и очень часто процесс становится хроническим. Также возможны необратимые осложнения данной болезни. И даже радикальное вмешательства не гарантирует рецидивов.
Читайте также:


