Глаза в кучу от нервов
Содержание статьи:
Болезни зрительного аппарата могут иметь серьезные последствия, если вовремя не обратиться к врачу. Одной из таких патологий является неврит зрительного нерва. Который лишает пациента возможности четко видеть дальние объекты, вызывает болевые ощущения в области глаза и имеет другие неприятные симптомы.
Неврит зрительного нерва — это болезнь воспалительного характера, которая провоцирует снижение зрительных функций. Основными симптомами являются: боль в глазах, резкое снижение зрения, нарушенное восприятие цвета, появление белых пятен. Из-за воспалительного процесса миелиновая оболочка, которой покрыт зрительный нерв разрушается, а на ее месте начинает разрастаться рубцовая ткань. Это явление называется демиелинизацией и при несвоевременном обращении к врачу может привести к необратимой слепоте.
Болезнь чаще всего затрагивает людей в возрасте от 20 до 50 лет, но не менее серьезную опасность патология представляет для людей пожилого возраста. Из-за ослабленной иммунной системы лечение у таких пациентов проходит сложнее. Терапия включает в себя комбинацию противовоспалительных, антибактериальных, противоотечных, десенсибилизирующих и дезинтоксикационных средств.
В международной классификации болезней МКБ–10 Неврит зрительного нерва имеет код H46.
Причины неврита зрительного нерва
Одной из главных причин, способствующих развитию неврита зрительного нерва, является другая болезнь — рассеянный склероз, в ходе которой разрушается миелин, покрывающий нервные клетки головного и спинного мозга. Поэтому больные с установленным диагнозом неврит попадают в группу риска, ведь через некоторое время у них может появиться рассеянный склероз.
Способствовать развитию болезни может еще одно заболевание, также являющееся аутоиммунным это оптический нейромиелит. К основным симптомам относятся воспаление спинного мозга и зрительного нерва. Главное отличие от первой болезни оптический нейромиелит не влияет на клетки головного мозга. Подтолкнуть к началу развития неврита могут некоторые болезни, которые тоже относятся к аутоиммунным это саркоидоз и красная волчанка. Спровоцировать развитие неврита могут не только заболевания, и другие факторы, оказывающие непосредственное влияние на зрительный нерв.
К ним относятся:
- Радиационная терапия. Используется при лечении ряда тяжелых заболевании и может быть причиной развития неврита зрительного нерва.
- Ряд инфекционных заболеваний, протекающих в оболочках головного мозга, разных частях глаз или носоглотке.
- Вирусные или бактериальные болезни (сифилис, корь).
- Зубные болезни, протекающие в тяжёлой форме (кариес, пародонтит).
- Ослабленный организм из-за определенных инфекции (ВИЧ, СПИД, туберкулез).
- Неправильное лечение простудных заболевании.
- Заболевания эндокринной системы.
- Болезни крови (подагра).
- Ранее перенесенные черепно-мозговые травмы.
- Прием наркотических веществ.
- Алкоголизм.
Классификация неврита зрительного нерва
Неврит зрительного нерва классифицируется в зависимости от причин заражения и поражённой области.
С точки зрения этиологического фактора выделяют невриты инфекционной, параинфекционной, демиелинизирующей, ишемической, токсической и аутоиммунной природы:
- Параинфекционный - является результатом вирусного заболевания или ранее перенесенной вакцинации.
- Демиелинизирующий - причина развития патологии разрушение оболочки нейронов.
- Ишемический - результат нарушенного кровообращения в мозге.
- Токсический - возникает из-за поражения зрительного нерва в результате отравления метиловым спиртом.
- Аутоиммунный - возникает при нарушении аутоиммунных функции организма.
- Интрабульбарный неврит – поражает глазной диск и чаще всего наблюдается у детей. Основные симптомы — это уменьшение площади обзора и неспособность четко видеть объекты.
- Ретробульбарный неврит – это воспалительный процесс, протекающий за пределами яблока ока. Может начаться из-за несвоевременного лечения.
Симптомы неврита зрительного нерва
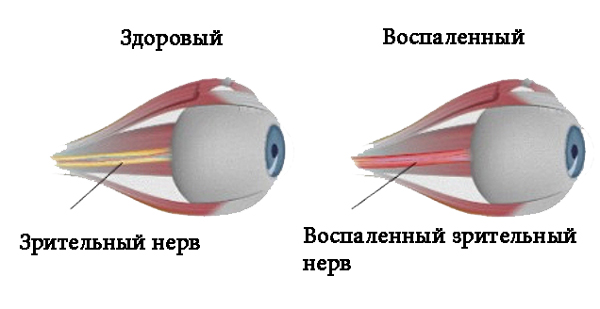
Первые признаки болезни могут появиться неожиданно. Все виды неврита зрительного нерва имеют разные клинические симптомы.
К основным признакам, которые характерны для всех видов, относятся:
- неспособность четко видеть дальние объекты или находящиеся на небольшом расстоянии;
- болевые ощущения в области глаз;
- быстропрогрессирующая потеря зрения;
- невозможность различать цвета;
- чувствительность глаз к свету;
- более ограниченное зрительное поле. Могут выпадать объекты, участки, находящиеся в центре или рядом.
Изредка основные симптомы могут сопровождаться повышенной температурой, общей слабостью и головной болью.
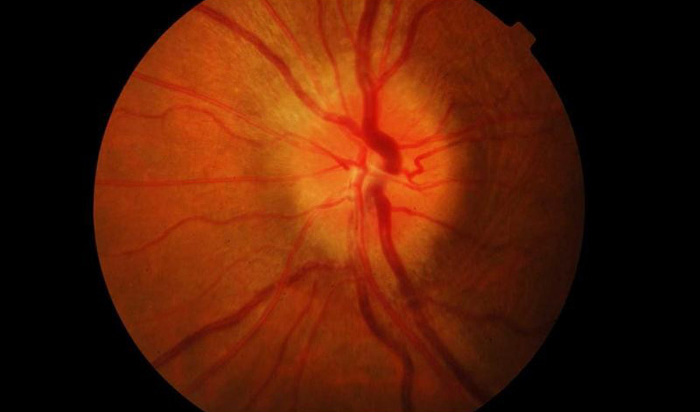
При этом типе патологии постепенно начинает теряться четкость зрения, которая ведет к слепоте. В случаях частичного воспаления зрение остается на прежнем уровне, но наблюдается изменение зрительного диска, границы становятся размытыми, сосуды расширяются также возможно кровоизлияние. Данный вид зрительного невроза развивается в течение 3-6 недель, но первые симптомы появляются уже через 2 недели.
Основные симптомы интрабульбарного неврита:
- нестабильное восприятие цветов;
- размытость границ;
- невозможность четко видеть объекты в темное время суток;
- развитие близорукости;
- появление белых пятен в области видимости, чаще всего в центре;
- кровоизлияние в области глазного диска.
Имеет несколько подвидов (аксиальный, периферический). Основные симптомы ретробульбарного типа появляются на 3 день заболевания. Для острой формы характерны болевые ощущения в области глаза и резкое снижение зрения. Каждый вид имеет свои характерные признаки.
Для аксиального типа, характерны:
- невозможность четко видеть объекты вдали;
- слепота;
- скомоты;
- болезненные ощущения.
- невозможность увидеть объекты, находящиеся сбоку;
- болевыми ощущениями.
Трансверсальная форма сочетает в себе все симптомы, перечисленные ранее.
Диагностика неврита зрительного нерва
При проведении диагностики неврита зрительного нерва врачом будут учитываться некоторые определенные факторы. Но во всех случаях для подтверждения болезни, пациента осматривают с помощью офтальмоскопа. Также врач проверяет реакцию пациента на свет.
В дальнейшем на основании жалоб больного может быть назначены следующие методы диагностики:
- МРТ головного мозга;
- УЗИ глаза;
- анализ крови;
- офтальмоскопия;
- проверка способности пациента различать цвета;
- проверка остроты зрения.
В обычных случаях диагностика болезни не вызывает особых сложностей. Труднее диагностировать невриты, в легкой форме которые протекают без резкого снижения зрения или образования отеков. В таком случае нужно отличить псевдоневрит от застойного диска. Для первой болезни характерно сохранение способности видеть и отсутствие каких-либо симптомов и видимых изменении. На начальных стадиях застойный диск отличается от неврита сохранностью зрения и отечностью диска зрительного нерва. Возникновение даже небольших кровоизлиянии является подтверждением диагноза неврит. Поставить наиболее точный диагноз можно при помощи флюоресцентной ангиографии глазного дна. Она же помогает отличить неврит от застойного диска.
Лечение неврита зрительного нерва

Лечение неврита зрительного нерва проходит в условиях стационара. Пока не установлен точный диагноз, терапия нацелена на устранение воспалительного процесса и инфекции, иммунокоррекцию и улучшение метаболизма.
После того как диагноз подтвержден больному прописывают следующие группы препаратов:
- Антибиотики, купирующие воспаление. Их назначение обусловлено тем, что очень часто неврит вызывает бактериальная инфекция.
- Для профилактики рассеянного склероза внутривенно назначают кортикостероиды.
- Мочегонные средства. Назначают при необходимости понизить давление внутри черепа.
- Глюкокортикоидные препараты — помогают снять воспаление.
- Ноотропы препятствуют развитию атрофии нервной ткани, улучшая ее питание.
- Препараты для улучшения кровообращения.
- Витамины.
В тех случаях, когда у больного наблюдается повышенное давление в оболочке зрительного нерва, проводится хирургическая операция — декомпрессия оболочки. Если неврит выявлен как токсическая ретробульбарная разновидность, то прием антибиотиков прекращается.
Отдельная схема лечения неврита назначается для больных с рассеянным склерозом и шизофренией. Помимо общей терапии им прописывают психотропные средства. После окончания лечения сохраняется большая вероятность рецидива, поэтому больного ставят на учет к офтальмологу.
Осложнения неврита зрительного нерва
Воспалительные заболевания нервной системы могут вызвать необратимые изменения в организме. Степень тяжести напрямую зависит от продолжительности воздействия болезни на ткани. При долгом отсутствии нормального кровообращения в нервных волокнах могут начаться дистрофические изменения. Ранее полученные травмы или отравления способствуют полному разрушению ткани.
К возможным осложнениям неврита зрительного нерва относятся:
- Снижения остроты зрения или полная потеря. Редкое, но трудно поддающееся лечению осложнение.
- Неподдающееся восстановлению поврежденные нервы и ткани центральной и периферической нервной системы. Из-за того, что осложнение является необратимыми негативные последствия болезни, могут остаться на всю жизнь.
- Атрофия тканей. Большое количество рубцов повышает риск возможных осложнении.
Опасные осложнения при неврите возникают не часто. У многих пациентов уже через некоторое время полностью восстанавливается зрение. В то же время при тяжелом течении болезни, миелиновая оболочка разрушается, из-за чего и возникают необратимые последствия.
Профилактика неврита зрительного нерва
Лечение и реабилитационный период при неврите зрительного нерва носят длительный характер.
Для того, чтобы минимизировать риск рецидива неврита зрительного нерва нужно придерживаться основных правил профилактики:
- проходить профилактический осмотр у офтальмолога;
- стараться не травмировать голову и зрительный аппарат;
- не употреблять спиртные напитки;
- не пренебрегать лечением простудных заболевании;
- начать вести здоровый образ жизни, включающий в себя занятия спортом;
- отказаться от курения;
- питаться здоровой и сбалансированной пищей;
- избегать перенапряжения глаз;
- периодически делать анализ крови;
- принимать витамины и общеукрепляющие лекарства, которые назначит врач;
- в период реабилитации врач офтальмолог может назначить специальную гимнастику для улучшения кровоснабжения глаз.
Неврит зрительного нерва — это серьезное заболевание, ведущее к слепоте. Поэтому так важно при обнаружении первых признаков посетить офтальмолога, который проведет диагностику и назначит лечение.
Косоглазие, еще известное под названием гетеротопии, представляет собой дефект зрительной системы, при котором нарушается функционирование глазных мышц. По этой причине при попытке сфокусировать взгляд движения глазных яблок становятся несинхронизированными. Каждое из них может принимать отдельное положение, отклоняясь в разные стороны. Болезнь может затрагивать как один, так и оба глаза. Нередко наблюдается на фоне других глазных заболеваний, некоторые из которых могут являться его первопричиной. В большинстве случаев болезнь развивается сразу после рождения либо в раннем возрасте.
Когда косит один или оба глаза, то человек может неверно оценивать габариты и расстояние до предмета, неправильно воспринимать перспективу, испытывать проблемы с координацией и обработкой полученной визуальным путем информации.
Косоглазие может быть как врожденным, то есть диагностируемым сразу после появления ребенка на свет (встречается довольно редко), так и приобретенным. Вторая разновидность является результатом травмы, болезни или инфекции. Приобретенное косоглазие может носить как постоянный, так и временный характер. С учетом степени выраженности проблемы выделяются следующие типы недуга:
С учетом направления движения глазного яблока выделяют следующие разновидности болезни:
Причинами, провоцирующими косоглазие, выступают аномалии развития эмбриона в утробе, генетический фактор, врожденная катаракта, инфекции, перенесенные матерью, преждевременные роды. Вызвать косоглазие у взрослых могут следующие причины:
Обычно развивающееся косоглазие хорошо заметно со стороны. Сопутствующими признаками болезни выступают неожиданные приступы головокружения, двоение в глазах, проблемы с восприятием рукописного и печатного текста, трудности с письмом.
При содружественном косоглазии косят оба глаза, и отклонение от нормального положения в обоих будет примерно одинаковым. Состояние может вызываться резким изменением остроты одного глаза, заболеваниями сетчатки и зрительного нерва, проблемами с ЦНС, врожденными патологиями глазных яблок.
При такой разновидности косоглазия может происходить попеременное отклонение то правого, то левого глаза. Подвижность глазного яблока при этом полностью сохраняется. Двоение картинки обычно не наблюдается, в косящем глазу возможно ослабление остроты зрения.
Выражается проблемой с одним глазом. Главным признаком недуга является раздвоение картинки. Чаще всего провоцируется поражением нервов и нарушением функций мышц. Изменения могут быть как врожденными, так и стать результатом инфекций, травм, опухолей.
Основными признаками паралитического косоглазия являются отсутствие подвижности глаза в сторону пораженной мышцы либо мышц, двоение картинки, вынужденное отклонение головы в сторону проблемной мышцы, головокружение. Эта разновидность может диагностироваться в любом возрасте. Способна вызываться травмами, отравлениями и другими факторами.
Диагностика косоглазия может осуществляться следующими способами:
Зачастую лечение – это длительный процесс, и для предупреждения страбизма пациенту придется прилагать определенные усилия. Устранение косоглазия может осуществляться с помощью оптической коррекции (ношение специальных очков), повышения остроты зрения посредством аппаратных процедур и хирургическим вмешательством. Пациентам, страдающим косоглазием, могут назначаться следующие процедуры:
Для предупреждения развития косоглазия необходимо соблюдать следующие рекомендации:

Глазная боль — это термин, включающий в себя дискомфорт в глазу, а также вокруг и позади него. Боль может затрагивать как оба глаза, так и только один. Разберем последний вариант более подробно.
По результатам исследований нет данных о том, что правый или левый глаз болит чаще. В каждом случае это индивидуально.
Наиболее распространенные причины острой боли в одном глазу это:
Травма глаза с повреждением роговицы, острый приступ глаукомы, иридоциклит, флегмона орбиты, невралгические синдромы, головные боли и височный артериит.
1) Травмы глаза с повреждением роговицы. При повреждении передней прозрачной оболочки глаза — роговицы, возникает целый комплекс симптомов, который объединили в роговичный синдром. При этом пациент испытывает острую боль режущего характера, светобоязнь, блефароспазм (глаз не может полностью открыться). Связано это с повреждением нервных волокон роговицы, которые в изобилии представлены на ее поверхности. Характерный диагностический признак — улучшение состояния при применении анестезирующих капель, так как снижается чувствительность нервных окончаний.
2) Острый приступ глаукомы. Развивается при резком повышении внутриглазного давления. При этом боль распространяется в висок, зрение ухудшается, мутнеет, глаз приобретает красно-фиолетовый оттенок, глазное яблоко становится твердым, пальпация безболезненна. Эта ситуация является экстренной и требует немедленного обращения к врачу! При долгом воздействии высокого давления начинает страдать зрительный нерв, его ткань разрушается и прежнюю остроту зрения можно не вернуть.
Также глаукома может протекать без острых приступов. Постепенное повышение внутриглазного давления не дает острых проявлений, что нередко является причиной позднего обращения к офтальмологу. Заболевание достигает терминальной стадии, зрительная функция теряется и возникает гипертензионный болевой синдром. Боль наступает постепенно и медленно затухает.
3) Иридоциклит — это воспаление передней части сосудистой оболочки глаза (радужки и цилиарного тела).
При этом пациент испытывает острую боль, усиливающуюся по ночам, зрачок сужается и теряет способность к расширению. Глаз мягкий, но при пальпации возникает болезненность.
4) Флегмона орбиты — это гнойное воспаление тканей орбиты. При этом боль локализуется в области глазного яблока и рядом с ним. Возникает остро, общее состояние пациента ухудшается, повышается температура, появляется озноб и головная боль. Веки глаза отекают, при касании боль резко усиливается. Это состояние опасно для жизни, требует неотложной медицинской помощи.

5) Невралгические синдромы. Односторонняя боль в глазу характерна при поражении нервов. В зависимости от пораженного нерва, различается точная локализация боли и ее характер. При поражении тройничного нерва (первой его ветви) характерны сильные приступообразные боли в области глаза, надбровья и верхнего века. Пальпация в точке выхода зрительного нерва очень болезненна.
Невралгия носоресничного нерва — характеризуется выраженной болью в области глаза, у внутреннего угла глаза и спинки носа.
Синдром крыло-нёбного узла — боль в лобной области и в области глазного яблока. Может сопровождаться отеком верхнего века и светобоязнью.

6) Головные боли.
Мигрень сопровождается выраженной односторонней болью в лобно-орбитально-височной области головы. При этом боль может распространиться на всю половину головы, а зрение может ухудшиться (в большинстве случаев это проявляется возникновением мерцающего пятна в поле зрения).
Также известны кластерные боли — это пульсирующая головная боль, захватывающая область глаза, длительностью 1,5 часа. Возникает преимущественно ночью в одно и тоже время.
7) Височный артериит. Возникает исключительно у пожилых людей, за редким исключением. Больше подвержены женщины. Это воспаление артерий, снабжающих кровью область головы, глаз и глазного нерва. Во время приступа возникает сильная боль в виске, глазной области, временное ухудшение зрения. Опасность данного заболевания в том, что при длительном течении может вызывать необратимую потерю зрения.
Как видите, список возможных причин боли в одном глазу обширен. Для постановки точного диагноза необходимо динамическое наблюдение, в некоторых случаях специфические обследования. Среди этих патологий есть состояния, промедление при которых опасно для жизни.
- При травмах глаза, необходимо удостовериться в отсутствии инородных тел, при необходимости их удалить, обработать раны антисептиками, антибактериальными препаратами и заживляющими гелями.
- При глаукоме необходима нормализация внутриглазного давления, препараты нейропротекторы, защищающие нервные ткани от действия высокого давления.
- При иридоциклите — используются противовоспалительная и антибактериальная терапии, а также лечение системного заболевания, спровоцировавшего иридоциклит.
- Невралгические синдромы обусловлены воспалением нервной ткани, поэтому в основном требуется противовоспалительная терапия. Головные боли, как и невралгия, требуют совместного наблюдения у врачей-неврологов.
- Височный артериит лечится совместно с терапевтом. Назначают курс стероидных препаратов хорошо снимающих воспаление артерий.
- Все лечение требует индивидуального подхода и комплексного наблюдения. Если вы отмечаете возникающую боль на одном глазу, особенно повторяющуюся — не стоит медлить. Запишитесь на консультацию! Ведь только вовремя оказанная медицинская помощь даст максимально быстрое избавлении от болезненного состояния.

Почему случается нервный тик?
Нервный тик глаза у взрослого (а именно нервным тиком в медицине называют непроизвольное сокращение глазных мышц) относится к неврологическим заболеваниям. Подергивания не случаются на пустом месте. В нервную систему поступают ложные импульсы, которые приводят в движение мышцу.
Тик — защитная реакция, ответ нервной системы на какое-либо эмоциональное перевозбуждение или переутомление.
Если болезнь носит периодический характер, и вы догадываетесь, какие события в вашей жизни вызвали нервное напряжение (веко начинает дергаться чаще после эмоционального перенапряжения), можно попытаться справиться с этой проблемой самостоятельно.
Но лучше предварительно установить точную причину, почему дергаются веки глаз и что с этим делать? Возможно, подергивание мышц говорит о том, что у вас затаилось заболевание нервной системы, требующее серьезного лечения медикаментами, а не простыми упражнениями, рецептами и компрессами, которые подобрал для своих читательниц женский сайт sympaty.net.
Дергаются веки глаз: шуточные советы с серьезным подтекстом
Не знаете, что делать, если дергается под глазом?
Конечно же, это шутка. Но доля истины в ней есть.
Например, первый совет, который вам дадут во Всемирной сети – выспаться! Многие не воспринимают подергивания века всерьез: ну, подумаешь, нервы шалят! В наше время это неудивительно.
Но не реагировать на этот симптом нельзя! Как вы понимаете, все перенесенные психические стрессы, эмоции влияют на нашу психику и требуют от нее реакции – ответа.
Нервный тик возникает тогда, когда человека что-то беспокоит и напрягает и он не может решить возникшую проблему. Подергивания веком могут быть единичными приступами, которые проходят через несколько минут или часов. Но также нервный тик может быть хроническим. Специалисты, которые могут быть полезными в этой ситуации, – невролог, психотерапевт, окулист.
Невролог необходим, когда нервный тик века у взрослого возникает как симптом какого-то заболевания нервной системы. Это могут быть последствия болезней, перенесенных в детстве: менингит, сотрясения головного мозга, черепно-мозговая травма и даже осложнения во время родов. Предрасполагает к нервным тикам генетическая наследственность.
Как правило, невролог дает общие рекомендации – соблюдать режим отдыха, не нервничать и принимать успокоительные препараты. Ну все, как из нашего шуточного совета! Только вместо чашки коньяка с капелькой чая врач прописывает Новопассит, Персен и подобные препараты.
За работу нервной системы в организме отвечает магний. Подумайте, достаточно ли в вашем рационе продуктов, богатых этим элементом: рыбы, фасоли, ржаного хлеба, бананов. Если вы испытываете дефицит магния, можно пропить препарат Магне В6. Это позволит снять возбудимость нейронов, отвечающих за работу нервной системы.
Если у вас не получается соблюдать третий из наших советов – смотреть дергающимся глазом телевизор, тогда идите к окулисту. Если говорить серьезно, иногда нервный тик глаза у взрослого и у ребенка возникает из-за проблем со зрением.
Одним из дополнительных признаков, подтверждающих это, могут быть зрачки разного размера. Если вы заметили у себя помимо подергивания и эту проблему, рекомендуем вам незамедлительно обратиться к окулисту.
После осмотра глазного яблока и мышц, которые отвечают за движения органа зрения, окулист либо подберет лечение, либо отправит вас к психотерапевту.
Стресс на работе, ссора с близкими, болезни родных – все может стать толчком психике реагировать на происходящее непроизвольным подергиваниями мышц. Если вы сами не можете установить причину, почему дергается глаз и что делать, обратиться можно к психотерапевту. Опытный психоаналитик найдет причину (возможно, о которой вы и не догадываетесь) и научит вас расслаблять мышцы, потому что нервный тик относится к контролируемым состояниям.
Ниже вы найдете советы, что делать, если постоянно дергается глаз.
Холодный компресс на веко
Если нервный тик не относится к симптомам нервного заболевания, то он быстро проходит. Самый длительный период безостановочного дергания веком может длиться до конца дня. Еще 3 – 5 дней приступы могут повторяться, но после этого времени должны пройти без лечения.
Помогает приостановить дергание холодный компресс на глаза. В прохладной воде нужно промокнуть полотенце и поместить его на 20 минут на глаза. Холод сужает кровеносные сосуды, кровь отступает от глазных мышц и расслабляет их.
Упражнения для снятия нервного тика с глаз
Представьте себе, что ваши глаза – крылья бабочки. Приступаем к комплексу несложных профилактических упражнений.
- Для начала интенсивно поморгайте веками несколько раз – бабочка разминает свои крылышки;
- Зажмурьте глаза так сильно, как сможете – крылья прижались;
- Резко откройте их – крылья раскрылись;
- Повторяем это упражнение, пока не начнете плакать.
- Поплакали? Закрывайте глаза и вытирайте слезки. Для этого средним пальцем массажируйте круговыми движениями веко.
- Быстро-быстро поморгайте веками где-то полминуты, представляя, что ваши глазки – крылья бабочки, которой нужно улететь.
Это упражнение расслабляет мышцы и смачивает глазное яблоко, что очень важно для взрослых с нервным тиком глаза.
- Закройте века наполовину. Они начнут подрагивать. Сосредоточьтесь и попытайтесь остановить эту дрожь.
- Закройте глаза и еще раз сделайте круговой массаж глазных век средним пальцем.
Нетрадиционная медицина
Если следовать учениям китайской медицины, то моргание века, как и все, что связано с болезнью глаз у взрослого, указывает на проблемы в работе печени. Поэтому, как уверяют представители китайской медицины, если дергается веко – нужно лечить печень: не перегружать ее вредной пищей, ограничить кофеин и алкоголь, принимать соответствующие препараты;
Если веко дергается нечасто, то можно обойтись профилактическими мерами – компрессами и упражнениями для расслабления мышц глаз.
Но оставлять частые приступы нервного тика глаза у взрослого без внимания нельзя. Если вы заметили, что веко начинает дергаться при любой, даже незначительной стрессовой ситуации, обязательно обратитесь к врачам.
Читайте также:


