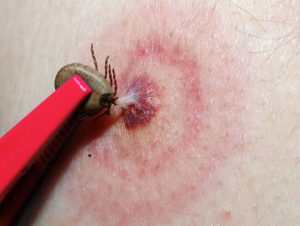
Интенсивная терапия при энцефалите



По данным ВОЗ, в мире ежегодно в мире фиксируется 10 - 12 тысяч случаев заражения клещевым энцефалитом. В России эта цифра ниже – около 2 - 3 тысяч человек. Вроде не много, однако, болезнь эта очень опасная, смертность от нее составляет 20 - 25%, а у 10 - 20% заболевших на всю оставшуюся жизнь остаются серьезные неврологические проблемы.
Заразиться клещевым энцефалитом может абсолютно любой человек, независимо от пола и возраста. Болезнь передают человеку иксодовые клещи – они живут в траве, на лугах и лесах. Считается, что из 100 клещей 6 – носители заразы. Однако в России есть регионы, где их особенно много.
В Центральном округе:
- Ивановская область;
- Костромская область;
- Московская область (Дмитровский и Талдомский районы);
- Тверская область;
- Ярославская область.
В Северо-Западном округе:
- Архангельская область;
- Вологодская область;
- Калининградская область;
- Карелия;
- Коми;
- Ленинградская область;
- Новгородская область;
- Псковская область;
- Санкт-Петербург.
В Южном округе:
- Крым.
В Приволжском округе:
- Кировская область;
- Нижегородская область;
- Оренбургская область;
- Пермский край;
- Башкортостан;
- Марий-Эл;
- Татарстан;
- Самарская область;
- Удмуртия;
- Ульяновская область.
В Уральском округе:
- Курганская область;
- Свердловская область;
- Тюменская область;
- Ханты-Мансийский АО;
- Челябинская область.
В Сибирском округе:
- Все регионы.
В Дальневосточном округе:
- Амурская область;
- Еврейская АО;
- Приморский край;
- Сахалинская область;
- Хабаровский край.
Симптомы клещевого энцефалита
После того, как человека укусил клещ, вирус попадает в ткани и там начинает активно размножаться. Затем он переходит в кровь и лимфу. А после проникает в мозг.
Первые признаки болезни появляются не сразу – инкубационный период вируса обычно длится 10 - 14 дней. Но затем болезнь развивается стремительно. Ее симптомы таковы:
- резко повышается температура – до 38 - 39 °С;
- озноб;
- сильные головные боли;
- начинаются тошнота и рвота;
- болят мышцы – в районе шеи, плеч, груди и поясницы, в руках и ногах;
- гиперемия на лице.
Затем добавляются признаки поражения мозга:
- наступает паралич рук и ног;
- появляется косоглазие;
- начинаются судороги;
- больной теряет сознание.
Впрочем, не всегда инкубационный период длится около двух недель, бывают другие варианты развития клещевого энцефалита:
Молниеносное развитие. В данном случае первые симптомы проявляются уже через сутки после того, как укусил клещ. Это очень опасный вариант, если вовремя не обратиться за медицинской помощью, наступает паралич ЦНС, кома и смерть.
Затяжное развитие. При таком варианте инкубация вируса может длиться месяц и даже больше.
Лечение клещевого энцефалита должно быть своевременным. Оно проводится в инфекционных стационарах. Пик смертности от заболевания приходится на период разгара клиники (3 – 7 день патологии). Опасность заключается в том, что специфической терапии против энцефалита, вызванного флавовирусами, не существует. Поэтому лечение должно быть максимально направленным выведения возбудителя из организма любыми путями.
Опасность клещевого энцефалита
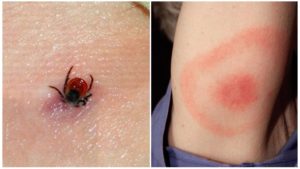
Клещевой энцефалит – это заболевание, которое требует лечения с первого дня выявления патологии. Инкубационный период длится в течение 5 – 30 суток, в среднем проходит две недели с момента укуса клеща и до момента манифестации и яркой клинической картины.
Длительность болезни составляет 15 – 30 дней, иногда до двух месяцев с периодом астенизации (истощения организма) в течение месяца.
Самые серьезные осложнения клещевого энцефалита, которые происходят с человеком без должного лечения:
- мозговая кома,
- смерть на 3 – 7 день патологии,
- кровоизлияния с мозг,
- мышечная атрофия,
- кожевниковская или джексоновская эпилепсия,
- восходящие парезы или параличи,
- пневмонии с дистресс-синдромом, миокардиты,
- бульбарные расстройства (остановка дыхания или сердечно-сосудистой деятельности).
Если осложнение при отсутствии лечения клещевого энцефалита у взрослых не приводит к моментальному летальному исходу, то оно приобретает хроническую форму. Человек становится инвалидом, теряет способность самообслуживания и нуждается в пожизненной реабилитации.
Симптоматика патологии
Клиническая картина или симптомы клещевого энцефалита зависят от формы заболевания. Детально обо всех симптомах и диагностике болезни можно узнать в этой статье. Признаки энцефалита, которые встречаются при всех формах, более, чем у половины пациентов следующие: 
- головная боль распирающего характера,
- волнообразные подъемы температуры (первый подъем – 7 дней болезни, затем перерыв на 7 – 10 дней, а затем второй подъем температуры) до 38 градусов и выше,
- тошнота и рвота, не приносящая облегчение,
- лихорадка,
- фибриллярные, единичные подергивания мышц,
- положительные менингеальные симптомы (ригидность затылочных мышц и другие).
В тяжелых случаях пациента беспокоит спутанность сознания, парезы и параличи (вялые) с атрофией мышечной массы, галлюцинации, нарушение глотания, зрительных функций, чувствительности конечностей, ощущения ползания мурашек.
ВНИМАНИЕ! Возможна потеря ориентации пациента в пространстве и во времени.
Способы лечения
Лечение пациента с клещевым энцефалитом включает в себя такие мероприятия:
- консервативные средства (симптоматические и патогенетические),
- базисная терапия,
- дополнительное лечение,
- интенсивная терапия за показаниями,
- физиотерапия и реабилитация.
Консервативные методики применяются в стационарах (реанимационном или неврологическом). Пациенту показан строгий постельный режим.
ВНИМАНИЕ! Необходимо лечение и пациентам с бессимптомным течением заболевания (если болезнь выявили случайно, в лаборатории). Тогда показаны только патогенетические методы, которые влияют на размножение вируса в организме. Симптоматическая терапия не показана.
Стартовый этап лечения или базисная терапия
Вторые сутки – 100 мл
Дополнительное лечение пациентов с клещевым энцефалитом
| Препарат | Показания | Разовая доза | Суточная доза | Кратность | Длительность (дни) |
| Анальгин 50% | Повышение температуры | 1 мл | 3 мл | 3 раза в/в | На период горячки |
| Т-активин | Снижение иммунитета | 0,2 мг/кг | 0,2 мг/кг | 1 раз в/м | 10 дней |
| Глюкоза 10% | Интоксикация организма | 200 – 400 мл | 200 – 800 мл | 1 – 2 раза в/в | 5 – 10 дней |
| Витамин С | 5 мл | 5 мл в/в | 1 раз в/в | 5 – 10 дней |
Интенсивная терапия пациентов с вирусным энцефалитом дополняется такими препаратами:
- Маннитол (отек мозга),
- Реосорбилакт (тяжелое течение),
- Глюкокортикоиды (молниеносное течение или тяжелые формы),
- Натрий оксибутират, Седуксен, Аминазин (при судорогах),
- Этамзилат, Викасол, Фраксипарин, Курантил, Контрикал (при кровотечениях и ДВС-синдроме),
- Искусственная вентиляция легких (бульбарные расстройства дыхания, глотания).
Лечение клещевого энцефалита должно корректироваться лечащим врачом. При мнимом благополучии, на 7 – 10 день заболевания не стоит расслабляться. Необходимо продолжать полный курс лечения до 14 дня.
Клещевой энцефалит может перейти в хроническую форму, начиная с 14 – 20 дня. Тогда необходимо приступать к реабилитации с одновременной борьбой с симптоматикой.
ЗАПОМНИТЕ! Лечение в стационаре длится не менее 21 дня, при менингеальной форме не менее 30 дней. Если форма заболевания очаговая, то лечение продлевают до 45 дней в стационаре. При нормализации температуры тела пациента переводят в неврологическое отделение.
Амбулаторное лечение патологии длится до 6 месяцев. Если форма энцефалита очаговая, то терапия продлевается до 2 лет.
Для восстановления используются медикаментозные препараты и активные способы реабилитации:
- Прозерин, Дибазол, витамин В1 (при параличах для стимуляции мышечной деятельности),
- Церебролизин, Кавинтон, Энцефабол (ноотропы для улучшения кровообращения),
- Клоназепам при гиперкинезах,
- Массаж, лечебная гимнастика, электростимуляция пораженных мышц при параличах.
Профилактика заболевания
Экстренная профилактика клещевого энцефалита – это мероприятия, которые выполняются после укуса клеща, но до начала манифестации (проявления) основной болезни. Если пациента в эндемическом регионе укусил клещ, необходимо соблюдать алгоритм:
![]()
В течение первых 72 часов после укуса (но не позднее) принять противоэнцефалитный иммуноглобулин в дозировке 0,1 мл на 1 кг массы тела.- Принять на выбор один из противовирусных препаратов: Анаферон детский (1 таблетка, три раза в день, в течение 21 дня), Йодантипирин (300 мг 3 раза в день – два дня, 200 мг 3 раза в день – 2 дня, 100 мг 3 раза в день – пять дней, общий курс составляет 9 дней), Циклоферон (600 мг 1 раз в день в дни по схеме: 2.4.6.8.11.14.17.20.23).
Существуют специфические меры профилактики (прививки Энцевир, Энцепур), которые делаются за 1,5 – 1 месяц до выезда на эндемические регионы обитания энцефалитных клещей. Срок действия прививки зависит от ее вида. Их необходимо сделать минимум за 1,5 месяца до выезда в регион (2 прививки), затем ввести еще одну через год, и повторять каждые три года в дальнейшем, по необходимости.
ЭТО ИНТЕРЕСНО! Проверить эффективность прививки можно только после сдачи крови на IgG (иммуноглобулины класса G). Об эффективности будет свидетельствовать титр антител 1:200, 1:400. Если титр ниже, например, 1:100 это значит, что иммунитет не сформировался.
Клещевой энцефалит – одно из самых трудноизлечимых заболеваний, которые переносят клещи. Необходимо делать профилактические осмотры себя и других людей после прогулок в лесу, а также защищать тело с помощью одежды, оставляя минимум оголенных участков (на голове, щиколотки на ногах). Укус клеща – не болезненный, что замедляет выявление возможного очага инфекции.
Энцефалит – воспалительное поражение головного мозга, связанное с инфекцией, аутоиммунным или опухолевым поражением нервной ткани. Заболевание протекает остро или хронически, что зависит от особенностей организма человека и причины развития патологии. Симптомы включают в себя интоксикационные явления, а также очаговую неврологическую симптоматику, связанную с поражением конкретных участков центральной нервной системы.
При появлении признаков болезни необходимо сразу же обращаться за медицинской помощью в лечебное учреждение. Патология способна быстро прогрессировать при отсутствии лечения и приводить к тяжелым последствиям, вплоть до летального исхода.
Общая информация

Воспалительный процесс при патологии у взрослых и детей может быть связан с различными группами причин. Для облегчения диагностики и назначения терапии, доктора выделяют следующие категории факторов, запускающих воспаление:
- инфекционные агенты – вирус клещевого энцефалита, менингококковая инфекция, грибковые микроорганизмы и др.;
- аутоиммунные реакции, которые часто развиваются после перенесенных инфекций, например, ветряной оспы (характерный признак аутоиммунитета – демиелинизация нервных волокон);
- паранеопластические процессы, связанные с наличием в организме злокачественного новообразования.
Распространенность воспалительных заболеваний ЦНС вне зависимости от их причины широка. Особенно актуален вопрос инфекционного поражения головного мозга при клещевом вирусном энцефалите. В эндемических по переносчикам возбудителей районах, встречаемость патологии может достигать нескольких случаев на тысячу людей.
Доктора выделяют следующих переносчиков энцефалита при его инфекционной причинной обусловленности:
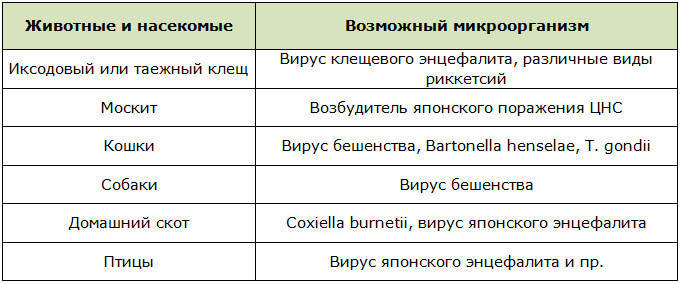
При возникновении вирусного поражения, связанного с вирусами герпеса, полиовирусом, вирусом кори, краснухи и Эпштейна-Барр, важнейшим источником инфекции является больной или вирусоноситель. В этом случае ответ на вопрос – передается ли заболевание от человека к человеку – положительный, так как резервуаром возбудителя является только пациент.
Виды заболевания
Постановка точного диагноза подразумевает определение разновидности болезни, так как это влияет на прогноз для пациента и методы терапии. Выделяют несколько классификаций, основанных на характере патологии, степени тяжести и темпу развития клинических проявлений.
Определение вида энцефалита по причине развития подразумевает деление всех случаев заболевания на две большие группы:
- Первичные – связанные с непосредственным поражением нервной ткани головного мозга инфекционным агентом. Наиболее часто встречается заболеваемость клещевым, японским и герпетическим энцефалитом. В эту группу относят эпидемический энцефалит Экономо, причины которого не до конца ясны, однако, имеются признаки инфекционного характера болезни.
- Вторичные поражения более разнообразны. Их возникновение обычно связано с перенесенными вирусными болезнями, проведенной вакцинацией без учета противопоказаний к ней, бактериальными, грибковыми и паразитарными инфекциями.
По характеру течения выделяют сверхострую, острую, подострую, хроническую и рецидивирующую форму. В зависимости от тяжести клинических проявлений, все случаи заболевания бывают средней, тяжелой и крайне тяжелой степени тяжести.
В клинической практике используются дополнительные виды классификаций: по морфологическим изменениям, по распространенности на структуры центральной нервной системы и по преимущественной локализации поражения. Все они помогают врачу подобрать для больного индивидуальную и эффективную терапию.
Клинические проявления
Острый энцефалит встречается чаще хронической формы. Симптоматика при этом зависит от конкретного возбудителя и характера течения заболевания.
Клещевой вирусный энцефалит
Возбудитель клещевого энцефалита широко распространен в средней полосе России – от Урала до Дальнего востока. Заражение происходит в результате укуса иксодового клеща. Возможно инфицирование при употреблении свежего молока. Продолжительность инкубационного периода колеблется от одного до 30 дней, в зависимости от состояния организма.
Первые признаки энцефалита развиваются остро – повышение температуры тела до высоких значений (39-40°С), общая слабость, общемозговые проявления в виде сильной головной боли и рвоты. При тяжелом течении инфекции возможны нарушения сознания и расстройства психической сферы: бред, галлюцинации, изменения настроения и пр. В отсутствии лечения, патология быстро прогрессирует, приводя к необратимому поражению головного мозга с развитием стойкого неврологического дефицита в виде параличей, парезов, нарушений чувствительности и изменении психической и когнитивной сферы.
Японский энцефалит и его проявления
Основной переносчик – обычные москиты. При заражении инкубационный период длится одну-две недели.
Болезнь начинается с резкого появления лихорадки до 40°С, многократной рвоты, не приносящей облегчения и головной боли. Характерный признак – выраженность интоксикационных проявлений в виде герпетической сыпи на кожном покрове, тахи- или брадикардии, сухости кожного покрова и слизистых оболочек. В зависимости от преимущественной локализации патологического очага у больного выявляют неврологические симптомы в виде нарушений чувствительности, движений, зрения и др.
Болезнь протекает тяжело в связи с постепенным нарастанием симптомов в первую неделю инфекции. Большая часть больных умирает в начальную стадию, что связано с тяжелым поражением головного мозга и возникновением осложнений со стороны дыхательной и сердечно-сосудистой системы.
Поражение герпес-вирусами
Герпетический энцефалит – осложнение инфекции, вызванной вирусом простого герпеса. Подобное состояние может возникнуть у новорожденных детей и людей с выраженным иммунодефицитом.
Болезнь начинается остро с подъема температуры и появления менингиальных симптомов, в связи с первичным поражением мозговых оболочек. Больные отмечают рвоту, сильную головную боль. У большого числа пациентов возникают эпилептические припадки, связанные с раздражением участков головного мозга. Характерно появление очаговых симптомов поражения ЦНС: нарушения зрения, слуха, координации движения, способности человека к вниманию и других когнитивных навыков.
Герпес-связанное заболевание протекает тяжело даже на фоне противовирусной терапии. Всемирная организация здравоохранения отмечает высокий уровень летальности от данного вида патологии по сравнению с другими вирусными поражениями головного мозга.
Диагностические мероприятия

Правильная диагностика энцефалита основывается на комплексном подходе к обследованию. Диагностические мероприятия проводятся по следующему алгоритму:
В процессе обследования лечащий врач проводит дифференциальную диагностику со следующими состояниями: геморрагический инсульт, опухолевое поражение головного мозга, токсическая энцефалопатия, менингит и др. При необходимости проводится консультация со смежными специалистами.
Подходы к терапии
Любой пациент с подозрениями на болезнь или с выявленным заболеванием, должен быть госпитализирован в лечебное учреждение в связи с высоким риском развития тяжелых осложнений, в том числе, летального исхода. Терапия носит комплексный характер и имеет следующие цели:
- борьба с возбудителем;
- устранение интоксикационных явлений;
- восстановление нарушенных функций.
Помимо проведения лечебных мероприятий, организуется постоянное наблюдение за жизненно важными функциями организма (уровень артериального давления, пульс, частота дыхания) и неврологическим статусом.
Из методов немедикаментозной терапии больному назначают постельный режим и приподнятое положение головного конца кровати. Последняя рекомендация позволяет предупредить отек головного мозга за счет облегчения оттока венозной крови из сосудов черепа.
Этиотропная терапия – ключевая часть лечения энцефалита. Используемые лекарственные средства зависят от конкретного возбудителя заболевания:
- При вирусном клещевом энцефалите, пациенту показано введение противоклещевого иммуноглобулина в количестве 0,1 мл на килограмм массы тела. Введение продолжают в течение 5 дней до признаков улучшения состояния человека. Общая курсовая доза лекарства не должна быть меньше 70 мл. В случаях тяжелого течения, курсовую дозу увеличивают. Помимо этого, при выраженной очаговой симптоматике назначается Рибавирин в дозировке 10 мг/кг в сутки.
- Выявление герпетической патологии служит показанием к внутривенному введению Ацикловира на протяжении одной-двух недель. Дозировка рассчитывается на вес пациента – по 10-12 мг на килограмм.
- Лечение цитомегаловирусной инфекции требует внутривенного применения Ганцикловира в дозе 5 мг/кг дважды в сутки. Общая продолжительность терапии от 2 до 3 недель. Дополнительно используется Цитотект 100 Ед на килограмм массы тела по одной дозе каждые два дня до полного исчезновения клинических признаков патологии.
- Для терапии поражения, вызванного японским комариным возбудителем, используют гипериммунную сыворотку людей, которые ранее переболели данными болезнями.
- При бактериальных поражениях терапия осуществляется с помощью антибиотиков, выбираемых в зависимости от выявленного вида микроорганизмов.
Выбор конкретного средства для этиотропной терапии должен осуществляться после идентификации конкретного возбудителя.
Патогенетические методы терапии направлены на прерывание механизмов прогрессирования болезни и развития ее последствий. С этой целью используют ряд подходов.
Для снижения риска развития отека головного мозга применяют дегидратационное лечение, основанное на применении диуретика Маннитола или Фуросемида. Препараты вводят внутривенно дважды в сутки на протяжении 2-4 дней. Помимо этого, противоотечным действием обладают глюкокортикостероиды, например, Дексаметазон. Доза препарата рассчитывается на массу тела больного. Средняя продолжительность приема – 1 неделя.
Предупреждение сенсибилизации организма возможно при использовании Хлоропирамина. Медикамент используют в таблетированном виде в дозировке от 1 до 2 мг на кг массы тела в сутки. Лечение продолжают в течение одной недели.
Интоксикационные явления приводят к ухудшению микроциркуляции во внутренних органах. Для коррекции нарушения используют внутривенное капельное вливание препаратов декстрана. Помимо этого, большое внимание уделяют устранению расстройств работы сердечно-сосудистой и дыхательной системы.
Развитие клинических проявлений приводит к выраженному дискомфорту пациента, а некоторые симптомы, например, лихорадка, могут стать причиной тяжелых последствий. В связи с этим, всем больным назначается симптоматическая терапия:
- жаропонижающие препараты (Парацетамол, литическая смесь);
- устранение судорожного синдрома возможно при использовании Диазепама, Фенобарбитала или Гексенала;
- при признаках делирия и бреда используют Аминазин, Дроперидол и другие антипсихотики.
Выбор конкретной тактики лечения в зависимости от конкретной формы болезни, имеющихся у пациента показаний и противопоказаний всегда производит только лечащий врач. Самолечение невозможно.
Возможности профилактики

Предупредить развитие болезни возможно при некоторых ее клинических формах. Профилактика заболевания может быть специфической и не специфической.
Специфическая защита связана с постановкой прививки от энцефалита. Подобная профилактика разработана в отношении клещевой формы патологии. Вакцинация против клещевого энцефалита проводится как в детском, так и во взрослом возрасте при наличии показаний. Постановка прививки требуется при планировании посещения эндемичных районов или работе на их территории. Вакцинация проводится по следующей схеме: вторая прививка проводится через один месяц после первой, а третья через один год. Подобное введение вакцины обеспечивает формирование иммунной защиты уже после второй прививки, что позволяет человеку избежать возникновения клещевого энцефалита. Ревакцинация проводится один раз в год. В отношении поражений мозга другой инфекционной природы, специфическая профилактика не разработана.
Неспецифическое предупреждение инфекции основывается на следовании рекомендациям докторов:
- Избегать людей, имеющих признаки инфекционной патологии, особенно при наличии признаков иммунодефицита.
- При наличии герпеса, цитомегаловирусной инфекции и других болезней инфекционной природы, необходимо своевременно обращаться за медицинской помощью и не отказываться от назначенного врачом лечения.
- Необходимо исключить факторы, приводящие к иммунодефицитным состояниям: недосыпание, хронический стресс, декомпенсированные болезни внутренних органов, чрезмерные физические нагрузки.
- При возникновении симптомов инфекционного поражения организма на фоне использования иммуносупрессивных препаратов (цитостатики, глюкокортикоиды) необходимо проконсультироваться с врачом по поводу отказа от подобной терапии.
Очень важно, при появлении любых признаков заболевания сразу обращаться за профессиональной помощью, так как энцефалит способен быстро прогрессировать, приводя к осложнениям. Особенно актуально это в отношении детей, у которых болезнь может привести к гибели на фоне отсутствия лечения в течение нескольких суток.
Прогноз для пациента
Важный вопрос для каждого больного человека – лечиться ли энцефалит? При своевременном начале лечения с использованием этиотропных и дезинтоксикационных средств, эффективность терапии высока. Как правило, симптомы болезни и изменения в головном мозге носят обратимый характер и полностью проходят в течение 2-3 недель. Остаточные проявления наблюдаются редко, так как структуры ЦНС сохраняют свою целостность.
При позднем обращении в медицинское учреждение и отсутствии комплексной терапии, болезнь может прогрессировать быстро, особенно в детском возрасте. В этом случае наблюдаются структурные изменения головного мозга с высоким риском развития отека, его дислокации в сторону большого затылочного отверстия и смертью пациента. После лечения у больного может оставаться неврологический дефицит в виде парезов, нарушений работы органов чувств, в том числе, кожной чувствительности, изменения в психической сфере.
Патогенетическая терапия. Основные направления патогенетического лечения энцефалитов:
1) дегидратация и борьба с отеком и набуханием мозга (10–20 % раствор маннитола по 1–1,5 г на 1 кг массы тела внутривенно; фуросемид в дозе 20–40 мг внутривенно или внутримышечно, 30 % раствор глицерола по 1–1,5 г на 1 кг массы тела внутрь, диакарб, бринальдикс);
2) десенсибилизация (тавегил, супрастин.
3) гормональная терапия (АКТГ, преднизолон в дозе 1–2 мг на 1 кг массы тела в сутки, дексаметазон – 16 мг в сутки по 4 мг через 6 ч внутривенно или внутримышечно), оказывающая противовоспалительное, десенсибилизирующее, дегидратирующее действие;
4) улучшение микроциркуляции (внутривенное капельное введение полиглюкина, реополиглюкина, реомакродекса);
5) поддержание гомеостаза и водно электролитного баланса (парентеральное и энтеральное питание, хлорид калия, глюкоза, полиглюкин, 200 мл 4 % раствора гидрокарбоната натрия);
6) устранение сердечно сосудистых расстройств (камфора, сульфокамфокаин, сердечные гликозиды; поляризующая смесь, вазопрессорные препараты, глюкокортикоидные гормоны);
7) нормализация дыхания (поддержание проходимости дыхательных путей, оксигенотерапия, гипербарическая оксигенация, при бульбарных нарушениях – интубация или трахеостомия, ИВЛ);
8) восстановление метаболизма мозга (витамины С, группы В, О, и Р; гаммалон, аминалон, ноотропил, пирацетам, церебролизин);
9) противовоспалительная терапия (салицилаты, бутадион, ибупрофен).
Этиотропная терапия. В последние годы разработан ряд препаратов, блокирующих размножение вируса в зараженной клетке, что повысило возможности этиотропного лечения вирусных энцефалитов. При герпетических энцефалитах хороший клинический эффект имеет раннее назначение ацикловира (10–12,5 мг/кг внутривенно каждые 8 ч) в сочетании с большим количеством жидкости. При цитомегаловирусной инфекции эффективен ганцикловир (5 мг/кг внутривенно в течение часа каждые 12 ч). Применяют нуклеазы, задерживающие размножение вируса. Используют РНКазу внутримышечно на изотоническом растворе хлорида натрия по 30 мг 5–6 раз в день, на курс 800–1000 мг препарата. Первую инъекцию проводят по методу Безредки. Антивирусное действие (в частности, на вирус герпеса) оказывает препарат цитозин арабиноза, который вводят внутривенно в течение 4–5 дней из расчета 2–3 мг на 1 кг массы тела в сутки. Показаны препараты, стимулирующие выработку интерферона (продигиозан). Человеческий лейкоцитарный интерферон является одним из основных средств противовирусной защиты. Интерферон можно применять не только для лечения, но и с целью профилактики в период эпидемических вспышек. В качестве специфической серотерапии клещевого, комариного и других энцефалитов назначают гипериммунную сыворотку людей, перенесших эти заболевания. Применяют также специфические гамма глобулины. При нейроборрелиозе и нейробруцеллезе используются специфические препараты.
Симптоматическая терапия. Антиконвульсантная.
Антипиретическая. Для понижения температуры используют литические смеси, 2 мл 50 % раствора анальгина, дроперидол, местную гипотермию.
Терапия делириозного синдрома. Применяют литические смеси, аминазин, лроперидол. Целесообразно назначать сульфат магния, диакарб. Для нормализации сознания применяют биостимуляторы, метаболические препараты, для нормализации психики – транквилизаторы, антидепрессанты.
Нормализация сна. Применяют барбитураты (люминал, барбитал натрий. нембутал), производные бензодиазепина (эуноктин, радедорм, могадон), ноксирон.
Восстановительное лечение. При паркинсонизме применяют холинолитики (скополамин, белласпон, беллоид и другие естественные холинолитики; циклодол и другие синтетические холинолитики); антигистаминные препараты (динезин), препараты леводопы, миорелаксанты (милокалм), препараты, воздействующие на метаболизм мозга; стереотаксические операции показаны при нарастании ригидности и безуспешной лекарственной терапии.
При гиперкинезах назначают метаболические препараты, адреноблокаторы, нейролептики (галоперидол, аминазин), транквилизаторы; стереотаксические операции показаны при тяжелых гиперкинезах, не поддающихся медикаментозной терапии.
При кожевниковской эпилепсии применяют препараты, улучшающие метаболизм мозга, антиконвульсанты (люминал, тегретол, смесь Серейского), транквилизаторы (элениум, мепробамат, триоксазин, гиндарин, мебикар), нейролептики (аминазин); при прогрессирующих формах возможно оперативное лечение.
При парезах назначают препараты, улучшающие метаболизм мозга и мышечной ткани (АТФ, кокарбоксилаза, церебролизин, глутаминовая кислота, витамины группы В, витамин Е), анаболические гормоны, препараты, улучшающие нервно мышечную проводимость (дибазол, галантамин, прозерин, оксазил). Большое значение в восстановлении двигательных функций имеют ЛФК и массаж, физиотерапия.
Трудоспособность. В острой стадии энцефалита больные обычно временно нетрудоспособны и нуждаются в лечении. Средняя продолжительность одного случая временной нетрудоспособности (больничный лист) зависит от тяжести состояния больного, течения процесса и может колебаться от 1 до 3–4 мес. При регрессировании болезненных явлений и хорошем общем состоянии больные могут вернуться к работе по специальности.
Необходимо учитывать, что после острой стадии энцефалита могут оставаться стойкие нарушения функций: вестибулярные, вегетативные, психосенсорные и др. У большинства больных эти расстройства бывают нерезко выраженными и существенно не отражаются на трудоспособности. Направлять на медико социальную экспертизу лиц, перенесших энцефалит, следует только в тех случаях, когда, несмотря на проведенные лечебные мероприятия, остаются стойко выраженные расстройства функций, приводящие к значительному снижению трудоспособности либо полной постоянной или длительной потере трудоспособности.
Реабилитация. Применяют лекарственные средства, физиотерапию, ЛФК, массаж, санаторно курортное лечение, при необходимости хирургическое вмешательство, проводят рациональное трудоустройство.
Читайте также: