Интоксикация нервной системы у детей
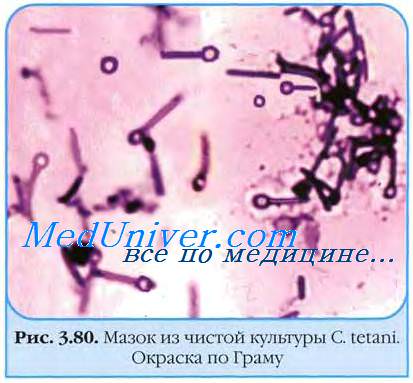
а) Столбняк нервной системы. Столбняк — серьезная, но предотвратимая инфекция, которая все же изредка встречается в развитых странах и распространена в развивающихся странах мира с ежегодным выявлением более миллиона случаев заболевания. Неонатальный столбняк насчитывает более половины случаев и связан с чрезвычайно высокой смертностью. Высокий риск занесения спор Clostridium tetani имеется при инфицировании пуповинного остатка, проникновении инфекции через загрязненные раны с грязью, фекалиями и слюной. Эти споры прорастают и размножаются, и столбняк развивается в результате выделения растворимого экзотоксина, тетаноспазмина, который связывается со специфическими рецепторами на мембране нейронов.
Он захватывается нервными окончаниями и ретроградным аксональным током транспортируется к телам клеток и к окружающим пресинаптическим окончаниям. Токсин предотвращает высвобождение ингибиторов нейротрансмиттеров из пресинаптических окончаний, таким образом производя бесконтрольные сокращения с последующими мышечными спазмами. Клинические проявления обусловлены как центральным, так и периферическим воздействием токсина на высвобождение ацетилхолина в концевых пластинках двигательных нейронов. Симптомы появляются между 3 и 14 днями после повреждения. Укорочение инкубационного периода связано с более тяжелыми формами. Выделяют 4 типа столбняка: генерализованный, локализованный, головного мозга и неонатальный.
Первыми проявлениями столбняка обычно является тризм, часто связанный с неподвижностью шеи и спины, застой слюны и дисфагия. Сокращение мышц углов рта приводит к появлению классической сардонической улыбки. В дальнейшем ригидность становится генерализованной и развиваются тетанические судороги, часто провоцируемые сенсорными стимулами. Сознание сохраняется. Внезапно развивающаяся дыхательная недостаточность из-за продолжительных спазмов, блокады дыхательных путей или бронхопневмонии в большинстве случаев приводит к смерти. В некоторых случаях столбняк остается локализованным вокруг инфицированной раны в форме ограниченного спазма соседних мышц. Цефалический столбняк возникает вследствие С. tetani отита или ранений лица.
Отмечается некоторая степень тризма. Часто можно обнаружить паралич лица или параличи других черепных нервов. Все формы локализованного столбняка способны к вторичной генерализации. Неонатальный столбняк обусловлен инфицированием пуповинного остатка у новорожденных от неиммунизированных матерей. У них столбняк проявляется в слабости и неспособности к сосанию, обычно на второй неделе жизни. Уровень смертности высокий, а среди выживших отмечается задержка развития. Диагноз клинический; выделение С. tetani удается только в 30% случаев и очевидных ответственных ран не обнаруживают в 7-30% (Стопе и Reder, 1992). Лечение столбняка требует интенсивного ухода для обеспечения проходимости дыхательных путей и адекватной вентиляции. Целесообразно применение седативных препаратов, особенно бензодиазепинов.
Если адекватная вентиляция не может поддерживаться из-за спазмов, показана нервно-мышечная блокада. Одновременно назначается лечение антибиотиками (обычно высокими дозами пенициллина G) для эрадикации микроорганизмов, а нейтрализация любого пока несвязанного токсина достигается антитоксинами. Несмотря на такие меры, уровень смертности от столбняка высокий, а среди выживших восстановление медленное, но часто полное. Для профилактики лучше всего использовать вакцинацию столбнячным анатоксином. Тем не менее, тяжелые формы столбняка могут развиваться и у иммунизированных пациентов.
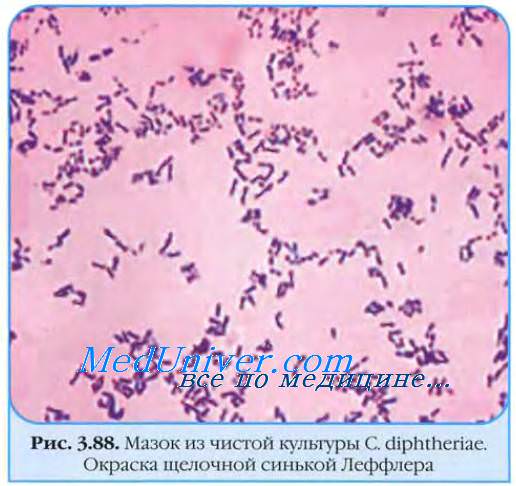
б) Дифтерия нервной системы. Дифтерия — редкое заболевание в развитых странах. Вызывается грамположительными, аэробными бациллами Corynebacterium diphtheriae, которые вследствие инфекции в горле выделяют токсин, блокирующий включение аминокислот в полипептидные цепи и ингибирующий синтез белка, приводя к деструкции тканей и формированию пленки.
Неврологические симптомы проявляются в одной из двух форм: локальные параличи и полинейропатия. Местные параличи появляются через три недели после инфекции в горле и состоят в основном из паралича мягкого неба и паралича аккомодации. Возможны паралич глазодвигательного и глоточного нервов. Через одну-две недели возникает симметричная генерализованная сенсомоторная полинейропатия с исчезновением глубоких сухожильных рефлексов. Глубокая чувствительность вовлечена в большей степени, чем двигательные функции, из-за индукции токсином сегментарной демиелинизации, которая доминирует в задних корешках (Solders et al., 1989 Возможно поражение сердца, а неврологическая картина может походить на синдром Гийена-Барре. Течение обычно направлено к полному спонтанному излечению. Диагноз клинический, хотя возможен посев мазков из горла на культуру.
Лечение дифтерийным антитоксином, хотя это может только нейтролизовать несвязанный токсин, и антибиотиками (пенициллином или эритромицином). Специфическое лечение дифтерийного паралича, помимо поддерживающих мер, не разработано. Уровень смертности около 5-10%, хотя выше у молодых и пожилых людей. Выздоровление обычно полное.
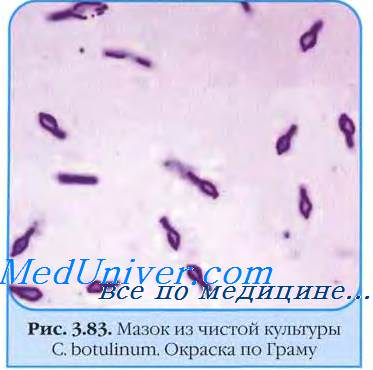
в) Ботулизм нервной системы. Ботулизм вызывается мощным нейротоксином, который выделяют спорообразующие бактерии Clostridium botulinum. Токсин — простой белок, который блокирует высвобождение ацетилхолина посредством нарушения притока кальция, в норме связанного с деполяризацией, и вызывает сходный с миастенией синдром. Различают 8 серотипов нейротоксина (А, В, C1, С2, D, Е, F, G), четыре из которых (А, В, Е и F) вызывают естественно встречающийся ботулизм человека. Встречаются 5 форм ботулизма. Самый распространенный тип (пищевой ботулизм), связанный с приемом предварительно образованного токсина в неправильно стерилизованных пресервах или консервах. Реже встречается раневой ботулизм, где токсин образуется в результате раневой инфекции С. botulinum; недавно этот тип инфекции стал встречаться чаще в результате ВИЧ-инфекции и внутривенного злоупотребления наркотиками. Третья форма известна как инфантильный ботулизм.
При этом типе споры С. botulinum заглатываются человеком и выделяют токсин в желудочно-кишечном тракте; затем он абсорбируется через кишечную стенку, производя системный эффект. Четвертый тип — взрослый кишечный ботулизм, и пятый—ингаляционный. Ботулиновый токсин использовался в качестве биологического оружия.
У пациентов отмечаются параличи черепных нервов, которые вызывают симптомы, такие как диплопию, пелену перед глазами в результате паралича цилиарных мышц, расширение зрачков, не реагирующих на свет, дисфонию и дисфагию. Поскольку заболевание прогрессирует нисходящим путем, развиваются диффузные параличи с арефлексией и дыхательными расстройствами. Вовлечение вегетативной нервной системы вызывает сухость слизистых оболочек и растяжение мочевого пузыря. Весьма характерны признаки полностью сохраненного сознания. При пищевом ботулизме симптомы могут появиться через часы после употребления зараженной пищи; характерны гастроинтестинальные симптомы с болями в животе, диареей и рвотой. Раневой ботулизм представлен, как указано выше, но без гастроинтестинальных проявлений. Инфантильный ботулизм встречается в любой период в первый год жизни, но в большинстве случаев до 6 месяцев. Этот тип чаще всего следует за введением твердой пищи в прикорм детям на грудном вскармливании, фактором риска может быть употребление в пищу меда.
Заболевание характеризуется продромальной фазой с запором с прогрессирующим развитием через 4-5 дней полной картины гипотонии, арефлексии, плохого сосания, птоза и паралича других черепных нервов и конечностей (Thompson et al., 1980, Schreiner et al., 1991). Часто развивается дыхательная недостаточность, и большинству пациентов необходима искусственная вентиляция легких. Назначение аминогликозидных антибиотиков может ускорить дыхательную недостаточность (L’Hommedieu et al., 1979, Long et al., 1985). Легкая форма может проявиться только гипотонией и плохим кормлением (Thompson et al., 1980). Кроме того, известны бессимптомные носители. Таким образом, только на основании выделения С. botulinum из стула трудно отличить ботулизм от других состояний, таких как синдром внезапной смерти младенцев (Sonnabend et al., 1985).
Клиническая диагностика ботулизма основывается на неврологических симптомах, возникающих в результате блокады нейротрансмиссии в нервномышечных синапсах. Рутинные лабораторные тесты, включая СМЖ, обычно нормальные, и диагноз ставится на основании определения токсина в крови или микроорганизмов в стуле. ЭМГ может помочь исключить другую патологию. Она показывает короткие низкоамплитудные потенциалы и возрастающий ответ на быстрые (25-30 Гц) повторяющиеся стимуляции нерва, характеризующие пресинаптический блок (Gutierrez et al., 1994). Ответ на медленную (2-5 Гц) стимуляцию варьирует: повышенный, нормальный или сниженный (Cornblath et al., 1983). Дифференциальный диагноз включает неонатальную миастению, сепсис, вирусную инфекцию ЦНС и разнообразные причины нарушения нейротрансмиссии (Swift, 1981).
Лечение состоит в раннем (до 7 дней) назначении ботулинового иммуноглобулина для предупреждения прогрессирования заболевания, с респираторной и питательной поддержкой (Arnon et al., 2006). Выздоровление занимает период в несколько недель, но некоторая слабость может остаться на протяжении нескольких месяцев или лет. Могут возникнуть рецидивы (Glauser et al., 1990). Интересно отметить, что большое количество токсинов выделяется в течение месяцев, но по неизвестным причинам развивается толерантность.
Редактор: Искандер Милевски. Дата публикации: 23.12.2018

Интоксикация организма у ребенка — патологическое состояние, сопровождающее течение многих заболеваний. Она возникает при респираторных и кишечных инфекциях, почечных и печеночных патологиях. Интоксикация неизбежна и при отравлении продуктами питания, дикорастущими ягодами, грибами. Особенно опасно попадание в организм ребенка средств бытовой химии, солей тяжелых металлов, едких щелочей и кислот. 
Интоксикация у детей проявляется быстрым ухудшением самочувствия — приступами тошноты и рвоты, головокружениями, скачками температуры и даже обмороками. Сначала врачи обязательно выясняют причину отравления. А затем приступают к лечению, используя препараты различных фармакологических групп.
- Чем опасна интоксикация у ребенка?
- Какие виды интоксикации бывают у детей
- Острая
- Хроническая
- Туберкулезная
- Инфекционная и неинфекционная
- Симптомы интоксикации организма у ребенка
- Первая помощь
- Лечение отравления у детей
- Диета и питьевой режим
- Профилактика
Чем опасна интоксикация у ребенка?
Отравление организма у ребенка происходит под воздействием токсичных веществ, проникающих извне или вырабатывающихся непосредственно в теле. Они быстро распространяются потоком крови, проникают в головной мозг, печень, почки, пищеварительный тракт. Отмечаются сбои в работе всех систем жизнедеятельности.
Интоксикация у детей протекает значительно тяжелее, чем у взрослых, и вот почему:
- более быстрые процессы метаболизма;
- несформировавшийся окончательно иммунитет;
- высокая проницаемость кровеносных сосудов.
Если у взрослого при интоксикации температура поднимается до субфебрильных значений, то у ребенка отмечаются жар, озноб, лихорадочное состояние.
Какие виды интоксикации бывают у детей
В медицине различают экзогенную и эндогенную формы интоксикации. Последняя возникает преимущественно при развитии воспалительного или дегенеративно-дистрофического процесса. Продукты распада тканей не эвакуируются своевременно из организма, накапливаются в нем. Это становится причиной аномального течения биохимических процессов, возникновения негативных эффектов со стороны кожи, слизистых, печени, почек, желудочно-кишечного тракта.
Экзогенное отравление наблюдается при проникновении токсинов из внешней среды. В их роли выступают инфекционные и аллергические агенты, химические вещества. Бактерии, вирусы, патогенные грибки начинают расти, размножаться, выделять в окружающее пространство токсичные продукты жизнедеятельности. Внедрившись в системный кровоток, они распространяются по организму малыша, поражая важнейшие внутренние органы.

Такая интоксикация проявляется всеми симптомами сразу спустя 1-24 часа после проникновения в организм отравляющих веществ, аллергенов или инфекционных возбудителей. Физическое состояние маленького ребенка или подростка стремительно ухудшается. Из-за рвоты и поноса теряется много жидкости вместе с микро- и макроэлементами. Это приводит к снижению функциональной активности головного мозга, нарушению регуляции всех систем жизнедеятельности.
При остром отравлении или интоксикации родители должны настаивать на госпитализации маленьких детей в стационар. Из-за резкого ухудшения их состояния могут потребоваться внутривенные вливания.
Подобная интоксикация у ребенка возникает по двум причинам. Чаще всего — в результате неправильно проведенного или незавершенного лечения инфекционного заболевания. В организме остались неуничтоженные вирусы, бактерии, грибки, которые внедрились в ткани или циркулируют в кровеносном русле. Пока они проявляют себя слабо — ребенок может жаловаться на слабость, повышенную утомляемость, сонливость. Но стоит патогенным микроорганизмам активизироваться, возникает рецидив недолеченного заболевания. Чаще всего это связано с низкой напряженностью иммунитета.
Вторая причина хронической интоксикации — постоянный контакт с вредными веществами. Например, при использовании средств бытовой химии в избыточном количестве их компоненты накапливаются в организме. Это очень опасно, так как отравление происходит незаметно, до определенного времени протекает скрытно. В клинике чаще присутствует лишь синдром хронической усталости.
Туберкулезная интоксикация — часто встречающееся проявление инфекции. Она развивается у детей при первом внедрении в организм микобактерий туберкулеза. При этом локальные очаги основной патологии отсутствуют. Проявляется это состояние у детей повышенной утомляемостью, потливостью, увеличением лимфоузлов, периодическим субфебрилитетом, отставанием в физическом развитии, уменьшением веса.

Нередко интоксикации у детей бывают вызваны болезнями инфекционного происхождения. Отравление организма может быть вирусным, бактериальным, грибковым. Последнее развивается или при внедрении спор извне, например, с продуктами питания, или при активизации представителей условно-патогенной микрофлоры.
Чаще всего у детей диагностируются интоксикации, сопровождающие течение таких инфекций:
- гриппа;
- ОРВИ (тонзиллита, фарингита, ринита);
- мононуклеоза;
- “кишечного гриппа” (ротавирусной инфекции);
- сальмонеллеза;
- бруцеллеза и др.
Неинфекционные интоксикации отмечаются при внедрении в организм агентов аллергии или химических веществ. Проникают они в тело ребенка через дыхательные пути, сквозь кожу, с пищей.
Симптомы интоксикации организма у ребенка
Признаки инфекционной интоксикации у детей возникают после окончания инкубационного периода. Самое тяжелое пищевое отравление наблюдается после употребления грибов и ядовитых растений. Его провоцируют и ботулотоксины, проникающие в организм из домашних заготовок.
Любое пищевое отравление, инфекционная или неинфекционная интоксикация проявляются такими симптомами:
- расстройствами перистальтики ЖКТ — запором или поносом;
- головными болями, головокружениями;
- приступами тошноты, рвоты;
- примесями слизи или крови в каловых массах;
- острыми схваткоподобными болями в животе;
- угнетением аппетита.
У маленьких детей при отравлении на фоне жара и обезвоживания возможен тремор конечностей, иногда — судороги. Ребенок потеет, кожа становится влажной на ощупь, возникают проблемы с дыханием.
Наиболее выраженными симптомы интоксикации организма бывают у детей со слабым иммунитетом, страдающих хроническими заболеваниями печени, почек, ЖКТ.
Первая помощь
Как помочь ребенку при отравлении до приезда врача:
![]()
уложить, успокоить;- дать энтеросорбент — Полифепан, активированный уголь, Энтеросгель;
- напоить горячим, сладким чаем.
Снять высокую температуру можно с помощью суспензии, таблеток или ректальных суппозиториев Панадола (российский аналог — Парацетамол). Этот препарат хорошо справляется и с болями в голове, желудке, животе.
Лечение отравления у детей
Терапия пищевой токсикоинфекции или другого отравления у детей проводится комплексно. Назначаются энтеросорбенты для связывания вредных веществ в организме, кишечные антисептики (Энтерофурил).
Антибиотики (Амоксиклав, Флемоклав, Сумамед) используются при выявлении бактериального происхождения возбудителей, а также при присоединении вторичной инфекции к ОРВИ.
В лечебные схемы при отравлении включаются и такие лекарственные средства:
- для восстановления водно-электролитного баланса — Регидрон, Гидровит;
- для укрепления защитных сил организма — Центрум, Витрум.

При остром отравлении парентерально вводятся растворы глюкозы, натрия хлорида, Рингера.
Диета и питьевой режим
При пищевом отравлении врачи рекомендуют голодать в первые сутки, ограничиться чаем с белым подсушенным хлебом. В остальных случаях нужно исключить из рациона бобы, полуфабрикаты, мясо и рыбу жирных сортов. Ежедневное меню должно состоять из прозрачных бульонов, злаковых каш, омлетов, супов-пюре. Грудничкам в это время не стоит давать фруктовые и овощные пюре.
Питьевой режим предусматривает обильное питье — это поможет быстро вывести из организма токсичные вещества. Полезны слабосоленые минеральные воды, кисло-сладкие соки и морсы, кисели, ромашковый чай и отвар из ягод шиповника, а также просто чистая вода.
Профилактика
Известный педиатр Комаровский рекомендует родителям, дети которых часто страдают от отравлений, обратить внимание на психосоматику. Ее основатель Луиза Хей утверждает, что интоксикации организма напрямую связаны с душевным дискомфортом ребенка. Представители официальной медицины рекомендуют в целях профилактики с раннего возраста приучать ребенка к соблюдению правил личной гигиены. Он должен мыть руки перед едой и после посещения туалета, не прикасаться к бродячим животным, не есть ягоды прямо с кустов, остерегаться незнакомых растений.
Интоксикация – это отравление организма большим количеством вредных токсинов, которые поражают внутренние органы. Главной причиной такого состояния могут стать эндотоксины, экзотоксины, которые соответственно появляются благодаря влиянию внутренних или внешних факторов. Признаки интоксикации у маленького ребенка отличаются проявлением токсического синдрома.

Токсический синдром – это такое состояние организма, при котором малыш выглядит вялым, капризничает, имеет плохой аппетит, пониженное давление, ускоренное сердцебиение – это четкий сигнал для родителей о том, что необходимо срочно обратиться к доктору. Его легко спутать с обычной простудой.
Не стоит заниматься самолечением, рискуете усугубить состояние ребенка.
Малыш в таком состоянии нуждается в срочной госпитализации и наблюдении врачей. Лечение основного заболевания заболевания будет сопровождаться назначением дополнительных препаратов, чтобы устранить не только процесс токсического синдрома организма, но также симптомы.
Симптомы и виды
В зависимости от симптомов, отличают острую и хроническую форму интоксикации, смотря сколько времени малыш находится в состоянии отравления токсинами. Также особое внимание стоит обратить на туберкулезную форму интоксикации организма.

Острая интоксикация возникает из-за влияния большого количества медицинских препаратов. У детей могут проявляться следующие симптомы:
- отсутствие аппетита;
- слабость;
- тошнота;
- головные боли.
Токсины очень быстро всасываются в кровь, меняют ее состав, переносятся по всему телу к другим жизненно важным органам, нарушая их работу.
Хроническая интоксикация возникает, когда малышу длительное время не оказывают необходимую помощь – эта форма имеет более тяжелые последствия, сложно лечится. Поэтому не стоит заниматься самолечением, а обеспечить необходимое своевременное медицинское лечение в больнице.
Во время хронической формы заболевания ребенка, он быстро устает, плохо запоминает, жалуется на головокружение и головные боли.
Другие ярко выраженные симптомы могут отсутствовать. Есть риск связывать такое состояние ребенка, с какими-либо другими заболеваниями или обычным недомоганием.
Туберкулезная интоксикация организма – это форма туберкулеза, в которой заметны характерные симптомы без локального проявления самого заболевания, диагностируют первичное инфицирование микробактерией. Может иметь ряд особенных симптомов у ребенка:
- чрезмерная возбужденность;
- раздражительность;
- нервная неуравновешенность;
- головные боли;
- нарушение сна.
Можно заметить также внешние признаки:

- бледность кожи;
- припухлость лимфатических узлов;
- увеличенная селезенка, печень, что можно обнаружить на ощупь;
- частое нарушение пищеварительного тракта.
Перечисленные симптомы относятся к ранней туберкулезной интоксикации.
Через месяц отравление токсинами организма ребенка может проявиться положительной туберкулиновой пробой. В этот период возможно возникновение узловатой эритемы, поднятие температуры тела.
Когда туберкулезная форма интоксикации пересекает черту хронической, у ребенка может наблюдаться отставание в развитии.
Цвет кожи отличается особой бледностью, а лимфатические узлы заметно увеличиваются. Периодически могут возникать конъюнктивиты, фликтены. Возможно появление аллергии, легкой утомляемости, он начинает избегать шумных игр, часто спит.
Лечение
Врачи, назначая лечение, прописывают специальные абсорбирующие средства, которые выводят из организма вредные токсины. Возможно применение полезных настоек, отваров и назначение клизмы. Эти методы помогают быстро снять симптомы отравления токсинами.
В целях профилактики важно соблюдать диету, принимать витамины и биодобавки, которые ускорят восстановление здоровья.
Туберкулезная интоксикация у детей лечится гораздо дольше, чем обычная. Малыш должен пройти диагностику и принимать качественное лечение препаратами, находясь на стационаре. Диагностика может включать томографию, бронхоскопию, бактериологические, а также другие исследования.

Первый этап лечения ребенка может продолжаться около 4 месяцев. После этого внутренние системы ребенка должны восстанавливаться на протяжении от шести месяцев до нескольких лет.
Даже после лечения, необходимым для пациента остается постоянное наблюдение в туберкулезном диспансере.
Хроническая форма интоксикации у детей лечится на протяжении года. Больному могут назначать одновременно около 3 разных противотуберкулезных препаратов, с помощью которых проводят химиотерапию. Часто назначают рифампицин, изониазид, этамбутол.
Кроме основного лечения назначают препараты необходимые для устранения аллергии. Уделяется особое внимание восстановлению иммунитета, в том числе и благодаря физическим и дыхательным упражнениям.
Сейчас на статью оставлено число отзывов: 79 , средняя оценка: 4,22 из 5
Интоксикация у ребенка — отравление организма попавшими извне или выработавшимися в результате патологических процессов токсичными веществами. Детский организм острее реагирует на негативное воздействие по сравнению со взрослым, а в диагностике нередко возникают проблемы, особенно если ребенок, в силу возраста, не может рассказать об ощущениях.
Чем опасна интоксикация у ребенка
Обменные процессы в детском организме происходят существенно быстрее, чем у взрослых. Ускоряются и остальные функции жизнедеятельности, в том числе и всасывание в кровь попавших в организм ядов и токсичных веществ. При слабом иммунитете даже обычный продукт, который не вызовет реакции у взрослого, может послужить причиной отравления дитяти.
Симптомы отравления у ребенка стремительнее и намного ярче выражены: быстро развивается обезвоживание организма, ухудшается самочувствие, начинается тошнота, рвота, головная боль и сильная слабость. Действовать нужно как можно быстрее.
Опасность процессов заключается в том, что интоксикация у маленьких детей редко затрагивает только пищеварительный тракт: негативный эффект ощущается практически у всех систем организма. Особенно тяжела интоксикация для маленьких детей: младенцы остро ощущают ухудшение самочувствия, но не могут рассказать о недомогании, поэтому родители часто упускают время, которое необходимо для эффективного устранения отравления.
Какие виды интоксикации бывают у детей
Отравления у детей классифицируют по длительности и остроте симптомов, по происхождению токсичных веществ, ставших причиной состояния.
Острая интоксикация развивается как результат отравления продуктами жизнедеятельности патогенных микроорганизмов, различными химическими веществами и т. д. Развивается стремительно, в течение нескольких часов, с сильным ухудшением самочувствия. Клиническая картина ясна: отравление сложно перепутать с другими состояниями.
Хроническая интоксикация возникает, когда при лечении острого отравления максимум внимания было уделено снятию симптомов, а не устранению причины. В таких ситуациях в организме могут оставаться колонии микробов, вызвавших первичное отравление, и процессы их жизнедеятельности негативно влияют на работу органов и систем детского тела. Это может спровоцировать заболевания органов, куда распространились бактерии. Опасность патологии в том, что симптомы часто практически незаметны, и обнаружить хроническое отравление можно лишь случайно — при диагностике других болезней.
Экзогенный путь интоксикации — проникновение отравляющих веществ в организм извне: пищевые отравления, передозировки лекарств, контакт с ядовитыми растениями, укусы животных (насекомых).
К этой форме относят последствия игры с грязными игрушками, недостаточной гигиены: рано или поздно ребенок засунет игрушку или просто немытую руку в рот.
Проникая в пищеварительный тракт, патогенные микробы оседают в тканях и начинают активно размножаться. Продукты их жизнедеятельности проникают в кровь, меняют состав биожидкости, переносятся по организму.
Эндогенная форма означает отравление вследствие развития воспалительного процесса в органах и тканях: бронхита, отита, конъюнктивита, тонзиллита и других патологий. Распространяясь с кровотоком, возбудители болезни провоцируют воспаления в других органах. Результатом становится общая интоксикация, лечение которой требует не меньшего внимания, чем первичное заболевание.
Симптомы
- боль в животе, иногда со спазмами;
- отсутствие аппетита;
- тошнота, рвота;
- понос, неудержимые позывы к дефекации;
- слабость, головокружение;
- повышение температуры, головная боль.
Самые опасные среди перечисленных признаков — рвота и диарея. Детский организм быстро теряет влагу, а с ней и полезные микроэлементы, необходимые для восстановления после интоксикации. Состояние требует неотложной помощи, иначе развивается острая почечная недостаточность, сильно ухудшая и без того плохое самочувствие ребенка.
Если интоксикация стала следствием попадания в пищеварительный тракт химических веществ, к симптомам добавляются сгустки крови в стуле. При тяжелых токсикоинфекциях, возникающих при контакте с отравляющими веществами или ядовитыми растениями, состояние осложняется сильным слюноотделением (иногда с пеной), судорогами конечностей и даже потерей сознания.
Хроническая форма отравления проявляется более смазанными, но не менее опасными симптомами:
- вялость, быстрая утомляемость, перепады настроения;
- ухудшение памяти и концентрации внимания;
- повышенная потливость, учащенное сердцебиение;
- плохой аппетит, потеря веса;
- бледность кожи, сухость слизистых оболочек.
По 1–2 признакам интоксикацию заподозрить сложно, поэтому родители часто не уделяют должного внимания состоянию ребенка или начинают симптоматическое самолечение. И то, и другое не только не идет на пользу дитяти, но и причиняет вред: без лечения симптомы со временем усугубляются, а медикаментозная терапия без учета клинической картины только усиливает интоксикацию.
Первая помощь
Если отравление вызвали продукты питания, дают сорбент и начинают промывание желудка с вызовом рвоты. Чем скорее начать извлекать продукты, которыми отравился ребенок, тем меньше токсинов попадет в кровь, соответственно, процесс реабилитации будет легче и короче. При немедленной реакции возможно, что лечение и будет заключаться в промывании желудка и приеме сорбентов — других мер не понадобится.
Если причиной отравления стало попадание в желудок химического вещества (даже в маленьком количестве), рвоту вызывать нельзя: контакт токсинов со слизистыми оболочками пищевода и гортани может вызвать отек органов, что чревато затруднением дыхания вплоть до его полной остановки.
Когда в организм попадает кислота, первая помощь заключается в нейтрализации жидкости: в стакане воды нужно размешать 1 ст. л. пищевой соды, раствор давать ребенку по 1 ст. л. через каждые 10 минут. Чтобы нейтрализовать щелочь в желудке, нужна кислота: 2 ст. л. 3 % уксуса развести в стакане воды, давать с той же периодичностью по 1 ст. л.
Лечение отравления у маленьких детей
Прибывший на вызов врач оценит состояние пациента и эффективность оказанной родителями первой помощи. Если это отравление пищей, госпитализация не потребуется. В качестве лечения назначаются сорбенты, чтобы как можно скорее связать и вывести попавшие в кровь токсические вещества. Нужно давать ребенку чистую воду для восстановления водно-солевого баланса — часто и небольшими порциями, следя, чтобы температура питья была приближена к нормальной температуре тела.
Когда спадет острая фаза отравления и улучшится самочувствие, соблюдается диета: первые 4–6 часов после освобождения от токсинов пищеварительный тракт еще не сможет справляться с едой как раньше. В этот период лучше ограничиться водой и сухариками из белого хлеба.
Химические отравления сложнее и по симптоматике, и по лечению. Потребуется госпитализация, чтобы сдать анализы и провести лечение под контролем специалистов. Врачи смогут в процессе терапии следить за состоянием органов и систем организма, подвергшихся негативному воздействию токсинов.
Профилактика пищевых отравлений
Главные понятия профилактики отравлений: не есть подозрительную или явно несвежую еду, отличать съедобные фрукты и ягоды от опасных для приема в пищу, мыть руки после улицы и туалета, избегать контакта с опасными и незнакомыми веществами, растениями, насекомыми. Важно, чтобы родители вовремя научили детей адаптироваться к условиям внешней среды и осторожно относиться к незнакомому и потенциально опасному.
Читайте также:



