Изолированный васкулит центральной нервной системы
- Синдром Гудпасчера
- Болезнь Бехчета
- Синдром Когана
- Криоглобулинемический васкулит
- Кожный лейкоцитокластический ангиит
- Эозинофильный гранулематоз с полиангиитом (синдром )
- Гигантоклеточный артериит
- Гранулематоз Вегенера
- Гипокомплементемический уртикарный васкулит
- Пурпура (геморрагический васкулит)
- Болезнь Кавасаки
- Микроскопический полиангиит
- Узелковый полиартериит
- Ревматическая полимиалгия
- Первичный васкулит ЦНС
- Ревматоидный васкулит
- Артериит Такаясу
Васкулит центральной нервной системы (ЦНС) — это воспаление стенок сосудов головного и спинного мозга (головной и спинной мозг образуют центральную нервную систему).
Васкулит ЦНС часто возникает в таких ситуациях:
- сопутствует другим аутоиммунным заболеваниям, например при системной красной волчанке (СКВ), дерматомиозиту или (редко) ревматоидному артриту;
- при бактериальных или вирусных инфекциях;
- при других системных ( поражающих весь организм) васкулитах, таких как гранулематоз Вегенера, микроскопический полиангиит, болезнь Бехчета;
- может протекать изолированно без системного заболевания. В таком случае поражение ограничено только головным или спинным мозгом, и его относят к первичному ангииту ЦНС.
Васкулит ЦНС может быть тяжелым заболеванием. Воспаление сосудистой стенки может нарушать поступление кислорода к различным участкам мозга и вызывать нарушение его функции. В некоторых случаях васкулит ЦНС может быть жизнеугрожающим состоянием.
Симптомы могут быть следующими:
- сильные и продолжительные головные боли;
- инсульты и транзиторные ишемические атаки ();
- забывчивость или спутанность сознания;
- слабость;
- проблемы со зрением;
- судороги;
- энцефалопатия (отёк и повреждение головного мозга);
- нарушения чувствительности.
Диагностика васкулита или васкулита ЦНС основывается на анамнезе пациента, симптомах, данных объективного исследования и результатах лабораторных анализов.
Могут наблюдаться такие изменения в анализах крови:
- анемия (сниженный уровень эритроцитов);
- лейкоцитоз;
- тромбоцитоз;
- нарушение функции печени или почек;
- аллергические реакции;
- наличие циркулирующих иммунных комплексов в крови;
- обнаружение патологических антител;
- повышенный уровень маркеров воспаления.
При первичном васкулите ЦНС, когда поражение ограничено только головным или спинным мозгом, вышеуказанные симптомы или признаки часто отсутствуют, и у пациента развивается картина васкулита ЦНС.
Такие исследования как рентген органов грудной клетки, биопсия периферических тканей (микроскопическое исследование участка ткани) и сканирование сосудов также могут иметь важное значение. Может также понадобиться исследование спинномозговой жидкости для выяснения причины воспаления и оценки степени его тяжести. Эти исследования часто применяют при васкулите ЦНС.
Для диагностики васкулита ЦНС врач, как правило, назначает томографию (МРТ) или ангиографию сосудов головы. Ангиограмма показывает, какие сосуды сужены или расширены.
В связи с тем, что при других заболеваниях также могут поражаться сосуды мозга, биопсия ткани головного мозга (к счастью, достаточно редко) может быть единственным способом диагностики васкулита ЦНС. Это исследование позволяет отличить васкулит ЦНС от заболеваний со сходной симптоматикой.
Синдром обратимой церебральной вазоконстрикции составляет группу разнообразных заболеваний, характеризующихся спазмом сосудов мозга. Главным их симптомом являются внезапные сильные головные боли. Иногда при этом возможны инсульты или кровоизлияния в мозг. Ранее этот синдром назывался доброкачественная ангиопатия ЦНС, но в последнее время этот термин был заменен и в него включили другие похожие состояния.
Важно отметить, что васкулит ЦНС прежде всего нужно дифференцировать с синдромом обратимой церебральной вазоконстрикции, лечение и прогноз у этих заболеваний разные.
Считают, что нарушения давления в сосудах головного мозга — ключевой момент в патофизиологии синдрома обратимой церебральной вазоконстрикции. Изменения сосудистого тонуса могут быть спонтанными или вызванными различными внешними или внутренними факторами. Нет данных в пользу воспалительных изменений сосудов головного мозга при этом синдроме. Для врача чрезвычайно важно знать о синдроме обратимой церебральной вазоконстрикции и уметь отличать его от церебрального васкулита. Лечение этого синдрома не требует применения иммуносупрессивной терапии (длительного применения высоких доз стероидных гормонов и химиопрепаратов), в отличие от васкулита ЦНС.
Для лечения васкулита ЦНС обычно применяют глюкокортикоиды. Используют высокие дозы гормонов, таких как преднизолон или метилпреднизолон, в комбинации с циклофосфамидом (препарат, снижающий иммунный ответ при аутоиммунных заболеваниях). В некоторых случаях вначале применяют только высокие дозы глюкокортикоидов. При недостаточной неэффективности последних к лечению добавляют циклофосфамид. Лечение проводят длительно, иногда в течение всей жизни пациента.
В случае наличия у пациента другого заболевания, например СКВ, также необходимо лечение и других проявлений этого заболевания.
Церебральные васкулиты головного мозга.
Васкулит ЦНС характеризуется воспалением стенок сосудов с фибриноидным некрозом и лейкоцитарной инфильтрацией при гистологическом исследовании, сужением просвета сосудов, повреждением сосудистой стенки с появлением аневризм, риском тромбоза, кровоизлияния. В большинстве случаев сосуды головного мозга поражаются при системных заболеваниях, но описаны и изолированные церебральные ангииты. При системных васкулитах мозговые сосуды вовлекаются в 40% случаев.
Классификация церебрального васкулита головного мозга (васкулит цнс)
Если аутоиммунная реакция, которая является причиной воспаления, происходит непосредственно в стенке сосуда, васкулит называется первичным. Вторичный васкулит развивается вследствие диффузных заболеваний соединительной ткани, инфекционных, токсических или неопластических процессов. Первичные васкулиты классифицируются на основании особенностей клинической картины и гистологических изменений.
Первичные васкулиты
- гигантоклеточный артериит сосудов черепа (Такаясу, височный артериит Хортона)
- Височный артериит
- Артериит Такаясу
- Узелковый полиартериит
- Синдром Черджа—Стросс
- Изолированный ангиит ЦНС
- Гранулематоз Вегенера
- Болезнь Бехчета
- нодозный панартериит
- микроскопическая ангиопатия
- гранулематозный аллергический ангиит
- синдром Кавасаки
- пурпура Шенлейна-Геноха
Вторичные васкулиты
- Диффузные заболевания соединительной ткани (коллагенозы)
- Системная красная волчанка
- Склеродермия
- Синдром Шегрена
- Отравления
- Неопластические заболевания
- препараты (прежде всего, морфин, кокаин, амфетамин, а также фентоин, тиреостатики, тиазид, пенициллин, сульфонамид)
- инфекции/параинфекционные феномены (бактериальный менингит, бактериальный эндокардит, сифилис, боррелиоз, туберкулез, гепатит, инфекции вирусов иммунодефицита человека, герпеса, цитомегалии, вируса ветряной оспы, стрептококков, гриба рода Aspergillus, аскарид, цистицерок)
- сочетанные с коллагенозами
- злокачественные заболевания
- аутоиммунные заболевания.
Первичные васкулиты ЦНС (редко): диагноз изолированного ангиита ЦНС является, во-первых, диагнозом исключения, а, во-вторых, для планирования терапии необходимо гистологическое подтверждение.
Симптомы и признаки церебрального васкулита головного мозга (васкулит цнс)
Симптомы в большинстве случаев отражают наличие мультифокальной церебральной ишемии. Наиболее частые проявления: диффузная головная боль, психические расстройства, нарушения зрения, эпилептические припадки, гемисиндромы и признаки поражения ствола мозга. Наблюдаются также множественные мононевропатии и полиневропатии, связанные с поражением vasa nervorum.
Неврологические симптомы и явления:
- сенсомоторные дефициты
- головные боли (особенно при височном артериите Хортона)
- психиатрические отклонения (когнитивные нарушения, изменение личности, аффективные или психотические расстройства)
- миелит
- невропатии
- энцефалит
- миалгии при миозитах
- лихорадка, ночной пот, потеря веса, адинамия
- при поражении кожи: пурпура, некрозы, язвы, крапивница, симптоматика феномена Рейно
- при поражении дыхательных путей: синусит, язвы слизистой оболочки, кровохарканье, астматические симптомы
- при поражении сердца и сосудов: стенокардия, симптомы вследствие перимиокардита, тромбозы, стенозы, аневризмы и эмболические инфаркты
- при поражении желудочно-кишечного тракта: боли в животе по типу колик, стул с примесью крови
- при поражении мочеполового тракта: олигурия, полиурия, отеки, гематурия
- при поражении двигательного аппарата: отеки суставов, миалгии, артралгии, ревматоидные жалобы
Диагностика церебрального васкулита головного мозга (васкулит цнс)
Диагноз ставится на основании результатов клинического, лабораторного и нейровизуализационного (МРТ, ангиография) исследований. Для его подтверждения нужна биопсия пораженного участка сосуда с гистологическим исследованием.
Сочетание воспалительных процессов в ЦНС и сосудистых очагов указывает на церебральный васкулит.
Для диагностики васкулита следует применять классификацию Американской коллегии ревматологии.
- Общая лабораторная диагностика: анализ крови, параметр воспаления (С-реактивный белок, скорость оседания эритроцитов), креатинкиназа, электрофорез, иммуноэлектрофорез, креатинин, скорость клубочковой фильтрации (СКФ), статус мочи, в том числе белок, глюкоза, альбумин.
- Специальные лабораторные исследования:
- серология гепатита (положительные результаты до 60% у пациентов с узелковым полиартериитом)
- pANCA (синдром Чарга-Стросса, микроскопический полиартериит)
- cANCA (гранулематоз Вегенера)
- ANA (титр повышен почти при всех коллагенозах)
- антитела к ds-ДНК, люпусный антикоагулянт (красная волчанка)
- комплемент СЗ и С4 (понижен при системной волчанке и генерализованных васкулитах, повышен при системных воспалениях = белок острой фазы)
- aHTH-Ro-(SS-A-) и aHTH-La-(SS-B-)-антитела (синдром Шегрена)
- анти-5СЬ-70-антитела (склеродермия)
- RNP-антитела
- криоглобулины (часто повышены при васкулитах, не ассоциированных с ANCA)
- ревматоидный фактор
- серология на сифилис, антитела к боррелиям, подтверждение ВИЧ
- ликвор: количество клеток, белок, глюкоза, олигоклональные полосы, лактат.
- Визуализация мозговых структур: МРТ (атипичные очаги, не подходящие под атеросклеротические бляшки) и КТ- или MP-ангиография (мультиочаговые стенозы, часто расположенные на периферии, обрыв контраста в сосудистом стволе); для подтверждения требуется катетерная ангиография.
- Для подтверждения диагноза всегда рекомендуется гистологическое исследование: биопсия кожи/слизистой оболочки, сосудов, мышц, нерва, почек, печени, иногда лептоменингеальной или мозговой ткани.
- Дополнительная диагностика для исключения поражения органов: рентгенография или КТ органов грудной клетки.
УЗИ органов брюшной полости, электро-нейрография, вызванный соматосенсорный потенциал, электромиография.
Церебральный васкулит следует дифференцировать главным образом с атеросклеротическими стенозами внутричерепных артерий (при этом учитывается возраст и факторы риска).
Осложнения васкулита внутричерепных сосудов
- Рецидивирующие церебральные ишемии
- Поражение нескольких участков сосуда и сосудистых бассейнов
- Окклюзии сосудов
Лечение церебрального васкулита головного мозга (васкулит цнс)
Медикаментозная терапия направлена на лечение основного заболевания. Прогноз при вовлечении мозговых сосудов, как правило, неблагоприятный. Ниже описаны принципы лечения отдельных заболеваний.
- При появлении судорожных припадков необходимо назначение противоэпилептической терапии.
- При головной боли хороший эффект, как правило, оказывают анальгетики с периферическим действием.
- При наличии двигательных нарушений показаны обычные лечебные методы, такие как лечебная физкультура, дозированные нагрузки или занятия с логопедом.
Основным терапевтическим мероприятием при первичных васкулитах является подавление воспаления с целью ремиссии, вначале кортизоном (например, преднизолон) в комбинации с различными иммуносупрессивными препаратами (циклофосфамидом, азатиоприном, метотрексатом, иногда микофенолата мофетилом). При проведении терапии ориентируются на лежащую в основе васкулита причину и степень тяжести заболевания.
В случае вторичных васкулитов на первый план выходит вначале устранение провоцирующего агента или терапия основного заболевания. Немедленную антибиотическую или антивирусную терапию начинают прежде всего в случае инфекционных васкулитов (например, сифилитического васкулита, васкулита при герпетическом энцефалите).
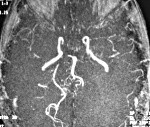
Церебральный васкулит — это заболевание, вызванное воспалительным процессом в стенке мозговых сосудов. Возникает в основном вторично. Проявления вариабельны: энцефалопатия, парезы, психические нарушения, эпилептические приступы, обмороки, зрительные расстройства, тугоухость, атаксия. Диагностика опирается на клинические сведения, данные неврологического статуса, результаты МРТ, церебральной ангиографии, исследования ликвора, биохимии крови. Лечение проводится дифференцированно в соответствии с этиологией и клиническими особенностями. Может включать кортикостероиды, цитостатики, сосудистые препараты, ноотропы, симптоматические средства.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы церебрального васкулита
- Первичный церебральный васкулит
- Вторичный церебральный васкулит
- Осложнения
- Диагностика
- Лечение церебрального васкулита
- Прогноз и профилактика
- Цены на лечение
Общие сведения

Причины
Этиология идиопатического (первичного) изолированного поражения церебральных сосудов неизвестна. Не исключена роль травматических повреждений, стрессов, переохлаждений как триггеров, провоцирующих дебют васкулита. В литературе по неврологии описаны случаи развития заболевания после черепно-мозговой травмы. Причинами вторичного ЦВ могут выступать:
Патогенез
Механизм развития изолированного ЦВ не установлен. Морфологически в сосудистой стенке выявляются инфильтраты (скопления одноядерных клеток), наблюдается формирование гранулём. Вторичный церебральный васкулит при системных сосудистых и ревматических заболеваниях имеет аутоиммунный патогенез: сосудистая стенка повреждается антителами, вырабатывающимися к её элементам вследствие неадекватной реакции иммунной системы. В остальных случаях воспалительный механизм запускается прямым воздействием этиофактора (токсинов, бактерий, вирусов).
Воспаление сосудистой стенки приводит к её истончению, сужению сосудистого просвета, повышенной проницаемости. Развиваются гемодинамические расстройства, ухудшается кровоснабжение отдельных участков головного мозга, возникают эпизоды церебральной ишемии, лакунарные инфаркты, мелкоочаговые кровоизлияния. Обычно церебральный процесс носит распространённый множественный характер.
Классификация
Наблюдаются существенные различия в течении идиопатических и вторичных форм ЦВ. Поэтому клиническую значимость имеет разделение заболевания в соответствии с этиологией на:
- Первичный церебральный васкулит — идиопатические воспалительные изменения исключительно мозговых артерий. Системное сосудистое поражение, фоновые болезни отсутствуют.
- Вторичные формы — воспалительный процесс в стенке артерий возникает в результате основного заболевания. Составляют подавляющее большинство случаев ЦВ.
Подобно системным васкулитам, церебральный процесс протекает с преимущественным вовлечением артерий определённого калибра. В зависимости от диаметра выделяют:
- ЦВ с поражением крупных сосудистых стволов. Наблюдается при болезни Такаясу, височном артериите.
- ЦВ с поражением сосудов мелкого и среднего калибра. Характерен для микроскопического полиангиита, системной волчанки.
Симптомы церебрального васкулита
Имеет острую манифестацию с интенсивной головной боли, эпилептического пароксизма или внезапного появления очагового неврологического дефицита. Отдельные исследователи указывают на возможность продолжительного субклинического периода, предшествующего дебюту заболевания. В последующем реализуется один из следующих вариантов симптоматики: острая энцефалопатия с психическими расстройствами, многоочаговые проявления, сходные с клиникой рассеянного склероза, общемозговые и очаговые симптомы, типичные для объёмного образования мозга.
Наиболее характерна пирамидная недостаточность в виде пареза одной, чаще двух, конечностей с повышением тонуса мышц и рефлексов. Ряд случаев сопровождается стоволово-мозжечковым симптомокомплексом: нистагм (подёргивание глазных яблок), мозжечковая атаксия (шаткость походки, дискоординация, несоразмерность движений), расстройство глазодвигательной функции. Возможны нарушения речи (афазия), выпадение части зрительных полей (гемианопсия), судорожный синдром (симптоматическая эпилепсия).
Отличается постепенным нарастанием проявлений. В начальном периоде больные жалуются на ухудшение слуха, ослабление зрения, головную боль, предобморочные эпизоды, опущение верхнего века. Развёрнутый период зависит от основной патологии. Вовлечение мозговых сосудов в рамках системного васкулита проявляется гиперкинезами (непроизвольными двигательными актами), обмороками, эпизодами катаплексии и нарколепсии, судорожными приступами.
Церебральный васкулит ревматической этиологии характеризуется клиникой преходящей малой хореи с приступообразным возникновением гиперкинеза. Васкулит мозга при СКВ в 60% случаев протекает с транзиторными психическими отклонениями (беспокойством, расстройством поведения, психозами). Частыми проявлениями ЦВ туберкулёзного генеза выступают парезы, хореоатетоз, дизартрия, нарушения ориентации. При реккетсиозах наблюдаются коматозные состояния, судорожные пароксизмы.
Осложнения
Острое расстройство мозгового кровоснабжения в зоне поражённой васкулитом мозговой артерии приводит к возникновению инсульта. Чаще наблюдаются мелкоочаговые ишемические инсульты, носящие повторный характер. Истончение патологически изменённой сосудистой стенки может осложниться разрывом и геморрагическим инсультом. Возникающая вследствие васкулита хроническая ишемия мозга приводит к снижению когнитивных функций (памяти, внимания, мышления), формированию деменции. Осложнением судорожного синдрома является эпилептический статус. В редких случаях течение заболевания может привести к развитию комы.
Диагностика
Неоднородность механизмов возникновения, течения, клинической картины ЦВ существенно осложняют постановку диагноза, требуют участия нескольких специалистов: невролога, ревматолога, инфекциониста, психиатра. Важное значение имеет выявление/исключение базового заболевания. Основными этапами диагностического алгоритма являются:
- Неврологический осмотр. Выявляет пирамидные расстройства, патологические рефлексы, признаки дисфункции мозжечка и ствола мозга, симптомы внутричерепной гипертензии.
- Консультация офтальмолога. Включает проверку остроты зрения, офтальмоскопию, периметрию. Определяет снижение зрения, отёчность дисков зрительных нервов, гемианопсию.
- МРТ головного мозга. В дебюте болезни может не фиксировать патологических изменений. В последующем патология на МРТ диагностируется у 50-65% пациентов. Наблюдаются преимущественно множественные мелкие очаги в веществе головного мозга, отёчность мозгового вещества, зоны перенесённых лакунарных инфарктов, острых ишемических эпизодов.
- Церебральная ангиография. Может осуществляться рентгенологически и при помощи МРТ сосудов. По различным данным, выявить сосудистые изменения удаётся у 40-90% больных. На ангиограммах отмечается смазанность сосудистого контура, сужения, участки дилятации, прерывание, окклюзия, наличие множественных коллатералей.
- УЗДГ и дуплексное сканирование церебрального кровотокавыявляют неспецифические изменения гемодинамики, которые могут быть результатом других сосудистых заболеваний. Иногда используется в оценке динамики на фоне проводимой терапии.
- Исследование цереброспинальной жидкости. Может не выявлять отклонений. При ревматическом генезе васкулита наблюдается лимфоцитоз, умеренно повышенная концентрация белка. Определению инфекционной этиологии способствует ПЦР, РИФ с ликвором.
- Биохимическое исследование крови. Позволяет обнаружить наличие маркеров ревматических и аутоиммунных заболеваний. Включает анализ на РФ, СРБ, антитела к Sm и Scl-70, волчаночный антикоагулянт, комплемент С3 и С4, антинуклеарные антитела.
- Биопсия церебральной паренхимы. Исследование биоптатов позволяет выявить воспалительные изменения артерий мелкого калибра. Однако участок с изменёнными сосудами может не попасть в биопсийный материал. Возможно поражение крупных артерий, биопсия которых не проводится.
Дифференцировать церебральный васкулит следует с многоочаговыми энцефалитами, церебральным атеросклерозом, демиелинизирующей патологией (рассеянным склерозом, оптикомиелитом, склерозом Бало). У молодых больных необходимо исключить антифосфолипидный синдром.
Лечение церебрального васкулита
Терапия изолированных форм, вторичного церебрального поражения при системных и ревматических васкулитах проводится глюкокортикостероидами. Состоит из 2 этапов: ударного и поддерживающего лечения. В тяжёлых случаях стероиды комбинируют с цитостатиками (азатиоприном, циклофосфамидом). Базовая терапия других вариантов вторичного васкулита зависит от основной патологии. Инфекционная этиология требует соответствующего антибактериального или противовирусного лечения, токсическая — дезинтоксикации.
С целью улучшения мозгового кровотока применяются вазоактивные препараты, средства улучшающие реологические свойства крови. Поддержание метаболизма нервных клеток, стимуляция когнитивных функций осуществляется назначением ноотропов. В комплексное лечение входит симптоматическая терапия, лечебная физкультура и массаж паретичных конечностей, занятия с логопедом (при расстройствах речи) и т. д.
Прогноз и профилактика
В целом церебральный васкулит поддаётся лечению и имеет благоприятный прогноз. Некоторые неврологи указывают на лучший эффект терапии у больных с хорошо накапливающими контраст МР-очагами Трудности диагностики в ряде случаев приводят к запоздалой постановке диагноза и позднему началу терапии, что обуславливает прогрессирование симптоматики до глубокой инвалидизации, летального исхода. Специфическая профилактика отсутствует. Предупреждение вторичного ЦВ сводится к исключению интоксикаций, своевременному лечению инфекций и системных болезней.
Раздел только для специалистов в сфере медицины, фармации и здравоохранения!

Н.В.ПИЗОВА, д.м.н., профессор, Ярославская государственная медицинская академия
Первичный (изолированный) ангиит (васкулит) ЦНС (ПАЦНС) – это редкая форма васкулитов неизвестной этиологии, при которой в процесс вовлекаются сосуды мелкого и/или среднего калибра головного и/или спинного мозга и мозговых оболочек [3, 4, 20].
Частота распространенности первичного ангиита ЦНС составляет 1,2% среди васкулитов с поражением ЦНС [20]. Патогенез ПАЦНС на сегодняшний день остается неизвестным. Если учитывать схожесть данной формы с другими воспалительными или аутоиммунными заболеваниями, то триггером могут служить различные инфекции. Цитомегаловирус, вирус Эпштей-Барра, варицела-зостер, вирус иммунодефицита человека, микоплазма и хламидия потенциально могут вызывать развитие васкулита [2, 6, 9, 21, 28, 42]. Однако, у большинства пациентов с ПАЦНС четкой связи с каким-либо инфекционным агентом не отмечено.
Гранулематозное воспаление сосудов в большинстве случаев предполагает Th1-опосредованный ответ [19, 20]. Th1-связанные цитокины могут вызывать воспаление сосудов при ПАЦНС, как было показано в экспериментальных моделях. Внутрицеребральные инъекции интерферона-гамма стали триггером воспалительных изменений и развития васкулита у крыс [36]. Фактор некроза опухоли (TNF) и интерлейкин-6 (ИЛ-6), выполняющие провоспалительную функцию, также могут способствовать развитию воспалительных изменений сосудов при ПАЦНС [1, 14]. У трех пациентов с различными типами васкулитов (узелковым полиартериитом, височным артериитом и болезнью Бехчета) с поражением ЦНС также выявлено повышение в ликворе уровня ИЛ-6 [14].
Для ПАЦНС типичным является вовлечение артерий и вен мелкого и среднего калибра, особенно мягких мозговых оболочек и субкортикальных областей. Характерными гистопатологическими изменениями служат воспалительная инфильтрация сосудистых стенок Т-лимфоцитами и активация макрофагов [19, 20]. Воспалительные клетки инфильтрируют адвентицию сосудов и вызывают прогрессирующее утолщение стенки артерии. Пролиферация интимы и фиброз лежат в основе окклюзии сосудов [19, 20]. В большинстве случаев при ПАЦНС развивается гранулематозный ангиит ЦНС [19, 20, 23]. Однако в некоторых случаях возникновение ангиита ЦНС было связано преимущественно с инфильтрацией лимфоцитами (лимфоцитарный паттерн), с развитием некротизирующего васкулита с фибриноидным некрозом (некротизирующий паттерн) или отмечался смешанный паттерн [23]. В части случаев наблюдались В-лимфоциты и плазматические клетки [26]. Также могут быть обнаружены депозиты β-амилоида [23].
Клинические проявления ПАЦНС могут варьировать в широких пределах, зависят от локализации и обширности поражения сосудов и носят прогрессирующий характер. C. Salvarani с коллегами представили данные о 101 пациенте [29], средний возраст которых на момент постановки диагноза составил 47 лет (17–84 года). У большинства из них наблюдалось подострое развитие диффузных симптомов поражения ЦНС. Острое начало заболевания было нетипичным. Наиболее частыми манифестными симптомами были головная боль (63%) и когнитивные расстройства (50%). Головная боль вначале имела легкую интенсивность и прогрессивно нарастала. Схожее течение имели и когнитивные расстройства. Очаговые симптомы развивались позднее и включали гемипарезы (44%), инсульты (40%), афазию (28%), транзиторные ишемические атаки (28%), атаксию (19%), эпилептические припадки (16%), дизартрию (15%) и изменение зрения (11%). Менее чем у 10% пациентов наблюдались другие манифестные проявления, такие как внутримозговое кровоизлияние, амнестический синдром, поражение спинного мозга с развитием парапареза или тетрапареза, паркинсонизм, головокружение или поражение черепных нервов. У большинства пациентов отмечалось несколько симптомов/синдромов. Другие авторы представили схожие данные [5, 34].
Для ранней постановки диагноза или предположения о наличии у того или иного пациента ПАЦНС все клинические проявления могут быть сгруппированы в 3 большие группы: 1) острое или чаще подострое развитие энцефалопатии, которая проявляется расстройством сознания с прогрессированием до ступора или комы; 2) заболевание проявляется симптомами, схожими с атипичным течением рассеянного склероза, с варьированием очаговых симптомов, таких как оптическая нейропатия, поражение ствола головного мозга, эпилептические припадки, головная боль, полушарные инсульто-похожие эпизоды; 3) интракраниальные очаги с головной болью, drowsiness, очаговыми симптомами и повышением внутричерепного давления [22, 24].
Если в процесс вовлекаются преимущественно мелкие церебральные сосуды, то ПАЦНС манифестирует как подострая или острая энцефалопатия с персистирующей головной болью, когнитивными расстройствами, нарушениями сознания и эпилептическими припадками. На МРТ обычно выявляется накопление контраста менингеальными оболочками, в то время как ангиография может не выявить каких-либо изменений в связи с поражением именно мелких сосудов [30, 31]. Эта форма ПАЦНС может ответить на монотерапию глюкокортикостероидами, но в 25% случаев возможны обострения. При другой форме ПАЦНС, когда в патологический процесс вовлекаются преимущественно сосуды среднего калибра, в дополнение к головной боли и диффузной дисфункции ЦНС присоединяются очаговый неврологический дефицит и инсульты, а при ангиографии в большинстве случаев выявляются патологические изменения сосудов [29, 30, 31]. Повышенная летальность при ПАЦНС ассоциируется с 4 клиническими проявлениями: очаговый неврологический дефицит, когнитивные расстройства, церебральный инфаркт и вовлечение сосудов крупного калибра [29]. Около 20% пациентов могут иметь такие симптомы, как лихорадка, снижение веса, ретикулярное ливедо, сыпь, периферическую нейропатию, артриты и ночные поты [3, 29].
Рутинные лабораторные тесты в большинстве случаев находятся в пределах нормальных значений [3, 11, 29]. У некоторых пациентов могут определяться признаки системного воспалительного процесса, включая анемию, лейкоцитоз и умеренное повышение острофазовых показателей (СРБ, СОЭ) [3, 29]. В ликворе патологические изменения выявляются у 80–90% пациентов [29]. Повышение концентрации белка отмечается наиболее часто. Среди 101 пациента средняя концентрация белка в ликворе составила 7 г/л (1,5–10,3 г/л) [29]. В 50% случаев наблюдается повышение ликворного давления и в 50–80% – лимфоцитарный плеоцитоз. Также в ликворе могут быть обнаружены олигоклональные иммуноглобулины у 50% пациентов с ПАЦНС [34, 35].
МРТ является чувствительным, но неспецифичным методом для выявления патологических изменений, ассоциирующихся с ПАЦНС [12]. Очаги чаще множественные и двусторонние, расположены в паренхиме или оболочках, ишемические очаги или инфаркты в коре, глубоком белом веществе или перивентрикулярном белом веществе. Могут быть и геморрагические очаги [10, 13]. Чувствительность МРТ с биопсией при ПАЦНС очень высока и выявляет патологические изменения в 97% случаев [5, 7, 13, 37]. Диффузионно-взвешенные изображения являются также высокочувствительным методом в выявлении диффузных патологических изменений и могут их определять и у пациентов с нормальными данными на МРТ [41]. МРА имеет лимитированную чувствительность и выявляет патологические изменения только в крупных внутримозговых сосудах. То же касается и КТ-ангиографии [7, 37].
Биопсия головного мозга является золотым стандартом для постановки диагноза ПАЦНС, но соответствуют диагнозу только 50–75% гистопатологических образцов [4]. Проведение биопсии мозговой ткани при ПАЦНС необходимо не только для выявления характерных воспалительных изменений в сосудах, но требуется для исключения других заболеваний, таких как инфекции, опухоли, дегенеративные процессы, при которых используется другая лечебная тактика [31, 35]. По данным Miller D.V. с коллегами, среди 43 пациентов с ПАЦНС с выполненной хирургической биопсией мозговой ткани диагностическая чувствительность биопсии составила 63% [23]. В этом исследовании выявлялись различные морфологические паттерны: острый некроз (14%), лимфоцитарная инфильтрация (28%) и гранулематозное воспаление (58%). Для максимальной диагностической чувствительности рекомендуется проводить биопсию в участках с выявленными патологическими изменениями по данным нейровизуализации с включением мягкой мозговой оболочки. Стереотаксическая биопсия рекомендуется только в местах очагового поражения [23, 24]. Также могут быть обнаружены депозиты амилоида [23, 24]. Они чаще наблюдаются в образцах с гранулематозным воспалением и выглядят как очаги (mass lesions) [23, 24]. Клинически пациенты с амилоидными депозитами старше и у них чаще отмечается острое начало и когнитивные расстройства [32].
L.H. Calabrese и J.A. Mallek предложили диагностические критерии, которые состоят из клинических, нейровизуализационных и гистопатологических показателей [4]. Они включают: 1) неврологический дефицит that remains unexplained after a vigorous diagnostic workup, включая исследование ликвора и данные нейровизуализации; 2) ангиографические данные с высокой долей вероятности предполагают васкулит или гистопатологические данные васкулита в пределах ЦНС; 3) исключение системных васкулитов или других заболеваний со схожими ангиографическими и патологическими проявлениями.
На сегодняшний день не проводилось рандомизированных контролируемых или проспективных исследований по терапии пациентов с ПАЦНС. По данным ретроспективного исследования терапии 101 пациента с ПАЦНС (70 по данным ангиографии и 31 по данным биопсии), С. Salvarani с коллегами показали, что 97 пациентов получали глюкокортикостероиды, 25 из них пульс-терапию по 1 г в/в метилпреднизолона с последующим пероральным приемом в среднсуточной дозе 60 мг/день [29]. Иммуносупресанты получали 49 пациентов: 46 – циклофосфамид (перорально 150 мг/день или в/в по 1 г/месяц) и 3 – азатиоприн. Хороший ответ на терапию был получен у 81% пациентов, которые одновременно принимали ГКС и циклофосфамид. По аналогии с тяжелыми системными васкулитами применение других иммуносупрессантов (азатиоприн, метотрексат или микофенолат) возможно спустя 4–6 месяцев лечения циклофосфамидом [8, 15, 25, 27]. Все пациенты должны получать препараты кальция, вит D, препараты для предупреждения развития остеопороза и пневмоцистной инфекции [35]. Что касается ритуксимаба, то имеется опыт его применения для лечения тяжелого ANCA-ассоциированного системного васкулита [16, 38] и пациентов с СКВ с поражением ЦНС [39], но он не применялся при ПАЦНС. Также описан случай применения блокаторов TNF при наличии рефрактерности к ГКС и циклофосфамиду [33]. Иммуносупрессивная терапия должна назначаться на 2–3 года [3, 35], поскольку в 25% случаев возможно обострение [29]. Эффективность проводимой терапии оценивается периодически по данным неврологического осмотра и МРТ каждые 3–4 месяца [3, 11].
Читайте также:


