Как невролог определяет опухоль мозга
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
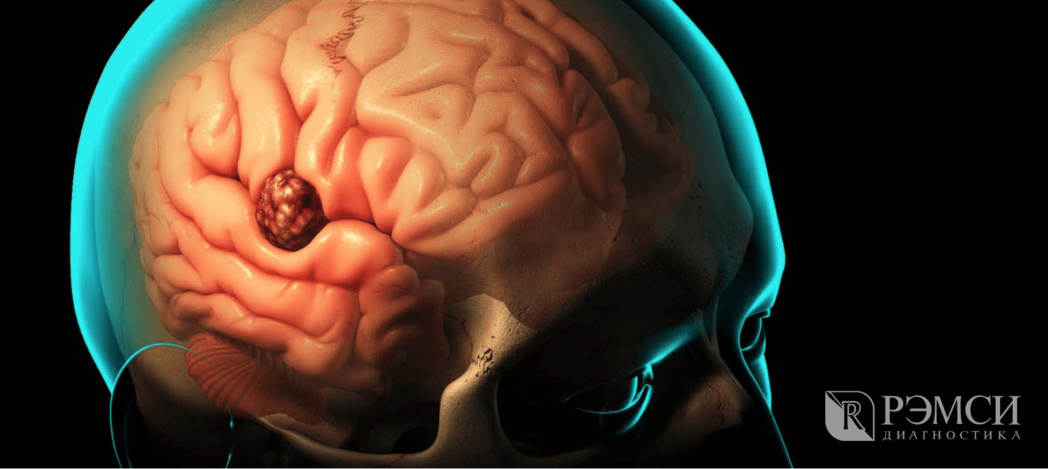
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
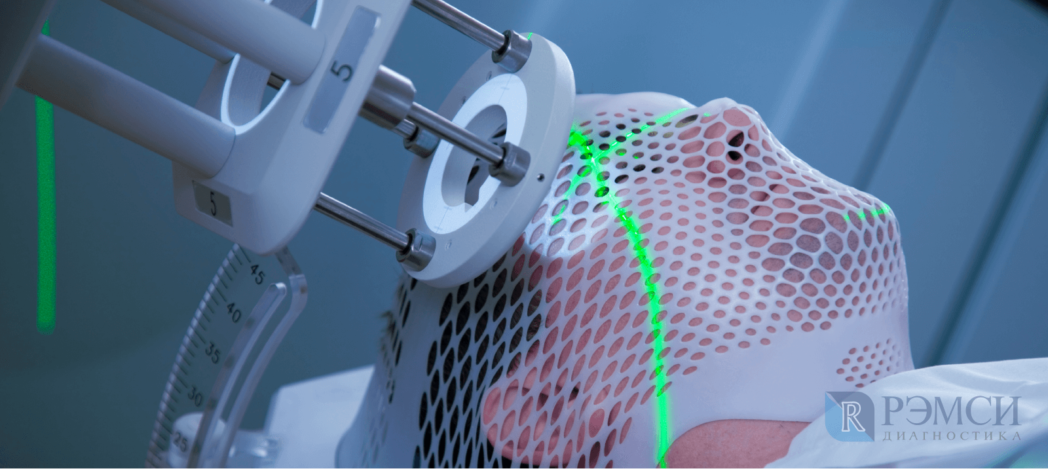
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
Опухоли мозга могут приводить к нарушениям функции мозга и проявляться симптомами повышенного внутричерепного давления: головной болью, тошнотой, рвотой, нарушением зрения, отеком соска зрительного нерва. В последующем можно наблюдать личностные изменения, снижение интеллекта, эмоциональную лабильность, эпилептические припадки, тошноту и недомогание. Опухоль может вызвать вклинивание мозга. Чаще наблюдается вклинивание височной доли в тенториальное отверстие, со сдавлением третьего черепного нерва, средней мозговой и задней мозговой артерий.
Самым ранними признаком развивающегося вклинивания является расширение зрачка на стороне поражения, с последующим ступором и комой, расстройством дыхания. Другим важным синдромом является вклинивание мозжечка через большое отверстие черепа, сопровождаемое медуллярной компрессией, с последующей остановкой дыхания, коллапсом и смертью. Опухоли мозга сопровождаются очаговыми симптомами, обусловленными локализацией процесса.
1. Лобная доля. Опухоли лобной доли часто приводят к прогрессирующему снижению интеллекта, заторможенности, изменению характера и появлению хватательного рефлекса на противоположной опухоли стороне. Могут отмечаться: афазия при вовлечении в процесс заднего отдела левой нижней лобной извилины, потеря обоняния при сдавлении обонятельного нерва. В ряде случаев эти опухоли приводят к очаговым эпилептическим припадкам или пирамидным нарушениям на противоположной стороне.
2. Височная доля. Опухоли височной доли проявляются эпилептическими припадками, обонятельными, слуховыми и вкусовыми галлюцинациями, двигательным феноменом причмокивания и облизывания губ, спутанностью без потери сознания; также имеют место изменения личности, сопровождающиеся эмоциональными и поведенческими отклонениями, микропсии и макропсии, нарушения полей зрения. Левосторонние опухоли могут приводить к рецептивной афазии, в то время как развитие опухоли в правой доле сопровождается нарушениями восприятия музыки.
3. Париетальная доля. Опухоли данной локализации проявляются нарушением чувствительности на противоположной опухоли стороне, эпилептическими припадками, сниженным вниманием. Потеря чувствительности носит кортикальный характер и распространяется на равновесие, осязание, неверное восприятие формы, объема и веса тела. Значительные размеры опухоли приводят к повышенной чувствительности и развитию спонтанных болей (таламический синдром).
Вовлечение зрительных нервов приводит к возникновению двустороннего дефекта полей зрения. Поражение левой угловой извилины приводит к развитию синдрома Гертцмана: комбинация алексии, аграфии, акалькулии, право-левосторонней путаницы и пальцевой агнозии. Опухоль надкраевой извилины является причиной умственных нарушений.
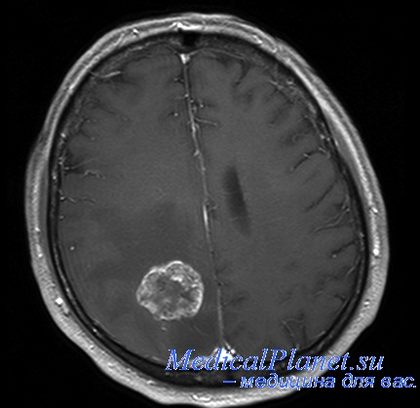
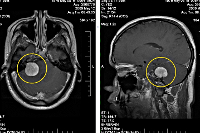
МРТ при опухоли париетальной доли головного мозга
4. Затылочная область. Опухоли затылочной доли характеризуются сочетанием гемианопсии и нарушением полей зрения. При левоили двустороннем поражении, может наблюдаться визуальная агнозия как предметов, так и цветов. Возможны зрительные галлюцинации. Вовлечение в процесс обеих долей сопровождается корковой слепотой, но при сохраненном зрачковом рефлексе на свет.
Это может быть следствием потери цветового восприятия, прозопагнозии (неспособность узнать знакомое лицо), симултагнозии (неспособность воссоздать единый образ из частностей) и Balint's синдром (невозможность произвольного взгляда, фиксации взгляда на определенном предмете, зрительная невнимательность, несмотря на сохранность движений глаз). Отрицание развившейся слепоты - Anton's синдром, развивается, как следствие поражения стриальной и окружающей ее ассоциативной коры.
5. Ствол мозга и мозжечок. Поражение ствола мозга сопровождается параличом черепных нервов, атаксией, нарушением координации, нистагмом, пирамидными или чувствительными нарушениями с одной или двух сторон. Инфильтративные опухоли ствола мозга, такие как глиомы, приводят к повышению внутричерепного давления. Опухоли мозжечка сопровождаются выраженной атаксией туловища и конечностей.
Компьютерная томография и ЯМР позволяют определить локализацию, форму и размеры опухоли, анатомически сохранные и нарушенные структуры мозга, степень отечности мозга. Компьютерная томография менее ценна для выявления опухолей в задней черепной яме по сравнению с ЯМР. Характеристика развивающихся менингиом по данным компьютерной томографии позволяет поставить диагноз при поражении типичных мест (парасагитальная и сильвиева зоны, обонятельная канавка, гребень сфеноидальной кости, бугорок турецкого седла).
Артериография может выявить смещенные сосуды мозга или васкуляризированную опухоль. Наличие бессосудистой области в мозге может быть при опухоли, гематоме, абсцессе, или другом объемном образовании. Электроэнцефалограмма может дать информацию о функциональном состоянии головного мозга и иногда выявить очаговые нарушения, вызванные опухолью. При исследовании спинномозговой жидкости выявляется белково-клеточная диссоциация, но при производстве люмбальной пункции следует учитывать риск вклинения опухоли.
Лечение определяется видом и местом расположения опухоли, а так же состоянием пациента. Хирургическое удаление новообразования возможно, если опухоль расположена кнаружи от осевых структур (менингиома, невринома слухового нерва) или вне жизненно опасных зон (гемангиобластома мозжечка). Хирургическое вмешательство целесообразно даже в случаях невозможности полного удаления опухоли с целью уточнения диагноза, снижения внутричерепного давления и облегчения состояния больного.
При обструктивной гидроцефалии простое хирургическое шунтирование может быть эффективно. У больных злокачественной глиомой лучевая терапия, предшествующая хирургическому вмешательству, увеличивает среднюю продолжительность жизни, а в сочетании с химиотерапией даёт еще более благоприятные результаты. Показания к лучевой терапии у больных с другими первичными опухолями мозга зависят от типа опухоли, доступности и возможности их радикального хирургического удаления. Кортикостероиды снижают отек головного мозга и назначаются перед операцией. Лечение вклинивания мозга состоит во внутривенном введении дексаметазона и манитола (20%). Также показано назначение антиконвульсантов.
Статистика показывает, новообразования, развивающиеся в тканях мозгового вещества, занимают 5-е место по частоте выявления среди всех видов опухолей (классификация по месту локализации). Многие люди интересуются, как определить опухоль головного мозга в домашних условиях. Известно, если болезнь обнаруживают на ранних этапах, существенно повышаются шансы на успешное лечение и выздоровление.
Прогноз терапии рака на поздних стадиях обычно неблагоприятный. Информативными инструментальными методами диагностики считаются КТ и МРТ. Если возникли подозрения на развитие злокачественного новообразования, лучше пройти обследование при помощи специального оборудования. Врачи выделяют признаки, которые помогут заподозрить заболевание на начальной стадии.
Определение патологии
Рак, поразивший головной мозг, представляет собой группу новообразований, состоящих из разных типов клеток, структуру которых можно определить таким способом, как гистологическое исследование пробы пораженной ткани (биопсия). Клеточная структура и локализация часто определяют характер течения патологии и методы лечения.
Как показывает статистика на основании данных инструментальной диагностики, первичная форма рака, появившегося в тканях головного мозга – редкое заболевание, которое преимущественно выявляется у детей в возрасте до 8 лет. У взрослых пациентов заболевание диагностируется обычно в возрасте старше 65 лет.
Доля первичных новообразований с локализацией в мозговом веществе составляет 1,5-2% в общей массе злокачественных опухолей. Мужчины страдают от патологий сферы онкологии чаще. В то же время менингиома встречается у женщин чаще, чем у пациентов мужского пола. Чтобы проверить головной мозг на наличие опухоли, используют такие методики, как тесты ДНК.
Обычно изучаемым образцом материала служит слюна, в которой у больного человека находят фрагменты ДНК злокачественных новообразований, постоянно циркулирующие в физиологических жидкостях. Ученым также известны варианты генных мутаций, которые провоцируют возникновение рака. С целью определения предрасположенности конкретного человека к развитию злокачественных процессов в организме выполняется анализ его ДНК.
Прогноз при подтверждении диагноза относительно неблагоприятный. Статистика показывает, только 20% пациентов живут дольше 5 лет после постановки диагноза рак мозга головы. В 40% случаев продолжительность жизни составляет больше 1 года. Распознать опухоль, появившуюся в головном мозге, на ранних стадиях помогут такие симптомы, как боль в голове, легкие головокружения и преходящие помрачения сознания.
Боль в голове, как основной признак
Одним из первых симптомов, которые помогают выявить опухоль, сформировавшуюся в головном мозге, является головная боль, как утренняя, так и ночная. Редко патология протекает без болезненных ощущений в зоне головы. Чаще интенсивность приступов цефалгии нарастает после физического или психического перенапряжения. Болезненные ощущения усиливаются в случаях:
- сразу после пробуждения.
- наклоны и резкие движения головой.
- напряжение мышц брюшного пресса.
Цефалгический синдром появляется как следствие раздражения рецепторов, расположенных в мозговых оболочках, деформации стенок желудочков, компрессии артерий и вен. Чаще пациенты жалуются на распирающий характер болезненных ощущений, которые затрагивают все отделы головы. Если боль возникает локально на отдельном участке, она обычно описывается больными, как сверлящая и пульсирующая. В момент максимальной интенсивности болевого приступа может начаться рвота.

Другие симптомы
Различают общемозговые и очаговые проявления заболевания. Общемозговые признаки, указывающие на наличие новообразования в голове:
- Нарушение зрительной функции. Снижение остроты зрения, нечеткое, размытое изображение.
- Плохое самочувствие без очевидных причин. Ухудшение общего физического и психического состояния, быстрая утомляемость, апатия, депрессия.
- Частые приступы тошноты невыясненной этиологии.
- Ухудшение памяти и когнитивных способностей.
- Легкие преходящие головокружения.
- Затруднения при контроле мимических мышц лица, глотании.
- Изменение кожной чувствительности.
- Покалывания, ощущение онемения в конечностях.
- Судорожные припадки, связанные с повышенной биоэлектрической активностью мозга.
Симптомы, которые без инструментальной диагностики помогут узнать, есть ли опухоль, различаются в зависимости от локализации опухоли в отделах головного мозга. Типичные очаговые проявления новообразования с локализацией на определенном участке:
- Лобная доля. Мышечная слабость в одной половине тела, психические расстройства, судороги, парезы мышц лица, ухудшение обоняния.
- Центральная извилина. Парезы лицевых и подъязычных нервов, расстройство моторной функции и кожной чувствительности в одной половине тела.
- Височная доля. Нарушение обонятельных и вкусовых ощущений, слуховые, зрительные галлюцинации. Вероятны эпилептические припадки.
- Теменная доля. Изменение походки, моторная дисфункция. Расстройство речи, частичная утрата навыков письма и счета.
- Затылочная доля. Нарушение зрения, в том числе зрительные галлюцинации, ахроматопсия (отсутствие цветового зрения с сохранением восприятия изображения в черно-белом цвете).
- Область гипофиза. Сбои в работе эндокринной системы – аменорея (нарушение менструального цикла), несахарный диабет.
- Область мозжечка. Нистагм (частые, колебательные движения зрачков), мышечная слабость, расстройство двигательной координации.
В целом эти общемозговые симптомы, которые могут появляться вследствие разных заболеваний, поэтому для постановки точного диагноза необходимо дифференцировать патологию от таких болезней, как энцефалопатия, инфекции мозга, нарушения мозгового кровообращения, протекающие в острой и хронической форме, инсульт.
Подобная симптоматика типична при возникновении очагов кровоизлияния и отека мозговых структур вследствие травмы в области головы или инфекционных поражений тканей. У пациентов пожилого возраста обычно отчетливо проявляются признаки неврологического дефицита:
- Преходящие помрачения сознания, кратковременные обмороки.
- Затруднения при попытке концентрировать внимание.
- Неадекватное восприятие внешней информации, сложности при оценке данных, поступающих через зрительные, слуховые, тактильные каналы. Человек плохо понимает смысл обращенных к нему фраз.
- Расстройство речи. Человек медленно произносит предложения, долго подбирает нужные слова.
- Нарушение режима сна и бодрствования. Сонливость днем, невозможность заснуть – ночью.
- Моторная дисфункция. Изменение походки, расстройство двигательной координации, атаксия – несогласованность движения группы мышц.
- Парезы, параличи в одной половине тела.
При длительном, постоянном характере проявления, подобные симптомы предвещают серьезные сбои в работе организма. Заметив тревожные признаки, необходимо записаться на прием к врачу-неврологу, который назначит вид диагностического исследования, учитывая вероятную специфику онкологии.
Исследования западных врачей
Ученые Великобритании (Королевский колледж) советуют людям, которые пытаются самостоятельно диагностировать у себя рак головного мозга, обратить внимание на такие симптомы, как:
- Непривычное чувство сильной усталости.
- Заплетающийся язык при произношении слов.
- Невозможность удерживать равновесие.
- Проблемы с запоминанием новой информации.
- Раздражительность.
- Расстройство крупной и мелкой моторики – двигательная неловкость.
- Общее снижение активности.
- Апатия, утрата интереса к некогда любимому хобби, работе, общению с коллегами и друзьями.
Исследования проводились в форме анкетирования людей, которым поставили диагноз рак мозга. Также врачи опрашивали родственников больных. Как показал опрос, часто пациенты не обращали внимания на тревожные признаки, списывая их на возрастные изменения в организме и стрессы.
Признаки у детей
Патология на ранних стадиях определяется у ребенка по характерным признакам, которые включают боли в зоне головы и живота, тошноту, сопровождающуюся приступами чаще фонтанообразной рвоты. На поздних стадиях течения возможно увеличение размеров черепной коробки из-за разрастания опухолевых структур. Компрессия путей отвода спинномозговой жидкости приводит к повышению показателей внутричерепного давления с соответствующими симптомами:
- Застойные явления в области оптического диска (зрительный нерв).
- Непроизвольные движения глазными яблоками.
- Судороги в области конечностей.
- Набухание родничка у новорожденных.
Симптоматика постоянно нарастает, наблюдаются эпилептические припадки, торможение физического и психического развития. В случае локализации новообразования в области желудочков, возникают нарушения в работе вегетативной нервной системы (учащенное, прерывистое дыхание, нарастающий, сбивчивый темп сердечного ритма, гиперемия кожных покровов, повышенное потоотделение), развивается гидроцефалия.

Глиомы, образующиеся в области хиазмы (перекрест зрительных нервов), сопровождаются зрительной дисфункцией – снижением остроты зрения, выпадением зрительных полей. Интенсивность проявлений зависит от степени поражения мозговых структур. Для глиомы характерны такие признаки, как атрофия зрительных нервов (определяется в ходе офтальмологического осмотра), гормональные нарушения, связанные с повреждением тканей гипоталамуса.
Новообразования с локализацией в области мозжечка и продолговатого мозга проявляются повышением значений внутричерепного давления и развитием гидроцефалии, потому что перекрывают протоки, по которым циркулирует спинномозговая жидкость. В этом случае наблюдаются гипертензионно-гидроцефальные кризы с резкой, мучительной головной болью, непроизвольным запрокидыванием головы назад, длительными судорогами клонического типа.
Распространенные виды
Определенные новообразования встречаются чаще. Медуллобластомы, астроцитомы образуются в зоне мозжечка, сопровождаются такими симптомами, как сонливость, атаксия, патологическое изменение походки, неустойчивое положение позы. Статистика показывает, медуллобластомы выявлены чаще в детском возрасте (около 5 лет), нередко первые признаки патологии проявляются в первый месяц жизни ребенка.
Близость к системе циркуляции ликвора предопределяет быстрое распространение метастаз, которые в 5% случаев проникают за пределы нервной системы – в костный мозг, лимфоузлы, легкие. Эпендимомы, глиомы локализуются в области ствола мозга. Эти формы рака вызывают у пациента кровоизлияния.
Распространенность эпендимом в общей массе злокачественных новообразований мозга составляет 8%. Чаще болеют дети и подростки, второй пик по частоте случаев приходится на возраст 30-40 лет. Для глиобластомы характерно быстрое течение. Продолжительность жизни после диагностирования патологии обычно не превышает 14 месяцев. Отличить опухоль одного вида от другого можно по результатам гистологического исследования.
Причины возникновения
Основные причины развития онкологических заболеваний связаны с хромосомными мутациями и наследственной предрасположенностью. К примеру, пилоцитарная астроцитома и некоторые другие виды новообразований развиваются на фоне наследственной болезни неврофиброматоз (синдром Реклингхаузена). Факторы, повышающие вероятность развития патологии:
- Проживание в регионе с неблагоприятной экологией.
- Воздействие ионизирующего излучения. Научно доказанный факт – радиация провоцирует перерождение здоровых клеточных структур в злокачественные новообразования.
- Чрезмерное употребление продуктов, содержащих канцерогены (вещества, провоцирующие генные мутации).
- Перенесенные вирусные инфекции.
- Сбои в работе эндокринной системы.
При наличии характерных симптомов, таких как плохое самочувствие невыясненной этиологии и регулярные головные боли, лучше записаться на прием к врачу-неврологу или онкологу и пройти обследование, чтобы распознать рак, развивающийся в головном мозге, на ранней стадии.
Инструментальная диагностика
Проверить подозрения помогут инструментальные методы исследования структур головы, такие как магнитно-резонансная и компьютерная томография, которые с высокой точностью подтверждают отсутствие или наличие опухоли. Аппаратный тест на наличие опухоли в структурах головного мозга покажет мельчайшие новообразования, диаметр которых не превышает 1-2 мм. К вспомогательным методам инструментального диагностирования относят магнитоэнцефалографию, МРТ-ангиографию, позитронно-эмиссионную томографию, люмбальную пункцию.
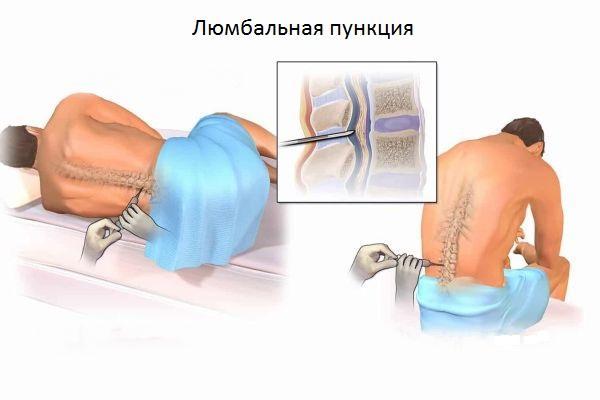
Методы лечения
Основной метод лечения – хирургическое удаление новообразования. В ходе операции удаляют как можно больше пораженной ткани. Затруднения могут возникать из-за тесной связи пораженных структур с окружающими здоровыми участками мозга – мозговым веществом, желудочковой системой, сосудами.
После операции в ходе исследования пробы пораженной ткани определяют структуру опухоли и выбирают подходящий вариант послеоперационного лечения – лучевую терапию, химиотерапию, стереотаксическую радиохирургию. Лечение в детском возрасте дополнятся стимуляцией иммунной системы.
Вопрос, как выявить рак, развивающийся в головном мозге, на начальной стадии, волнует многих людей, которые наблюдают у себя тревожные признаки патологии. Инструментальные исследования остаются самыми информативными и достоверными в случаях, когда необходимо подтвердить или опровергнуть подобный диагноз.
Опухоли головного мозга — внутричерепные новообразования, включающие как опухолевые поражения церебральных тканей, так и нервы, оболочки, сосуды, эндокринные структуры головного мозга. Проявляются очаговой симптоматикой, зависящей от топики поражения, и общемозговыми симптомами. Диагностический алгоритм включает осмотр невролога и офтальмолога, Эхо-ЭГ, ЭЭГ, КТ и МРТ головного мозга, МР-ангиографию и пр. Наиболее оптимальным является хирургическое лечение, по показаниям дополненное химио- и радиотерапией. При его невозможности проводится паллиативное лечение.

- Причины опухоли головного мозга
- Классификация
- Симптомы опухолей головного мозга
- Диагностика
- Лечение опухоли головного мозга
- Прогноз при опухолях мозга
- Профилактика
- Цены на лечение
Общие сведения
Опухоли головного мозга составляют до 6% всех новообразований в организме человека. Частота их встречаемости колеблется от 10 до 15 случаев на 100 тыс. человек. Традиционно к церебральным опухолям относят все интракраниальные новообразования — опухоли церебральной ткани и оболочек, образования черепных нервов, сосудистые опухоли, новообразования лимфатической ткани и железистых структур (гипофиза и шишковидной железы). В связи с этим опухоли головного мозга делят на внутримозговые и внемозговые. К последним относят новообразования церебральных оболочек и их сосудистых сплетений.
Опухоли головного мозга могут развиваться в любом возрасте и даже носить врожденный характер. Однако среди детей заболеваемость ниже, не превышает 2,4 случая на 100 тыс. детского населения. Церебральные новообразования могут быть первичными, изначально берущими свое начало в тканях мозга, и вторичными, метастатическими, обусловленными распространением опухолевых клеток вследствие гемато- или лимфогенной диссеминации. Вторичные опухолевые поражения встречаются в 5-10 раз чаще, чем первичные новообразования. Среди последних доля злокачественных опухолей составляет не менее 60%.
Отличительной особенностью церебральных структур является их расположение в ограниченном интракраниальном пространстве. По этой причине любое объемное образование внутричерепной локализации в той или иной степени приводит к сдавлению мозговых тканей и повышению интракраниального давления. Таким образом, даже доброкачественные по своему характеру опухоли головного мозга при достижении определенного размера имеют злокачественное течение и могут привести к летальному исходу. С учетом этого особую актуальность для специалистов в области неврологии и нейрохирургии приобретает проблема ранней диагностики и адекватных сроков хирургического лечения церебральных опухолей.

Причины опухоли головного мозга
Возникновение церебральных новообразований, как и опухолевых процессов другой локализации, связывают с воздействием радиации, различных токсических веществ, существенным загрязнением окружающей среды. У детей высока частота врожденных (эмбриональных) опухолей, одной из причин которых может выступать нарушение развития церебральных тканей во внутриутробном периоде. Черепно-мозговая травма может служить провоцирующим фактором и активизировать латентно протекающий опухолевый процесс.
В ряде случаев опухоли головного мозга развиваются на фоне проведения лучевой терапии пациентам с другими заболеваниями. Риск появления церебральной опухоли повышается при прохождении иммуносупрессивной терапии, а также у других групп иммунокомпрометированных лиц (например, при ВИЧ-инфекции и нейроСПИДе). Предрасположенность к возникновению церебральных новообразований отмечается при отдельных наследственных заболеваниях: болезни Гиппеля-Линдау, туберозном склерозе, факоматозах, нейрофиброматозе.
Классификация
Среди первичных церебральных новообразований преобладают нейроэктодермальные опухоли, которые классифицируют на:
- опухоли астроцитарного генеза (астроцитома, астробластома)
- олигодендроглиального генеза (олигодендроглиома, олигоастроглиома)
- эпендимарного генеза (эпендимома, папиллома хориоидного сплетения)
- опухоли эпифиза (пинеоцитома, пинеобластома)
- нейрональные (ганглионейробластома, ганглиоцитома)
- эмбриональные и низкодифференцированные опухоли (медуллобластома, спонгиобластома, глиобластома)
- новообразования гипофиза (аденома)
- опухоли черепно-мозговых нервов (нейрофиброма, невринома)
- образования церебральных оболочек (менингиома, ксантоматозные новообразования, меланотичные опухоли)
- церебральные лимфомы
- сосудистые опухоли (ангиоретикулома, гемангиобластома)
Внутримозговые церебральные опухоли по локализации классифицируют на суб- и супратенториальные, полушарные, опухоли серединных структур и опухоли основания мозга.
Метастатические опухоли мозга диагностируются в 10-30% случаев ракового поражения различных органов. До 60% вторичных церебральных опухолей имеют множественный характер. Наиболее частыми источниками метастазов у мужчин выступают рак легких, колоректальный рак, рак почки, у женщин — рак молочной железы, рак легких, колоректальный рак и меланома. Около 85% метастазов приходится на внутримозговые опухоли полушарий мозга. В задней черепной ямке обычно локализуются метастазы рака тела матки, рака простаты и злокачественных опухолей ЖКТ.
Симптомы опухолей головного мозга
Более ранним проявлением церебрального опухолевого процесса является очаговая симптоматика. Она может иметь следующие механизмы развития: химическое и физическое воздействие на окружающие церебральные ткани, повреждение стенки мозгового сосуда с кровоизлиянием, сосудистая окклюзия метастатическим эмболом, кровоизлияние в метастаз, компрессия сосуда с развитием ишемии, компрессия корешков или стволов черепно-мозговых нервов. Причем вначале имеют место симптомы локального раздражения определенного церебрального участка, а затем возникает выпадение его функции (неврологический дефицит).
Диагностика
Первичное обследование пациента включает оценку неврологического статуса, осмотр офтальмолога, проведение эхо-энцефалографии, ЭЭГ. При исследовании неврологического статуса особое внимание невролог обращает на очаговую симптоматику, позволяющую установить топический диагноз. Офтальмологические исследования включают проверку остроты зрения, офтальмоскопию и определение полей зрения (возможно, при помощи компьютерной периметрии). Эхо-ЭГ может регистрировать расширение боковых желудочков, свидетельствующее о внутричерепной гипертензии, и смещение серединного М-эхо (при больших супратенториальных новообразованиях со смещением церебральных тканей). На ЭЭГ отображается наличие эпиактивности определенных участков головного мозга. По показаниям может быть назначена консультация отоневролога.
Подозрение на объемное образование головного мозга является однозначным показанием к проведению компьютерной или магнитно-резонансной томографии. КТ головного мозга позволяет визуализировать опухолевое образование, дифференцировать его от локального отека церебральных тканей, установить его размер, выявить кистозную часть опухоли (при наличии таковой), кальцификаты, зону некроза, кровоизлияние в метастаз или окружающие опухоль ткани, наличие масс-эффекта. МРТ головного мозга дополняет КТ, позволяет более точно определить распространение опухолевого процесса, оценить вовлеченность в него пограничных тканей. МРТ более результативна в диагностике не накапливающих контраст новообразований (например, некоторых глиом головного мозга), но уступает КТ при необходимости визуализировать костно-деструктивные изменения и кальцификаты, разграничить опухоль от области перифокального отека.

Помимо стандартной МРТ в диагностике опухоли головного мозга может применяться МРТ сосудов головного мозга (исследование васкуляризации новообразования), функциональная МРТ (картирование речевых и моторных зон), МР-спектроскопия (анализ метаболических отклонений), МР-термография (контроль термодеструкции опухоли). ПЭТ головного мозга дает возможность определить степень злокачественности опухоли головного мозга, выявить опухолевый рецидив, картировать основные функциональные зоны. ОФЭКТ с использованием радиофармпрепаратов, тропных к церебральным опухолям позволяет диагностировать многоочаговые поражения, оценить злокачественность и степень васкуляризации новообразования.
В отдельных случаях используется стереотаксическая биопсия опухоли головного мозга. При хирургическом лечении забор опухолевых тканей для гистологического исследования проводится интраоперационно. Гистология позволяет точно верифицировать новообразование и установить уровень дифференцировки его клеток, а значит и степень злокачественности.
Лечение опухоли головного мозга
Консервативная терапия опухоли головного мозга осуществляется с целью снижения ее давления на церебральные ткани, уменьшения имеющихся симптомов, улучшения качества жизни пациента. Она может включать обезболивающие средства (кетопрофен, морфин), противорвотные фармпрепараты (метоклопрамид), седативные и психотропные препараты. Для снижения отечности головного мозга назначают глюкокортикостероиды. Следует понимать, что консервативная терапия не устраняет первопричины заболевания и может оказывать лишь временный облегчающий эффект.
Наиболее эффективным является хирургическое удаление церебральной опухоли. Техника операции и доступ определяются местоположением, размерами, видом и распространенностью опухоли. Применение хирургической микроскопии позволяет произвести более радикальное удаление новообразования и минимизировать травмирование здоровых тканей. В отношении опухолей малого размера возможна стереотаксическая радиохирургия. Применение техники КиберНож и Гамма-Нож допустимо при церебральных образованиях диаметром до 3 см. При выраженной гидроцефалии может проводиться шунтирующая операция (наружное вентрикулярное дренирование, вентрикулоперитонеальное шунтирование).
Лучевая и химиотерапия могут дополнять хирургическое вмешательство или являться паллиативным способом лечения. В послеоперационном периоде лучевая терапия назначается, если гистология тканей опухоли обнаружила признаки атипии. Химиотерапия проводится цитостатиками, подобранными с учетом гистологического типа опухоли и индивидуальной чувствительности.
Прогноз при опухолях мозга
Прогностически благоприятными являются доброкачественные опухоли головного мозга небольших размеров и доступной для хирургического удаления локализации. Однако многие из них склонны рецидивировать, что может потребовать повторной операции, а каждое хирургическое вмешательство на головном мозге сопряжено с травматизацией его тканей, влекущей за собой стойкий неврологический дефицит. Опухоли злокачественной природы, труднодоступной локализации, больших размеров и метастатического характера имеют неблагоприятный прогноз, поскольку не могут быть радикально удалены. Прогноз также зависит от возраста пациента и общего состояния его организма. Пожилой возраст и наличие сопутствующей патологии (сердечной недостаточности, ХПН, сахарного диабета и др.) затрудняет осуществление хирургического лечения и ухудшает его результаты.
Профилактика
Первичная профилактика церебральных опухолей заключается в исключении онкогенных воздействий внешней среды, раннем выявлении и радикальном лечении злокачественных новообразований других органов для предупреждения их метастазирования. Профилактика рецидивов включает исключение инсоляции, травм головы, приема биогенных стимулирующих препаратов.
Читайте также:


