Как влияет болезнь паркинсона на продолжительность жизни
ГлавнаяБолезни головного мозгаБолезнь Паркинсона Болезнь Паркинсона — сколько с ней живут, способы продления жизни
Общая характеристика болезни
Болезнь Паркинсона — длительно протекающее дегенеративное заболевание, поражающее центральную нервную систему и в основном оказывающее влияние на двигательную систему. Заболевание возникает вследствие нехватки дофамина в черном веществе головного мозга.Заболевание поражает в основном людей, чей возраст составляет 60 лет и более. Однако, некоторые формы паркинсонизма могут встречаться и раньше. Это зависит от фактора, послужившего причиной заболевания
Клиническая картина заболевания, как правило, развивается постепенно.

Также позднее возникают поведенческие расстройства, развивается деменция, нередко наблюдается депрессия и повышенная раздраженность.К основным симптомам заболевания относят:
- тремор конечностей;
- повышенное слюнотечение;
- нарушение моторики;
- мышечная слабость;
- нарушение интеллектуальной деятельности;
- депрессивное состояние;
- диссомнические расстройства (нарушения со стороны сна);
- апатия, раздражительность;
- запоры;
- дисфункция обоняния;
- нарушения со стороны мочеполовой системы;
- гипокинезия.
Классификация
В медицине часто используется классификация болезни Паркинсона по Хён и Яру:
- Стадия 0 — отсутствие типичной для заболевания симптоматики;
- Стадия 1 — симптоматика возникает на одной из конечностей;
- Стадия 2 — симптомы носят двусторонний характер, но отсутствует постуральная неустойчивость;
- Стадия 3 — клиническая картина имеет двусторонний характер, также присутствует постуральная неустойчивость. Пациент способен к самообслуживанию.
- Стадия 4 — пациент имеет способность ходить самостоятельно, но присутствует потребность в посторонней помощи, наблюдается обездвиженность.
- Стадия 5 — пациент постоянно находится в кровати. Тяжелая инвалидизация.
Выделяют следующие формы паркинсонизма:
| Первичный паркинсонизм | Вторичный | Паркинсонический синдром (“паркинсонизм-плюс”) |
| ● Болезнь Паркинсона; |
Факторы, влияющие на продолжительность жизни
Болезнь Паркинсона развивается в результате влияния генетических факторов и факторов окружающей среды. Также к факторам риска относят травмы головы, действие пестицидов на организм человека, длительный стаж курения и чрезмерного потребления кофеино-содержащих напитков (кофе, чай).

Также существенное значение имеет наличие хронических заболеваний со стороны других органов — сердце, почки или печени. Их дисфункция усугубляет неблагоприятный прогноз по отношению к здоровью и жизни больного.
Еще к факторам, влияющим на продолжительность жизни, относят:
- качество жизни и условий пациента;
- локация (место проживания — деревня, город или мегаполис);
- возраст, в котором впервые было выявлено заболевание;
- образ жизни пациента (наличие вредных привычек, стрессовые ситуации).
Сколько живут с болезнью Паркинсона?
Прогноз выживаемости для больных с этим заболеванием достаточно неблагоприятный, поскольку оно имеет склонность к неуклонной прогрессии. Скорость развития заболевания индивидуальна для каждого больного.
Сколько живут с болезнью Паркинсона? Продолжительность жизни при данной патологии после выставления диагноза составляет от 7 до 15 лет.
Как правило, через 8 лет от первичной постановки диагноза пациенты не способны к самообслуживанию, а еще через 10 — оказываются прикованными к постели. Такой прогноз наблюдается даже при проводимой лекарственной терапии.
Трудоспособность у пациентов, страдающих болезнью Паркинсона, снижена и постепенно утрачивается с течением заболевания. В дальнейшем это приводит к тому, что больным выставляется группа инвалидности.
Причины смерти
Летальный исход при болезни Паркинсона чаще всего бывает обусловлен осложнениями, возникшими вследствие отсутствия должного ухода и ограниченной двигательной деятельности.
К основным причинам смерти при болезни Паркинсона относят:
- поражение органов дыхания (бронхопневмония);
![]()
- острое нарушение мозгового кровообращения (инфаркт или инсульт головного мозга);
- злокачественные новообразования;
- наличие очагов хронической инфекции;
- попытки суицида, возникающие в результате затяжной депрессии, галлюцинаций, психотических состояний и бреда.
Качественный уход за больным со стороны медицинского персонала и родственников позволяет не только отсрочить возникновение осложнений, но и предотвратить раннее развитие тяжелой неврологической симптоматики.
Способы продления жизни
Продление жизни пациента, страдающего болезнью Паркинсона, возможно при соблюдении следующих принципов:
- Осуществление должного ухода за больным — выполнение мероприятий, направленных на профилактику пролежней и развития вторичных очагов инфекции.
- Постоянная нагрузка на головной мозг, заключающаяся в разгадывании головоломок, чтении, сборке пазлов, изучении иностранных языков. Это позволяет справляться с деменцией на ранних стадиях заболевания.
- Соблюдение лекарственной терапии, назначенной лечащим врачом (препараты леводопы, амантадины, центральные холинолитики, ингибиторы моноаминоксидазы Б, ингибитор катехол-орто-метилтрансферазы).
- Желательно, чтобы больной не терял социальных контактов и имел постоянный контакт с близкими людьми, друзьями и родственниками.
- Соблюдение кетогенной диеты, которая обладает противовоспалительным и нейропротективным эффектами. Необходимо ограничить потребление алкоголя и продуктов, которые предрасполагают к ожирению.
- Использование стволовых клеток (генная терапия). Проведенные испытания показали эффективность данного метода, который заключается в трансплантации нервных клеток, полученных в результате дифференцировки стволовых, в головной мозг.
- Реабилитационные мероприятия актуальны для пациентов, страдающих от мышечной ригидности. Необходима постоянная физическая активность в зависимости от уровня физической подготовки пациента. Также сюда относят дэнстерапию (посещение танцев).
![]()
- Нейростимуляция используется в случае отсутствия эффекта от консервативной терапии и появлении побочных эффектов. Метод заключается в использовании электрического тока по отношению к определенным мозговым структурам. Для этого непосредственно в головной мозг вводятся электроды, которые соединяются с нейростимулятором, имплантированным в области грудной клетки.
- Растворение телец Леви, которые, как предполагается, выступают не только в качестве диагностического маркера этого заболевания, но и одним из факторов, принимающих участие в клинической картине.
- Оперативное вмешательство используется при неэффективности медикаментозной терапии и ярко выраженной моторной дисфункции (паллидотомия, таламотомия).
- Разработка мелкой моторики — рисование, лепка, рукоделие, игра на музыкальных инструментах и любые другие виды деятельности, в которой активно применяется работа рук и пальцев.
- С 2011 года проводятся исследования вакцины PD001, механизм действия которой основан на ингибировании синтеза альфа-синуклеина.
- В 2019 году появились результаты клинических испытаний препарата CuATSM, эффект которого заключается в замедлении процесса дисфункции мотонейронов и улучшении клинического течения заболевания.
Заключение
На 100 000 людей приходится 200 человек, страдающих болезнью Паркинсона. Принципы лечения болезни Паркинсона имеют неспецифический характер. На сегодняшний день оно направлено на смягчение симптоматики. Продолжительность жизни каждого пациента индивидуальна и зависит от как можно более раннего выявления недуга и начала лечения.

Болезнь Паркинсона – хроническое заболевание, которое обусловлено сбоем в работе нервной системы и мозга. Его можно обнаружить примерно у 1% населения Земли, причем чаще всего заболевшими оказываются мужчины пожилого возраста. Вопрос о том, сколько живут с болезнью Паркинсона, становится самым важным для больных и их родственников. В большинстве случаев прогноз неутешителен.
Классификация
Болезнь относится к нервно-физиологическим, что делает ее довольно опасной. Она вызывает постепенное отмирание клеток головного мозга, а также прекращение выработки дофамина, который очень важен для человека. Основным следствием заболевания является состояние дегенерации функций организма и мозга.
Для болезни Паркинсона выделено сразу две классификации по стадиям. Первая по Хен-Яру, а вторая классическая. Обе они применяются врачами для постановки диагноза, т.к. позволяют максимально точно и кратко описать состояние пациента.
По Хен-Яру выделено 3 стадии:
- Ранняя. Мозг поврежден незначительно, симптомы минимальны, может проявляться тремор верхних конечностей.
- Развернутая. Поражение мозга более серьезное, симптомы проявляются достаточно активно, нормализовать состояние трудно даже при качественном лечении.
- Поздняя. Мозг работает неэффективно, больной не может вставать и двигаться, социализация очень низкая.
Вторая классификация по стадиям состоит из 5 этапов болезни:
- Первая стадия характеризуется проявлением симптомов с одной стороны.
- Вторая стадия сопровождается распространением симптомов на вторую часть тела.
- Третья стадия отличается появлением незначительной постуральной неустойчивости.
- Четвертая стадия частично ограничивает человека в возможности полноценно двигаться.
- Пятая стадия лишает способности двигаться, заставляя вести лежачий образ жизни.
Количество времени, сколько живут люди с развитой болезнью Паркинсона, во многом зависит и от стадии. Поэтому ее определение имеет большое значение для составления будущего прогноза с планированием терапии.

Болезнь Паркинсона классифицируется не только по стадиям, но и по формам. Причем со временем одна может перетекать в другую, что заставит врача изменить ранее поставленный диагноз и скорректировать план лечения.
Всего существует 6 форм:
- Ригидная – все мышечные ткани постоянно напряжены, способность двигаться ограничена.
- Дрожательная – ригидностей не наблюдается, проявляется сильно выраженным тремором конечностей.
- Акинетическая – непроизвольные движения отсутствуют, конечности подконтрольны больному.
- Ригидно-дрожательная – сопровождается тремором, сочетающимся с напряжением мышц.
- Дрожательно-ригидная – наблюдается тремор при движениях, в остальное время он отсутствует.
- Акинетико-ригидная – конечности не страдают от тремора, симптоматика состоит из немоторных проявлений.
С помощью определения формы врачам удается узнать степень заболевания. При легких видах Паркинсона шансы на сохранение жизни остаются относительно высокими, а при тяжелых, например, акинетико-ригидной, прогноз будет неблагоприятным.
Определить форму и стадию болезни – важнейшая задача для врача, у чьего пациента есть подозрения на болезнь Паркинсона.
Причины, симптомы
Ни одна болезнь не может появиться без наличия определенных причин или факторов в жизни человека. Паркинсон не является исключением. Чтобы избежать такого неприятного положения, следует постараться избежать максимального количества возможных причин болезни. Симптомы же не ограничиваются нарушением подвижности с тремором и оказывают прямое влияние на то, сколько живут с Паркинсоном больные люди.
На развитие болезни могут повлиять сразу несколько факторов. Чаще всего прямую причину удается выявить на этапе диагностики, но иногда лечение назначается без информации о том, что именно вызывало проблему.
К причинам развития заболевания относят:
- Генетическая предрасположенность;
- Старческий возраст, возрастные изменения внутри организма;
- Эндокринные болезни, поражения нервной системы или сосудов, инфекции;
- Черепно-мозговые травмы, заболевания сосудов;
- Неправильный образ жизни, вредные привычки, алкоголизм, недосып, стрессы;
- Экологическое загрязнение в месте проживания, работа на заводе;
- Прием нейролептиков при длительном лечении от других болезней.
Любая из этих причин способна спровоцировать развитие Паркинсона, а заболевать может даже абсолютно здоровый человек.
Проявления болезни приносят массу проблем даже в тех случаях, когда степень развития Паркинсона не так опасна. Они могут значительно ограничивать возможности больного, а также лишать его полноценной жизни.
Признаки болезни могут состоять из следующих симптомов:
- Медлительность движений;
- Постоянное напряжение мышц;
- Тремор конечностей;
- Незначительная сутулость;
- Изменение походки;
- Болезненные ощущения в суставах;
- Невнятность речи;
- Заторможенность интеллекта;
- Апатия, депрессия;
- Сбой в работе ЖКТ;
- Нарушения работы половых органов.
Проявляться могут как только несколько симптомов, так и сразу все. Их яркость зависит от формы и стадии болезни. Если к ним присоединяются иные нарушения, то не исключено развитие осложнений.
Особенно тяжелые симптомы лишают больного возможности двигаться, из-за чего ему потребуется регулярный уход другого человека.
Прогноз
Каждому пациенту стоит быть особенно внимательным при малейших признаках развития такой патологии. Проявления болезни Паркинсона и то, сколько с ней живут, – все зависит от многих факторов. Заболевание уничтожает нейроны головного мозга, многократно сокращая их количество. Постепенно это приводит к очень тяжелому состоянию, в результате которого может наступать смерть.
Наименее благоприятный прогноз получают пожилые люди, а также те, кто столкнулся с наиболее сложными формами болезни. Последнее касается акинетико-ригидного вида Паркинсона, т.к. он прогрессирует очень быстро, а симптомы проявляются еще сильнее. Многие больные такой формой заболевания становятся инвалидами в разы быстрее других пациентов, а также чаще умирают.

Ранее такая болезнь приводила к инвалидности через 1-2 года, а приближение смерти можно было ждать через 5-8 лет. Теперь же современная медицина позволила улучшить положение больных и дать им больше шансов. Проживать люди с Паркинсоном могут около 20 лет, если их возраст составляет от 40 до 65 лет, при этом более молодые могут рассчитывать на увеличение срока оставшейся жизни почти до 40 лет. Однако пожилые, кто старше 65 лет, не способны выдержать более 5 лет. Таких показателей достаточно, чтобы пациенты могли умирать от естественных причин, а не от болезни. Стоит заметить, что поздние стадии Паркинсона или тяжелые формы заставят приближаться смерть намного быстрее, а прогноз будет неблагоприятным.
На то, сколько человек проживет, влияет множество факторов. Наиболее важны следующие из них:
- Возраст пациента;
- Форма и стадия болезни;
- Генетика;
- Интенсивность терапии;
- Наличие иных патологий;
- Качество жизни.
Умирают больные зачастую по естественным причинам. Однако нередки случаи развития осложнений, например, бронхопневмонии, инфекции, инфаркта или онкологических патологий. Иногда у пациентов появляется бред с галлюцинациями, что может привести к суициду.
При болезни Паркинсона человек получает инвалидность. Ее группа зависит от стадии заболевания:
- 3 группа – при 2 или 3 стадии;
- 2 группа – при 3 или 4 стадии;
- 1 группа – при 4 или 5 стадии.
Получение группы инвалидности – нелегкий процесс. Больному придется пройти массу диагностик, а потом регулярно подтверждать свой диагноз для специальной комиссии. В некоторых случаях, когда при болезни Паркинсона симптомы и прогноз для жизни неблагоприятны, инвалидность может быть присвоена навсегда, что позволит не подтверждать ее в будущем.
Продление жизни
Когда больной пройдет все необходимые диагностические процедуры, ему будет поставлен окончательный диагноз. Иногда этот процесс затягивается, т.к. симптоматика может оказаться расплывчатой и схожей с другими заболеваниями. Сразу после проверки, что у человека именно эта болезнь, врач назначит терапию, которая позволит оставаться в нормальном состоянии и жить настолько долго, насколько это возможно.

Лечение включает в себя множество способов воздействия на недуг. Очень важно выполнять все меры, которые будут назначены доктором, т.к. только такой подход позволит добиться результата. Пациенту назначают:
- Физиотерапевтические процедуры;
- Лечебную физкультуру;
- Классическую диету;
- Психотерапию.
Вместе с этим обязательно нужно принимать лекарства. Они помогают лечить болезнь, снижая ее воздействие на мозг. Выписывают препараты разных групп. Наиболее популярные:
Дополнительно допустимо воспользоваться народными средствами. Для этого нужно сделать настой из овса, чабреца, мелиссы, пиона, душицы или ромашки. Если болезнь прогрессирует до 4 или 5 стадии, то потребуется ухаживать за больным. При отсутствии родственников этим могут заняться специалисты в реабилитационном центре.
Последние медицинские разработки позволяют проводить операцию, которая избавляет от большинства симптомов, а также максимально нормализует состояние больного.
Как защитить себя
Довольно большая продолжительность жизни у пациентов с болезнью Паркинсона не является поводом расслабиться. Ведь заболевать этой патологией может каждый, а симптомы крайне опасны. Поэтому нужно постараться защитить себя. Для этого достаточно перестроиться на здоровый образ жизни, заняться спортом, а также постараться избежать негативного воздействия окружающей среды.

Болезнь Паркинсона не приводит к смерти. К этому ведут необратимые процессы, возникающие в процессе усугубления патологии.
Больные с синдромом живут столько, сколько и здоровые люди. Ухудшают качество жизни и приближают смертельный исход последние стадии.
О продолжительности жизни при болезни Паркинсона поговорим далее.
Сколько лет живут люди с симптомами БП: прогноз
Скорость развития недуга, возраст человека, степень тяжести – эти моменты являются основой для прогноза продолжительности жизни.
Симптомы нарастают на протяжении многих лет, постепенно приближая инвалидность.
Шкала Хен-Яр анализирует проявления недуга и выводит средний возраст — сколько лет осталось больному болезнью Паркинсона, а также прогноз — когда человек может уйти из жизни:

Причины смерти на последней стадии недуга

После анализа причин смерти от БП чаще выявляются следующие факторы, которые привели к летальному исходу: основная болезнь, осложнения.
Обычно смерть наступает на последних стадиях при выраженных соматических осложнениях:
- Бронхопневмония (40%).
- Инфекционные процессы (4%).
- Инфаркт, сбой в мозговом кровообращении (25%).
- Суицид – психозы, бред, галлюцинации (21%).
- Онкология (10%).
От Паркинсона также можно умереть, но это единичные случаи, которые обусловлены тяжелыми и хроническими патологическими процессами, начавшимися в подростковом возрасте.
Больные могут страдать от психических расстройств. Начинается обострение/усугубление, если человек перестал пить контролирующие состояние лекарства.
Заболевание не является приговором, поскольку изобретены препараты, помогающие организму держаться.
Не стоит путать Паркинсона и паркинсонизм. Это разные вещи. Если человек с последним диагнозом проживет век, то с первым не дотянет и до 70.
БП имеет свойство развиваться на протяжении 8-10 лет до последней фазы. На последние 36 месяцев у пациента уже может быть букет заболеваний, которые приведут его к смертельному исходу. Поэтому важно контролировать все начавшиеся изменения.
- причинах развития заболевания, наследственном факторе;
- формах болезни;
- образе жизни больного, специальной диете;
- мерах профилактики недуга.
Как продлить срок

Пока не появились качественные лекарства, люди с этим недугом не проживали от начала диагноза и 10 лет.
Сейчас жизнь больных значительно увеличилась, а 5 стадия по Хен-Яру отодвинулась назад.
Важно диагностировать БП на раннем этапе, придерживаться всех принципов терапии, соблюдать наставления врача на реабилитационных мероприятиях. Начинается лечение с приема малых доз одного препарата.
Он должен иметь минимум побочных эффектов. На более поздних стадиях важен контроль динамики симптомов, которые осложняют основной диагноз. Их течение и запущенность приводит к смерти.
При Паркинсоне прогноз улучшается, если человек начинает заниматься танцами.
Главное условие процесса лечения – забота, любовь, грамотный уход. Важно правильное и сбалансированное питание, гимнастика.
Каждый пациент индивидуален, нагрузки должны обговариваться с лечащим врачом. Больному необходимо двигаться, чтобы спасти нейроны от разрушения. Чем больше он самостоятелен, тем лучше.
Помогает улучшить качество жизни бокс. При невозможности ходить в зал, можно приобрести грушу и бить по ней. Именно такие движения не дадут скованности и медлительности нарастать.
Если заниматься умеренным спортом постоянно, вовремя принимать лекарства, употреблять витамины, тогда патология долго не покажет свой последний этап.
В большинстве случаев все зависит от настроя человека. Без поддержки родных, пациент с БП может угаснуть за 2-3 года.
Продолжительность жизни человека с болезнью Паркинсона нельзя предсказать. Организмы разные. Важно следовать указаниям врача, правильно питаться, двигаться, не унывать.
Продолжительность жизни при болезни Паркинсона:
Болезнь Паркинсона – заболевание, известное человечеству с древнейших времен. В XIX веке врач Д. Паркинсон описал характерные симптомы и пришел к выводу, что это дрожательный паралич. Недуг был назван в честь ученого – болезнь Паркинсона. Что это? Как видит современная медицина это заболевание и методы его лечения?
Характеристика
Болезнь Паркинсона – это дегенеративные нарушения ЦНС, в первую очередь отражающиеся на работе опорно-двигательного аппарата. В основном возникает в пожилом возрасте (после 70–80 лет), но бывают и случаи развития болезни уже после 40 лет. Данные статистики говорят о том, что каждый 500 житель планеты страдает этим недугом.

Многие считают болезнь Паркинсона и Альцгеймера похожими. В обоих случаях поражается в той или иной степени ЦНС, но сам механизм развития сильно отличается. Для болезни Альцгеймера характерны когнитивные расстройства, а при Паркинсоне нарушается преимущественно опорно-двигательный аппарат.
Анатомия болезни
За совершение движений отвечает ЦНС. Стоит человеку лишь подумать о том, что он хочет совершить, кора головного мозга уже подает сигнал всем системам, которые будут задействованы в действии. Одна из принимающих сигнал сторон – базальные ганглии. Это элемент белого вещества в виде нейронных узлов, которые участвуют в совершении комплексных и сложных движений. От качества передаваемых ими импульсов зависит то, насколько точным, качественным и быстрым будет действие.
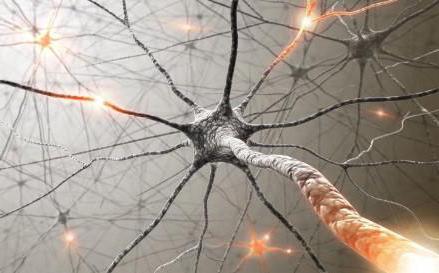
Регулирует процесс нейромедиатор дофамин. Болезнь Паркинсона поражает некоторые участки базальных ганглиев, вследствие чего нарушается проводимость нервных импульсов. Кроме того, у больных отмечается снижение уровня дофамина, который отвечает за торможение постоянных возбуждающих сигналов головного мозга. В итоге их часть передается напрямую в мышцы и стимулирует их сокращение. Что провоцирует гипертонус и частые дрожания, объяснимые постоянным напряжением мышечной ткани.
Причины возникновения
Прошло много времени с того момента, как совокупность симптомов начали рассматривать как отдельное заболевание. Механизм нарушений работы ЦНС во многом до сих пор представляется лишь теоретически, в частности болезнь Паркинсона. Что это – ученые знают, а вот что способствует его образованию точно неизвестно. Предположительно на развитие болезни влияют следующие факторы:
- старение организма – естественное уменьшение количества нервных клеток и выработки дофамина;
- наследственный фактор – научно не подтверждено существование гена болезни Паркинсона, но у 10 % заболевших в генеалогическом древе имеется родственник с подобной патологией;
- длительная интоксикация (воздействие тяжелых металлов, токсинов, пестицидов);
- применение нейролептиков (снижают выработку дофамина и могут спровоцировать болезнь);
- травмы и опухоли головного мозга;
- стрессы, плохой сон и питание, недостаток витаминов;
- прочие заболевания.
Причины болезни Паркинсона и лечение напрямую зависят друг от друга. Врач будет исходить из того, что спровоцировало развитие нарушений проводимости нервных импульсов. Качественное лечение первопричин даст хорошие результаты в общей терапии заболевания.
Симптомы
Знание первых признаков болезни может помочь в ранней диагностике и лечении, что увеличивает шансы на выздоровление и продолжительность жизни. В таблице рассмотрим основные симптомы и природу их возникновения:
Возникает в конечностях, нижней челюсти, веках, голове. Проявляется в виде неконтролируемого дрожания, что объясняется избыточным сокращением мышечной ткани
Снижение дофамина приводит к отсутствию торможения мышечных сокращений, что приводит к тонусу. В итоге мышцы становятся твердыми, теряют эластичность и подвижность. Ощущается в виде скованности движений
Нарушения строения базальных ганглиев приводит к снижению двигательной активности. Действия выполнятся медленно и с трудом
Снижение мыслительных процессов, замедленная и тихая речь. Возникает из-за нарушения нервных клеток и недостатка дофамина
Разрушение базальных ганглиев приводит к затруднению держать равновесие, вследствие чего нарушается походка: шаги становятся короткими и медленными
Развитие заболевания приводит к снижению умственных способностей, нарушениям сознания, бессоннице, депрессии, общей слабости
Больные болезнью Паркинсона скованны в движениях. Характерная картина вида такого человека: руки согнуты в локтях и прижаты к туловищу, тело немного согнуто, а вес смещен вперед, голова немного вытянута. Заметно периодическое дрожание конечностей, лицо спокойное, не выражает никаких эмоций.
Болезнь Паркинсона и продолжительность жизни

И продолжительность жизни было бы предвзято оценивать только исходя из возраста заболевшего. Быстрота прогрессирования зависит от множества факторов, на которые в наши дни, к счастью, можно влиять:
- качество медицинской помощи и ухода;
- страна проживания;
- своевременность диагностики и начала терапии.
Исследования, проведенные в Британии, говорят о том, что при поражениях ЦНС, возникающих в возрасте около 40 лет, средняя продолжительность жизни составляет 39 лет. Получается, что, независимо от того, развивается болезнь или нет, у человека есть все шансы прожить до глубокой старости. Конечно, такое осуществимо только при условии соблюдения здорового образа жизни и терапевтическом лечении, направленном на замедление прогрессирования заболевания.
Стадии развития
Заболевание не возникает из ниоткуда, оно постепенно прогрессирует. Каждой из стадий характерны специфические симптомы. Исходя из формы болезни Паркинсона, определяется методика лечения. Различают 6 стадий заболевания:
- Начальная (нулевая) – отсутствуют симптомы, но уже можно заметить участившуюся рассеянность и забывчивость.
- Первая – одностороннее поражение, признаки проявляются слабо. На этом этапе мало кто обращается к врачу.
- Вторая – заболевание затрагивает обе конечности, нарушается баланс тела, больному тяжело удержать равновесие.
- Третья – становится трудно ходить без опоры, тремор увеличивается.
- Четвертая – полное отсутствие возможности самостоятельно осуществлять движения и ходить, но сохраняется умение стоять без опоры. Заболевший нуждается в тщательном уходе и помощи.
- Пятая – человек прикован к постели, наблюдается полная потеря контроля над опорно-двигательным аппаратом.
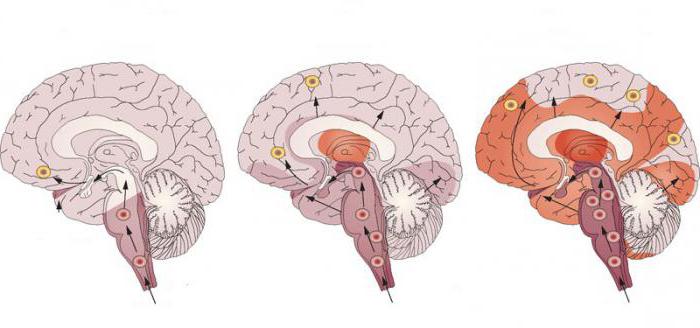
Каждый из этапов развития заболевания требует индивидуального подхода. При возникновении начальных признаков следует сразу же обращаться к врачу. Ранняя терапия поможет победить болезнь Паркинсона и продолжительность жизни увеличится в разы.
Диагностика
При обращении к врачу на любом этапе развития заболевания назначается клиническое обследование, которое способствует определению точного диагноза. Врач опирается на следующий алгоритм:
- осмотр и выявление признаков, подтверждающих наличие паркинсонизма;
- определение характера заболевания: вторичный паркинсонизм, вызванный заболеваниями сердца и поражениями головного мозга, или самостоятельный;
- подтверждение диагноза на основании данных собранного анамнеза и проведенных лабораторных и прочих диагностических процедур.
Чаще всего применяют современную диагностику: КТ, МРТ, ПЭТ или назначают обследование сосудов головного мозга (РЭГ, ЭЭГ).
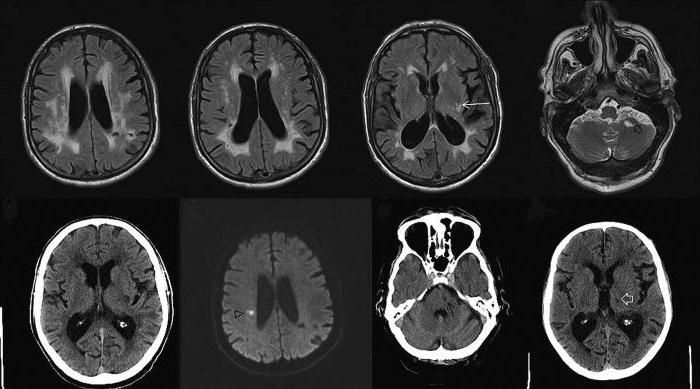
В качестве характерных симптомов выступают признаки, подтверждающие тонус мышц, длительное течение заболевания и его прогрессирование. Например, пассивное сгибание сустава должно сопровождаться расслаблением ближайших мышц, а у больного, наоборот, происходит их сокращение.
Медикаментозные методы лечения болезни Паркинсона
Постановка диагноза не всегда означает незамедлительное лечение. Врач оценивает все возможные риски и осложнения, длительность заболевания и быстроту его прогрессирования. Как лечить болезнь Паркинсона? Терапевтическое воздействие основывается на приеме медикаментов, которые направлены на выработку дофамина и блокирование элементов его разрушающих. Для этих целей используют средства:
- с содержанием дофамина, его предшественников или агонистов ("Леводоп", "Лизурид", "Ропинирол", "Бромокриптин");
- блокирующие ферменты, которые способствуют разрушению допамина (ингибиторы МАО и КОМТ);
- облегчающие выброс запасов нейромедиатора ("Бемантан", "Амантадин");
- блокирующие излишнее возбуждение нейронов ("Бипериден", Тригексифенидил", "Проциклидин", "Мемантадин");
- нейролептические, антигистаминные препараты, а также антидепрессанты и миорелаксанты.

На ранних стадиях мнения о том, как лечить болезнь Паркинсона медикаментозными средствами, часто носят сугубо индивидуальный характер. Например, "Леводоп" считают более серьезным препаратом и предпочитают отсрочить его применение. Другие группы лекарственных средств (агонисты, ингибиторы МАО и КОМТ) действуют более мягко и не дают заболеванию прогрессировать. Именно благодаря таким препаратам появляется возможность оттянуть прием "Леводопа".
Лечение на конечных стадиях
Вне зависимости от характера течения болезни, в ее развитии наступает момент, когда нарушения становятся необратимыми и значительно увеличиваются в количестве. Длительное применение препарата "Леводоп" (около 5 лет и более) приводит к формированию устойчивости к его воздействию. Возникает необходимость увеличения разовых доз, что влечет за собой другие проблемы.
Лечение больного терминальной стадии сводится к облегчению нарушений сознания, качественному медицинскому и бытовому уходу. Дозировка принимаемых препаратов регулируется ежедневно в зависимости от реакции организма и эффективности.
Методы оперативного лечения
Хирургическое вмешательство применяется редко и только в тех случаях, когда консервативное лечение бессильно. Операция проводится на головном мозге: таламусе или коре. Сформировано несколько подходов такого лечения:
- Электростимуляция двигательных отделов мозга – в структуру мозга больного вводят электроды, которые соединяются с нейростимулятором, имплантируемом под грудь. Процедура замедляет болезнь Паркинсона. Отзывы об операции положительные: улучшается общее состояние, уменьшаются тонус и скованность движений, недуг прогрессирует медленнее.
- Таламотомия – рискованный метод, но иногда приносит хорошие результаты и восстанавливает двигательную активность опорно-двигательного аппарата. Заключается в разрушении определенных структур таламуса.
- Трансплантация дофаминергической ткани – экспериментальный подход, основанный на пересадке донорского вещества. Способствует нормализации выработки дофамина и восстановлении двигательных функций.
Хирургическое вмешательство – крайний метод лечения болезни Паркинсона. Мировое сообщество ученых занимается активной разработкой и усовершенствованием имеющихся методик инвазивного и консервативного воздействия на головной мозг.
Рекомендации нетрадиционной медицины
Для поддержания организма следует пересмотреть образ жизни, поменять некоторые привычки. Больной должен отказаться от вредных пристрастий, наладить питание, больше времени отдыхать и не нервничать понапрасну. Лечебная физкультура, свежий воздух и профессиональный массаж тоже не помешают восстановить силы.

Не запрещается пробовать и народное лечение болезни Паркинсона, основанное на применении лекарственных растений. При этом не стоит забывать о необходимости принимать медикаменты: природные средства играют вспомогательную роль, но никак не основную. Для лечения применяют липу, прополис, овес, шалфей, зверобой. Они оказывают противосудорожное и расслабляющее мышцы действие.
Болезнь Паркинсона и продолжительность жизни напрямую зависят от степени тяжести поражений головного мозга, быстроты прогрессирования, текущего состояния больного. Ранняя диагностика и лечение, как правило, обеспечивают еще до 20–30 лет жизни.
Читайте также:




