Как восстановить нервные окончания после ожога
Повреждения нервных стволов верхней конечности, в частности кисти, могут наступать вследствие действия острых и тупых предметов. Как правило, они сопутствуют повреждениям мягких тканей, переломам костей, ушибам или нагноительным процессам. Нередки и постоперационные повреждения нервов кисти.
Разрезы, проведенные через возвышение большого пальца, опасны особенно для двигательной ветви срединного нерва, а разрезы в дистальной трети ладони — для ладонных ветвей нервов пальцев.
Повреждения мягких тканей пальцев сопровождаются нарушением целостности собственных пальцевых нервов.
Седдан, на основании патологических, анатомических, клинических и прогностических данных, различает следующие три вида повреждений нервов: 1. невропраксия, 2. аксонотмез, 3. невротмез.
2. При наличии аксонотмеза целостность нерва не нарушена полностью. Соединительнотканные элементы его сохраняются, страдают только осевые цилиндры. Следствием такой травмы является полное выпадение двигательной, чувствительной и симпатической функции. Если денервация продолжительная, то наступают атрофия мышц и необратимые фибротические изменения.
Благодаря сохраненным соединительнотканным элементам имеются достаточные условия для регенерации и аксоны могут расти к периферии. Примеры аксонотмеза наблюдаются при переломах плеча или при терапевтическом разрушении диафрагмального нерва.
3. Под невротмезом подразумеваются такие повреждения нерва, при которых нерв перерезается по в.сему диаметру, поэтому возможность спонтанной регенерации полностью исключается. Патологоанатомически перерезаны как аксоны, так и соединительнотканные пучки. Симптомы невротмеза такие же, как симптомы аксонотмеза, поэтому в ранних стадиях не представляется возможным провести между ними различие.
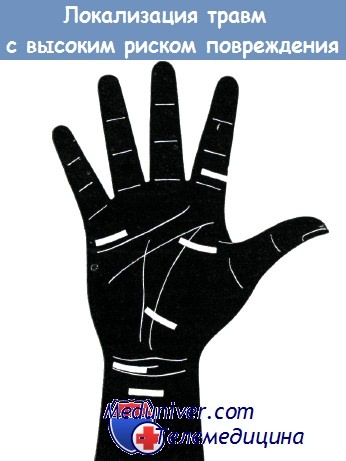
При повреждении ладони в указанных местах следует помнить о возможности повреждения нервов (по указанию Мезона)
Достоверный диагноз устанавливается только во время операции. Если до определенного срока не появляются признаки регенерации, то повреждение является невротмезом. Он может наступать при открытых переломах, огнестрельных ранениях и вследствие тяжелых ушибов. Соединение нерва после невротмеза оперативным путем никогда не приводит к полному излечению, так как совершенное сопоставление нервных волокон не представляется возможным.
Кроме перечисленных трех главных видов повреждений нервов, различаются: частичные невротмезы, ишемия нервов и комбинированные повреждения. При частичном невротмезе изменения не распространяются на всю область иннервации данного нерва.
При аксонотмезе чувствительность восстанавливается приблизительно до 100%. После наложения шва на нервы восстановление чувствительности в такой степени не наступает. При истинной регенерации чувствительность восстанавливается не концентрически, а от проксимального к дистальному направлению.
Первым клиническим признаком регенерации нервных волокон является то, что при перкуссии культи нерва по ходу его возникают явления парастезии. Если перкуссия производится по ходу нерва, от дистального в проксимальное направление, то достигается такая точка, при перкуссии которой больной испытывает чувство ползания мурашек и чувство действия тока. Это чувство иррадиирует в направлении, соответствующем ходу дистального конца нерва.
Периодически следует измерять расстояние дистального края постепенно увеличивающейся области восстановления чувствительности от какого-либо костного возвышения руки, взятого исходным пунктом для сравнения. Этот симптом регенерации в немецкой литературе носит название признака Тинеля или Гофмана—Тинеля.
Если имеет место регенерация, то перкуссия периферического конца нерва вызывает чувство действия тока, так как регенерированные безмякотные нервные волокна чувствительны к механическому раздражению. Если умеренное чувство ползания мурашек наступает только при перкуссии места повреждения и на периферии чувство действия тока не появляется, то регенерация не наступила и показано наложение нервного шва.
Признак Тинеля не является абсолютным признаком регенерации, так как нервные элементы, приводящие к парестезии, клинически могут и не функционировать. Поэтому многие сомневаются в достоверности признака Тинеля.

Наконец, приводим метод оценки регенерации чувствительных и двигательных волокон по Нигсту:
А) Оценка чувствительности:
(0) в области иннервации нерва нет никаких признаков чувствительности,
(1) восстановление глубокой болевой чувствительности,
(2) восстановление тактильной чувствительности и поверхностной болевой чувствительности до определенной степени,
(3) восстановление кожной болевой и тактильной чувствительности во всей автономной области нерва,
(4) предыдущий тип восстановления чувствительности, но с восстановлением способности различия двух точек.
Б) Оценка двигательных расстройств:
(0) сокращения не наблюдается,
(1) восстановление способности сокращения в проксимальной мышечной группе,
(2) восстановление способности сокращения как в проксимальной, так и в дистальной группах мышц,
(3) состояние мышц (2), но кроме того все наиболее важные мышцы способны оказывать действие против сопротивления,
(4) состояние (3), но с восстановлением способности выполнения синергических и изолированных движений,
(5) полное восстановление функции.
Например, в случае повреждения срединного нерва степени Б—2 и А—2 показано хирургическое вмешательство. Однако об успешности вмешательства можно говорить только в случае, если восстановление достигает степени Б—5 и А—3. В области иннервации локтевого нерва для полного успеха необходимо восстановление двигательной функции межкостных мышц, иначе тонкие движения кисти неосуществимы.
Однако восстановление чувствительной функции локтевого нерва может быть даже важнее двигательной, принимая во внимание опорную роль безымянного пальца и мизинца. Восстановление двигательной функции лучевого нерва является более важным, чем восстановление его чувствительной функции.
Хорошо, если ответ отрицательный. Но и при положительном есть средства, с помощью которых можно вернуться в строй.
Какая боль!
Кажется, повреждение нерва вряд ли с чем-то спутаешь: обязательно ощущается сильная, почти невыносимая боль по ходу нервного ствола, особенно при движениях и вытяжении больной руки или ноги, а также при давлении на область травмированного нерва.
При других повреждениях нерва в разной степени возможны паралич руки или ноги, потеря кожной чувствительности отдельных частей тела.
Мигрирующие боли при неврите обычно связаны не только с травмой, но и с инфекцией. Они резкие, внезапно возникающие, усиливаются при надавливании, отдают в другие части тела по ходу нервного ствола.
Сложные этапы

После операции необходимы ЛФК, физиотерапия, массаж, рефлексотерапия, активный двигательный режим. Все эти меры активизируют крово‑ и лимфообращение, способствуют восстановлению нарушенной ткани и ускоряют заживление раны в очаге поражения.
Лечебная гимнастика также укрепляет мышцы и связки, поражённые параличом, предупреждает и устраняет мышечную зажатость.
Важные нюансы
В самом начале занятий выполняют пассивные движения, при которых с помощью здоровой конечности больного или с использованием гимнастического снаряда (для упора) делают упражнения, приводящие в действие парализованные мышцы.
Затем постепенно вводят активные движения. При этом очень важно выполнять упражнения симметрично, с двух сторон, так как при этом здоровая конечность благотворно влияет на больную, задавая ей правильный стереотип движений.
Чтобы восстановить функцию всей руки или ноги, необходимо тренировать все мышцы, сосредоточив особое внимание на укреплении и развитии поражённых мышц, но вовлекая в работу и другие.
В восстановлении после травмы особую роль играет придание поражённой руке или ноге оптимального положения, которое осуществляется путём наложения ортопедических шин или гипсовых лангет.
Также выполняют упражнения в воде, в специально оборудованном бассейне или в ванночках с возможностью погружения в них предплечья и кисти, стоп и голени. В водной среде, смягчающей давление земного притяжения, начинают активные движения с возрастающей амплитудой, проводят и пассивные упражнения с помощью медицинского персонала.

Больному придётся преодолевать нетипичные движения, которые иногда самопроизвольно возникают в руке или ноге при повреждении нервов, а также зажатость определённых мышц, развившуюся после травматического повреждения нервов.
По пути к свободе
Больший эффект дают активные упражнения; их рекомендуется выполнять спокойно, без болевых ощущений, без напряжения и силовых элементов. Затем амплитуду движений постепенно увеличивают. Больной должен соблюдать последовательное чередование нагрузки на поражённую область и здоровые мышечные группы, давая отдых пострадавшим мышцам. Постепенно свободные махообразные упражнения дополняются упражнениями с отягощением, мышечным напряжением, дозированным сопротивлением.
Полезны занятия на гимнастической стенке, когда выполняются упражнения на растяжение как для верхних, так и для нижних конечностей — смешанные висы. Их необходимо проводить под контролем врача или инструктора по реабилитации, чтобы не повредить резким давлением мышцы, нервы и сухожилия.
В целом своевременный, правильно поставленный диагноз и грамотное лечение, а также терпение и упорство пациента в достижении цели приводят к восстановлению повреждённого нерва, возвращению к полной свободе движений и активному образу жизни. Но для этого требуется немало времени и сил.
Ожог, или повреждение кожи под действием высокой температуры или при контакте с едким химическим веществом – одна из самых распространенных травм. Особенно часто обжигаются дети. Очень важно знать основные правила первой помощи и иметь в домашней аптечке подходящее эффективное средство для лечения после ожогов.
Способы лечения и процесс заживления ожогов будет напрямую зависеть от степени, площади и глубины поражения кожного покрова.
Лечение после ожогов
Выделяют четыре основных степени ожоговых повреждений:
- При ожоге I степени происходит повреждение эпидермиса, то есть поверхности кожи. После ожога наблюдается незначительный отек и покраснение кожи. Как правило, такой ожог проходит уже через два-три дня, не оставляя никаких следов.
- При ожоге II степени происходит образование волдырей. При правильном лечении и применении адекватной терапии и средств после ожогов заживление возможно через десять-двенадцать дней.
- Более серьезная, III степень ожога характеризуется некрозом тканей. При этом над раной образуется сухая корка, так называемый струп. При ожоге III степени А эпителиальные клетки кожи частично сохраняются, что способствует процессу самостоятельного заживления раны. А при ожоге III степени Б вся кожа погибает, а рана заживает очень медленно.
- Ожог IV степени сопровождается обугливанием кожи и глубоким поражением мышц, подкожных тканей и костей. При серьезных степенях ожога и большой площади поражения необходима срочная госпитализация.
При небольших поражениях особое значение для быстрого заживления тканей приобретает правильно оказанная первая помощь.
В первую очередь необходимо как можно скорее устранить причину ожога, прекратив воздействие огня или температуры на кожу. Пораженное место необходимо охладить, поместив в холодную воду или приложив сухой лед.
При оказании первой помощи не стоит сразу наносить на поврежденную ткань мази или крема после ожогов, сначала надо очистить неповрежденную поверхность вокруг пораженного участка с помощью эфира, а затем спирта.
Для того чтобы удалить из раны остатки омертвевшей ткани обычно используется изотонический раствор хлорида натрия. Если первая помощь будет оказана своевременно, поврежденная в результате ожога кожа заживет гораздо быстрее.
На этапе восстановления кожи главными задачами являются заживление и обеззараживание. Часто сразу же после ожога на коже возникает волдырь, содержащий прозрачную жидкость – плазму, которая просачивается через поврежденные ткани.
Если правильно обрабатывать волдыри после ожога, то воспаления и нагноения удастся избежать, и под волдырем начнет образовываться новый слой кожи, а через одну или две недели поврежденный участок подсохнет и отделится. На месте волдыря, как правило, остается светло-розовое пятно – новая молодая кожа. Кожа после ожога очень нежная и чувствительная, на этом этапе для ускорения ее регенерации рекомендуется использовать различные мази, крема и гели. Они помогают восстановить поврежденную ткань и удалить следы ожога.
При неблагоприятном развитии событий на поврежденном участке кожи может развиться инфекция, тогда происходит воспаление и нагноение волдыря. Воспалительный процесс приводит к повышению температуры, ознобу, слабости и восстановление после ожога становится более длительным. В результате инфекция может привести к образованию рубцов и шрамов после ожога. Если такое произошло, следует, не откладывая, обратиться к врачу, который назначит анализы. С их помощью будет выяснено, какова причина воспаления.
Шрамы, образовавшиеся в месте повреждения кожи, могут воспалиться, что часто приводит к образованию келоидного рубца, который выступает над кожей. Образование келоидного рубца чаще всего сопровождается зудом и жжением. Чаще всего значительные по размеру рубцы от ожогов лечат хирургическим путем. Шрам после ожога удаляется посредством иссечения рубца с последующим наложением косметического шва. Затем, после снятия швов, новый рубец обрабатывается специальными медикаментами, препятствующими разрастанию тканей.
Рубцы после ожога также могут лечить с помощью лазерной шлифовки. Для менее серьезных случаев используется так называемый химический пилинг, с применением фруктовых кислот. Кроме того, рекомендуется использование кремов, в состав которых входят активные регенерирующие компоненты.
Препараты, использующиеся для лечения после ожогов на разных стадиях, бывают нескольких видов – это спреи, кремы, мази, гели и повязки.
При наличии серьезных повреждений, когда контакт с раной вызывает сильные болезненные ощущения, рекомендуется использовать спреи. Они легко распыляются на пораженную поверхность, позволяя избежать дополнительного контакта с болезненным участком кожи.
Еще одним из средств для обработки кожи после ожогов являются различные противоожоговые повязки. Они пропитаны специальным составом, облегчающим боль и оказывающим антисептическое воздействие.
Процесс восстановления кожи после ожогов довольно трудный и чтобы клетки восстановились быстрее необходимо своевременно начать лечение. Лечение ожогов возможно в домашних условиях, только при условии, что они легкой степени. В более тяжелых случаях не обойтись без рекомендаций специалиста.
Способы регенерации кожи после ожогов
Многих интересует вопрос, к какому врачу обращаться при ожогах, ответ прост – к хирургу, но только при небольшой степени повреждения кожи. Существуют специальные ожоговые центры, в которых принимает профильный врач – комбустиолог. Именно он сможет помочь человек с тяжелыми и обширными повреждениями тела в виде ожогов.
Процесс восстановления кожи зависит от степени повреждения, глубины, не затронут ли эпидермальный слой ростковых клеток. Для ускорения процесса регенерации применяют медикаменты местного действия, хирургические и физиотерапевтические процедуры. К таким лечебным мазям относятся:
- Повидон-Йод;
- Бепантен;
- Стрептоцидовая;
- Фастин;
- Медерма;
- Неоспорин;
- Декспантенол.
Активное вещество последнего средства (провитамин В5) входит в состав спрея Пантенол. Есть также специальные повязки, состоящие из силикона. Их применяют для снятия боли, зуда, связанного с заживлением тканей. Пример таких повязок – Мепиформ.

Повязку необходимо накладывать на сухую кожу
Среди хирургических вмешательств выделяют:
- Пересадку кожи.
- Взращивание клеток.
- Пересадка кератиноцитов.
- Использование коллагеновых матриксов для трансплантации фибробластов и кератиноцитов.
Для устранения последствий ожогов, а именно рубцов, используют:
- бальзамы и крема с восстанавливающим действием;
- шлифовку лазерным лучом;
- пилинг фруктовыми кислотами;
- ультразвуковую терапию.
Цель проведение физиотерапевтических процедур – возобновления нормального кровотока, увеличение скорости заживления, предотвращение процесса загнивания, если на участке произошло омертвение тканей. Существуют следующие физиотерапевтические методы:
- электротерапия;
- магнитотерапия;
- фонофорез или ультразвуковая терапия;
- УВЧ-терапия (ультрафиолетовое облучение);
- дарсонвализация;
- фотохромотерапия;
- аэроионотерапия;
- лазеротерапия.
Восстановление кожи после ожога 1 степени происходит довольно быстро, за 3-4 дня. Эта степень повреждений считается легкой, характеризуется покраснением кожи и не наносит вред роговому слою. Улучшение наступает благодаря частоте обновления клеток. Но, если такой ожог случился в больших масштабах, то нарушается водный баланс и регуляция температуры в теле. Это ситуация требует лечения. Процесс восстановления – длительный. Полезны витаминные комплексы, содержащие:
- А;
- С;
- В;
- Р.
Различают такие средства для восстановления кожи после ожога первой степени:
- Сильведерм;
- Мази с каланхоэ;
- Солкосерил;
- Бальзамы с окопником;
- Левомекаль;
- Линимент алоэ;
- Спасатель;
- Пантенол.
Восстановление кожи лица также возможно при применении некоторых перечисленных средств. Так, Солкосерил в косметологии – эффективное средство для лица. Он также помогает избавиться от ожогов 1-2 степени. Компоненты геля добывают из телячьей сыворотки крови. Медикамент запускает процесс выработки коллагена, способствует росту дермы.
При ожогах 2 степени возникают отечности и волдыри, с заполненной внутри жидкостью. Если их не вскрывать, то клетки начинают восстанавливаться в течение 3-х недель. Продолжительность процесса регенерации увеличивается, если пузыри повреждены. Существует опасность присоединения инфекционного агента. Если инфицирование происходит, тогда терапевтический курс увеличивается до 30-ти дней.

Необходимо принимать по 0,5 г Ксимедона 3 раза в день
Ускорить регенерацию после ожога 2 степени можно с помощью мазей, кремов и гелей:
- Металурацил;
- Актовегин 5%;
- Траумель С;
- Тимоген;
- Вундехил;
- Солкосерил;
- Репареф.
Повреждения кожного покрова третьей степени считаются наиболее длительными в лечении. Это объясняется тем, что большинство клеток во время получения такой травмы отмирает. Далее, наступает процесс отторжения, а затем – восстановление клетки. Восстановление кожи после таких ранений занимает более 3-х месяцев.
Список эффективных мазей, которые рассасывают рубцы:
- Зерадерм ультра;
- Гидрокортизоновая мазь;
- Гепариновая мазь;
- Контрактубекс гель.
Витамины для регенерации кожи
Процесс восстановления клеток эпителия можно ускорить приемом витаминных комплексов. Укрепление иммунитета также пойдет на пользу организма. Для регенерации кожи необходимо приобрести в аптеке витамины либо добавить в свой рацион определенные продукты.
Название наиболее эффективных витаминных комплексов:
- Аевит;
- Пентовит;
- Аскорбиновая кислота;
- Витрум;
- Ундевит;
- Компливит;
- Гендевит;
- Алфавит;
- Ревит;
- Дуовит;
- Мульти-табс;
- Геримакс;
- Биомакс;
- Солгар;
- Пиковит;
- Триовит.
Необходимые компоненты также содержаться в следующих продуктах:
- Токоферол (Е): подсолнечное масло, грецкие орехи, шиповник, молочные продукты, печень, яйца, свиное сало, семена груш и яблок.
- Ретинол (А): рыбий жир, морковь, угорь, петрушка, курага, сельдерей, брокколи, перепелиные яйца, щавель, укроп, черная икра.
- Аскорбиновая кислота (С): шиповник в свежем и сухом виде, красный и зеленый перец, черная смородина, киви, красная рябина, земляника.
- Витамины группы В: грибы, гречка, картошка, спаржа, растительное масло, ананас, свекла, апельсины, зеленые овощи, печень, томаты, бобовые.
- Рутин (Р): стручковый перец, ежевика, кинза, капуста, виноград, абрикос, чай, голубика.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Кисть играет исключительно важную роль во всех трудовых процессах. Нарушение функции кисти или ее утрата приводит к потере трудоспособности, большому материальному ущербу и психическим расстройствам. В структуре травматизма удельный вес термической травмы кисти довольно значителен, он составляет от 10 до 22,2% [Орлик В. А., 1952; Михайлова М. И., 1972; Хаавель А. А., 1978]. При ожогах опорно-двигательного аппарата деформации кисти наблюдаются в 32 — 40% случаев [Парин Б. В., 1946; Ахундов А. А., 1963] и занимают первое место как по частоте, так и по значимости.
В результате термической травмы кисти до 20% пострадавших становятся полностью или частично нетрудоспособными. При современном лечении ожогов кисти часто не удается избежать развития Рубцовых деформаций, которые наблюдаются в 15 — 80% [Казанцева Н. Д., 1964; Повстяной Н. Е., 1973]. Даже при условии превентивного восстановления кожных покровов в 35 — 40% случаев образуются рубцовые деформации кисти, требующие восстановительно-реконструктивного лечения [Колесников И. С, Арьев Т. Я., 1960].
Также при поверхностном ожоге кисти может развиться контрактура, связанная с ростом толстых келоидных рубцов, поражением поверхностно-расположенных пястно-фаланговых и межфаланговых суставов и сухожилий.
При глубоких ожогах возникают неблагоприятные условия, усугубляющие развитие отека, фиброза и инфекции. Все это в сочетании с длительным обездвиживанием приводит к ретракции, сморщиванию, рубцовому перерождению окружающих суставы мягких тканей, а также сухожилий, связок и капсулы суставов.
Сложный симптомокомплекс поражения кисти обусловил появление множества классификаций ее деформаций. Наибольшее распространение получила классификация Б. В. Парина (1944). Согласно этой классификации различают контрактуры: а) по расположению рубцов — тыльные, ладонные, циркулярные, межпальцевые; б) по функциональ-_ ному признаку — сгибательные, разгибательные, приводящие; в) по анатомическому признаку — контрактуры лучезапястного сустава, пястно-фаланговых суставов, межфаланговых суставов и комбинированные.
Эта классификация не включает все послеожоговые деформации кисти, поскольку существует целый ряд еще других самостоятельных форм: сгибательно-разгибательные, сгибательно-приводящие контрактуры I пальца, кисти-культи. Все это может быть также в сочетании с синдактилиями разной степени, с изъязвляющимися и келоидными рубцами. Тяжесть и характер контрактуры кисти во многом зависят от того, есть ли первичное или вторичное поражение связочного или костно-суставного аппарата.
В зависимости от того, какие ткани и факторы участвуют в ограничении движений кисти и лучезапястного сустава, различают следующие контрактуры: а) кожно-рубцовые, возникающие при рубцовом изменении кожи, подкожной жировой клетчатки и фасции; б) миогенные, образующиеся при рубцовом перерождении или вторичном укорочении мышц; в) сухожильные, развивающиеся вследствие полного повреждения или сращения сухожилий с окружающими тканями, а также при их вторичном укорочении; г) нейрогенные, возникающие при повреждении нервов; д) артрогенные, образующиеся вследствие первичного поражения суставов или сморщивания их капсулы, вторичного укорочения связок, оссификации параартикулярных тканей; е) костно-суставные, развивающиеся при первичном поражении костей или вторично в результате изменений окружающих тканей.
Кроме того, принято различать 4 степени выраженности контрактур по Б. В. Ларину:
I степень — рубцовые контрактуры кисти с незначительным ограничением движений в пястно-фаланговых, межфаланговых или лучезапястном суставах. Трудоспособность сохранена полностью.
II степень — ограничение движений до 50° в пястно-фаланговых или межфаланговых суставах, до 30 — 40° — в лучезапястном суставе. Функция кисти нарушена, захват мелких предметов и выполнение сложных рабочих движений невозможны. Трудоспособность ограничена. Показана операция.
III степень — значительное ограничение (менее 60°) движений в пястно-фаланговых или межфаланговых суставах, которые находятся в положении ладонного сгибания или тыльного разгибания; ограничение движений (менее 50°) в лучезапястном суставе. Функция кисти резко нарушена. Больные нетрудоспособны.
IV степень — обширные рубцы, спаянные с подлежащими тканями, полная потеря трудоспособности, невозможность самообслуживания.
Все эти осложнения можно значительно уменьшить, если осуществить ряд профилактических мероприятий. Раннее (не позже 1 мес после травмы) восстановление кожного покрова в области кисти и лучезапястного сустава — первое и необходимое условие профилактики контрактур. Для этого наиболее эффективна ранняя некрэктомия с одновременной или отсроченной на 1—2 сут аутодермопластикой трансплантатами толщиной 0,5 — 0,6 мм. Если по каким-либо причинам раннее иссечение некротических тканей невозможно, то для ускорения подготовки ожоговых ран к пластике необходимо провести этапные механические, химические или ферментативные некрэктомии с таким расчетом, чтобы подготовить рану к пластике в течение 2 нед после ожога. Следует учитывать, что контрактуры кисти можно предупредить только в период до появления гранулирующих ран.
Пересадка кожи на грануляции, появившиеся после спонтанного отторжения ожогового струпа, практически не препятствует формированию контрактуры.
При глубоких обширных ожогах восстановление кожного покрова пластикой гранулирующих ран следует в первую очередь осуществлять в области кистей, лучезапястных суставов, затем предплечий, плеч. При этом в области кисти, лучезапястного сустава проводят контурное закрытие ран кожными трансплантатами толщиной 0,5 мм. Кожу, не закрывающую полностью раневой дефект, укладывают в поперечном направлении в первую очередь в области пястно-фаланговых суставов и межпальцевых промежутков. На пальцах раневые дефекты закрывают единым кожным трансплантатом для каждого из них в отдельности.
При ожогах кисти IV степени может потребоваться итальянская пластика кожно-подкожным лоскутом, выкроенным в области живота, поясницы, противоположном предплечье, плече, соседнем непораженном пальце или других местах в зависимости от локализации и распространенности ожога. Кожная пластика кистей и верхних конечностей, проведенная в ранние сроки, позволяет больному перейти на самообслуживание и улучшает его самочувствие.
Длительная бездеятельность или ограничение физической активности ведут к ослаблению питания мышц, а в дальнейшем к их атрофии, дегенерации и ретракции. Расстройства венозного и лимфатического оттока, особенно при ожогах II и ША степени, возникающие в недеятельной кисти, вызывают ее инфильтрирование серозно-фибринозной жидкостью, из которой формируются межмышечные и внутрисуставные* спайки. Поэтому на весь период лечения ожоговой болезни кисти следует устанавливать в среднефизиологическом положении.
Различают 3 основные системы движений кисти (I пальца, пястнофаланговых и межфаланговых суставов, трехфаланговых пальцев), позволяющих выполнять 6 основных захватов (крючковый, цилиндрический, шаровой, межпальцевой, щипковый, плоскостной). Сгибательная способность пальцев кисти и лучезапястного сустава представлена на рис. 159.
В зависимости от локализации ожога различают определенные виды контрактур. Так, при ожогах тыльной поверхности образуются разгибательные контрактуры в лучезапястном и пястно-фаланговых суставах; причем первые межфаланговые суставы имеют тенденцию к сгибанию, вторые — к разгибанию, а I палец — к приведению и разгибанию.
При ожоге ладонной поверхности развиваются сгибательные контрактуры лучезапястного сустава, II —V пальцев, а I палец имеет тенденцию к сгибанию и приведению. Если глубокие ожоги расположены преимущественно по локтевой или лучевой сторонам кисти, лучезапястного сустава, то возможно развитие лучевой или локтевой девиации кисти. Кроме того, при глубоких ожогах дистальной трети кисти и основных фаланг пальцев возникают межпальцевые сращения (синдактилии), сказывающиеся на функции I пальца.
Читайте также:


