Какой нерв иннервирует кожу латерального края стопы
Стопа - это самый дистальный отдел нижней конечности человека. Это значит, что она наиболее удалена от центра тела. Именно на стопы приходится вся нагрузка массы организма. Поэтому такая, на первый взгляд маленькая часть тела имеет очень продуманное строение. Подробно об анатомии, кровоснабжении и иннервации стопы - далее в статье.
Топографическая анатомия
Строение любой структуры человеческого организма следует рассматривать постепенно. Поэтому прежде чем перейти к анатомии иннервации стопы, следует разобрать другие ее отделы. Стопа, как и любое другое костно-мышечное образование в теле человека, состоит из таких частей:
- костный каркас;
- суставы;
- поперечно-полосатая мускулатура;
- сосудистые образования: вены, артерии, капилляры;
- нервы.
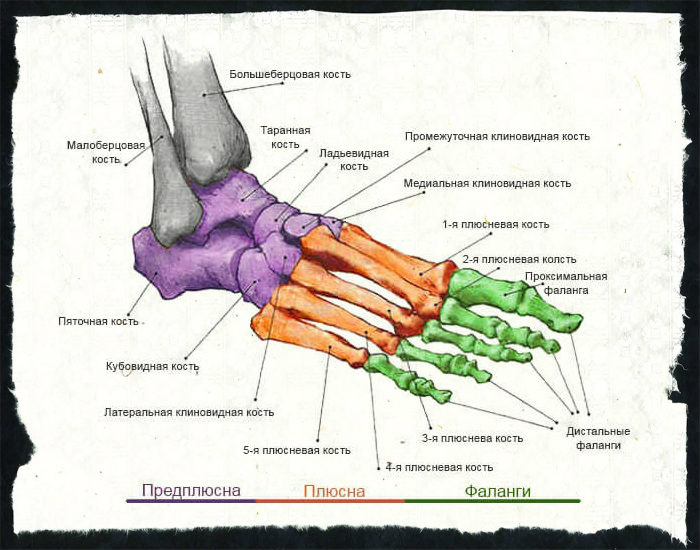
Костный каркас
Чтобы полностью понять иннервацию и кровоснабжение стопы, следует представлять, из каких основных костных структур она состоит. Ведь крупные нервные и сосуды преимущественно расположены вдоль костей и имеют подобные названия.
На стопе выделяют три участка:
- предплюсну;
- плюсну;
- фаланги пальцев.
Область предплюсны расположена наиболее проксимально, то есть непосредственно под голеностопным суставом. Линия, которая разграничивает эти два образования, является одновременно верхним краем человеческой ступни. Эта линия проходит по заднему краю пяточной кости.
Предплюсна имеет в своем составе два ряда маленьких косточек. Первый ряд, который расположен ближе к краю стопы, состоит из таранной и пяточной костей. Они более крупные. Во втором ряду, который находится ближе к плюсне, есть сразу пять костей, размещенных в еще в два ряда. Первый представлен четырьмя косточками: тремя клиновидными и одной ладьевидной. Во втором ряду находится только одна кубовидная кость.
Плюсневая часть стопы находится посередине между двумя другими отделами. Она состоит из пяти косточек примерно одинаковых форм и размеров. Каждая из них включает в себя три части: головку, тело и основание.
Фаланги пальцев состоят из наиболее мелких косточек. Каждая фаланга включает в себя три кости. Исключением является лишь большой палец стопы, который состоит только из двух косточек. Этот палец еще называется первым и обозначается римской цифрой I. Мизинец, соответственно, обозначается цифрой V.
Основные мышцы
Основная задача нервов, участвующих в иннервации стопы направлена именно на передачу импульсов к мышечному каркасу. Ведь именно за счет поступления нервных импульсов возможно сокращение мускулатуры, а следовательно, и ходьба человека.
Выделяют пять групп мышц на стопе:
- латеральная;
- задняя;
- передняя;
- поверхностный слой;
- глубокий слой.
К латеральной группе относятся длинная и короткая малоберцовые мышцы. Их сокращение обеспечивает отведение, поворот наружу (пронацию) и сгибание ступни.
Передняя группа состоит из следующих мышц:
- длинный разгибатель большого пальца, за счет которого возможно разгибание как первого пальца ступни, так и стопы в целом за счет приподнимания верхнего ее края;
- передняя большеберцовая, которая обеспечивает разгибание ступни;
- длинный разгибатель пальцев, за счет которого возможно разгибание пальцев стопы со второго по четвертый, а также поднимание внешнего края и отведение в сторону.
Мышцы поверхностного слоя участвуют в формировании ахиллова сухожилия, за счет чего обеспечиваются движения в голеностопном суставе.
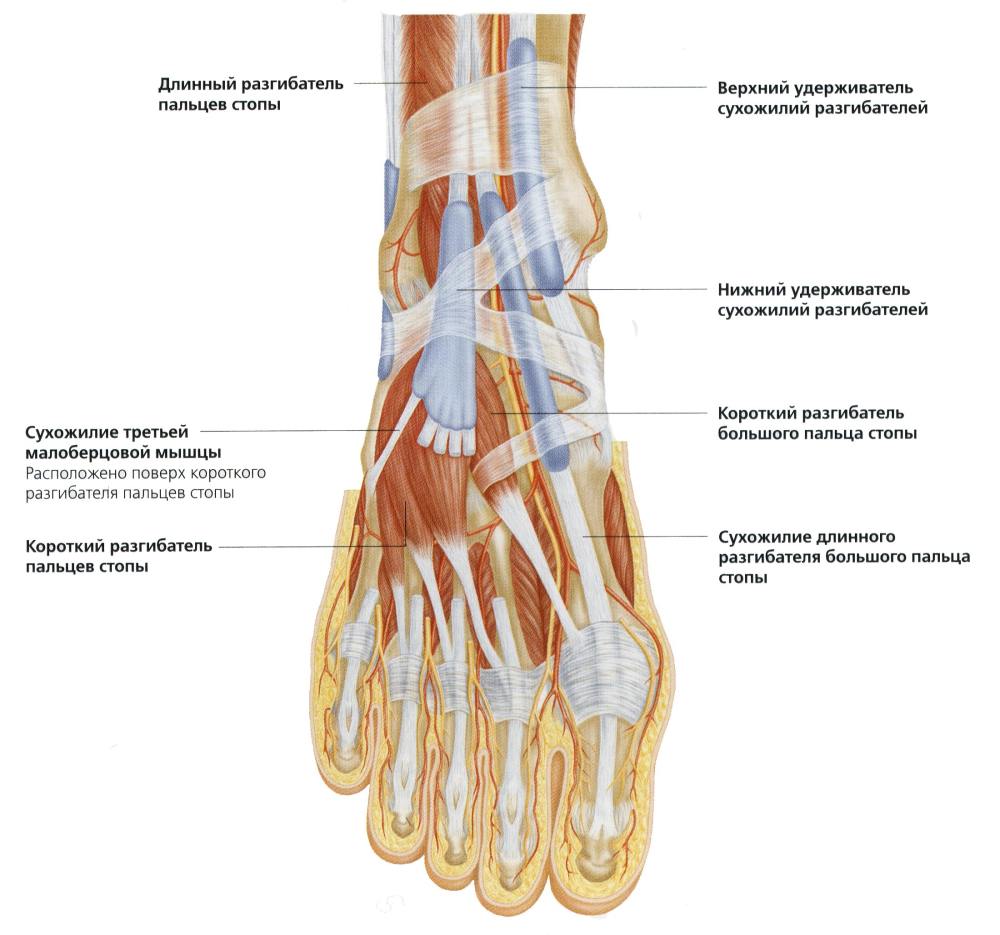
Глубокий слой мышц состоит из длинного сгибателя пальцев (обеспечивает поворот стопы наружу и ее сгибание), длинного сгибателя первого пальца (выполняет функцию в соответствии с названием), заднего большеберцового мускула (сгибание стопы и приведение кнутри).
Особенности кровоснабжения
Иннервация стопы и ход артерий в ней неразрывно связаны, так как в большинстве случаев артерия, вена и нерв идут в одном направлении. Поэтому следует знать основные сосуды дистального отдела конечностей. К ним относятся:
- задняя большеберцовая артерия;
- передняя большеберцовая артерия;
- латеральная подошвенная артерия;
- медиальная подошвенная артерия;
- тыльная артерия стопы.
Задняя и передняя большеберцовые артерии являются продолжением подколенной артерии.
Латеральная и медиальная подошвенные артерии, соответственно своему названию, несут кровь к подошвенной части стопы. Медиальный сосуд имеет две ветви: глубокую и поверхностную. Глубокая несет кровь к мышце, которая отводит большой палец стопы, и короткому сгибателю пальцев. Поверхностная ветвь снабжает кровью только мускул, отводящий большой палец.
Латеральная подошвенная артерия снабжает кровью большую часть подошвы. На уровне основания плюсны она образует подошвенную дугу, от которой отходит множество мелких ветвей к различным структурам стопы. От этой дуги ответвляются подошвенные плюсневые артерии, которые, в свою очередь, отдают ветви под названием "прободающие".
Из подошвенной плюсневой артерии на уровне фаланг пальцев образуется подошвенная пальцевая артерия, каждая из которых потом подразделяется на две собственные артерии.
Тыльная артерия стопы несет кровь к тыльной поверхности. В итоге она подразделяется на две ветви: первую тыльную плюсневую артерию и глубокую подошвенную ветвь. Также от нее отходят предплюсневые сосуды: латеральный и медиальный. Они несут кровь соответственно к боковой и срединной поверхностям стопы.
Еще одна ветвь тыльного сосуда стопы - дугообразная артерия. От нее, по аналогии с подошвенными сосудами, отходят тыльные плюсневые артерии, которые разделяются на пальцевые артерии.
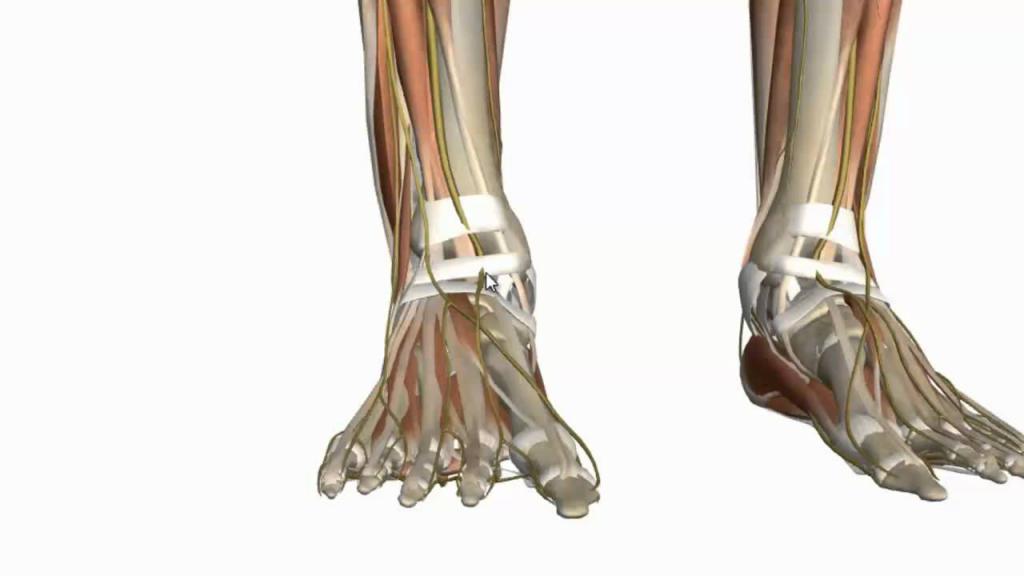
Нервы тыла стопы
Начнем рассмотрение нервов самого дистального отдела конечности с иннервации тыла стопы. Но сначала следует разобраться, каковы внешние ориентиры этого участка. Внутренний край ограничен бугристостью ладьевидной стопы, ее легко пропальпировать, особенно у худощавых людей. На внешней границе легко увидеть бугристость пятой плюсневой кости.
Иннервация кожи стопы, а именно тыльных ее отделов, осуществляется за счет следующих нервов:
- подкожный нерв;
- медиальный кожный тыльный нерв;
- промежуточный кожный тыльный нерв;
- латеральный тыльный кожный нерв.
Первые три являются ветвями поверхностного малоберцового нерва, последний отходит от большеберцового нерва. От подкожного нерва импульсы идут к срединной части лодыжки и медиальному участку предплюсны. У некоторых людей этот нерв более длинный и заканчивается аж у основания первого пальца.
Медиальный кожный тыльный нерв проходит по срединной области стопы делится на своем протяжении на ветви, которые идут к коже тыльной поверхности большого пальца и частично ко второму и третьему пальцам.
Промежуточный кожный тыльный нерв подразделяется на пальцевые ветви, которые тянутся обращенным друг к другу участкам третьего и четвертого, а также четвертого и пятого пальцев стопы.
Латеральный тыльный кожный нерв несет импульс к боковой поверхности пятого пальца.
Особенностью иннервации стопы человека, а именно ее тыла, является ее значительная изменчивость. Например, у некоторых людей отсутствует дорсальный кожный нерв.
Нервы подошвы стопы
Иннервация мышц стопы подошвенной части обеспечивается подошвенными нервами: медиальным и латеральным. Оба этих нервных ствола отходят от большеберцового нерва.
Медиальный нерв идет по срединному подошвенному каналу и образует небольшую дугу. Начало этой дуги соответствует основанию первой плюсневой кости, а ее окончание - середине четвертой плюсневой кости. На протяжении срединного нерва от него отходят медиальные пяточные ветви. Они обеспечивают передачу нервных импульсов к срединной подошвенной части пятки.
Медиальный нерв несет импульсы к мышце, которая отводит большой палец, а также к короткому сгибателю пальцев. Интересно то, что у детей младшего возраста к поверхностному сгибателю отходит сразу несколько ветвей. Потом от медиального подошвенного нерва отходят веточки, которые иннервируют обращенные друг к другу поверхности от первого до четвертого пальцев. Эти веточки получили название первого, второго и третьего общих пальцевых подошвенных нервов. Иннервация пальцев подошвы стопы осуществляется в большей степени именно за счет этих ветвей.
Латеральный нерв располагается между квадратной мышцей и коротким сгибателем пальцев. Он также имеет две ветви: поверхностную и глубокую. Они отходят от нерва на основании плюсневой кости. Поверхностный нерв отдает несколько ветвей: пальцевой нерв латерального края V пальца, общий пальцевой нерв. Они иннервируют кожу на поверхностях четвертого и пятого пальцев, обращенных друг к другу.
Что такое нейропатия?
Нейропатия нижних конечностей - это не диагноз, а собирательное понятие для заболеваний, при которых повреждается периферическая нервная система. В первую очередь страдают дистальные отделы конечностей - иннервация голени и стопы.
Причин возникновения этой проблемы действительно много, вариабельна и клиническая симптоматика. Нейропатии проявляются расстройствами движения, чувствительной сферы, трофики кожи и мышц.
Возможно развитие мононейропатии (повреждение одного нерва) или полинейропатии (множественное поражение сразу нескольких нервных волокон).
Причины нейропатии
Причин, которые приводят к нарушению иннервации стопы, может быть очень много. Основные из них перечислены ниже:
- злоупотребление спиртными напитками;
- употребление наркотиков;
- длительное воздействие токсических веществ, особенно солей тяжелых металлов: свинца, ртути, мышьяка;
- эндокринологические болезни: сахарный диабет, патологии щитовидной железы;
- тяжелые заболевания печени;
- продолжительный дефицит витаминов и питательных веществ;
- побочное действие некоторых лекарственных средств: "Амиодарон", "Изониазид", цитостатики;
- тяжелые инфекционные заболевания: дифтерия, ВИЧ-инфекция, эпидемический паротит;
- аутоиммунные заболевания, при которых вырабатываются антитела против собственных клеток в организме: системная красная волчанка, дерматомиозит, ревматоидный артрит;
- генетическая предрасположенность.
Симптомы нейропатии
Клинические проявления нейропатии зависят от того, какая именно функция нерва нарушена: чувствительная, двигательная или трофическая (питательная). Примечательно то, что первыми страдают наиболее дистальные отделы. Поэтому иннервация пальцев стопы будет страдать в первую очередь. При дальнейшем развитии болезни симптомы будут распространяться выше.
Чувствительные расстройства проявляются следующим образом:
- Болезненные ощущения тянущего или ноющего характера, которые соответствуют зоне иннервации пораженного нерва.
- Так называемые парестезии - ощущение ползания мурашек по коже, стягивание, выкручивание стопы. Иногда эти ощущения настолько неприятны, что больные предпочли бы им боль в ноге.
- Нарушение чувствительности. Причем происходит одновременное выпадение всех видов чувствительности в зоне иннервации пораженного нерва: болевой, температурной, тактильной.
- Иногда развивается сенсорная атаксия. Это состояние, при котором человека беспокоит шаткость при ходьбе из-за того, что он не чувствует положения своих стоп. Это происходит вследствие нарушения глубокого чувства ориентации частей тела в пространстве.
Для двигательных расстройств характерны следующие проявления:
- тремор и спазмы в мышцах, иннервация которых нарушена;
- при длительно текущем процессе развивается слабость мышц;
- вялый паралич - больной теряет способность двигать стопой;
- снижение рефлексов, которое выявляется при неврологическом осмотре.
Вследствие нарушения иннервации мышц развивается деформация стопы вследствие мышечной атрофии. Атрофия наступает как из-за бездействия мышцы при параличе, так и из-за повреждения трофической функции соответствующего нерва.
Последствия нарушения иннервации
Длительное расстройство иннервации пальцев стопы и других отделов нижних конечностей может привести к необратимым последствиям. Восстановление функции нерва - это достаточно сложный и не всегда осуществимый процесс, особенно при несвоевременном и неправильном лечении.
Атрофические изменения в области ступней сначала приводят к сухости кожных покровов. Потом появляются язвы и трещины, которые очень тяжело заживают. Если не придерживаться правил личной гигиены, туда может попасть инфекция.
При длительном бездействии стопы восстановление ее функции затруднено. Так, паралич нижних отделов конечностей может остаться до конца жизни. Поэтому при лечении нейропатии уделяют внимание не только медикаментозным способам лечения, но и лечебной физкультуре.
Боли и неприятные парестезии могут привести к психологическим проблемам у больного. Поэтому иногда есть необходимость в приеме антидепрессантов.
Заключение
Стопы - действительно важная часть организма человека. Поэтому не только медицинский работник, но и обыватель должен знать общие принципы анатомии стопы, особенности ее кровоснабжения и иннервации. Также необходимо иметь представление о том, что такое нейропатия и как она проявляется, чтобы вовремя обратиться за медицинской помощью.
Латеральный подошвенный нерв, п. plantaris laterdlis, расположен между квадратной мышцей подошвы и коротким сгибателем пальцев и проходит в латеральной подошвенной борозде вместе с латеральной подошвенной артерией. У проксимального конца IV межплюсневого промежутка этот нерв делится на поверхностную и глубокую ветви. Поверхностная ветвь, г. superficialis, отдает собственный подошвенный пальцевой нерв, п. digitalis plantaris proprius, который иннер-вирует кожу подошвенной стороны латеральной поверхности V пальца. В медиальном направлении от этой ветви отходит общий подошвенный пальцевой нерв, п. digitalis plantaris communis, который, разделившись на два собственных подошвенных пальцевых нерва, пп. digitdles plantares prdprii, иннервирует кожу обращенных друг к другу сторон IV и V пальцев стопы. Глубокая ветвь, г. profundus, сопровождает артериальную дугу и иннервирует межкостные мышцы, 3-ю и 4-ю червеобразные мышцы, мышцу, приводящую большой палец, и латеральную головку короткого сгибателя большого пальца. Медиальный и латеральный подошвенные нервы иннервируют также суставы стопы. Кроме этого, от латерального подошвенного нерва идут мышечные ветви к квадратной мышце подошвы, короткому сгибателю мизинца и к мышце, отводящей мизинец.
Боковыми ветвями большеберцового нерва являются мышечные ветви, начинающиеся от этого нерва в области подколенной ямки и на голени. В подколенной ямке от большеберцового нерва отходят мышечные ветви, rr. musculares, к трехглавой мышце голени, .подошвенной и подколенной мышцам, чувствительная ветвь к коленному суставу, а также медиальный кожный нерв икры. На голени мышечными ветвями большеберцового нерва иннервируются задняя большеберцовая мышца, длинный сгибатель большого пальца и длинный сгибатель пальцев стопы.
Медиальный кожный нерв икры, п. cutdneus surae medidlis, отходит от большеберцового нерва в подколенной ямке. Вначале он располагается под фасцией на задней поверхности голени, а затем — в расщеплении этой фасции между головками икроножной мышцы, рядом с малой подкожной веной. В нижней части голени нерв прободает фасцию и выходит под кожу и иннервирует ее на медиальной части задней поверхности голени. На этом уровне к медиальному кожному нерву икры подходит и соединяется с ним латеральный кожный нерв икры, который является кожной ветвью общего малоберцового нерва. В результате этого соединения образуется икроножный нерв, п. su-rdlis, идущий сначала позади латеральной лодыжки, а затем по латеральному краю стопы.
Икроножный нерв иннервирует кожу латерального отдела пяточной области, латеральный край тыла стопы и кожу боковой стороны мизинца. Ветви икроножного нерва, идущие к пяточной
области, получили название латеральных пяточных ветвей, rr. calcdnei laterdles, а конечная ветвь икроножного нерва, направляющаяся к латеральному краю стопы, — это латеральный тыльный кожный нерв, п. cutdneus dorsdlis laterdlis.
Общий малоберцовый нерв,п. peroneus [fibularis] communis, отделившись от седалищного нерва в нижней части бедра (или в верхнем отделе подколенной ямки), идет вниз латерально вдоль внутреннего (медиального) края двуглавой мышцы бедра, а затем в борозде между сухожилием этой мышцы и латеральной головкой икроножной мышцы. Спускаясь ниже, общий малоберцовый нерв огибает головку малоберцовой кости и, войдя в толщу длинной малоберцовой мышцы, делится на две ветви — поверхностный и глубокий малоберцовые нервы. От общего малоберцового нерва в подколенной ямке отходит латеральный кожный нерв икры, п. cutdneus surae laterdlis, иннервирующий кожу латеральной стороны голени. В нижней трети голени этот нерв соединяется с медиальным кожным нервом икры и образует икроножный нерв. Общий малоберцовый нерв иннервирует также капсулу коленного сустава.
Поверхностный малоберцовый нерв, п. peroneus [fibularis] superficialis, идет вниз и вступает в верхний мышеч-но-малоберцовый канал (между началом длинной малоберцовой мышцы и одноименной костью). Затем на границе средней и нижней третей голени этот нерв выходит из канала, прободает фасцию голени, направляется на тыл стопы, где делится на свои конечные ветви. Одна из них — медиальный тыльный кожный нерв, п. cutdneus dorsdlis medidlis, идет к медиальному краю стопы, где иннервирует кожу этой области, кожу медиальной стороны большого пальца И кожу обращенных друг к другу поверхностей II и III пальцев. Другая ветвь — промежуточный тыльный кожный нерв, п. cutdneus dorsdlis intermedius, спускается по переднелатеральной поверхности стопы и делится на тыльные пальцевые нервы стопы, пп. digitdles dorsdles pedis, которые иннервируют кожу обращенных друг к другу сторон III, IV и V пальцев.
В верхнем мышечном малоберцовом канале от поверхностного малоберцового нерва отходят мышечные ветви, rr. musculares, к длинной и короткой малоберцовым мышцам.
Глубокий малоберцовый нерв, п. peroneus [fibularis] profundus, от места деления общего малоберцового нерва идет вперед, прободает переднюю межмышечную перегородку голени, длинный разгибатель пальцев и прилежит к передней большеберцовой артерии на передней поверхности межкостной перепонки голени. Сопровождая переднюю большеберцовую артерию, глубокий малоберцовый нерв выходит на тыл стопы (под нижним удерживателем сухожилий разгибателей).
На уровне дистального конца первого межплюсневого промежутка глубокий малоберцовый нерв делится на два тыльных пальцевых нерва, пп. digitdles dorsales, латеральный нерв большого пальца стопы, п. hallucis lateralis, и медиальный нерв II пальца, п. digiti secundi medlalis. Эти нервы иннервируют только кожу обращенных друг к другу сторон I и II пальцев стопы.
От глубокого малоберцового нерва отходят также мышечные ветви, rr. musculares, к следующим мышцам голени: передней большеберцовой, длинному разгибателю пальцев, длинному разгибателю большого пальца, а также к короткому разгибателю пальцев и короткому разгибателю большого пальца на тыле стопы. Глубокий малоберцовый нерв иннервирует также капсулу голеностопного сустава.
Кожа тыла стопы тонкая и подвижная.
Подкожная клетчатка тыла стопы рыхлая, бедна жировой тканью. В ней легко скапливается отечная жидкость.
В подкожной клетчатке тыла стопы дистально находится тыльная венозная дуга, arcus venosus dorsalis pedis, собирающая кровь из вен межплюсневых промежутков. Она связана анастомозами с тыльной венозной сетью стопы, rete venosum dorsale pedis. Тыльная венозная сеть стопы служит истоком для v. saphena parva, идущей по наружному краю стопы, и для v. saphena magna, которая идет к передней поверхности медиальной лодыжки.
Глубже вен располагаются нервы: медиально — ветви n. saphenus, доходящие до середины внутреннего края стопы; лате-рально — ветви n. surahs, иннервирующие кожу наружного края стопы и V пальца.
Большую часть кожи тыла стопы иннервируют ветви n. fibularis (peroneus) superficialis, внутреннюю поверхность листал ьной половины стопы и I пальца — медиальный тыльный кожный нерв, п. cutaneus dorsalis medialis. Соприкасающиеся поверхности II—III, III—IV пальцев ин-нервирует промежуточный тыльный кожный нерв, п. cutaneus dorsalis intermedius.
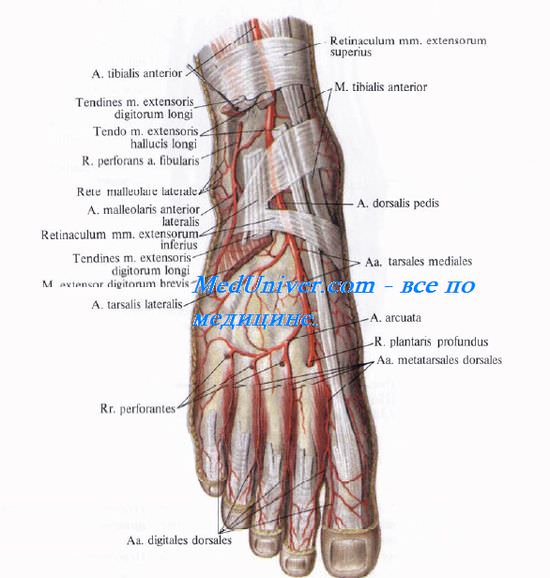
Соприкасающиеся стороны IV и V пальцев иннервирует латеральный тыльный кожный нерв, n. cutaneus dorsalis lateralis из n. suralis (рис. 4.41).
Ветви n. fibularis (peroneus) profundus иннервируют кожу соприкасающихся поверхностей I и II пальцев.
Фасция на тыле стопы является продолжением fascia cruris. Между листками собственной фасции заьспючены сухожилия длинных разгибателей и передней болынеберцовой мышцы. По сторонам фасция прикрепляется к I и V плюсневым костям, образуя тыльное подфасциальное пространство. Глубокой (нижней) стенкой пространства является глубокая фасция, покрывающая плюсневые кости и тыльные межкостные мышцы. Сухожилия длинных разгибателей пальцев и передней болынеберцовой мышцы окружены синовиальными влагалищами, дистальная граница которых находится на уровне предплюсне-плюсневых суставов. Проксимальная граница находится на передней поверхности области голеностопного сустава, чуть выше верхнего удерживателя сухожилий.
В подфасциальном цространстве тыла стопы лежат короткие разгибатели пальцев, mm. extensores hallucis brevis et digitorum brevis, а также сосуды и нервы (4.42).
Тыльная артерия стопы, a. dorsalis pedis, лежит в одном слое с короткими разгибателями. На уровне ладьевидной кости (определяется по ее бугристости на внутреннем крае стопы) тыльная артерия стопы лежит латерально от сухожилия m. extensoris hallucis longus. Здесь она не покрыта мышцами и сухожилиями, поэтому можно пальпировать ее пульсацию. На уровне предплюсны от тыльной артерии стопы в медиальную сторону отходит несколько небольших медиальных предплюсневых артерий, а в латеральную — довольно крупная латеральная предплюсневая артерия, a. tarsalis (tarsea) lateralis. Конечная ветвь a. tarsalis lateralis у латерального края короткого разгибателя анастомозирует с прободающей ветвью малоберцовой артерии и участвует в образовании латеральной лодыжковой сети, rete malleolare laterale. Дистальные ветви анастомозируют с дугообразной артерией на уровне бугристости V плюсневой кости. Дугообразная артерия, a. arcuata, отходит от a. dorsalis pedis на уровне предплюсне-плюсневых суставов в латеральную сторону. От нее отходят тыльные плюсневые артерии, аа. metatarsals (metatarseae) dorsales, а от них — тыльные пальцевые артерии, аа. digitales dorsales.
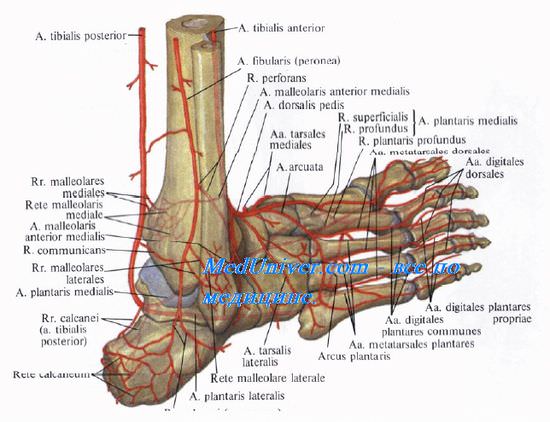
Продолжением основного ствола тыльной артерии стопы является первая тыльная плюсневая артерия, a. metatarsalis I, которая идет к первому межпальцевому промежутку. Вторая концевая ветвь тыльной артерии стопы — глубокая подошвенная артерия, a. (ramus) plantaris profunda, проникает через мышцы первого межплюсневого промежутка на подошву, где анастомозирует с латеральной подошвенной артерией, a. plantaris lateralis (от a. tibialis posterior) .
N. fibularis (peroneus) profundus на тыле стопы располагается кнутри от артерии. На уровне межлодыжковой линии он отдает двигательную ветвь к коротким разгибателям пальцев, идущую вместе с латеральной предплюсневой артерией.

Диагностика и лечение заболевания периферических нервов стопы и голеностопного сустава весьма непростая клиническая и хирургическая проблема. Причинами заболеваний нервов могут быть интенсивные повторяющиеся перегрузки либо одномоментная травма стопы или голеностопного сустава.
Причиной болевого синдрома в пяточной области могут быть различные состояния — подошвенный фасциит, стрессовый перелом пяточной кости или подпяточный бурсит, — однако при хронических болевых синдромах всегда необходимо исключать в т.ч. сдавление латерального подошвенного нерва.
Многочисленные анатомические исследования позволили нам сполна оценить всю сложность анатомического строения этого участка тела человека. Задний большеберцовый нерв делится на три ветви: медиальный пяточный нерв, латеральный и медиальный подошвенный нерв.
Примерно у 5-15% пациентов с хроническим некупируемым болевым синдромом в пяточной области их страдания связаны со сдавлением этого нерва. Подобные состояния встречаются как у спортсменов, так и людей, не занимающихся спортом. Большинство случаев этого состояния составляют бегуны, однако оно описано также у футболистов, танцоров, теннисистов, легкоатлетов, бейсболистов и баскетболистов. Средний возраст спортсменов, согласно исследованиям, составляет 38 лет, 88% из них мужчины.
Пациенты со сдавлением латерального подошвенного нерва предъявляют жалобы на хроническую боль в пяточной области. Эта боль нередко усиливается при ходьбе или беге. Часто болевые ощущения в большей степени выражены по утрам. За исключением случаев более проксимального сдавления нерва, пациенты обычно не описывают онемение в пяточной области или стопе.
Осмотр пациента должно проводится с учетом анатомии этой области. Пальпация по ходу всего большеберцового нерва и его ветвей проводится для исключения его сдавления. Давление в этих точках позволяет воспроизвести характерные болевые ощущения с отражением боли вверх и вниз.
Наличие сдавления нерва невозможно подтвердить стандартными электродиагностическими методами исследования, поскольку этот нерв — чувствительный. Наличие добавочных мышц или объемного процесса можно подтвердить данными компьютерной томографии или МРТ.
Как и при других подобных состояниях, лечение пациентов со сдавлением начинается с консервативных мероприятий, при неэффективности которых может быть показано хирургическое лечение. Последнее обычно включает релиз тарзального канала с тщательным освобождением нервов. При наличии добавочной мышцы показано резекция ее гипертрофированной дистальной порции.
Отличные и хорошие результаты получены в 89% случаев, полное купирование болевого синдрома — в 83%.
Медиальный подошвенный нерв — это смешанный как двигательный и чувствительный нерв, иннервирующий внутреннюю поверхность подошвы, 1-3 пальцев и половину 4 пальца. Сдавление этого нерва легко отличить от других состояний на основании типичных данных анамнеза травмы этого нерва в результате прямого пересечения при открытом ранении или закрытого повреждения вследствие раздавливания. Редко можно встретить повреждение нерва вследствие хирургического вмешательства на стопе.
Сдавление медиального подошвенного нерва является классическим состоянием, наблюдаемым у бегунов (стопа бегуна). Половой предрасположенности у этого состояния не бывает, хотя чаще всего его описывают у мужчин. Также не описано связи сдавления медиального подошвенного нерва с возрастом пациентов. При обследовании большинства пациентов обнаруживается плоскостопе.
Обычно пациенты описывают ноющую или стреляющую боль в области медиального края свода стопы. Боль часто отражается в первые три пальца стопы, также может иррадиировать в область голеностопного сустава. Боль усиливается во время бега, однако может возникать, скажем, при обычно ходьбе по лестнице. Пациенты могут описывать связь болевого синдрома с использованием новых стелек или обуви.
Хирургическое лечение заключается в релизе медиального подошвенного нерва из спаек и рубцов.
Поверхностный малоберцовый нерв (ПМН) является ветвью общего малоберцового нерва. Он следует по передне-наружной поверхности голени и иннервирует малоберцовые мышцы. Далее нерв выходит подкожно выше наружной лодыжки делится на две ветви.
Средний возраст пациентов со сдавлением поверхностного малоберцового нерва составляет около 36 лет. Большинство пациентов составляют бегуны, встречаются также футболисты, кроме того синдром описан и у представителей других видов спорта: хоккей, теннис, ракетбол.
Согласно результатам клинических и анатомических исследований, сдавление поверхностного малоберцового нерва происходит в месте выхода его из-под фасции подкожно. В большинстве случаев на нерв оказывает давление край этой фасции. Дефекты фасции с формированием мышечной грыжи могут усиливать сдавление.
Хроническая нестабильность голеностопного сустава может быть весьма значимым фактором, предрасполагающим к постоянному перерастяжению нерва. Сдавление малоберцового нерва может быть может быть связано с прямой травмой нерва (за счет формирования ганглия), переломом малоберцовой кости, мышечной грыжей, повреждениями межберцового синдесмоза, отеком нижней конечности или, редко, объемными образованиями (опухолями).
Пациенты обычно рассказывают длительный анамнез болевого синдрома по наружной поверхности нижней трети голени и в области тыла стопы и голеностопного сустава. Около трети пациентов отмечают онемение и парестезии в зоне иннервации нерва. Иногда боль локализуется только на границе средней и нижней трети голени, может определяться локальной отек в этой области. Болевой синдром обычно усиливается при физической активности, это может быть ходьба, бег или приседания. Появление боли в ночное время нехарактерно. Консервативные мероприятия обычно не приводят к купированию болевого синдрома.
Примерно у 25% пациентов с синдромом сдавления поверхностного малоберцового нерва в анамнезе есть указания на травму конечности, чаще всего — повреждение связок голеностопного сустава.
Консервативное лечение повреждение поверхностного малоберцового нерва включает упражнение на укрепление мышц голени, использование фиксирующих брейсов, предотвращающих неправильную установку голеностопного сустава, и ношение ортопедических стелек.
Хирургическое лечение нейропатии малоберцового нерва заключается в его релизе.
Во время операции, после того, как в тканях будет обнаружен поверхностный малоберцовый нерв, выполняется его релиз путем рассечения фасции и спаек от места выхода нерва вниз и вверх. Нередко нерв оказывается сдавлен мышечной грыжей. Не следует пытаться каким-то образом реконструировать это грыжу.
Согласно результатам исследований с участием пациентов, которым выполнялась релиз и декомпрессия поверхностного малоберцового нерва, в той или иной мере выраженное купирование симптоматики можно ожидать в 75% случаев.
Однако у лиц, занимающихся спортом, результаты могут быть менее предсказуемыми.
Сдавление глубокого малоберцового нерва впервые описано Thompson в 1960 году, а в 1968 году Marinacci назвал это состояние передним тарзальным туннельным синдромом.
Глубокий малоберцовый нерв может подвергаться сдавлению на нескольких уровнях. Наиболее часто встречается передний тарзальный туннельный синдром, представляющий собой сдавление глубокого малоберцового нерва под нижним удерживателем разгибателей. Ранее у бегунов было описано сдавление тыльными остеофитами таранно-ладьевидного сустава и межплюсневой косточкой (добавочная косточка, расположенная между основаниями 1 и 2 плюсневых костей).
Причиной развития синдрома нередко является травма. У многих пациентов в анамнезе есть указания на многочисленные травмы связочного аппарата голеностопного сустава. В качестве провоцирующего фактора рассматривается ношение тесной обуви или лыжных ботинок. Бегуны-любители, выходя из дома, иногда могут прятать ключ от дома в шнуровке ботинка, этот ключ может становиться источником внешнего сдавления глубокого малоберцового нерва. Внешнее сдавление нерва может наблюдаться у спортсменов, выполняющих упражнения на пресс, фиксируя стопы под металлической перекладиной. Давление на нерв могут оказывать костные фрагменты при переломах или остеофиты дистального конца большеберцовой, таранной, ладьевидной, клиновидных или оснований плюсневых костей. Источником нейропатии глубокого малоберцового нерва может быть отек окружающих тканей или суставной ганглий.
Наконец, в последнее время наблюдается рост числа случаев повреждений глубокого малоберцового нерва, связанных с тотальным эндопротезированием голеностопного сустава, при котором используется передний доступ, предполагающий значительную мобилизацию сосудисто-нервного пучка и последующее ушивание глубоких слоев тканей, в т.ч. над глубоким малоберцовым нервом.
Сдавление глубокого малоберцового нерва наиболее часто наблюдается у спортсменов, занимающихся бегом, однако может встречаться также у танцоров и людей, чьи стопы в силу тех или иных причин подвергаются сдавлению или перерастяжению.
Пациенты с невралгией глубокого малоберцового нерва предъявляют жалобы на боль в области тыла стопы, которая может отражаться в первый межпальцевый промежуток. Как и при других синдромах сдавления нервов в области стопы и голеностопного сустава, необходимо исключить другие причины этого болевого синдрома, в частности, корешковый синдром исходящий из позвоночника. При сборе анамнеза следует заострить внимание на таких провоцирующих факторах, как ношение тесной обуви или некоторых виды физической активности (например, упражнения на пресс, при которых пациенты упирается передней поверхностью голеностопных суставов в металлический упор). Важны указания в анамнезе на травмы стопы и голеностопного сустава или хроническую нестабильность. При сдавлении нерва пациенты часто описывают усиление боли в ночное время.
Консервативное лечение включает модификацию обуви с тем, чтобы устранить внешнее давление тыл стопы и голеностопного сустава, и модификацию физической активности в пользу тех ее видов, которые не вызывают появление или усиление имеющейся симптоматики. Как и при невралгии поверхностного малоберцового нерва, возможно использование брейсов для голеностопного сустава, которые могут нивелировать боль, связанную с нестабильностью сустава. Может быть эффективным локальное введение глюкокортикостероидов.
Операция выполняется в условиях регионарной анестезии на уровне голеностопного сустава.
Уровень компрессии нерва обычно располагается на передней поверхности голеностопного сустава, тыльной поверхностм таранно-ладьевидного сустава или в первом плюснефаланговом сустав. На необходимом уровне выполняется разрез кожи.
В случаях, когда основным фактором развития невралгии глубокого малоберцового нерва выступает нестабильность голеностопного сустава, следует подумать о соответствующих реконструктивных вмешательствах на связочном аппарате. Если у пациента диагностируется передний компартмент-синдром, показана фасциотомия.
В течение первых 4-5 дней после операции пациент передвигается с использованием костылей и постепенно, по мере переносимости, начинает нагружать оперированную ногу. При расширенных вмешательствах иммобилизация голеностопного сустава продолжается 2 недели, после чего гипсовая шина еще на 2-4 недели меняется на ортопедический ботинок.
Пациентам со сдавлением глубокого малоберцового нерва, которым выполнялась хирургическая декомпрессия, удовлетворительные результаты получены в 80% случаев. Неудовлетворительные результаты обычно были связаны с внутренним повреждением нерва или нейропатиями, которые способствовали или усиливали проявления его компрессии и при которых обычно невролиз оказывался неэффективным. Наилучшие результаты лечения можно ожидать у пациентов со сдавлением нерва со стороны подлежащих костных структур или остеофитов. Если причиной заболевания является травма стопы, связанная с ее сдавлением, результаты будут менее благоприятные.
Икроножный нерв располагается между головками икроножной мышцы. Далее нерв следует вдоль края ахиллова сухожилия вместе с подкожными венами. Нерв сначала располагается по средней линии голени, а затем, перемещается за край ахиллова сухожилия.
На 2 см выше уровня голеностопного сустава икроножный нерв отдает ветви, одна из которых обеспечивает чувствительность наружной поверхности пяточной области. Ветви нерва также следуют к 5 плюсневой кости, обеспечивая чувствительность 5-го пальца. Таким образом, ветви нерва иннервируют задне-наружную поверхность нижней трети голени и голеностопного сустава, наружный край пяточной области и стопы и 5 -ый палец стопы.
Сдавление икроножного нерва может происходить на любом его участке. Описано несколько случаев переломов основания 5 плюсневой кости у бегунов с повреждением нерва. Повторные связочные повреждения голеностопного сустава могут приводить к фиброзу тканей и последующему сдавлению нерва. В качестве причин этого состояния описаны ганглии малоберцовых сухожилий или пяточно-кубовидного сустава.
Хирургические вмешательства на задней поверхности голени, могут быть причиной рубцовых изменений тканей вокруг проксимальных участков икроножного нерва. Реконструкции ахиллова сухожилия, открытая репозиция и внутренняя фиксация переломов пяточной кости, остеотомии пяточной кости, хирургические доступы, используемые при реконструкции связок или малоберцовых сухожилий, доступ для подтаранного артродеза — все это может быть причиной пересечения, тракционного повреждения икроножного нерва или формирования сдавливающих этот нерв рубцов.
У большинства пациентов с нарушением функции икроножного нерва в анамнезе есть указания на травмы голеностопного сустава, обычно это однократная или повторные травмы. Пациенты с длительно сохраняющимся после травмы голеностопного сустава болевым синдромом могут отмечать связь боли или онемения с нестабильностью сустава. Нередко пациентам сложно точно локализовать свои болевые ощущения, однако иногда удается обнаружить ограниченный очаг поражения нерва на протяжении того или иного его участка.
Консервативное лечение невралгии икроножного нерва требует обязательного выявления причины этого состояния. Изолированная невралгия икроножного нерва иногда хорошо поддается медикаментозной терапии. Если поражение нерва является вторичным на фоне хронической нестабильности голеностопного сустава, как и при невралгии поверхностного малоберцового нерва могут быть эффективны внешняя фиксация сустава брейсами, ортопедические стельки, модификация используемой обуви. При неэффективности консервативного лечения выполняют релиз икроножного нерва. Если сдавление нерва стало результатом перенесенного ранее хирургического вмешательства, результат релиза нерва может быть непредсказуемым.
Хирургическая декомпрессия нерва при объемных образованиях (рубцовые ткани, ганглии, фрагменты отрывных переломов) обычно всегда позволяет добиться удовлетворительного результата. Когда в ходе релиза обнаруживается неврома одной из ветвей нерва, хороший результат можно получить, удалив эту ветвь нерва вместе с невромой и погружением оставшейся культи нерва в здоровые мягкие ткани. Невралгия икроножного нерва, вызванная нестабильностью голеностопного сустава, эффективно купируется за счет стабилизации связочного аппарата сустава и не требует непосредственного вмешательства на самом нерве.
Сдавление или невралгия подкожного нерва являются нечастыми состояниями. Сдавление этого нерва обычно происходит в области коленного сустава, однако поскольку терминальные ветви нерва заканчиваются в области внутренней поверхности голеностопного сустава и стопы, пациенты нередко отмечают боль именно в этой зоне.
Поскольку сдавление нерва нередко происходит проксимально, необходимо выяснить, были ли у пациента в анамнезе травмы коленного сустава, операции на колене или подколенном сосудисто-нервном пучке, жалуется ли он на боль в колене. Прямая травма мягких тканей на любом участке по ходу нерва может приводить к рубцовым изменения этих тканей и сдавлению нерва. Нерв может быть поврежден при тех или иных травмах или операциях в этой области: венэктомия большой подкожной вены, перелом внутренней лодыжки.
Пациенты могут указывать на болевые ощущения по внутренней поверхности голеностопного сустава и стопы, однако локальная болезненность у них чаще всего локализуется в области внутреннего мыщелка бедра. При изолированном сдавлении подкожного нерва дефицита лвижений не будет.
Изредка на рентгенограммах можно обнаружить те или иные костные изменения, которые могут быть источником сдавления подкожного нерва, однако чаще рентгенологическое обследование менее информативно, нежели чем клиническое. При наличии объемных мягкотканных образований может быть показано МРТ или УЗИ.
Если имеющаяся у пациента симптоматика включает в той или иной мере выраженный динамический компонент, консервативное лечение может включать модификацию физической активности пациента. Терапевтические блокады подкожного нерва при его сдавлении, согласно данным литературы, эффективны у 38-80% пациентов.
Релиз при локальном сдавлении нерва позволяет добиться хорошего результата, особенно если это сдавление связано со объемным процессом. Часто причиной симптомов является повреждение одной из ветвей нерва, в таких случаях показано пересечение нерва на более проксимальном уровне с погружением его культи в мышцу. Изредка пациенты продолжают жаловаться на боль и после операции, в подобных случаях может быть показана ревизионная резекция нерва или периферическая нейростимуляция.
Синдромы сдавления периферических нервов являются довольно распространенным состоянием. Боль является субъективной жалобой, она может быть достаточно неопределенной или отраженной. Краеугольным камнем диагностики является хорошее знание анатомии периферических нервов. Рентгенологическое исследование бывает информативно только при наличии костных причин сдавления нервов.
У некоторых пациентов эффективного купирования симптомов можно добиться всего лишь за счет модификации используемой обуви, ортезирования или видоизменения физической активности. Эффективны описанные ранее медикаментозные препараты и топические анестезирующие средства. В некоторых случаях лечебным эффектом обладают диагностические блокады нервов. При неэффективности консервативного лечения удовлетворительных результатов позволяет добиться лечение хирургическое, однако риски неудовлетворительного результата при хирургическом лечении также относительно высоки. Если релиз нерва у пациента оказывается неэффективным, может быть показан ревизионный релиз, пересечение поврежденного нерва с погружением его культи в здоровые мягкие ткани.
Читайте также:


