Киста в базальных ганглиях справа
Причины возникновения
Точно неизвестны. Существует несколько теорий формирования сухожильного ганглия. Согласно травматической теории причиной возникновения ганглия является повреждение сустава с последующим образованием маленьких кист и объединение их в единое образование большего размера. Это наиболее правдоподобная теория: ганглий возникает вследствие дефекта капсулы сустава или сухожильного влагалища и пролабирования тканей кнаружи.
Особенности строения
Ганглий не является истинной кистой, т. к. не имеет эпителиальной выстилки. Его стенка состоит из тонкого слоя соединительной ткани, а содержимым является муцинозная жидкость, содержащая гилауроновую кислоту и иные мукополисахариды. Кроме сухожилий и суставной капсулы ганглий может располагаться в мышцах, менисках, нервах и костях.
Симптомы ганглиевой кисты
Наличие объемного образования мягкой консистенции, размером 1–3 см, в наиболее типичных местах, перечисленных выше. Размер образования может меняться: ганглий увеличивается в размерах, затем практически полностью исчезает, затем появляется вновь. Большинство ганглиевых кист приводят к хронической боли, усиливающейся при движениях в суставе, но в 35% случаев видимый и пальпируемый ганглий протекает бессимптомно. Если ганглий (в области кисти) прилежит к сухожилию, возможно снижение силы соответствующего пальца.
Диагностика ганглиевой кисты
Во многих случаях для установления диагноза достаточно внешнего осмотра и пальпации. Другой метод диагностики, позволяющий дифференцировать кистозный и мягкотканный компонент в ганглии – УЗИ, которая также может использоваться для контроля при выполнении аспирационной биопсии. МРТ используется для оценки мягких тканей вблизи кисты, для обнаружения признаков ее разрыва. Рентгеновское исследование показано лишь для оценки подлежащих костей и позволяет исключить их деструктивные изменения и опухоли, например, остеохондрому, которую можно ошибочно принять за ганглий.
МРТ ПРИ ГАНГЛИЕВОЙ КИСТЕ
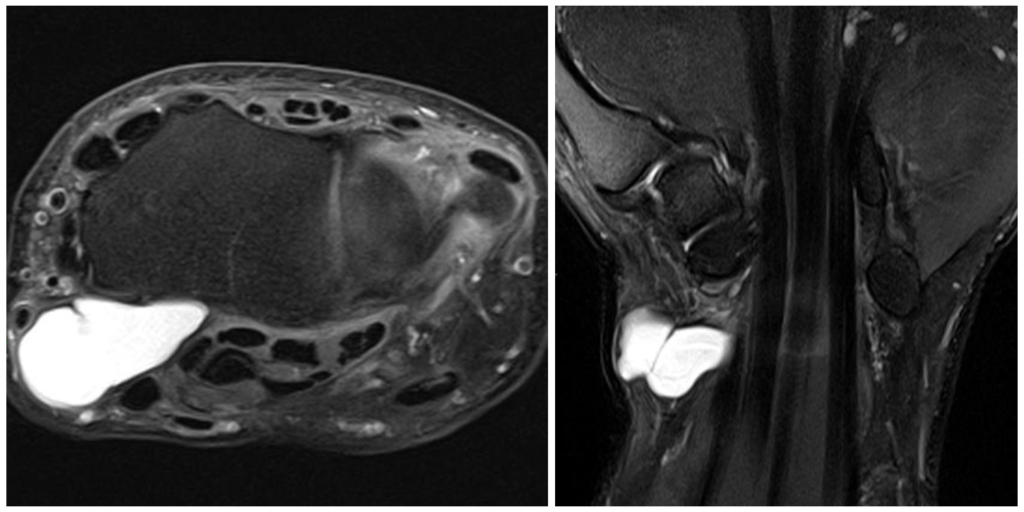
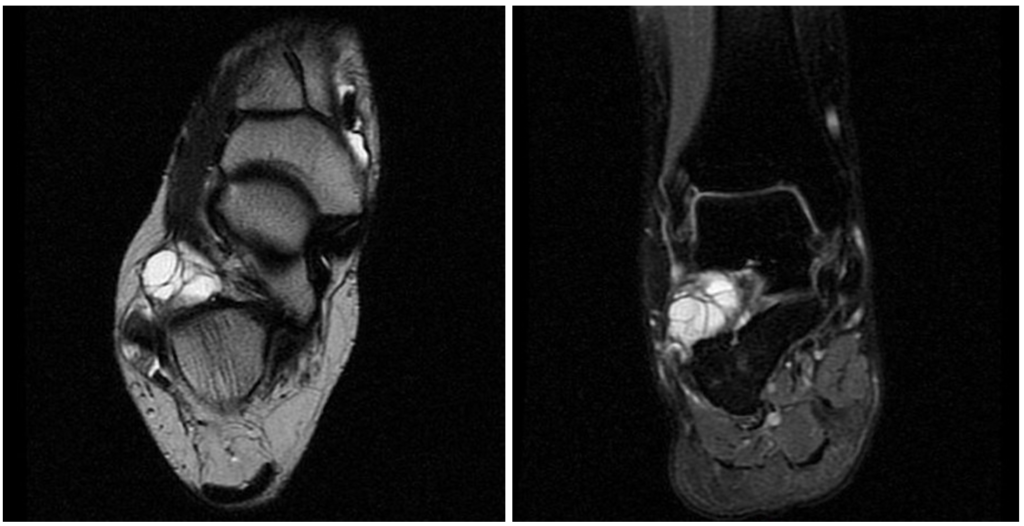
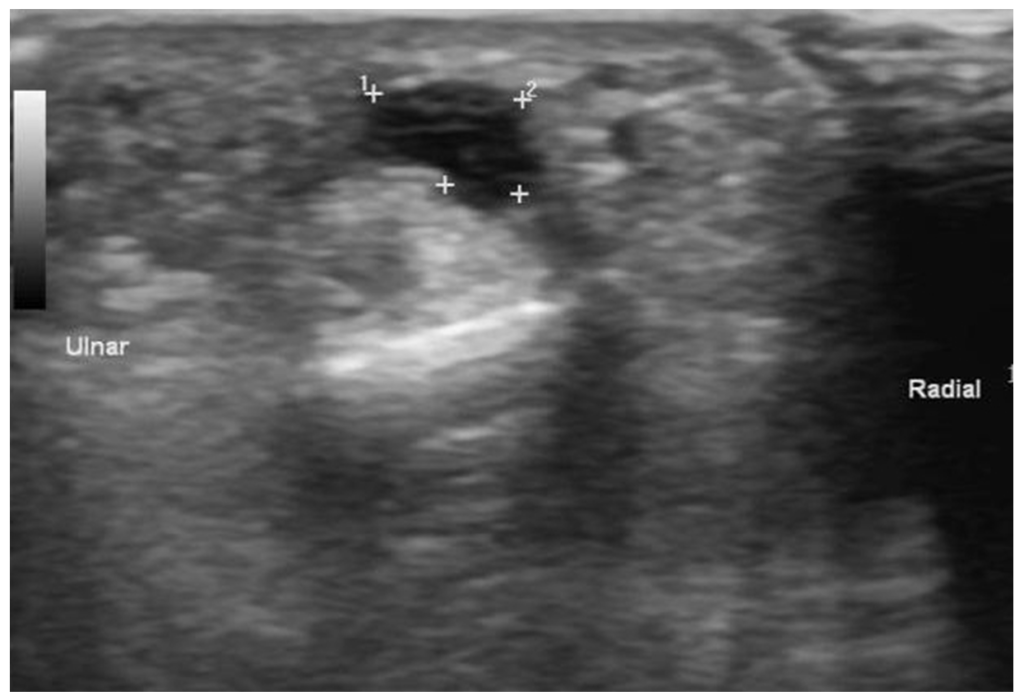
Ганглий нужно отличать от расширенных карманов синовиальной оболочки, опухолей оболочки нервов, гигантоклеточной опухоли сухожильного влагалища и пигментного ворсинчато-узлового синовита, ревматоидного артрита, артериовенозной мальформации.
Лечение ганглиевой кисты
Во многих случаях сухожильные ганглии исчезают самопроизвольно без лечения. При длительном течении и болевой симптоматике используют различные варианты ведения пациента. Нехирургическое лечение заключается в иммобилизации и ограничении двигательной активности – в некоторых случаях этого достаточно, чтобы киста самостоятельно разрешилась. При длительно существующих ганглиях, обуславливающих симптоматику, выполняется резекция кисты или аспирация ее содержимого. При аспирации из кисты при помощи иглы удаляется жидкость, а в ее полость вводится противовоспалительный препарат (стероидные гормоны). Частота возникновения рецидива после аспирации высока и достигает 50%. Хирургическое лечение заключается в удалении кисты и восстановлении целостности сухожилия или капсулы сустава. Частота возникновения рецидива после операции гораздо ниже, поэтому хирургический метод лечения предпочтительнее.
Как точно диагностировать ганглиевую кисту
В ряде случаев, даже пройдя всевозможные обследования — УЗИ, МРТ или КТ — пациент сталкивается с сомнениями врачей в диагнозе, противоречивостью или неоднозначностью трактовки найденных изменений. Не все рентгенологи и радиологи хорошо владеют данной тематикой, и не каждый в подробностях разбирается в лучевых признаках сухожильных ганглиев и способен правильно распознать сухожильный ганглий или другие варианты кист. В итоге диагноз может оказаться неточным или неверным.
В таких случаях полезно проконсультировать результаты КТ или МРТ у врачей, которые специализируются на ганглиевых кистах и вообще на диагностике суставов и конечностей. Таких врачей можно найти через службу консультаций Национальная телерадиологическая сеть. Сегодня не обязательно ехать в врачу лично — можно отправить снимки через интернет. В результате пациент получает второе мнение по снимкам, которое подтверждает имеющийся диагноз, или делает его более подробным и точным.

-
4 минут на чтение

Ганглиевая киста представляет собой круглую и эластичную полость с высокой плотностью. Образование не представляет особой опасности для здоровья человека, но склонно к увеличению до значительных размеров. Поэтому нужно знать, как защитить себя от того дефекта и как избавиться от новообразования.
- Что такое
- Классификация
- Причины
- Клинические проявления
- Диагностика
- Осложнения
- Лечение
- Прогноз
- Профилактика
Что такое
Ганглиозная киста – доброкачественное опухолевидное формирование, возникающее возле сухожилий или суставов. Чаще всего наблюдают овальную или круглую гигрому с синовиальной жидкостью внутри.
- Костно-мышечная система
![]()
Наталья Геннадьевна Буцык- 10 декабря 2019 г.
Заболевание считается профессиональным, так как патологией в большинстве случаев страдают прачки, пианисты, которые постоянно перегружают запястье. Появившийся дефект существенно ухудшает функциональность пораженного сустава.
Мелкие образования напоминают горошины, тогда как крупные формирования способны достигать 2,5 см в диаметре. Стенки капсулы состоят из плотной соединительной ткани, а сама полость заполнена вязкой серозной жидкостью со слизистыми примесями.
Классификация
Кистозный дефект делится на однокамерный и многокамерный. Первый вид не отличается эластичностью, тогда как вторые образования способны углубляться внутрь тканевых структур. Еще патологическое формирование разделяют в зависимости от локализации.
Ганглиозная киста на голове вызывается повреждением черепной коробки, в результате чего скапливается цереброспинальная жидкость. Если заболевание не устранить в течение первых двух недель, то патологический процесс становится хроническим.
Поражение запястья или тыльной части кисты наблюдается чаще всего. Нередко дефекты возникают на пальцах. Такие образования вызывают выраженные неприятные ощущения, нарушают функциональность пораженного участка.

- Костно-мышечная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Если поражено запястье, то суставы становится труднее сгибать и разгибать. В большинстве случаев гигромы на кистях сдавливают нервные окончания, из-за чего появляется непереносимый болевой синдром. Поэтому прибегают к немедленному хирургическому удалению.
Если доброкачественная киста поражает лучезапястный сустав, то неприятные симптомы возникают при достижении гигромой крупных размеров. В таком случае дефект сдавливает кровеносные сосуды, нарушая функциональность верхней конечности.
Крайне редко ганглиозное новообразование затрагивает стопу в районе голеностопа. Такой вид патологии доставляет массу неприятностей – от выраженных болей до повреждения ступней и ухудшения питания нижней части ноги.
Коленный сустав поражается при накоплении серозной жидкости в синовиальной сумке. Из-за этого болезнью часто страдают спортсмены и люди, чья деятельность связана с долгим нахождением на ногах.
Киста сухожилия формируется из синовиальной оболочки после различных повреждений. Такая шишка отличается постоянной болью, поэтому требует немедленного хирургического устранения.
Причины
Точные причины появления данных дефектов еще не установлены. Существует высокая вероятность, что новообразование появляется при воспалительных процессах в суставах или сухожилиях. Такое состояние возникает при разных формах артрита, надрывах и повреждениях.
В группу риска входят профессиональные спортсмены, молодые люди, чья работа связана с постоянными чрезмерными нагрузками на запястья или ноги. Чаще всего ганглиевой кистой страдают продавцы, пианисты, программисты или прачки.
При гиподинамии нередко поражается спинной мозг шейного отдела позвоночника. Еще следует выделить генетическую предрасположенность, поэтому в большинстве случаев шишка появляется у близких родственников.
Клинические проявления
Симптоматика патологии зависит от диаметра гигромы. Мелкие дефекты протекают бессимптомно, вызывая лишь эстетический дискомфорт. По мере прогрессирования патогенного процесса синовиальная сумка чрезмерно растягивается, причиняя выраженный болевой синдром.

- Костно-мышечная система
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
При сдавливании мелких кровеносных сосудов или нервных волокон пациент отмечает у себя следующие признаки:
- Покалывание или онемение кожного покрова.
- Неврологические боли.
- Застойные явления.
Если поражен коленный сустав, то ходьба и бег вызывают неприятные ощущения. В запущенных случаях нарушается венозный отток, вызывая отечность пораженной области, посинение эпидермиса, ограничение подвижности конечности.
Диагностика
При подозрении на ганглиевую кисту следует посетить травматолога. Врач должен изучить жалобы пациента, провести внешний осмотр и пальпацию дефекта.
Для подтверждения диагноза выполняют рентгенографию, ультразвуковое обследование, компьютерную или магнитно-резонансную томографию.
Осложнения
Если самостоятельно проколоть новообразование, то через возникшее отверстие будет вытекать серозное содержимое. В тяжелых случаях повреждение шишки приводит к развитию воспалительного процесса, проникновению инфекции, гнойному абсцессу и заражению крови. При этом симптомы напоминают классическое местное или общее воспаление.
Лечение
Вариант терапии подбирается на основании размеров новообразования. Мелкие кисты не подлежат хирургическому удалению. Более того, такие шишки склонны самостоятельно рассасываться, поэтому консервативного лечения часто оказывается достаточно для достижения желаемого эффекта.
Для этого применяются различные физиотерапевтические процедуры в виде электрофореза, согревающих манипуляций. Однако после такой терапии ганглиозная киста часто возвращается.
Еще прибегают к профессиональному массажу. Данная процедура способствует нормализации оттока синовиальной жидкости из капсулы в суставную щель.
Серое вещество на поверхности головного мозга образует кору. Кроме этого, оно в виде небольших скоплений содержится в толще белого вещества, в подкорковых структурах. В них оно представлено парными единицами, которые называются базальными ядрами или ганглиями.
Базальные ядра головного мозга связаны с белым веществом и корой мозга головы. Именно они отвечают за двигательную активность, работу ВНС и интеграцию процессов высшей нервной деятельности. При развитии патологии этих структур страдает их функциональность. Это в первую очередь отражается на мышечном тонусе: изменяется положение тела человека при покое или ходьбе, поза становится неестественной, движения хаотичны и избыточны.

Что собой представляют базальные ядра
Серое вещество в виде отдельных скоплений располагается в толще основания переднего отдела головного мозга. Там оно образует базальные ядра: парные структуры, части которых симметричны между собой. Физиологически они связаны с белым веществом мозга и медиобазальными отделами коры.
Базальные ядра координируют передачу импульсов от одного полушария к другому, тем самым способствуют скоординированной работе органа. Связь с остальными отделами мозга осуществляется при помощи длинных отростков – аксонов.
К базальным ганглиям головного мозга относятся:
- Миндалевидное тело. Располагается в толще височных долей больших полушарий. Принадлежит к структурам лимбической системы головного мозга, которая отвечает за выработку гормона настроения – дофамина. Так миндалевидное тело обеспечивает контроль над эмоциональной составляющей состояния человека.
- Полосатое тело. Его образуют хвостатое и чечевицеобразное ядро головного мозга. На разрезе эта структура представляет собой чередующиеся полосы белого и серого вещества, из-за чего и получила такое название. С помощью него осуществляется регуляция мышечного тонуса в сторону ослабления; контролируется работа внутренних органов; реализуются поведенческие реакции и формируются условные рефлексы.
- Ограда. Представляет собой тонкую пластинку серого вещества, которая прилегает к внутреннему слою новой коры (неокортекс) в центре головного мозга. Также относится к лимбической системе. Некоторые ученые полагают, что ограда участвует в формировании сексуальных чувств.

Подкорковые ядра головного мозга функционально объединены в две системы. Первая группа представляет собой ее стриопаллидарную часть. К ним относятся хвостатое ядро, скорлупа и бледный шар. А вторая – экстрапирамидная – помимо оставшихся базальных ядер включает в себя продолговатый мозг, мозжечок, черную субстанцию и структуры вестибулярного аппарата.
Функции базальных ядер
Основное предназначение базальных ганглий заключается в поддержании работоспособности организма и функционировании систем жизнеобеспечения. Как и любой другой нервный центр головного мозга, они осуществляют свою деятельность посредством связей с соседними структурами.
Так, например, стриопаллидарная система имеет множество контактов с корковыми отделами и стволом головного мозга. Их слаженная работа обеспечивается эфферентными и афферентными путями.
Среди основных функций базальных ядер выделяют:
- Управление двигательной системой: поддержание позы в пространстве, обеспечение стандартных действий, регуляция тонуса мышц при выполнении осознанных движений и рефлекторных реакций, контроль мелкой моторики;
- Словарный запас, речевые обороты;
- Регуляция процессов сна-бодрствования;
- Контроль над вегетативной нервной системой: дыханием, сердечной деятельностью, поддержание оптимальной температуры тела, обмена веществ, регуляция тонуса стенок кровеносных сосудов при изменениях артериального давления;
- Выработка специфических активных химических веществ, с помощью которых осуществляется передача импульсов от одной нервной клетки к другой.
Также базальные ядра участвуют в формировании поведенческих реакций, условных и безусловных рефлексов.
Симптомы нарушения работы базальных ядер
Физическое состояние человека напрямую зависит от функционирования базальных ядер. Причинами развития патологий этих структур могут стать: воспалительные заболевания, инфекции, обострение генетических отклонений, травм, нарушения обмена веществ и патологии развития организма.
Нередко симптомы поражения остаются без внимания на протяжении длительного времени, ввиду того что патология развивается постепенно.
К характерным симптомам расстройства работоспособности базальных ядер относятся:
- Двигательные нарушения: тремор конечностей, изменение мышечного тонуса, потеря координации движений, принятие телом нехарактерных для данных обстоятельств поз;
- Вялость, апатия, безынициативность, ухудшение самочувствия, изменение настроения;
- Бедность мимики, неспособностью выражения эмоций;
- Речевые расстройства, изменение дикции;
- Проблемы с памятью, спутанное сознание;
- Аритмия сердца, сбои в работе органов дыхания, эндокринологические нарушения.

Появление различных общемозговых отклонений объясняется функциональным предназначением базальных ядер: от их состояния и качества взаимодействия с соседними отделами зависит работоспособность организма. Тем не менее эта часть мозга остается малоизученной и не все принципы ее функционирования изучены до конца.
Патологические состояния ядер
Патологии базальных ганглий выражаются рядом заболеваний, так как от их функционирования зависит жизнедеятельность организма. Степень их проявлений может быть различной.
Лечение патологий базальных ядер должно проходить комплексно. Обязательное участие в этом должны принимать психотерапевт, логопед и некоторые другие специалисты в зависимости от проявлений болезни.
Диагностика и прогноз патологии
Выявление патологий базальных ядер начинается в кабинете врача-невролога. Если присутствуют другие отклонения, то в таком случае может понадобиться помощь специалистов функциональной диагностики.
Окончательный диагноз ставится на основании следующих исследований:
- Анамнеза;
- Общего неврологического и физикального осмотра;
- МРТ или КТ;
- Обследования кровоснабжения головного мозга;
- УЗИ;
- Электроэнцефалография.
Прогноз патологии зависит от множества внешних факторов: возраста, пола, общего состояния пациента, степени заболевания, времени его обнаружения и эффективности предложенного лечения. Однако согласно статистике в 50% случаев он неблагоприятен.

У остальных заболевших после терапии и реабилитации остается шанс на адаптацию и нормальную жизнь в обществе.
Последствия патологий базальных ганглий
Проявления патологии даже при удачном лечении будут сопровождать заболевшего всю жизнь и могут быть причиной инвалидизации. Развитие болезни чаще всего корректируется приемом лекарственных препаратов, физиотерапевтическими процедурами, физическими упражнениями, укреплением нервной системы.
Как известно, адаптационные силы организма велики. Но при этом заболевшему и его близким нужно запастись терпением и выполнить все назначения специалистов: от этого зависит эффективность реабилитационных мер и будущая адаптация в обществе.

-
Содержимое:
- Что такое базальные ганглии мозга
- Где расположены базальные ядра
- За что отвечают базальные ганглии
- Виды нарушений и дисфункции ганглий
- Признаки дисфункции базальных структур мозга
Ганглии или базальные ядра головного мозга, располагаются сразу под корой полушарий и оказывают влияние на двигательные функции организма. Нарушение работы отражается на латеральной системе и как следствие, на мышечном тонусе и анатомическом положении мускулатуры.
Что такое базальные ганглии мозга
Базальные подкорковые ядра головного мозга - это массивные анатомические структуры, расположенные в белом веществе полушарий.

К ганглиям относятся четыре различных образования:
- Хвостатое ядро.
- Ограда.
- Чечевицеобразное ядро.
- Миндалевидное тело.
Все базальные структуры имеют оболочки или прослойки, состоящие из белого вещества, отделяющие их друг от друга.
Хвостатое и чечевицеобразное ядро вместе составляют отдельное анатомическое образование, называемое полосатое тело, по латыни corpus striatum .
Основным функциональным назначением базальных ядер головного мозга является торможение или усиление передачи импульсных сигналов от таламуса к участкам коры, отвечающей за моторику и оказывающим влияние на двигательные способности организма.
Где расположены базальные ядра
Ганглии – это часть подкорковых нейронных узлов полушарий головного мозга, расположенных в белом веществе передней доли. Анатомическое расположение базальных ганглий приходится на границу между лобными долями и стволом мозга. Такое расположение облегчает регуляцию двигательных и вегетативных возможностей организма. Функцией базальных ядер является участие в интегративных процессах центральной нервной системы.
За что отвечают базальные ганглии
Базальная часть мозга отвечает за несколько важных функций, напрямую влияющих на самочувствие пациента и регуляцию ЦНС. Три больших подкорковых ядра образуют экстрапирамидальную систему, главной задачей которой является контроль над двигательными функциями и моторикой тела.
Базальные ядра конечного мозга, составляющие, стриопаллидарную систему (входит в состав экстрапирамидальной) отвечают непосредственно за сокращение мышц. По сути, отдел обеспечивает связь базальных ядер с корой головного мозга, регулирует интенсивность и скорость движения конечностей, а также их силу.
Область базальных ядер располагается в белом веществе лобной доли. Умеренная дисфункция ганглий мозга приводит к незначительным отклонениям двигательной функции, особенно заметной при движении: ходьбе и беге пациента.
Функциональное значение базальных ядер также связано с работой гипоталамуса и гипофиза. Зачастую любые нарушения в структуре и функциональности ганглий сопровождаются дисфункцией питуитарной железы и нижнего отдела полушарий большого мозга.
Признаки дисфункции базальных структур мозга
Патологические нарушения в базальной поверхности головного мозга моментально отражаются на двигательных функциях и моторике пациента. Врач может обратить внимание на следующие симптомы:
![]()
Непроизвольные и неконтролируемые движения.- Замедление движений.
- Мышечные спазмы и ригидность.
- Тремор.
- Неконтролируемые слова, крики, повторяющиеся движения.
Если участки пониженной плотности базальных отделов мозга соединены с другими долями полушарий и нарушения распространяются в соседние отделы, наблюдаются проявления, связанные с памятью, мыслительными процессами.
Для точной диагностики отклонений специалист назначит дополнительные инструментальные диагностические процедуры:
- Тесты.
- УЗИ головного мозга.
- Компьютерная и магнитно-резонансная томография.
- Клинические анализы.
Прогноз заболевания зависит от степени поражения и причин, вызвавших заболевание. При неблагоприятном течении патологических изменений назначается пожизненный курс приема препаратов. Оценить тяжесть поражения и назначить адекватную терапию, может только квалифицированный врач – невролог.
Киста – это доброкачественное полостное новообразование. Если оно находит себе место в голове, то его полость заполняется спинномозговой жидкостью – ликвором. Есть особый вид такого образования у человека в головном мозге. Это киста лакунарная. Так её называют, потому что она начинает свой рост между оболочками вокруг серого вещества в лакунах от смещения тканей при их повреждении от воспаления. Это могут быть гемисфера или варолиев мост, подкорковые узлы или зрительные бугры.
Опасность данной разновидности в том, что киста вырастает до значительных размеров и лишь потом даёт о себе знать. Течение заболевания при диагнозе лакунарная киста головного мозга сопровождается головными болями, головокружением (когда киста переполняется жидкостью и начинает давить на соседние участки головного мозга).
Существующие виды
Так что же это такое – лакунарная киста в головном мозге и в каком виде она проявляется? Лакунарные кисты в современной неврологии классифицируются как врождённые и приобретённые. Врождённые считаются первичной формой заболевания, приобретённые – вторичной.

Врожденная лакунарная киста может сформироваться в материнской утробе, если будущая мать допускает себе курение, приём алкоголя и психотропных препаратов. Они, несомненно, являются патологическими факторами для формирования плода в утробе. Вследствие их влияния нарушается нормальная деятельность организма женщины, от которой всецело зависит развитие плода. Вредные привычки матери могут привести к мутации генов, нарушению питания плода, ухудшению его кровоснабжения. Причиной первичного лакунарного образования у младенца может стать перенесённое матерью заболевание, повлиявшее на строение нервных волокон и тканей плода.
Происходит это из-за нарушения закладки будущего ребёночка или патологии развития ЦНС. Формировка кистозной полости происходит на любой стадии эмбрионального развития, однако медики предполагают, что чаще всего это случается в первом триместре беременности.
Вторичная лакунарная киста формируется как результат перенесённого человеком заболевания, затронувшего нервную систему. Мать может переболеть несколькими недугами, отчего ослабнет её иммунитет. На сегодняшний день исследования подтверждают, что слабая иммунная система также может стать причиной роста лакунарного новообразования.
Причины развития патологии
К сожалению, лакунарные кисты головного мозга в своём большинстве растут бессимптомно, редко проявляя себя на ранних стадиях. Их может увидеть врач на томографии головы, которую делали по другой причине. Но это редкая случайность. А при активном развитии, когда киста достигает больших размеров и даёт о себе знать сильными болями и помрачением сознания, уже сложно определить причину появления заболевания, так как проходит много времени от его начала. Интересно, что размеры кисты могут варьироваться от пары миллиметров до десятка сантиметров, и при этом новообразование не проявляет своего роста никакими симптомами.
Учёными медиками наверняка доказано, что лакунарная киста может стать последствием некоторых соматических заболеваний:
- менингита;
- сахарного диабета;
- артериальной гипертензии;
- черепно-мозговых травм;
- системных заболеваний соединительных тканей;
- метаболических болезней;
- тромбозов.
После перенесённого ишемического инсульта лакунарная киста в мозге формируется на месте отмирающих глиальных клеток и нейронов. В результате освобождения места образуется свободная полость – лакуна, она заполняется спинномозговой жидкостью. В такой ситуации размер и форма кистозного образования зависят от места и степени поражения тканей мозга.
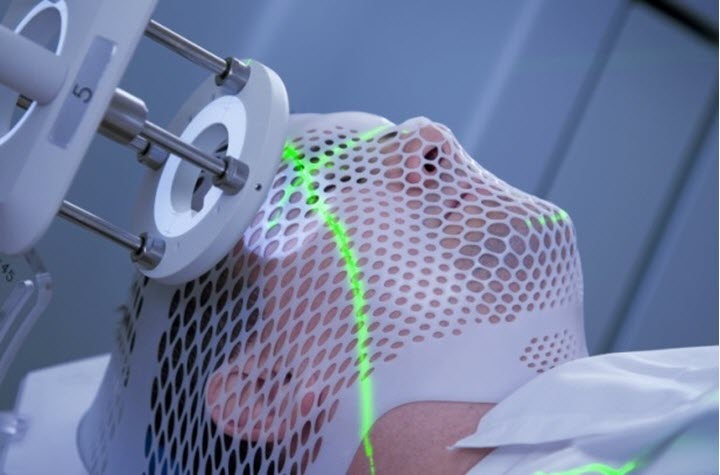
Проявления и первые симптомы
С лакунарной кистой можно спокойно прожить всю жизнь и не знать об этом. Она во множестве случаев не даёт знать о себе ни пациенту, ни врачам. Некоторые специалисты предлагают считать такое кистозное образование не заболеванием, а аномалией развития. Тем не менее, по некоторым симптомам врач может предположить наличие кистозного узла и предложить пациенту направленное обследование. Вырастая, кистозное новообразование сдавливает ткани соседних участков головного мозга, и, в зависимости от места расположения, может давать определённую клиническую картину.
Образование большого размера вызывает головные боли, изменяющиеся при смене положения тела человека. Тогда пациент сам показывает врачу, где конкретно болит голова. В других случаях симптомы могут быть такими, что человек не связывает их с болезнями головы:
- тошнота;
- рвота;
- судороги;
- галлюцинации.
В зависимости от места локализации кистозное новообразование даёт следующие проявления:
- давление на базальные ганглии вызывает трудности с выполнением сложных координационных движений;
- при размещении в теменной области у человека возникают нарушения равновесия и координации движений;
- киста поражает теменные доли – будут регрессировать устная и письменная речь.
Особенно подвержено нарушениям зрение, оно может страдать в первую очередь при любом расположении кистозного узла. Отмечаются и другие признаки появления лакунарного новообразования. Теряются обоняние и вкусовые ощущения, когда поражена височная область; искажается мимика, когда затронута лобная доля.
Длительное и латентное течение заболевания – характерная черта лакунарных кистозных опухолей. Именно это является причиной позднего проявления симптоматики и обращения к специалистам за медицинской помощью. Если же новообразование, в силу жизненных причин, не вырастает до больших размеров и не начинает давить на ткани соседних участков головного мозга, то оно вообще не будет влиять на функции главого органа и не даст никакого клинического проявления. Тогда новообразование может быть случайно выявлено на обследовании головы, проводимом по абсолютно другим показаниям.
Существующие диагностические методы выявления патологии
Увидеть лакунарное образование можно только на КТ, МРТ или спиральной компьютерной томографии. На снимках чётко видно место локализации, затрагиваемые соседние участки, форма и размеры новообразования. Помощь в уточнении клинической картины оказывает допплерография: на ней отражены скорость кровотока, состояние артерий, наличие аневризмы или атеросклеротические изменения сосудов. Названные методы обследования относятся к неинвазивным. Однако, когда врачам требуется уточнить гистологическую структуру тканей кисты, они прибегают к инвазивным методам. Первым и самым показательным является биопсия, точно определяющая характер опухоли, позволяющая провести морфологическое изучение взятого биоптата.
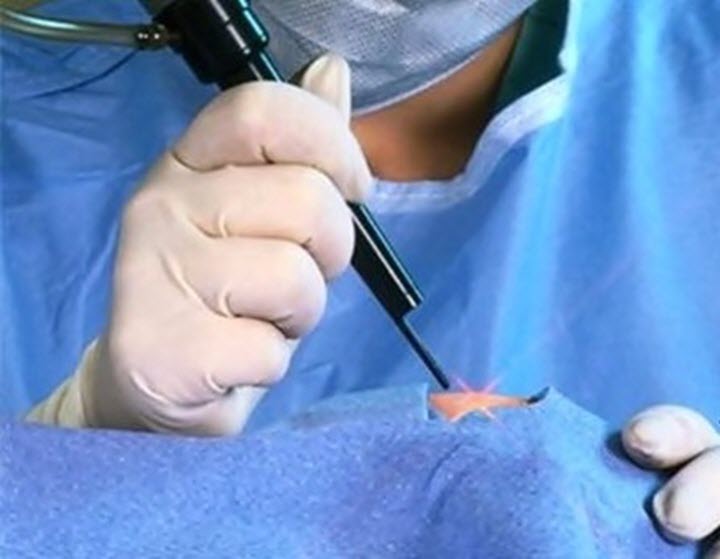
Лабораторная диагностика даёт свои результаты:
- содержание холестерина и свёртываемость отражают возможность закупорки сосудов;
- определение патогенных микроорганизмов в крови говорит об инфекционной основе возникновения новообразования.
В качестве дополнительного обследования проводится суточный мониторинг артериального давления. Перепады давления, предельные показатели анализов крови становятся косвенным подтверждением наличия патологии в головном мозге.
Комплекс лечебных мероприятий
При небольших размерах лакунарной кисты, когда клинические проявления не беспокоят пациента и нет нарушений в функциях головного мозга, то проводятся поддерживающее лечение и реабилитация в санаторных учреждениях. Однако рекомендуется регулярно следить за состоянием кисты, изменениями её положения, формы и размеров, так как учёные считают, что даже небольшое образование ускоряет процесс старения организма.
Основное лечение направлено на патологии, ставшие причиной появления кисты. В зависимости от этиологии используются противовирусные препараты или антибиотики, гипотензивные и иммуномодулирующие лекарственные средства.
Медикаменты, практикуемые врачами неврологами при лекарственной терапии кисты:
- средства против спаек;
- лекарства для восстановления кровообращения;
- иммуномодуляторы;
- антиоксиданты;
- ноотропные препараты.
На фоне медикаментозного лечения постоянно контролируются уровень холестерина, свёртываемость крови, артериальное давление.
Полностью избавиться от лакунарной кисты сегодня – это сделать операцию, согласиться на хирургическое вмешательство. На такой риск идут пациенты, у которых резко снижается качественный уровень жизни.
Методы, предлагаемые современной медициной для удаления лакунарной кисты:
- шунтирование;
- эндоскопия;
- трепанация черепа.
Менее инвазивным сегодня считается использование эндоскопа. Такое оборудование применяется, когда киста находится в легкодоступном месте. Но для проведения эндоскопии имеются противопоказания. При шунтировании в полость кисты методом прокола черепа вставляется дренажная трубка, через которую содержащаяся внутри образования жидкость вытекает, а стенки кисты постепенно срастаются. Этот способ имеет риск занесения инфекции. Трепанация черепа сегодня является самой высокоэффективной операцией, хотя и самой сложной. Она даёт возможность удалять кисты всякого размера, расположенные в любом месте. Однако при трепанации есть высокий риск повреждения тканей головного мозга.
И всё-таки самое эффективное лечение лакунарной кисты – это избавление от неё оперативным путём. Оно выбирается врачами исключительно по жизненным показаниям и проводится только при благоприятном прогнозе.
Читайте также:




