Компрессия спинного мозга и нервных корешков
Среди различных видов дорсопатии самые серьезные — это те, которые воздействуют на спинной мозг. Они могут приводить к очень серьезным, быстро развивающимся и непредсказуемым последствиям. Симптомы, развивающиеся в результате компрессии спинного мозга, называются миелопатией. Какие же именно болезни провоцирует миелопатию?
Компрессия спинного мозга: причины и симптомы
Стать причиной сдавливания спинного мозга могут:
- Дискогенная дорсопатия:
- дорзальные грыжи большого размера
- секвестрированные грыжи
- смещение и выпадение диска
- Травмы позвоночника, приводящие к его повреждению либо отеку
- Инфекционный эпидуральный абсцесс
- Экстрамедуллярные и интрамедуллярные опухоли
- Метастазы от первичных опухолей
Компрессия спинного мозга может появиться за считанные часы, приняв острую форму, а также перейти в подострый или хронический процесс.
Острая форма часто наблюдается при:
- оскольчатых травмах
- компрессионных переломах позвонков, сопровождающихся смещением его фрагментов
- спонтанной эпидуральной гематоме
Причины подострой формы:
- Метастатические опухоли
- Абсцессы и гематомы
- Повреждение межпозвоночного диска
Развиться подострый тип компрессии может в течение нескольких дней или недель
Хроническая компрессия развивается медленно: порой этот период растягивается на многие месяцы и даже годы.
Основой формирующейся патологии становятся:
- Протрузии, грыжи, и остеофиты на фоне стеноза позвоночного канала
- Опухоли спинного мозга и медленно растущие образования за его переделами
- Патологические соединения артерий и вен (мальформации)
Хронические компрессии чаще свойственны для пояснично-крестцового отдела.
В шейном же отделе встречаются обычно все три типа (хроническая, подострая и острая)
Помимо стандартных причин, привести к миелопатии в шейном отделе могут:
- Смещение атланта
- Сращение атланта, зубовидного отростка второго шейного позвонка с затылочной костью
- Уплощение основания черепа и другие аномалии краниовертебрального перехода
Компрессия спинного мозга часто сопровождается сдавливанием нервного корешка и кровеносных сосудов, что может привести к:
- Корешковому синдрому
- Инфаркту спинного мозга
Первый симптом, на который обыкновенно обращают внимание пациенты, это боль. Однако боль сама по себе не свойственна для миелопатии:
Болевой синдром бывает только в том случае, если наряду с оболочками или веществом мозга, компрессии подвергается и спинномозговой нервный корешок
В этом случае наблюдаются уже знакомые нам симптомы боли и парестезии, иррадиирующие в конечности:
- Верхние — при сдавливании корешков шейного отдела
- Нижние — корешков поясничного отдела
Обязательный признак — болевое проявление при пальпации и перкуссии (постукивании) позвонков и остистых отростков.
Миелопатические симптомы проявляются сенсорными, двигательными и рефлекторными нарушениями:
- Частичными и полными выпадениями чувствительности
- Пара- и тетрапарезами (параличами двух или всех четырех конечностей)
- Мышечной слабостью
- Нарушенной координацией в движениях
- Патологиями в органах, расположенных ниже участка компримирования спинного мозга:
Характерный признак миелопатии — атония сфинктеров мочевого канала и прямой кишки, приводящие к потере контроля за важными физиологическими актами - Пирамидными симптомами:
Так называются признаки поражении пирамидных путей, связывающих центральные и двигательные нейроны коры головного и спинного мозга.
При этом возникают:- Патологические кистевые и стопные сгибательные и разгибательные рефлексы
Например, один из рефлексов:
При ударе молоточком по ладонной или подошвенной поверхности пальцы кисти или стоп сгибаются - Клонусы:
Рефлекторное ритмичное сокращение мышцы как ответная реакция на растяжения - Синкинезии:
- Движения здоровой конечности приводят к их произвольным повторениям в парализованной
- Попытки движения в парализованных конечностях ведут к усилению контрактур:
Сгибательной — в руке
Разгибательной — в ноге
- Патологические кистевые и стопные сгибательные и разгибательные рефлексы
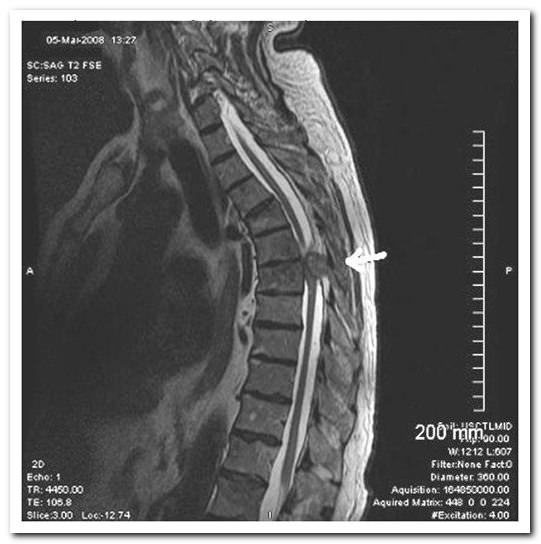
Лучший способ диагностики КСМ — это МРТ.
Если МРТ сделать затруднительно, то тогда прибегают к КТ-миелографии.
КТ — миелография делается при помощи люмбальной и цервикальной пункций путем введения в спинномозговой канал неионного низкоосмолярного йодосодержащего препарата
Лечение КСМ
Лечение КСМ часто оказывается очень непростым. При острой компрессии, возникшей в результате травмы или эпидурального абсцесса счет может идти на часы, и за это время нужно принять все меры, чтобы уменьшить абсцесс или отек.
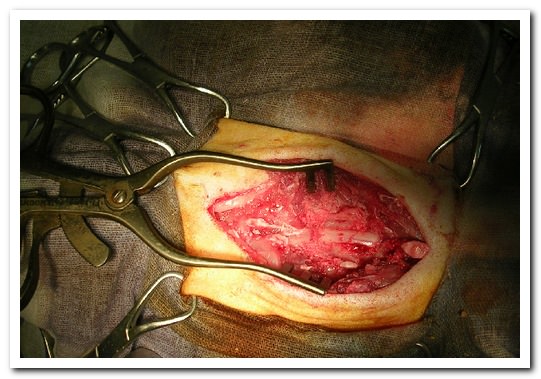
Лечить КСМ можно консервативно и хирургическим путем:
- Для обезболивания используют глюкокортикостероиды (в основном, дексаметазон)
- Назначаются мочегонные, противоотечные средства
- К радикальному способу прибегают при дальнейшем развитии функциональных расстройств и малой эффективности консервативного лечения
Оперативные способы удаления КСМ:
- Обездвижение больного сегмента при помощи пластины
- Удаление патологического участка
- Кифопластика и вертебропластинка
- Ламинопластика (операция по расширению позвоночного канала)
- Дискэктомия (удаление пораженного диска)
В львиной доли случаев компримирование спинного мозга происходит по вине опухолевых и метастатических образований позвоночника.
В почти 80% причиной метастазов в спинной мозг является карцинома. Чаще всего в позвоночник метастазируют карциномы молочной, предстательной желез, легочные и почечные, а также миеломы
Схема введения дексаметазона при опухолях:
- Экстренно внутривенно вводится разовая доза — 100 мг
- Затем каждые 6 часов — по 25 мг
После проведенной терапии производится срочная операция или ЛТ (лучевая терапия).
Основанием для хирургического вмешательства являются:
- Нарастание сенсорных, двигательных и рефлекторных нарушений
- Рецидив после ЛТ
- Нестабильность позвоночника
- Наличие абсцесса или гематомы
Лучевая терапия назначается в случае:
- Радиочувствительности опухоли (такими опухолями являются рак молочной железы, миелома, нейробластома)
- Если противопоказана операция
- При множественных компрессионных очагах
- При медленно развивающемся процессе компрессии
Примерная схема лучевой терапии такова:
- Проводится 15 — 20 сеансов с дозой 2 — 3 Гр
- Суммарная доза облучения — 45 Гр
Для удалении опухолей спинного мозга сегодня используется радиохирургическая система Кибер-нож, которая при помощи роботизированных технологий и программного обеспечения определяет:
- Точное положение опухоли
- Прицельно облучает патологическое образование, не задевая здоровые клетки
Применяемая методика способна убрать компрессию спинного мозга и привести если не к полному выздоровлению, то к длительной ремиссии.
Видео: Удаление опухоли мозга при помощи Кибер-ножа
Компрессия спинного мозга (код по МКБ-10 — G95) – это сдавливание структуры позвоночника каким-либо новообразованием. Опасность состояния в том, что при отсутствии лечения оно приводит к полному параличу конечностей. Поэтому при подозрении на патологию нужно сразу начинать терапию.
Почему возникает компрессия
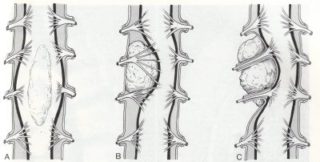
Сдавливание спинномозгового канала может произойти по различным причинам, определить которые помогает магнитно-резонансная томография и другие диагностические мероприятия. Это могут быть состояния, связанные непосредственно с мозгом, однако чаще компрессия вызвана факторами, воздействующими извне.
Исходя из провоцирующего фактора, сдавливание может быть острым, подострым и хроническим. В первом случае компрессия спинномозгового канала происходит за считанные минуты после воздействия провокатора.
- Травма – тяжелый перелом позвоночного тела, который дополняется смещением отломков в сторону спинномозгового канала, дисковое грыжевое выпячивание, имеющее большой размер, обширная гематома позвоночника, например, обусловленная травмой костей или связок спины.
- Онкология или распространение метастазов во внутренние структуры позвоночника.
Реже источником компрессии спинного мозга становится абсцесс, в исключительных случаях причина – спонтанная эпидуральная гематома.
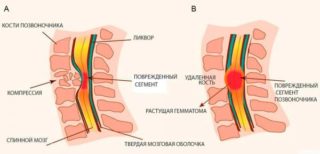
Развитие подострой компрессии спинномозговых структур происходит на протяжении нескольких дней или недель после воздействия провоцирующего фактора. Это может быть:
- метастатическая экстрамедуллярная опухоль;
- субдуральный или эпидуральный абсцесс, гематома;
- грыжа межпозвонкового пространства.
Хроническая компрессия спинного мозга возникает в течение 2-3 месяцев или лет после действия провокатора. Наиболее распространенная причина – остеофиты (костные наросты на позвонках), которые направлены в сторону спинномозгового канала.
Новообразования, которые вызывают сдавливание спинного мозга, также могут пережимать нервные отростки и сосуды, за счет чего нарушается кровообращение в данном отделе, замедляется кровоток и доставка полезных веществ. Повышается риск развития инфаркта спинного мозга.
Клиническая картина
Так как дискогенная компрессия спинного мозга в большинстве случаев вызывает пережатие нервных корешков и кровеносных сосудов, у больных возникает корешковый синдром. Основной его симптом и сдавливания спинного мозга в целом – боль, на которую не всегда обращают внимание, списывая на неудачное движение и переутомление. Кроме того, дискомфорт в области зажатия сосудистых и нервных ветвей может отдавать в рядом расположенные отделы:
- при компрессии в шейном отделе: в руки, плечи, голову;
- при компрессии в грудном отделе: в лопатки, поясницу;
- при компрессии в поясничном отделе: в ягодицы, заднюю поверхность бедер, голени, стопы.
Если передавлен спинной мозг, боль усиливается при постукивании и ощупывании области поверх патологического процесса.

Также клиника синдрома дополняется нарушением сенсорных, двигательных, рефлекторных функций:
- частичным или полным выпадением чувствительности верхних или нижних конечностей, области с синдромом;
- парапарезом и тетрапарезом ног или рук;
- ослаблением мышечных структур;
- снижением координации движений.
В патологический процесс вовлекаются рядом расположенные внутренние органы. Нарушается работа сфинктеров кишечника и мочевого канала, что выражается в снижении или полном отсутствии контроля мочеиспускания и дефекации.
Если произошло поражение центральных и двигательных нейронов коры головного и спинного мозга, нарушается процесс сгибания и разгибания кистей, стоп.
Наиболее неблагоприятный прогноз имеет компрессия спинного мозга в поясничном отделе. Здесь чаще происходит вовлечение в патологический процесс внутренних органов. Компрессия грудного отдела спинномозгового канала встречается редко.
Диагностика патологии
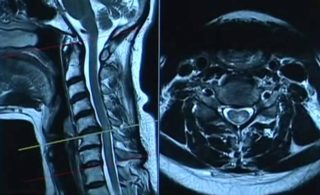
При подозрении на сдавливание спинного мозга нужно обратиться к терапевту, который направит к профильному специалисту (артрологу, неврологу, хирургу, ревматологу, онкологу).
Перед тем как проводить лечение, нужно выяснить причину компрессии. Для этого проводится спиральная компьютерная томография, магнитно-резонансная томография, миелография.
Для исключения инфекционной этиологии проводится диагностика биологических жидкостей (мочи и крови), по результатам которых выявляют признаки воспалительного процесса.
Как лечить компрессию
Если не предпринимать никаких действий, последствия компрессии спинного мозга, например, th10-11, могут быть достаточно опасными. Кроме того, не нужно полагаться на консервативное лечение, которое в большинстве случаев неэффективно. Так как сдавливание спинного мозга чаще происходит новообразованиями, требуется хирургическое вмешательство по их удалению.
Освобождение компрессионного участка в первую очередь требуется, если у человека присутствуют стойкие неврологические симптомы, двигательное расстройство, которое прогрессирует. Если в поражение вовлечены позвонки, проще произвести их удаление. На их место устанавливают имплантаты.
При наличии костных наростов (остеофитов), которые вызвали сдавливание спинномозгового канала, или грыжи межпозвоночного диска проводится удаление новообразований. Также хирургическое вмешательство назначается при наличии опухоли в позвоночнике.
В последнем случае в комплексе проводится лучевая терапия. Показания к такому лечению:
- радиочувствительная опухоль, к которой относят миелому, нейробластому и некоторые другие виды онкологических новообразований;
- многочисленные очаги компрессии спинного мозга;
- невозможность проведения хирургического лечения.
Лучевая терапия помогает снизить прогрессию роста метастатических клеток.
Так как компрессия спинномозгового канала может быть острой, часто практикуют введение глюкокортикоидов, например, Дексаметазона. Препарат уменьшает отечность тканей. В комплексе назначают мочегонные средства, составы, улучшающие кровоток в сосудах.
Профилактика состояния
Чтобы не терять время на лечение патологии и снизить риск негативных последствий, нужно соблюдать превентивные мероприятия:
- Вести подвижный образ жизни: заниматься физкультурой, посещать тренажерный зал, совершать ежедневные пешие прогулки, выполнять утреннюю гимнастику и т.д. Это позволяет укрепить мышечный корсет спины, развить гибкость позвоночного столба.
- Исключить вредные привычки: табакокурение, распитие спиртных напитков, прием наркотиков.
- Соблюдать сбалансированный рацион, включать овощи и фрукты, рыбу, мясо, кисломолочную продукцию.
- Спать на матрасе средней жесткости, такой же подушке, сидеть на кресле с высокой спинкой, не сутулиться, правильно переносить и поднимать тяжести.
Компрессия спинного мозга требует длительного лечения и восстановления. Поэтому лучше соблюдать правила профилактики, чем бороться с патологией и ее негативными последствиями.
Лечение в нашей клинике:
- Бесплатная консультация врача
- Быстрое устранение болевого синдрома;
- Наша цель: полное восстановление и улучшение нарушенных функций;
- Видимые улучшения после 1-2 сеанса; Безопасные безоперационные методы.
-
Прием ведут врачи
- Методы лечения
- О клинике
- Услуги и цены
- Отзывы

Компрессия корешков – это сочетание специфических симптомов, возникающих при сдавливании волокна, отходящего от спинного мозга через фораминальные отверстия в телах позвонков. При компрессии нервных корешков пациент испытывает специфические симптомы, главным из которых является сильнейший болевой синдром. Затем следуют парестезии, онемение кожных покровов, нарушение двигательной функции, напряжение мышечных структур и т.д.
Признаки раздражения появляются сразу же после сдавливания. Это может быть спровоцировано внезапным подъемом тяжести, резким движением, падением, ударом и т.д. Сразу же после воздействия негативного фактора возникает острая боль простреливающего характера. Пациент вынужден занимать анталгическю позу, при которой неприятные ощущения снижаются.
В дальнейшем некомпенсированная компрессия корешков позвоночника провоцирует появление комплекса симптомов выпадения. Они заключаются в появлении чувства онемения, ползания мурашек в той области, за иннервацию которой отвечает пораженный корешковый нерв. При длительной компрессии могут формироваться вялые параличи мышц, нарушение кровоснабжения участков тела, дистрофические явления. Могут возникать трофические язвы на фоне тотальной ишемии.
Компрессия нервных корешков позвоночника является вертеброгенными синдромом, характерным для целого ряда заболеваний. Как самостоятельная болезнь – не диагностируется. Может быть следствием дегенеративного дистрофического поражения хрящевых тканей межпозвоночных дисков, смещения тел позвонков, развития анкилозирующего спондилоартроза. Это далеко не полный перечень потенциально возможных причин появления корешкового синдрома. Но чаще всего при проведении диагностики обнаруживаются именно эти болезни.
Исключение составляют травмы, опухоли и хронические инфекции, такие как сифилис, туберкулез и полиомиелит. При них поражение корешковых структур носит полиморфный характер. Одновременно поражаются сразу несколько спинномозговых корешков, что сказывается на развитии клинической картины.
Сразу же после первичного сдавления начинает развиваться локальная воспалительная реакция. В этом случае синдром диагностируется как радикулит (воспаление корешкового нерва). На самом деле нервное волокно практически не подвергается воспалительным деформациям. На самом деле воспаляется окружающая его ткань. Она становится отечной и усиливает вторичное давление на нервное волокно. Рефлекторное усиление местного капиллярного кровоснабжения и нарушение процесс микроциркуляции лимфатической жидкости запускает цепную реакцию, при которой воспаление может провоцироваться практически бесконечно. Поэтому важно как можно раньше обращаться за медицинской помощью. Несвоевременное начало лечения может спровоцировать ишемическую атрофию корешкового нерва. Восстановить его функцию в данном случае будет впоследствии очень сложно.
Еще один медицинский термин, который позволяет уточнять диагноз, радикулопатия – означает нарушение функции корешкового нерва на фоне его компрессии, спровоцированной тем или иным заболеванием.
Чаще всего корешковый синдром развивается в пояснично-крестцовом отделе позвоночника. Реже поражение корешков наблюдается в области шеи и воротниковой зоны. Совсем редко подобным симптомокомплекс наблюдается в грудном отделе позвоночного столба.
Если вас беспокоят описанные в статье симптомы, то можете записаться на бесплатный прием к неврологу или вертебрологу в нашей клинике мануальной терапии в Москве. В ходе первичного осмотра врач сможет поставить точный диагноз и даст индивидуальные рекомендации по проведению комплексного обследования и лечения.
Причины компрессии корешков спинного мозга
Компрессия корешков спинного мозга может быть следствием нарушения их положения. Они выходят через фораминальные отверстия в позвонках. Рядом располагаются связки, сухожилия, мышцы. Все эти ткани при определённых условиях могут оказывать давление на корешки.
Но в большинстве случаев причиной является разрушение межпозвоночного диска. Это хрящевая структура, состоящая из плотного фиброзного кольца и внутреннего студенистого тела пульпозного ядра. Эта конструкция обеспечивает равномерную амортизацию при движении человеческого тела и защищает нервные спинномозговые корешки, разделяя между собой соседние позвонки.
Чаще всего компрессия спинных корешков возникает по следующим причинам:
- остеохондроз и его осложнения в виде протрузии (снижении высоты диска) и грыжи;
- спондилоартроз унковертебрального или дугоотросчатого сустава;
- болезнь Бехтерева;
- нестабильность положения тела позвонка и спондилолистез;
- опухолевые процессы;
- рубцовые деформации сухожильного и связочного аппарата на фоне перенесенных растяжений и микроразрывов;
- невриномы и другие виды опухолей нервного волокна;
- перенапряжение окружающих мышц спины, шеи, воротниковой зоны;
- травмы тел позвонков, в том числе трещины, компрессионные переломы;
- остеопороз и т.д.
Предрасполагающими факторами являются:
- избыточная масса тела, которая многократно увеличивает нагрузку на межпозвоночные хрящевые диски, провоцируя снижение их высоты;
- нарушение осанки и искривление позвоночного столба;
- нарушение целостности крупных суставов нижних конечностей;
- неправильная постановка стопы с последующим перераспределением амортизационной нагрузки по позвоночному столбу;
- курение и употребление алкогольных напитков, что нарушает диффузный обмен между мышечным каркасом спины и хрящевой тканью межпозвоночных дисков;
- ангиопатия и нейропатия, в том числе и диабетической этиологии.
Очень часто корешковый синдром возникает у лиц, достигших возраста 40-ка лет. Он может быть спровоцирован чрезмерными физическими нагрузками, сидячей работой, неправильно организованным рабочим и спальным местом, ведением малоподвижного образа жизни. При его развитии следует незамедлительно обратиться на прием к неврологу или вертебрологу. Ранняя диагностика дегенеративных дистрофических процессов хрящевой ткани позвоночника и крупных суставов позволяет начать своевременное лечение и предупредить риск наступления инвалидности в трудоспособном возрасте.
Синдром спинномозговой корешковой компрессии
Корешковая компрессия может затрагивать нервное волокно с одной стороны или с обеих. Поражаться могут несколько корешков одновременно или только один. Часто компрессия спинномозговых корешков легко диагностируется по клиническим проявлениям:
- боль в подзатылочных мышцах и затылке характерна для защемления С1 корешка;
- нарушение поворотов головы и отсутствие возможности наклонить её вперед говорит о сдавливании корешка С2, а при поражении С3 возникает болезненность в области лба, глазниц и корня языка;
- корешки С4, С5 и С6 отвечают за иннервацию верхних конечностей, соответственно компрессия будет проявляться в виде данной локализации боли;
- при поражении грудных позвонков нарушается иннервация коронарной кровеносной системы, поджелудочной железы, желудка, желчного пузыря – на первый план выходят клинические симптомы ишемической болезни сердца, панкреатита, гастрита, холецистита и т.д.;
- при поражении поясничных корешков могут наблюдаться болевые ощущения в области живота, нижних конечностей, часто нарушается процесс мочеиспускания и опорожнения кишечника.
Синдром компрессии корешков S3-S5 всегда сопровождается нарушением функции тазовых органов.
Симптомы и признаки компрессии нервных корешков
Клинические симптомы компрессии корешков зависят от степени развития основного заболевания и выраженности процесса сдавливания. Минимальные признаки компрессии нервных корешков включают в себя боль, отсутствие чувствительности, парестезии и нарушение рефлексов.
При отсутствии своевременного лечения признаки компрессии нервных корешков постепенно нарастают. На пике сдавливания может возникнуть ощущение полного онемения и нарушения функции того участка тела, за иннервацию которого отвечает поврежденное нервное волокно.
Боль при радикулопатии носит острый характер. Она может быть жгучей, пронизывающей, стреляющей. Отличительная особенность – стремление к быстрому распространению по ходу нервного волокна. Так, при поражении корешков в пояснично-крестцовом отделе позвоночника болезненность быстро захватывает область ягодицы, бедра и голени. Постепенно неприятные ощущения достигают пальцев ног.
Следующий характерный симптом – нарушение осанки. Мышечный каркас спины стремиться за счет усиления тонуса компенсировать недостаточность (пролапс или протрузию) межпозвоночной диска. Поэтому возникает избыточное напряжение с одной стороны и расслабление с другой стороны. Нарушение осанки может быть стойким и перерастающим в искривление позвоночного столба.
Затем начинается вторичная ишемическая дистрофия тканей. Могут возникать нарушения функций внутренних органов грудной и брюшной полости, малого таза. У пациентов, страдающих от хронической радикулопатии, часто возникают колиты, энтериты, панкреатит, дискинезия желчевыводящих путей, синдром гиперактивности мочевого пузыря, бесплодие и нарушение эректильной дисфункции (у мужчин).
Компрессия корешков конского хвоста
В большинстве случаев компрессия корешков конского хвоста возникает внезапно и требует экстренной медицинской помощи. Если она не будет оказана, то у пациента возможно острое нарушение функции кишечника и мочевого пузыря, вплоть до их паралича без возможности полного восстановления функции в будущем.
Клинические симптомы компрессии корешков конского хвоста включают в себя острую пронизывающую боль, гиперестезию в области нижних конечностей, выпадение функции некоторых мышц, паралич ног и т.д.
Лечение может проводиться оперативным хирургическим способом или с помощью тракционного вытяжения позвоночного столба. Вы можете обратиться в нашу клинику мануальной терапии. Опытные доктора окажут весь объём необходимой медицинской помощи без хирургической операции и расскажут о том, как проводить эффективное лечение в дальнейшем.
Лечение компрессии нервных корешков
Начинать лечение компрессии нервных корешков нужно как можно раньше. Для этого важно выявить причину появления подобного комплекса симптомов. Лечение проводится в отношении того заболевания, которое провоцирует компрессию корешков.
При остеохондрозе позвоночника часто лечение начинается с нескольких процедур тракционного вытяжения позвоночного столба. Это позволяет увеличить межпозвонковые промежутки и полностью устранить давление с корешковых спинномозговых нервов. Для полного устранения болевого синдрома достаточно 2-3 сеансов.
В дальнейшем доктор разрабатывает индивидуальный курс терапии. В него могут входить остеопатия, кинезиотерапия, рефлексотерапия, массаж, лечебная гимнастика, физиотерапия, воздействие лазером и многое другое.
Если вам необходимо лечение синдрома компрессии корешковых нервов, то приглашаем вас на первичный бесплатный прием в нашу клинику мануальной терапии. Опытный доктор найдет причину компрессии и назначит индивидуальное лечение.
Помните! Самолечение может быть опасно! Обратитесь ко врачу
Корешковый синдром является одним из частых неврологических диагнозов. Что такое корешки и почему они поражаются? По бокам спинного мозга выходят группы нервных волокон. Внутри позвоночного канала двигательные и чувствительные части соединяются и формируют корешки спинно-мозговых нервов. Они выходят через специальные отверстия, ограниченные соседними позвонками и межпозвоночным диском.

При повреждении, сжимании, смещении или воспалении корешков возникает состояние, называемое радикулопатией или корешковым синдромом.
Это комплекс признаков, включающих в себя местные проявления (в области поражения) и симптомов поражения тех нервов, которые формируются из соответствующих корешков.
Этиология
Корешковый синдром чаще всего обусловлен структурными изменениями в позвонках и дисках, наличием дополнительных образований в области выхода корешков. При этом создаются условия для внешней компрессии нервных волокон. Реже радикулопатия возникает при поражении самих корешков до выхода из позвоночного столба.
Основные причины корешкового синдрома:
Чаще всего встречается остеохондроз позвоночника с корешковым синдромом. Появляющиеся при этом костные разрастания по краям позвонков и уплощенный диск сужают просвет каналов для выхода корешков. А нередко возникающая протрузия или грыжа диска дополнительно сдавливают нервные волокна.

Виды корешкового синдрома
Корешковый синдром имеет несколько классификаций. Бывают монорадикулопатии (изолированное поражение одного корешка) и полирадикулопатии. Также при постановке диагноза учитывают локализацию – шейного отдела, грудного и поясничного. Отдельно выделяют синдром конского хвоста – сдавление корешков конечных отделов мозга в крестцовом отделе позвоночника.
Следует учитывать, что корешки выходят из спинно-мозгового канала не горизонтально, а идут вниз и наискосок. Причем если на шейном уровне почти нет разницы уровней сегментов спинного мозга и отверстий между позвонками, то по мере продвижения от головного конца позвоночника эта разница все увеличивается. Поэтому если компрессия происходит до входа нервных волокон в отверстие между позвонками, то причиной может быть грыжа между вышележащими позвонками.
Для обозначения уровня поражения используют сочетания латинских букв и цифр:
По месту поражения (позвонки или диски между ними) различают дискогенную (спондилогенную), вертеброгенную и смешанную радикулопатию.
Общие проявления
Возникающий на любом уровне корешковый синдром имеет характерные проявления. Он включает боль, двигательные нарушения (периферические парезы), чувствительные нарушения, вегетативные расстройства. Кроме того, в зависимости от уровня поражения присоединяются нарушения функции иннервируемых органов.
Боль обусловлена несколькими механизмами:
Поэтому беспокоит боль около позвоночника со стороны ущемления, в напряженных паравертебральных мышцах, отдает вдоль соответствующего нерва и сопровождается болевыми ощущениями в зонах иннервации.
При поражении двигательной порции корешка развивается периферический парез в определенных группах мышц. Он проявляется слабостью, снижением сухожильных рефлексов, снижением мышечного тонуса, возможны подергивания отдельных волокон (фасцикуляции). А при длительном течении радикулопатии возникает мышечная атрофия.
Характерны нарушения кожной чувствительности в соответствующем дерматоме. Возможны онемение, ощущения ползанья мурашек, покалывание, жжение, стягивание, похолодание. Кроме того, меняется температурная чувствительность. Иногда возникает повышенная восприимчивость к некоторым раздражителям – гиперпатия.

Причиной корешкового синдрома на шейном уровне часто являются дегенеративные изменения позвоночника. Причем может быть поражен не шейный отдел, а поясничный. В этом случае гиперподвижность шеи является компенсаторной при ограничении объема движений в нижних отделах позвоночника.
Сильные боли локализуются в шее и отдают в надплечье и руку вплоть до пальцев, сопровождаются слабостью мышц и парестезиями. А при поражении первых корешков – болит в теменно-затылочной и заушной областях. Прослеживается зависимость от движений головы, нередко боли усиливаются во время сна. Внезапное развитие ущемления корешка называется шейным прострелом.
Грудной радикулит имеет такие симптомы, как боли в спине (чаще между лопатками), в области сердца и опоясывающие боли по межреберьям. Нередки нарушения работы внутренних органов – боли в желудке, запоры, одышка и кашель, сердцебиение, возможно умеренное повышение артериального давления. Слабость мышц при осмотре выявить затруднительно, но ЭМГ позволяет определить уровень и характер поражения.
Ущемление корешков именно на этом уровне требует тщательной дифференциальной диагностики, так как болевой синдром может напоминать состояние при многих патологиях. Исключают ишемическую болезнь сердца, панкреатит, холецистит, болезни дыхательной и пищеварительной систем.
Именно на грудном уровне чаще всего возникают первичные инфекционные поражения корешков – при опоясывающем лишае (герпесе), ветряной оспе, гриппе.
Поражение на этом уровне встречается чаще всего, что обусловлено большой нагрузкой на поясничные позвонки и диски. Костные разрастания обычно массивны, приводят к деформации и сужениям естественных отверстий, нередко возникают грыжи дисков. А мощные слои мышц формируют выраженный мышечно-тонический синдром, усиливающий боль и компрессию корешка. В подавляющем большинстве случаев поражаются 4 и 5 поясничные и первый крестцовый корешок.
Скручивающие движения, неправильный подъем тяжестей, неверная посадка за рабочим местом провоцируют появление люмбалгии с корешковым синдромом. При этом беспокоит боль в пояснице, очень интенсивная при простреле или умеренная при длительном течении процесса.
В зависимости от уровня поражения боль отдает:

Появляются характерные двигательные нарушения, приводящие к изменению походки. Например:
Эти нарушения вызваны парезом определенных мышц голени и стопы. При осмотре могут быть выявлены атрофии мышц голени и стопы, четырехглавой мышцы бедра.
Присутствуют и выпадения поверхностной чувствительности на ногах строго в соответствии с зонами иннервации.
Диагностика
Сбор анамнеза, тщательный неврологический осмотр позволяют быстро предположить не только характер страдания, но и уровень ущемления корешка. Проводят оценку движений, силы мышц, рефлексов, чувствительности, проверяют наличие симптомов натяжения.
Затруднения могут возникнуть при обращении пациента с грудным радикулитом, когда врачу общей практики приходится исключать другие заболевания.
Дополнительные методы обследования помогают установить причину, степень компрессии, определиться с тактикой лечения. Для этого проводят рентгенографию, МРТ, КТ, ЭМГ.
Лечение
При назначении лечения преследуются несколько целей:
Преобладают консервативные методы.
При хронической боли дополнительно назначают антиконвульсанты и антидепрессанты. Препараты назначаются в таблетках, инъекциях, накожно и вводятся при помощи электрофореза.
Показаны разные виды физиотерапии, иглоукалывание, сухое или подводное вытяжение.
В первые сутки необходим покой.

ЛФК не проводят в острейшем периоде радикулопатии, чтобы не усилить спазм мышц и дополнительно не травмировать пораженный корешок. Но по мере стихания боли могут быть использованы специальные упражнения. В подострой стадии на 3-5 день допустимы щадящие методы мануального воздействия, массаж.
По результатам обследования и динамики состояния принимается решение о необходимости оперативного лечения, целью которого является восстановление структур (при травматических повреждениях), удаление грыжи диска.
После купирования боли назначается курс восстановительного лечения, направленный на устранение последствий, укрепление мышечного корсета, борьбу с мышечно-тоническим синдромом.
Кроме медикаментов, возможно применение народных средств при корешковом синдроме. В основном используют:
Все эти способы только для местного применения, причем накладывать их необходимо над местом ущемления корешка, а не на область иррадиации боли.
Корешковый синдром требует не только купирования боли, но и по возможности устранения причины компрессии, последующей реабилитационной работы.
Читайте также:


