Косоглазие наблюдается при поражении черепно мозговых нервов
ТЕСТЫ ПО ОБЩЕЙ НЕВРОЛОГИИ
Выбрать один правильный ответ:
1. Мышечный тонус при поражении периферического двигательного нейрона:
2. Мышечный тонус при поражении центрального двигательного нейрона:
3. Патологические пирамидные симптомы на верхней конечности - рефлексы:
4. Гипотрофия мышц характерна для поражения:
1.Центрального двигательного нейрона
2.Периферического двигательного нейрона
5. Патологические рефлексы характерны для поражения:
1.Периферического двигательного нейрона
2.Центрального двигательного нейрона
6. Глубокие рефлексы при поражении центрального двигательного нейрона:
7. Глубокие рефлексы при поражении периферического двигательного нейрона:
8. При поражении периферического двигательного нейрона трофика мышц:
9. При поражении центрального двигательного нейрона патологические синкинезии:
10. Признак поражения внутренней капсулы:
Выбрать все правильные ответы:
11. Признаки поражения центрального двигательного нейрона:
8.Отсутствие кожных рефлексов
9.Отсутствие сухожильных рефлексов
Ответ: 4, 5, 6, 7, 8
12. Признаки поражения периферического двигательного нейрона:
3.Снижение сухожильных рефлексов
5.Реакция перерождения мышц при исследовании электровозбудимости
13. Признаки поражения периферического нерва:
14. Признаки поражения пирамидного пути:
2.Повышение мышечного тонуса в паретичных мышцах
3.Повышение сухожильных рефлексов
4.Снижение мышечного тонуса
5.Снижение кожных рефлексов
Ответ: 1, 2, 3, 5, 6
15. Признаки поражения передних рогов спинного мозга:
3.Отсутствие сухожильных рефлексов
16. Локализация поражения: Симптомы:
1.Двухстороннее поражение пирамидных А.Спастический тонус
путей в грудном отделе спинного Б.Клонус стоп
мозга (Th5-Th7). В.Гипотония мышц
2.Периферические нервы нижних Г.Отсутствие коленных и
конечностей ахилловых рефлексов
Д.Парез нижних конечностей
Е.Парез верхних конечностей
Ответ: 1 - А,Б,Д. 2 - В,Г,Д.
17. Локализация поражения: Симптомы:
1.Внутренняя капсула А.Гемиплегия
2.С4-С8 сегменты спинного мозга Б.Поза Вернике-Манна
В.Периферический парез руки
18. Локализация поражения: Симптомы:
1.Двухстороннее поражение пирамидных путей А.Тетрапарез
в верхнешейном отделе спинного мозга Б.Спастический тонус
2.Плечевое сплетение Г.Гипотрофия
Д.Периферический парез руки
Е.Отсутствие глубоких рефлексов Ответ: 1 - А,Б,В. 2 - Г,Д,Е.
19. Локализация поражения: Симптомы:
1.Внутренняя капсула А.Гипотония мышц
2.Передний корешок спинного мозга Б.Повышение глубоких
Г.Нарушение чувствительности по корешковому типу
Ответ: 1 - Б,В. 2 - А.
20. Локализация поражения: Симптомы:
1.Пирамидные пути в шейном отделе А.Тетрапарез
спинного мозга Б.Повышение мышечного тонуса
2.Передний корешок S1 сегмента В.Парез разгибателей стопы
Г.Отсутствие ахиллова рефлекса
Е.Отсутствие коленного рефлекса
Ответ: 1 - А,Б,Д. 2 - В, Г
21. Центральный нижний парапарез - синдром ___________ ___________ поражения спинного мозга на уровне _____________ сегментов.
Ответ: полного поперечного, грудных
22. Синдром поражения половины поперечника спинного мозга называется синдромом ___________ - _____________.
23. Спастический тонус, гиперрефлексия, патологические рефлексы, клонусы - признаки поражения _______________ ____________ нейрона.
Ответ: центрального двигательного
24. Атрофия мышц, атония мышц, арефлексия - признаки поражения
_____________ _______________ нейрона.
Ответ: периферического двигательного
25. Периферический парез верхних конечностей - синдром поражения
__________ ___________ спинного мозга на уровне ____-____ сегментов.
Ответ: передних рогов, С5-С8
Выбрать один правильный ответ:
26. Бульбарный паралич развивается при поражении черепных нервов:
27. Одностороннюю корковую иннервацию имеет ядро черепных нервов:
28. Область ствола мозга, где располагается ядро глазодвигательного нерва:
29. Птоз наблюдается при поражении пары черепных нервов:
30. Косоглазие наблюдается при поражении пары черепных нервов:
31. Дисфагия возникает при поражении пары черепных нервов:
32. Дизартрия возникает при поражении пары черепных нервов:
33. Мимические мышцы иннервируются парой черепных нервов:
34. Иннервацию сфинктера зрачка осуществляет нерв:
35. Диплопия возникает при поражении пары черепных нервов:
36. Птоз возникает при поражении черепного нерва:
37. Дисфагия возникает при поражении черепных нервов:
38. Жевательные мышцы иннервируются черепным нервом:
39. Расстройство глотания возникает при поражении мышц:
40.Дисфония возникает при поражении черепных нервов:
Выбрать все правильные ответы:
41. Для бульбарного паралича характерны симптомы:
1.Глоточный рефлекс вызывается
2.Глоточный рефлекс отсутствует
3.Периферический парез подъязычного нерва
4.Симптомы орального автоматизма
Ответ: 2, 3, 5, 6, 7
42. Признаки, характерные для поражения лицевого нерва:
2.Сглаженность лобных и носогубных складок
5.Затруднение высовывания языка
9.Снижение надбровного рефлекса
Ответ: 2, 3, 4, 6, 7, 8, 9
43. Признаки, характерные для поражения глазодвигательного нерва:
3.Ограничение движения глазного яблока вверх
4.Ограничение движения глазного яблока кнаружи
Ответ: 2, 3, 5, 6, 7
44. Симптомы, характерные для альтернирующего синдрома Вебера:
Ответ: 1, 3, 4, 5, 7
45. Косоглазие возникает при поражении черепного нерва:
46. Симптом: Локализация поражения:
Ответ: 1-А, 2-Б, 3-А, 4-В
47. Синдром: Симптомы поражения:
1.Бульбарный паралич А.Дисфагия
2.Псевдобульбарный паралич Б.Дизартрия
Д.Симптомы орального автоматизма Ответ: 1 - А,Б,В,Г. 2 - А,Б,В,Д.
48. Черепной нерв: Симптомы поражения:
2.VII Б.Расходящееся косоглазие
Ответ: 1 - А. 2 - В. 3 - Б,Г. 4 - Д.
49. Ядра черепных нервов: Локализация:
1.III А.Ножки мозга
2.VII Б.Варолиев мост
3.XII В.Продолговатый мозг
4.IV Г.Внутренняя капсула
Ответ: 1 - А. 2 - Б. 3 - В. 4 - А. 5 - В.
50. Черепной нерв: Локализация ядра:
1.IV А.Ножки мозга
2.VI Б.Варолиев мост
3.VIII В.Продолговатый мозг
Ответ: 1 - А. 2 - Б. 3 - Б.
Выбрать один правильный ответ:
51. Статика зависит от нормальной деятельности:
52. Поражение мозжечка приводит к нарушению движений в виде:
53. Дисметрия возникает при поражении:
54. Мышечный тонус при поражении мозжечка:
55. Темп активных движений при поражении паллидо-нигральной системы:
56. Гиперкинезы возникают при поражении:
3.Коры височной доли
57. При поражении экстрапирамидной стистемы возникает:
Причинами приобретенных параличей черепных нервов могут быть микроангиопатии, аневризмы, опухоли, травма, воспаление, инфекции и повышение внутричерепного давления.
1. Синдром паралича глазодвигательного нерва включает птоз, расширение зрачка, ослабление прямой и содружественной реакций зрачка на свет, ограничение приведения (внутренняя прямая мышца), поворота глаза кверху (верхняя прямая и нижняя косая мышцы) и книзу (нижняя прямая мышца). Пораженный глаз отклоняется кнаружи (экзотропия) и вниз (гипотропия).
2. Паралич блокового (IV) нерва вызывает ограничение движений глазного яблока вниз в положении приведения (верхняя косая мышца). Пораженный глаз отклоняется вверх (гипертропия), и 12-часовая точка роговицы поворачивается кнаружи относительно оси зрения (эксциклоторзия). Пациент жалуется на вертикальную и торсионную диплопию.
3. Синдром паралича отводящего (VI) нерва включает слабость отведения глаза кнаружи (латеральная прямая мышца) и отклонение глаза в сторону носа (эзотропия).
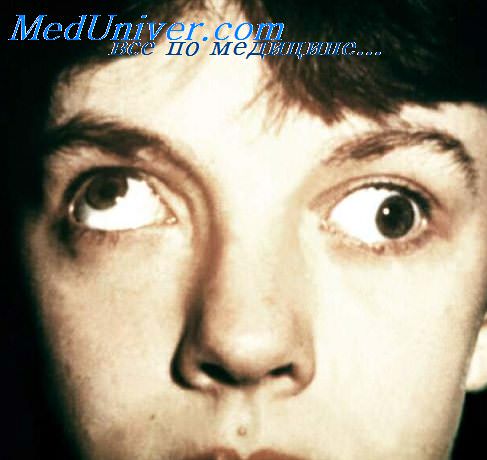
4. Наиболее частой причиной параличей черепных нервов у пожилых пациентов являются микроангиопатии, вызывающие ишемию дистальных участков черепных нервов. Обычно микроангиопатии наблюдаются при системных заболеваниях — сахарном диабете, артериальной гипертензии, атеросклерозе и мигрени. Диплопия наступает внезапно и часто сопровождается ретробульбарной болью. При параличе глазодвигательного нерва размер и реакции зрачка не изменены или изменены незначительно. Самопроизвольное улучшение наступает через несколько недель, а полное восстановление почти всегда происходит в течение 6 месяцев.
5. Внутричерепные аневризмы вызывают параличи глазодвигательного и отводящего нервов. Начало может быть острым или постепенным, часто имеется умеренная или сильная боль. При параличе глазодвигательного нерва зрачок расширен, а зрачковые реакции на свет (прямая и содружественная) ослаблены. Боль может сопровождать паралич черепного нерва, вызванный опухолями (селлярными и параселлярными). Диплопия обычно развивается медленно и постепенно усиливается.
6. Черепно-мозговая травма вызывает внезапную диплопию и является наиболее частой причиной паралича блокового нерва.
7. Аберрантная регенерация после травматических повреждений глазодвигательного нерва приводит к сужению зрачка и (или) подниманию верхнего века при аддукции или взгляде вниз, или аддуккции при взгляде вверх или вниз. Глазодвигательная синкинезия развивается через несколько месяцев после травмы или компрессии аневризмами или опухолями. Происходит поднимание верхнего века или сужение зрачка, или при приведении глазного яблока и взгляде вниз наблюдается и то, и другое. Регенерировавшие аксоны, которые обычно иннервируют медиальную прямую или нижнюю прямую мышцы, достигают леватора верхнего века или сфинктера зрачка. Если аберрантная регенерация выявлена при отсутствии в анамнезе острого паралича глазодвигательного нерва и отмечается ее постепенное нарастание, следует исключить параселлярную опухоль, например, менингиому кавернозного синуса.
8. Воспалительные заболевания — например, саркоидоз или вирусный энцефалит могут вызывать паралич черепного нерва. При этом диплопия и боль быстро поддаются лечению кортикостероидами.
9. Повышение внутричерепного давления вызывает двусторонний отек диска зрительного нерва и односторонний или двусторонний паралич отводящего нерва. Иногда встречается паралич блокового нерва, изредка — глазодвигательного.
10. Воспалительные, инфекционные и опухолевые заболевания мозговых оболочек, а также черепно-мозговая травма могут вызывать повреждение одного или нескольких черепных нервов. Выраженный мастоидит вызывает паралич отводящего нерва, сочетающийся с гомолатеральной лицевой болью и параличом лицевого нерва.
11. Синдром Гийена Барре, синдром Миллера-Фишера (офтальмоплегия, атаксия и арефлексия), могут стать причинами паралича черепного нерва.
12. Транстенториальные грыжи или внутричерепные аневризмы могут сдавливать глазодвигательный нерв, первоначально вызывая расширение зрачка, а затем, по мере прогрессирования — парез НГМ.
13. Врожденные параличи черепных нервов менее выражены, чем приобретенные. У пациентов с врожденным параличом глазодвигательного нерва обычно имеются узкие зрачки с патологическими зрачковыми реакциями. Миоз связан с аберрантной регенерацией. Врожденный паралич отводящего нерва обычно сочетается с другими неврологическими или системными пороками развития, примером чего является синдром Мебиуса (двусторонний паралич отводящего и лицевого нервов). В ретракционном синдроме Дуэйна паралич отводящего нерва сочетается с сужением гомолатеральной глазной щели и втягиванием паретичного глаза в глазницу при его приведении.
Кавернозный синус. Так как нервы из кавернозного синуса далее следуют в смежную верхнюю глазничную щель, синдромы поражения обеих этих структур схожи. Патологические процессы в кавернозном синусе (например, опухоли, аневризмы, каротидно-кавернозное соустье) вызывают поражение одного или нескольких черепных нервов.
1. Гранулематозное воспаление в верхней глазничной щели или в кавернозном синусе, наблюдаемое при синдроме Толоса-Ханта, вызывает поражение нескольких черепных нервов и выраженную боль. Боль и диплопия проходят при системном лечении кортикостероидами. Однако офтальмоплегия, вызванная аневризмами и опухолями, может проявляться теми же симптомами, которые частично уменьшаются при приеме кортикостероидов.
2. В кавернозном синусе проходят глазодвигательный, блоковый, отводящий и тройничный (1 и 2 сенсорные ветви) черепные нервы и симпатические постганглионар-ные волокна, направляющиеся к глазу. Поэтому диплопии могут сопутствовать нарушения чувствительности на лице и синдром Горнера (симпатические волокна проходят вместе с шестым нервом в задней части кавернозного синуса).
3. При параличе глазодвигательного нерва зрачки полностью или частично сохранны, имеют нормальный размер или лишь слегка расширены. Одновременное повреждение постганглионарных симпатических волокон, идущих к дилататору зрачка, предотвращает значительное расширение зрачка. Поражения кавернозного синуса часто вызывают расширение вен сетчатки, затрудняя венозный отток от глаза и глазницы в кавернозный синус.
4. Менингиомы — наиболее распространенные первичные опухоли у взрослых. Опухоли гипофиза могут распространяться в смежный кавернозный синус. Геморрагический инфаркт аденомы гипофиза вызывает интенсивную боль, заторможенность, двусторонние парезы черепных нервов и двустороннюю слепоту (апоплексия гипофиза).
5. Тромбоз кавернозного синуса при бактериальной инфекции, распространяющейся из глазницы (орбитальный целлюлит) в кавернозный синус, вызывает односторонний или двусторонний паралич черепного нерва, интенсивную боль, расширение вен сетчатки и является состоянием, требующим неотложной помощи.
6. Внутрикавернозные аневризмы внутренней сонной артерии вызывают паралич черепного нерва, часто сопровождающийся болью. Риск разрыва при этой локализации аневризмы меньше, чем при других внутричерепных аневризмах, потому что внутрикавернозная аневризма защищена от разрыва стенками кавернозного синуса.
Косоглазие – это офтальмологический синдром, при котором отмечается девиация (отклонение) глазного яблока от центральной оси. Заболевание может иметь постоянную форму, а также проходящую (альтернирующее косоглазие), что зависит от этиологии. Само по себе косоглазие опасности для здоровья человека не несет, зачастую является лишь осложнением другого заболевания, и проявляется как косметический дефект. Но это не значит, что косоглазие не стоит лечить. При выборе методики терапии должны учитываться множество факторов, такие как наследственность, срок, и главное, причины появления патологии. Далее мы подробней расскажем о том, от чего появляется косоглазие.
Этиология врожденной и приобретенной патологии
Во взрослом возрасте, косоглазие может возникать в результате травм глаза, зрелой катаракты, терминальной стадии глаукомы, атрофии зрительного нерва в результате ЧМТ и других болезней ведущих к значительному снижению зрения, вплоть до его потери. В данных случаях механизм развития косоглазия одинаков с врожденными причинами. Про электростимуляцию глаз у детей расскажет эта статья.
Гораздо реже косоглазие развивается при хорошем зрении. Это чаще всего связано с перенесенным инсультом (ОНМК), или травмой глазодвигательных мышц при обширных повреждениях черепа и глазниц.
Основные причины возникновения офтальмологического заболевания
Косоглазие – это синдром одного из офтальмологических или общих заболеваний, но в некоторых случаях может быть и нормальным явлением (косоглазие у новорожденных).
В норме, после полугодовалого возраста, косоглазие проходит самостоятельно, и лечения не требует. Если девиация глазных яблок сохраняется, то в большинстве случаев это говорит о наличии врожденной патологии – ЧАЗН, аномалий рефракции, поражений ЦНС.
Черепно-мозговые травмы являются достаточно редкой причиной косоглазия. Наиболее часто расходящееся косоглазие развивается в результате повреждения ствола головного мозга и четверохолмия, где располагаются центры нервов, которые обеспечивают движение глаза ( III , IV и VI пара ЧМН).
При их повреждении отмечается стойкое отклонение глаза кнаружи, при парезе внутренней прямой мышцы, или внутрь, при парезе наружной прямой мышцы. При этом больной не может повернуть глаз в сторону пораженной мышцы. Про операцию на глазах, по исправлению косоглазия у детей и взрослых читайте тут.
Следует отметить, что при поражении 3, 4 и 6 пары черепно-мозговых нервов ухудшение зрения возникает достаточно редко, и проявляется в нарушении аккомодации (поражение глазодвигательного нерва – 3 пара).
Еще более опасной причиной возникновения у взрослых и детей, является поражение коры височных долей головного мозга, где располагается зрительная лучистоть Грациоле, а также затылочных долей головного мозга, где заканчивается зрительный тракт. Поражение этих участков головного мозга в результате ЧМТ, приводит к необратимой частичной или чаще полной потере зрения на глазу, с противоположной стороны от повреждения.
Если повреждены обе половины затылочных или височных долей полушарий, у 70% пострадавших наблюдается двухсторонняя частичная атрофия зрительного нерва, которая не поддается лечения. В свою очередь атрофия ведет к развитию косоглазия.
Повреждения хиазмы в результате ЧМТ возникает не часто. В основном это возникает в результате внутричерепных гематом. Основной же причиной поражения хиазмы являются опухоли гипофиза.
Также в результате многочисленных болезней, таких как:
- Глаукома в IV стадии.
- Зрелая катаракта, с практически полным отсутствием остротой зрения, если операция не проводится более года.
- Черепно-мозговые травмы, с поражением зрительного тракта на любом его участке.
- Опухоли головного мозга и гипофиза.
- Врожденные аномалии рефракции высокой степени, особенно при отслойке сетчатки.
- Осложнение сахарного диабета – диабетическая ретинопатия.
Данная патология может быть как врожденной (синдром Штиллинга-Тюрка-Доуэна), так и приобретенной. Если первая встречается крайне редко (1 случай на 1,5-2 миллиона населения), то вторая наблюдается у каждого десятого перенесшего инсульт головного мозга.
Офтальмоплегия может быть как полной, при поражении всех ядер иннервирующих 3, 4 и 6 пару черепно-мозговых нервов, так и частичной. При полной форме отмечается полное отсутствие движения глаза, он может находиться в отведенном состоянии к виску или носу. При частичной форме, движение сохранено только в одну сторону, противоположную пораженной мышце.
Врожденные нарушения зрения, такие как миопия или гиперметропия высокой степени, вызывают развитие косоглазия с первых лет жизни, а иногда и с первых дней. Особенно выражено это при одностороннем нарушении (анизометропии), когда один глаз видит хорошо, а второй плохо. Низкое зрение, без длительной коррекции, приводит к развитию амблиопии, которая в свою очередь ведет к появлению косоглазия.
В случае с врожденной дальнозоркостью, своевременная диагностика, правильная коррекция зрения, плеоптическое лечение в 50-60% случаев приводит к устранению косоглазия, а также улучшает зрение. При миопии развивается расходящееся косоглазие, и в отличие от гиперметропии может прогрессировать, даже на фоне консервативного и хирургического лечения. Прогрессирование близорукости очень часто приводит к осложнениям: отслойке сетчатки, развитию стафилом и вторичной макулодистрофии. Эти заболевания ведут к необратимому ухудшению зрения, атрофии зрительного нерва и косоглазию.
В 80% случаев эти помутнения мелкоточечные, и никак не отражаются на повседневной жизни до самой старости.
У остальных детей помутнение волокон хрусталика более существенные, и приводят к ухудшению зрения.
При остроте зрения менее 0,1-0,3, и длительном отсутствии хирургического лечения, врожденная катаракта может привести к амблиопии вследствие анопсии.
При возрастной катаракте, как и при врожденной, длительное отсутствие хорошего зрения может привести к безвозвратной потере зрения, которое не восстанавливается даже после проведенной замены хрусталика на ИОЛ.
В связи с проведенными реформами здравоохранения, и внедрением скрининговых методов обследования, таких как бесконтактная тонометрия и компьютерная периметрия, глаукому стали выявлять на ранних стадиях, еще до появления необратимых осложнений.
Терминальная стадия глаукомы проявляется отсутствием зрения, и при длительном течении заболевания глаз начинает уходить в сторону (в 90% случаев в сторону виска). Лечение косоглазия при этом не требуется, так как это носит чисто косметический дефект, а после проведенного хирургического вмешательства на мышцах глаза, косоглазие развивается снова, так как зрение отсутствует.
ОНМК, или инсульт головного мозга – это очень распространенное заболевание, при котором происходит острая кислородная недостаточность (гипоксия) нервных клеток головного мозга, которому подвержены люди всех возрастов.
У молодых, а также у пожилых людей с декомпенсированным сахарным диабетом или гипертонической болезнью, развивается геморрагический инсульт. При нем возникает разрыв одного или нескольких сосудов головного мозга, кровь пропитывает участки головного мозга, заполняет желудочки мозга и подпаутинное пространство. В 70% случаев это заканчивается летальным исходом.
При своевременно начатой неотложной терапии, как при ишемическом, так и при геморрагическом инсульте, восстановить кровоснабжение в мозге и избежать значительных поражений в большинстве случаев успешно удается. После переведения больного из реанимации в неврологическое отделение, многие жалуются на снижение зрения, а также на появившееся косоглазие, которое характерно для поражения ствола мозга, а также четверохолмия.
Практика показывает, что косоглазие, появившееся в результате ОНМК, исчезает на фоне консервативного лечения назначаемого неврологами, в течение 2-8 месяцев. Для усиления эффекта лекарственных средств, иногда назначается зрительная гимнастика.
Видео
Данное видео подробно расскажет Вам о причинах косоглазия.
Косоглазие (страбизм) встречается у 1—2% людей. Наиболее часто наблюдается так называемое содружественное косоглазие (strabismus concomitans), обусловленное недостаточной остротой зрения одного глаза. При содружественном косоглазии подвижность глазных яблок возможна в полном объеме, однако ввиду недостаточности способности к слиянию зрительных ощущений в коре проекционной зоны зрительного анализатора содружественность движений глазных яблок нарушается и при этом осознается информация, поступающая только от одного глаза с более высокой остротой зрения. Поэтому при содружественном косоглазии нет двоения в глазах (диплопии). При содружественном косоглазии сохраняется возможность подвижности каждого глаза в отдельности в пределах физиологической нормы.
Для невропатолога большее практическое значение имеет паралитическое косоглазие (strabismus paralyticus), обычно возникающее вследствие поражения глазодвигательного аппарата. Паралитическое косоглазие является следствием врожденной или приобретенной недостаточности функций III, IV, VI черепных нервов или поражения иннервируемых им поперечнополосатых мышц глаза (см. главу 11). В таких случаях возможны различные варианты косоглазия, которые в случае поражения III черепного нерва могут сочетаться с признаками нарушения функций внутренних, гладких мышц глаза. Сочетанное поражение всех этих нервов может вызвать паралич (полную неподвижность) глазного яблока.
Паралитическое косоглазие всегда сопровождается диплопией. В случае его развития жалоба на диплопию нередко предшествует появлению признаков косоглазия, выявляемых при обычном неврологическом обследовании больного. В таких случаях иногда возможно наличие скрытого страбизма.
По положению глазных яблок, объему их движений, сочетанности или рассогласованности взора можно судить о том, какие поперечнополосатые мышцы глаз страдают в данном случае. Для уточнения причины страбизма могут применяться различные приемы: I) исследуемый следит обоими глазами за перемещением в разные стороны находящегося перед ним предмета; врач, перемещая предмет, контролирует содружественность движения глазных яблок и выявляет ограничения подвижности одного или обоих глаз; 2) исследуемый фиксирует одним глазом (второй глаз при этом прикрыт) палец врача или находящийся в его руке предмет, который перемещается от исходного среднего положения в разные стороны. Врач фиксирует объем движений исследуемого глазного яблока.
При паралитическом косоглазии подвижность глазного яблока ограничена в направлении действия паретичной или парализованной мышцы глаза, при этом глаз отклоняется в сторону, обратную направлению действия его паретичной или парализованной мышцы, так как происходит смещение глаза в сторону более сильной мышцы, являющейся антагонистом пораженной. Исходное отклонение косящего глаза называют первичным отклонением.
Если больной волевым усилием пытается повернуть глаз в сторону парализованной (паретичной) мышцы, это приводит к повышению тонуса здоровой мышцы-антагониста и мышцы-синергиста другого глаза. В результате при попытке больного посмотреть в сторону паретичной мышцы величина отклонения косящего глаза в противоположную сторону нарастает, а смещение здорового глаза в заданном направлении становится более выраженным. В этом случае отклонение здорового глаза называется вторичным отклонением. В результате при паралитическом косоглазии вторичное отклонение оказывается больше первичного, а при содружественном косоглазии вторичное отклонение глаза равно первичному или меньше его. Кроме того, при паралитическом косоглазии проявляется компенсирующее отклонение головы, тогда как при содружественном косоглазии оно отсутствует.
Уточнение характера страбизма может быть произведено и путем определения характера диплопии. Диплопия обычно сильнее выражена первое время после возникновения страбизма. В последующем она становится для больного менее заметной и приблизительно через 4 года, как правило, существенно уменьшается или даже исчезает. Это можно объяснить устранением из сознания изображения фиксируемого косящим глазом пространства (наступает его амблиопия), больной практически перестает видеть косящим глазом и видит, осознает только информацию, поступающую в корковый конец зрительного анализатора благодаря функции здорового глаза.
Применяя различные методы определения характера косоглазия, удается установить, функция какой мышцы или мышц в данном случае нарушается и, следовательно, с поражением какого черепного нерва это может быть связано. Информация о функции мышц глаза и иннервирующих их VI, IV, III черепных нервов, а также клиническая картина их поражения рассмотрены в главах 10, 11.
Нарушения функций этих нервов могут быть обусловлены различными факторами. Среди них ведущее место занимают черепно-мозговая травма с повреждением глазницы и ее содержимого, а также воспалительные процессы в глазнице, возникающие при них миозиты наружных мышц глаза и невриты. Причиной инфекции нередко оказываются воспалительные процессы в придаточных полостях носа.
Поражение отводящего нерва часто является следствием перелома основания черепа, базального менингита (туберкулезного, сифилитического), в сочетании с тригеминальной болью оно наблюдается при синдроме верхушки пирамиды височной кости (синдром Градениго), а также при альтернирующих синдромах Фовилля и Гаспарини (см. главу 10). Двусторонняя недостаточность функции отводящих нервов — возможный признак внутричерепной гипертензии.
Нарушение функции блокового нерва приводит к парезу или параличу верхней косой мышцы глаза, проявляющемуся лвоением в горизонтальной плоскости, нарастающим при попытке посмотреть вниз и кнаружи.
Глазодвигательный нерв страдает при поражениях среднего мозга: при эпидемическом энцефалите, при острой алкогольной энцефалопатии Гайе—Вер-нике, при аневризме в зоне сосудистого круга большого мозга (чаще при суп-раклиноидной аневризме задней соединительной артерии), при тенториальном вклинении медиобазальных отделов височной доли в щель Биша в случаях объемного патологического очага в средней черепной ямке в тенториальное отверстие, чаще при опухоли височной доли большого полушария.
Кроме того, упомянутые черепные нервы могут быть поражены при деми-елинизирующем процессе типа рассеянного склероза, нарушениях мозгового кровообращения и опухолях в стволе мозга, при миастении, сахарном диабете, ботулизме, дифтерии, спинной сухотке, столбняке, алкогольном полиневрите, гиповитаминозе В,, интоксикации свинцом, фосфором, эрготамином, барбитуратами, углекислым газом и пр. В месте прохождения VI, IV, III черепных нервов по субарахноидальным пространствам они вовлекаются в патологический процесс при менингитах, саркоидозе и карциноматозе мозговых оболочек, при болезни Лайма, нейролейкемии. Быстро нарастающее поражение наружных, а иногда и внутренних мышц глаза, обычно с обеих сторон, приводящее к параличу глазных яблок, может быть проявлением демиелинизирующей полирадикулоневропатии, протекающей по типу синдрома Фишера (описал в 1956 г. американский невролог Fisher СМ.).
Варианты косоглазия при поражениях медиального продольного пучка рассмотрены в главе 11.
Косоглазие (страбизм) встречается у 1—2% людей. Наиболее часто наблюдается так называемое содружественное косоглазие (strabismus concomitans), обусловленное недостаточной остротой зрения одного глаза. При содружественном косоглазии подвижность глазных яблок возможна в полном объеме, однако ввиду недостаточности способности к слиянию зрительных ощущений в коре проекционной зоны зрительного анализатора содружественность движений глазных яблок нарушается и при этом осознается информация, поступающая только от одного глаза с более высокой остротой зрения. Поэтому при содружественном косоглазии нет двоения в глазах (диплопии). При содружественном косоглазии сохраняется возможность подвижности каждого глаза в отдельности в пределах физиологической нормы.
Для невропатолога большее практическое значение имеет паралитическое косоглазие (strabismus paralyticus), обычно возникающее вследствие поражения глазодвигательного аппарата. Паралитическое косоглазие является следствием врожденной или приобретенной недостаточности функций III, IV, VI черепных нервов или поражения иннервируемых им поперечнополосатых мышц глаза (см. главу 11). В таких случаях возможны различные варианты косоглазия, которые в случае поражения III черепного нерва могут сочетаться с признаками нарушения функций внутренних, гладких мышц глаза. Сочетанное поражение всех этих нервов может вызвать паралич (полную неподвижность) глазного яблока.
Паралитическое косоглазие всегда сопровождается диплопией. В случае его развития жалоба на диплопию нередко предшествует появлению признаков косоглазия, выявляемых при обычном неврологическом обследовании больного. В таких случаях иногда возможно наличие скрытого страбизма.
По положению глазных яблок, объему их движений, сочетанности или рассогласованности взора можно судить о том, какие поперечнополосатые мышцы глаз страдают в данном случае. Для уточнения причины страбизма могут применяться различные приемы: I) исследуемый следит обоими глазами за перемещением в разные стороны находящегося перед ним предмета; врач, перемещая предмет, контролирует содружественность движения глазных яблок и выявляет ограничения подвижности одного или обоих глаз; 2) исследуемый фиксирует одним глазом (второй глаз при этом прикрыт) палец врача или находящийся в его руке предмет, который перемещается от исходного среднего положения в разные стороны. Врач фиксирует объем движений исследуемого глазного яблока.
При паралитическом косоглазии подвижность глазного яблока ограничена в направлении действия паретичной или парализованной мышцы глаза, при этом глаз отклоняется в сторону, обратную направлению действия его паретичной или парализованной мышцы, так как происходит смещение глаза в сторону более сильной мышцы, являющейся антагонистом пораженной. Исходное отклонение косящего глаза называют первичным отклонением.
Если больной волевым усилием пытается повернуть глаз в сторону парализованной (паретичной) мышцы, это приводит к повышению тонуса здоровой мышцы-антагониста и мышцы-синергиста другого глаза. В результате при попытке больного посмотреть в сторону паретичной мышцы величина отклонения косящего глаза в противоположную сторону нарастает, а смещение здорового глаза в заданном направлении становится более выраженным. В этом случае отклонение здорового глаза называется вторичным отклонением. В результате при паралитическом косоглазии вторичное отклонение оказывается больше первичного, а при содружественном косоглазии вторичное отклонение глаза равно первичному или меньше его. Кроме того, при паралитическом косоглазии проявляется компенсирующее отклонение головы, тогда как при содружественном косоглазии оно отсутствует.
Уточнение характера страбизма может быть произведено и путем определения характера диплопии. Диплопия обычно сильнее выражена первое время после возникновения страбизма. В последующем она становится для больного менее заметной и приблизительно через 4 года, как правило, существенно уменьшается или даже исчезает. Это можно объяснить устранением из сознания изображения фиксируемого косящим глазом пространства (наступает его амблиопия), больной практически перестает видеть косящим глазом и видит, осознает только информацию, поступающую в корковый конец зрительного анализатора благодаря функции здорового глаза.
Применяя различные методы определения характера косоглазия, удается установить, функция какой мышцы или мышц в данном случае нарушается и, следовательно, с поражением какого черепного нерва это может быть связано. Информация о функции мышц глаза и иннервирующих их VI, IV, III черепных нервов, а также клиническая картина их поражения рассмотрены в главах 10, 11.
Нарушения функций этих нервов могут быть обусловлены различными факторами. Среди них ведущее место занимают черепно-мозговая травма с повреждением глазницы и ее содержимого, а также воспалительные процессы в глазнице, возникающие при них миозиты наружных мышц глаза и невриты. Причиной инфекции нередко оказываются воспалительные процессы в придаточных полостях носа.
Поражение отводящего нерва часто является следствием перелома основания черепа, базального менингита (туберкулезного, сифилитического), в сочетании с тригеминальной болью оно наблюдается при синдроме верхушки пирамиды височной кости (синдром Градениго), а также при альтернирующих синдромах Фовилля и Гаспарини (см. главу 10). Двусторонняя недостаточность функции отводящих нервов — возможный признак внутричерепной гипертензии.
Нарушение функции блокового нерва приводит к парезу или параличу верхней косой мышцы глаза, проявляющемуся лвоением в горизонтальной плоскости, нарастающим при попытке посмотреть вниз и кнаружи.
Глазодвигательный нерв страдает при поражениях среднего мозга: при эпидемическом энцефалите, при острой алкогольной энцефалопатии Гайе—Вер-нике, при аневризме в зоне сосудистого круга большого мозга (чаще при суп-раклиноидной аневризме задней соединительной артерии), при тенториальном вклинении медиобазальных отделов височной доли в щель Биша в случаях объемного патологического очага в средней черепной ямке в тенториальное отверстие, чаще при опухоли височной доли большого полушария.
Кроме того, упомянутые черепные нервы могут быть поражены при деми-елинизирующем процессе типа рассеянного склероза, нарушениях мозгового кровообращения и опухолях в стволе мозга, при миастении, сахарном диабете, ботулизме, дифтерии, спинной сухотке, столбняке, алкогольном полиневрите, гиповитаминозе В,, интоксикации свинцом, фосфором, эрготамином, барбитуратами, углекислым газом и пр. В месте прохождения VI, IV, III черепных нервов по субарахноидальным пространствам они вовлекаются в патологический процесс при менингитах, саркоидозе и карциноматозе мозговых оболочек, при болезни Лайма, нейролейкемии. Быстро нарастающее поражение наружных, а иногда и внутренних мышц глаза, обычно с обеих сторон, приводящее к параличу глазных яблок, может быть проявлением демиелинизирующей полирадикулоневропатии, протекающей по типу синдрома Фишера (описал в 1956 г. американский невролог Fisher СМ.).
Варианты косоглазия при поражениях медиального продольного пучка рассмотрены в главе 11.
Читайте также:


