Косой вход зрительных нервов
Восприятие многообразия форм, цветов и размеров зависит от относительно небольших, сферических глазных яблок. За воспроизведение изображений отвечают различные области глаза. Однако распознавание и интерпретация этих объектов во многом зависит от зрительного нерва.
Что это такое
Зрительный нерв (CN II) расположен в задней части глазного яблока. Хотя он и размещается в глазу, однако, считается частью центральной нервной системы.
Анатомия
Зрительные нервы представляют собой парные цилиндрические структуры, простирающиеся от задней части глазного яблока (примерно 2 мм от медиального положения до заднего полюса) до супраселлярной области в средней черепной ямке. Нерв состоит из примерно 1 миллиона миелинизированных аксонов ганглиозных клеток сетчатки.
Диск (или головка CN II) имеет ширину приблизительно 1,5 мм и связан с физиологической чашечкой, которая соответствует центральному углублению в головке зрительного нерва. Размеры чашки и диска зависят от ориентации, формы и размера хориосклерального канала, который существует на мембране Бруха. Конический хориосклеральный канал имеет тенденцию расширяться в переднезаднем направлении.
Диск CN II уникален тем, что отмечает важный пункт сосудистого, геометрического и тонометрического перехода. На диске зрительные нервы перемещаются в пространство с относительно низким давлением в ретроорбитальной области из зоны гораздо более высокого внутриглазного давления.
Кроме того, происходит изменение кровоснабжения от центральной артерии сетчатки к глазным и задним ресничным артериям. Нервные волокна резко поворачиваются на 90 градусов, проникая в криброзу пластинки. Они не только становятся миелинизированными, но также заключаются в менингеальные слои во внеглазных областях.
Оболочки зрительного нерва похожи на другие ткани мозга. Наиболее толстое наружное покрытие представляет собой твёрдую мозговую оболочку (dura mater), которая дистально сливается с внешними слоями склеры. Внутри твёрдой мозговой оболочки находится субарахноидальное пространство, паутинная оболочка (arachnoidea) и мягкая мозговая оболочка (pia mater), которая плотно прилегает к собственно зрительному нерву.
Кровоснабжение CN II сложное, избыточное и топографическое. Преламинарная или ретинальная часть снабжена короткими задними ресничными и цилиарными сосудистыми артериями. Задние ресничные артерии представляют собой терминальные ветви, создающие область, уязвимую для ишемии.
Ламинарная часть обеспечивается короткими задними цилиарными сосудами через анастомозы с артериальным кругом Цинна-Халлера в склере. Ретроламинарный нерв снабжён пиалом, короткой задней ресничной артерией, центральной сетчаткой и цилиарными сосудами.
Кровоснабжение орбитальной части CN II происходит в основном из офтальмологической артерии и пиальной сети вокруг нерва. Внутриканаликулярная часть зрительного нерва полностью перфузируется глазной артерией. Дренаж как ретинального, так и хориоидального слоёв, по-видимому, происходит в значительной степени через центральную вену сетчатки и её ветви.
Функции зрительного нерва
CN II передаёт визуальную информацию от сетчатки к мозгу, и считается частью центральной нервной системы. Его основная функция заключается в передаче сенсорной информации в мозг для дальнейшей обработки. Эта сенсорная информация состоит из:
- восприятия яркости;
- восприятия красного и зелёного цветов;
- контраста (остроты зрения);
- поля зрения.
Заболевания зрительного нерва
Причиной заболевания зрительного нерва становятся различные факторы и патологические процессы, например:
- отёк диска CN II;
- неврит CN II;
- постбульбарный неврит CN II;
- оптическая невропатия;
- атрофия зрительных нервов.
На основании этих патологических состояний врач может составить план обследования и лечения пациентов с заболеваниями зрительного нерва.
Неврит зрительного нерва — это воспаление по всей его длине, включая диск CN II. На глазном дне при неврите зрительного нерва отмечаются гиперемия зрительного нерва, размывание его границ, расширение артерий и вен, кровоизлияние и очаги некроза на поверхности соска и окружающей сетчатки. Характеризуется ранним нарушением зрительных функций с одновременным развитием офтальмоскопических изменений.
Неврит CN II встречается при острых воспалительных заболеваниях нервной системы – менингит, энцефалит, энцефаломиелит, нейросифилис.
В случае атрофии зрительных нервов при офтальмоскопии отмечается побледнение зрительного диска, сужение кровеносных сосудов с сохранностью (при первичной атрофии) или границ износа (при вторичной атрофии) зрительного нерва.
Сочетание атрофии зрительного нерва в одном глазу с развитием застойного диска зрительного нерва в другом (синдром Фёрстера — Кеннеди) наблюдается при опухолях, туберкулёзе дёсен или поражении лобной доли головного мозга. Атрофия CN II происходит на стороне опухоли.
Ишемическая нейропатия CN II имеет много общего с цереброваскулярным явлением, называемым инсультом. Патология возникает из-за нарушения кровоснабжения зрительного нерва, что может привести к целому спектру расстройств от ишемии до инфаркта с некрозом.
Тяжесть травмы зависит от степени и продолжительности сосудистой обструкции. Более лёгкие версии ишемической нейропатии могут возникать при временном нарушении кровотока в зрительном нерве, известном как временная потеря зрения.
Как и мозг, CN II не восстанавливается после серьёзного повреждения (инфаркта) и зрительные импульсы, ослабленные этой областью, будут навсегда потеряны.
Редкое одностороннее или двустороннее врождённое состояние, вызванное неполным закрытием зародышевой трещины. Первые заметные признаки заболевания обычно появляются на втором году жизни.
Гипоплазия зрительного нерва — это врождённое состояние, характеризующееся недоразвитием CN II и прилегающих структур средней линии мозга. Причины аномалии до сих пор неизвестны.
У пациентов с гипоплазией зрительный нерв либо отсутствует, либо не развился должным образом. Некоторые люди с такой аномалией имеют порок развития (дисплазия) или отсутствие (агенезия) других структур средней линии мозга, которые физически находятся вблизи зрительного нерва.
Гипоплазия CN II связана с множеством уникальных характеристик, которые отличают её от слепоты или нарушения зрения вследствие других причин. Пациенты демонстрируют широкий диапазон зрения — от довольно хорошей остроты до полной слепоты. В некоторых случаях наличествуют быстрые, непроизвольные движения глаз, которые человек не в состоянии контролировать — так называемый нистагм.
В зависимости от патологии, вызвавшей повреждение зрительного нерва, симптомы могут разниться. Однако в большинстве случаев присутствуют следующие расстройства:
- постепенная или внезапная потеря зрения, обычно на один глаз;
- сильная затуманенность зрения, которая может перерасти во временную слепоту;
- боль при движении глазных яблок;
- головная боль;
- потеря цветового зрения;
- мерцающие огни в глазах;
- изменения реакции пациента на яркий свет;
- выпадение какого-либо участка поля зрения.
Методы исследования ДЗН и зрительного нерва
Для оценки функции CN II исследуют несколько параметров:
- цветовое восприятие;
- острота зрения;
- поля зрения.
Помимо этого, с помощью офтальмоскопа проводят визуальный осмотр глазного дна, в том числе оценивают состояние ДЗН (его видимой части).
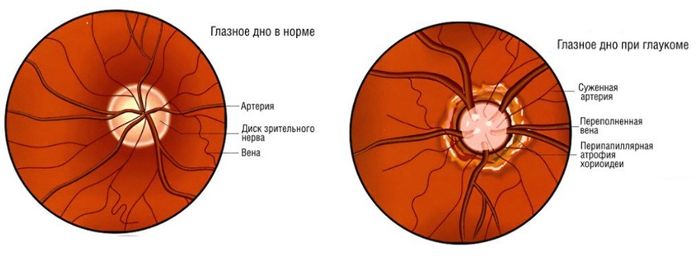
В норме диск зрительного нерва круглой или овальной формы. На фоне глазного дна он выделяется своим бледно-розовым цветом. Расположен ДЗН в плоскости сетчатой оболочки, границы чёткие. Из его середины выходят центральные сосуды сетчатой оболочки.
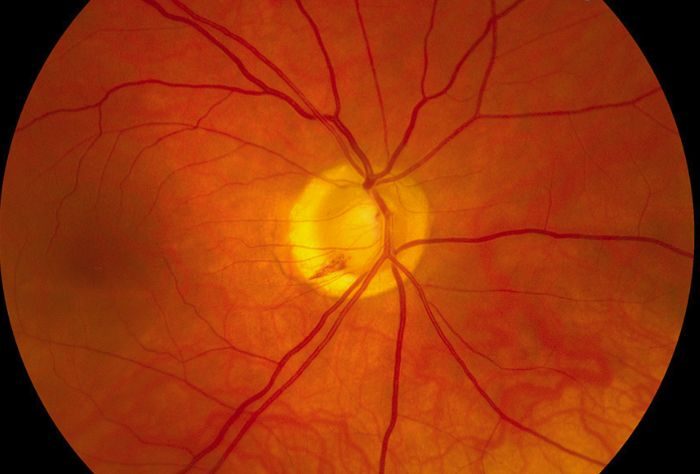
На диске зрительного нерва центральные артерии и вены разделяются на верхнюю и нижнюю ветви, затем разветвляются и распространяются по всей сетчатке. Артерии имеют светло-красный цвет, вены – тёмно-красный. По оси крупных сосудов заметна блестящая белая полоса – сосудистый рефлекс.
У молодых людей световой рефлекс присутствует и по бокам сосудов. Макулярная область темнее, имеет форму горизонтально расположенного овала, вокруг которого у молодых располагается блестящая светлая полоска светового рефлекса.
Цветовое восприятие лучше всего оценивать с помощью диаграмм Исихары. Этот тест показывает, может ли человек воспринимать красный или зелёный цвета. Пациенту предъявляют диаграммы и просят идентифицировать числа, представляющие собой мозаичные изображения различных оттенков красного и зелёного.
Первая диаграмма в наборе — тестовая, проверяет остроту зрения пациента. Если испытуемый не может определить число на первой диаграмме, значит у него проблема с остротой зрения, а не с восприятием цвета.
Тест проводится в хорошо освещённом помещении, где пациент стоит или сидит на расстоянии не менее 6 метров от диаграммы Снеллена (плакат с несколькими строчками букв, которые постепенно уменьшаются сверху вниз).
Если пациент носит дистанционные очки, то следует надеть их перед началом тестирования. Закрыв один глаз, испытуемый читает буквы в каждой строке на графике сверху вниз, до тех пор, пока они больше не сможет их распознавать. Затем процедуру повторяют со вторым глазом.
Каждой строке присвоен номер, представляющий расстояние, на котором человек с нормальным зрением должен быть в состоянии идентифицировать букву такого размера. Например, самую большую букву на графике вверху хорошо видят люди с нормальным зрением от 60 метров.
Оценка теста указывается в виде дроби: расстояние между пациентом и графиком (в данном случае 6 м) помещается в числитель, а число нижней строки, считываемой пациентом, помещается в знаменатель.
Визуальные поля обычно оценивают с использованием метода конфронтации. Пациент сидит на расстоянии около 1 метра перед клиницистом. Результаты исследования полей зрения зависят от целостности поля зрения врача, так как некоторые части теста будут сравнительными.

Существует несколько упражнений, позволяющих оценить особенности полей зрения.
- Одиночные дефекты относятся к двусторонним потерям поля зрения, которые происходят в одном и том же поле зрения. Пациента просят держать оба глаза открытыми, врач делает то же самое. Затем доктор максимально вытягивает руку, шевелит кончиком пальца, а пациента просят указать на него в тот момент, когда тот заметит движение. Этот манёвр выполняется во всех четырёх квадрантах, в позициях 4, 8, 10 и 2 часа. Как врач, так и пациент (при условии, что оба имеют нормальные поля зрения) должны одновременно заметить покачивание пальца.
- Обе руки максимально вытянуты, правый палец указывает на 2 и 4 часа, а левый палец указывает на 10 и 8 часов — это позволяет врачу одновременно проверять поля зрения обоих глаз. Если пациент видит только одну сторону, возможно, у него присутствует сенсорная невнимательность, что может быть следствием цереброваскулярной катастрофы.
- В отличие от предыдущих тестов периферические поля зрения каждого глаза оцениваются индивидуально. Пациент закрывает один глаз и смотрит прямо в глаза исследователю. Экзаменатор закрывает противоположный глаз (то есть, если пациент закрывает свой левый глаз, экзаменатор закрывает правый и наоборот). Каждый квадрант оценивается отдельно с помощью покачивающегося пальца, расположенного в средней точке между пациентом и экзаменатором. Затем объект перемещается по диагонали от периферии к средней точке, пока пациент не сможет его видеть. Эта процедура повторяется и в других секторах и полях зрения пациента.
- Центральные поля зрения обычно оцениваются наряду с восприятием цвета. Для этой цели используется красная шляпная булавка. Пациент и врач закрывают глаза аналогично тесту периферических полей. Красная шляпная булавка удерживается в центре поля зрения для каждого квадранта.
Зрительный нерв и диск зрительного нерва (ДЗН):
Заключение
Существуют различные патологические процессы, которые могут поражать зрительный нерв. Основные проблемы связаны с нарушениями кровообращения, внутриглазным давлением или воспалением. Тем не менее зрительный нерв также восприимчив к аналогичному ряду патологий, поражающих мозг, включая опухоли, такие как глиомы и менингиомы.

Синдром косого вхождения диска зрительного нерва - непрогрессирующая аномалия, обусловленная врожденными изменениями формы склеры в заднем полюсе глазного яблока. Встречается достаточно часто (у 1-3% населения) и расценивается как минимальное проявление колобомы диска. Патология, как правило, двусторонняя.
Причины развития данной аномалии недостаточно изучены. Аномалия диска развивается вторично по отношению к эктазии нижненосовой области склеры в заднем полюсе глазного яблока. Нельзя исключить взаимосвязь патогенеза синдрома косого вхождения ДЗН с развитием ретинальной колобомы.
При синдроме косого вхождения диска зрительного нерва вepxне-наружная часть диска слегка проминирует, а нижне-внутренний сегмент как бы смещен назад (или наоборот), что создает впечатление овальной формы диска зрительного нерва с косо ориентированной длинной осью.
Такая конфигурация диска часто сочетается с другими изменениями на глазном дне:
- инверсией сосудов сетчатки (70 %),
- наличием нижне внутреннего склерального конуса (74 %),
- мозаичностью, истончением или атрофией пигментного эпителия сетчатки и хороидеи в этом квадранте (65-74 %),
- аккумуляцией пигмента в нижненосовой области (9 %),
- задней стафиломой (18 %).
У 30 % пациентов развивается косоглазие. Астигматизм отмечают в 94-97% глаз у пациентов с синдромом косого вхождения диска, миопию - в 66 %. Средняя величина астигматизма при синдроме косого вхождения диска составляет 2,2 дптр. Возможно, сложный миопический астигматизм с положительной осью, ориентированной параллельно эктазии склеры, у пациентов с синдромом косого вхождения диска обусловлен локальной деформацией заднего полюса глазного яблока.
В.Bozkurt и соавт. (2002) обнаружили при синдроме косого вхождения диска астигматизм по типу "галстука-бабочки" у 96 % глаз, неправильный астигматизм - в 4 %. В 78 % глаз астигматизм был роговичным, в 17 % - смешанным роговично-хрусталиковым, в 5 % - хрусталиковым. Авторы сделали вывод, что морфогенетические факторы, обусловливающие формирование эктазии склеры у пациентов с синдромом косого вхождения диска, могут также вызывать нарушения развития роговицы, привода к появлению роговичного астигматизма.
При косом вхождении зрительного нерва диск имеет элипсовидную форму, ось которого располагается под углом около 30 градусов к горизонтали. Этот синдром сопровождается аномалией выхода ретинальных сосудов. В своем крайнем проявлении это situs inversus: темпоральные сосуды, выходя из диска, сначала устремляются в носовую сторону, затем делают изгиб и возвращаются в темпоральные отделы глазного дна.
Почти постоянно на таких глазах встречается серповидная юкстапапиллярная атрофия хориоидеи с четкими границами, расположенная книзу от диска. Часто обнаруживается стафилома в нижне-носовом сегменте глазного дна, ей соответствует зона истончения сетчатки, пигментного эпителия и хориоидеи.
Функциональные проявления косого вхождения диска зрительного нерва достаточно значимы.
- Острота зрения варьирует от 0,05 до 1,0 и не превышает 0,5 у каждого второго пациента. У большинства детей с синдромом косого вхождения диска развивается рефракционная амблиопия из-за отсутствия адекватной оптической коррекции в раннем возрасте. Уровень снижения зрения зависит от продолжительности зрительной депривации.
- Могут отмечаться аномалии рефракции и наиболее часто - миопический астигматизм.
- Периметрия выявляет различные дефекты поля зрения, вероятно, связанные с сокращением числа нервных волокон. Наиболее часто это относительное сужение в верхне-височном квадранте в сочетании с расширением слепого пятна. Иногда встречаются скотомы по типу псевдо-Бьеррума.
- На ангиографии истончение сетчатки и пигментного эпителия в области стафиломы усиливает интенсивность флюоресценции хориокапилляров. Крупные хориоидальные сосуды видны отчетливо и выглядят более разреженными, чем в норме.
- Параметры ЭРГ и ЭОГ у пациентов с синдромом косого вхождения диска обычно не изменены. При регистрации ЗВП на стимуляцию вспышкой показатели амплитуды и латентности основного позитивного компонента Р100, как правило, сохраняются нормальными. В случае развития амблиопии высокой степени амплитуда Р100 может быть снижена. При регистрации ЗВП в ответ на стимуляцию реверсивными паттернами у больных определяют снижение амплитуды Р100 в области высоких пространственных частот, а у пациентов с рефракционной и/или дисбинокулярной амблиопией высокой степени наряду с амплитудными изменениями во всем диапазоне пространственных частот выявляется также удлинение Р100.
Серповидная атрофия хориоидеи может быть принята за миопический конус. Последний обычно располагается с височной стороны диска и имеет склонность увеличиваться в размере по мере прогрессирования миопии.
Синдром косого вхождения диска иногда трудно отличить от гипоплазии зрительного нерва, так как перипапиллярный склеральный конус около расположенного в пределах склеральной эктазии диска напоминает симптом неполного "двойного кольца", встречающийся у пациентов с секторальной гипоплазией зрительного нерва. Диагноз устанавливают на основании офтальмоскопии: при синдроме косого вхождение диска верхне-височная часть диска как бы проминирует по сравнению с нижне-внутренней и нет штопорообразной извитости сосудов. Кроме того, в отличие от гипоплазии зрительного нерва заболевание, как правило, двустороннее и всегда сочетается со сложным миопическим астигматизмом.
Иногда из-за своеобразных периметрических изменений по типу битемпоральной гемианопсии, выявляемых у пациентов с синдромом косого вхождения диска, возникает необходимость дифференциальной диагностики с глаукомой, хиазмальными и ретрогеникулярными поражениями. Правильный диагноз устанавливают, исследуя поле зрения пациентов повторно с использованием дополнительной оптической коррекции сферами.
В сложных случаях для дифференциальной диагностики необходимо применять регистрацию ЗВП, нейрорадиологические исследования, анализ состояния слоя нервных волокон сетчатки при помощи фотографирования в бескрасном свете или оптической когерентной томографии.
Изменения поля зрения имеют стационарный характер. Возможно возникновение миграций ретинального пигмента в области макулы. На границе нижней стафиломы иногда возникает хориоидальная неоваскулярмая мембрана.
Редкой ангиографической находкой является обнаружение на границе стафиломы точек фильтрации, подобных тем, что отмечаются при центральной серозной хориопатии.
Лечение этой аномалии при отсутствии осложнений не проводится. Пациенты должны быть предупреждены о необходимости экстренной консультации в случае появления метаморфопсий. Это делает возможной раннюю диагностику хориоидальной неоваскуляризации и повышает эффективность ее лечения путем фотокоагуляции.
Реабилитация пациентов с синдромом косого вхождения диска подразумевает оптическую коррекцию (очками или контактными линзами) миопического астигматизма уже в возрасте 6-12 мес. У детей с амблиопией целесообразно плеоптическое лечение. При обнаружении асимметрии зрительных функций с помощью регистрации ЗВП у детей раннего возраста или при табличной визометрии у пациентов в возрасте до 10 лет назначают окклюзию лучше видящего глаза.
Синдром косого диска — не наследственная двусторонняя аномалия, при которой верхневисочная часть диска проминирует, а нижненосовая часть смещена назад, в результате чего формируется диск зрительного нерва овальной формы, его длинная ось ориентирована косо; эти изменения сопровождаются situs inversus сосудов сетчатки, врожденным нижненосовым конусом, истончением пигментного эпителия сетчатки (ПЭС) и хориоидеи нижненосового квадранта и битемпоральной гемианопсией. Изменения диска зрительного нерва развиваются вторично вследствие задней эктазии нижненосовой части глазного дна и диска зрительного нерва (ДЗН).
У пациентов может наблюдаться битемпоральная гемианопсия или проминирование диска зрительного нерва, симулирующее застой диска зрительного нерва (ДЗН). Битемпоральная гемианопсия обычно неполная, и ограничена преимущественно верхними квадрантами, причиной ее является рефракционная скотома, возникающая вследствие региональной миопии в нижненосовой зоне сетчатки.
В отличие от поражений хиазмы, при кинетической периметрии граница этих дефектов поля зрения совпадает с вертикальным меридианом. Кроме того, снижение чувствительности в верхневисочном квадранте селективно ограничено средней изоптерой, тогда как чувствительность по большой и малой изоптерам остается совершенно нормальной, вследствие выраженной эктазии глазного дна на средней периферии. При повторной периметрии с линзой -4,0 аномалии полей зрения часто исчезают. В некоторых случаях в зоне эктазии чувствительность сетчатки снижена, и этот дефект не исчезает полностью даже после соответствующей оптической коррекции.
У нескольких пациентов синдром косого диска сопровождался истинной битемпоральной гемианопсией, позже у этих больных были диагностированы супраселлярные опухоли. Эти аномалии могли развиться вследствие нарушения миграции аксонов зрительного нерва под действием опухоли в процессе эмбриогенеза. Поэтому пациентам с синдромом косого диска зрительного нерва, у которых битемпоральная гемианопсия ограничена вертикальным меридианом или при кинетической периметрии не наблюдается дефекта преимущественно по среднепериферической изоптере, показано лучевое исследование. Косой диск без эктазии сетчатки наблюдается у пациентов с транссфеноидальным эцефалоцеле.
Синдром косого диска также был описан при Х-сцепленной врожденной стационарной ночной слепоте. Аномалии на границе стафиломы или между перипапиллярной сетчаткой и измененными краями диска могут стать причиной серозной отслойки макулярной зоны сетчатки.
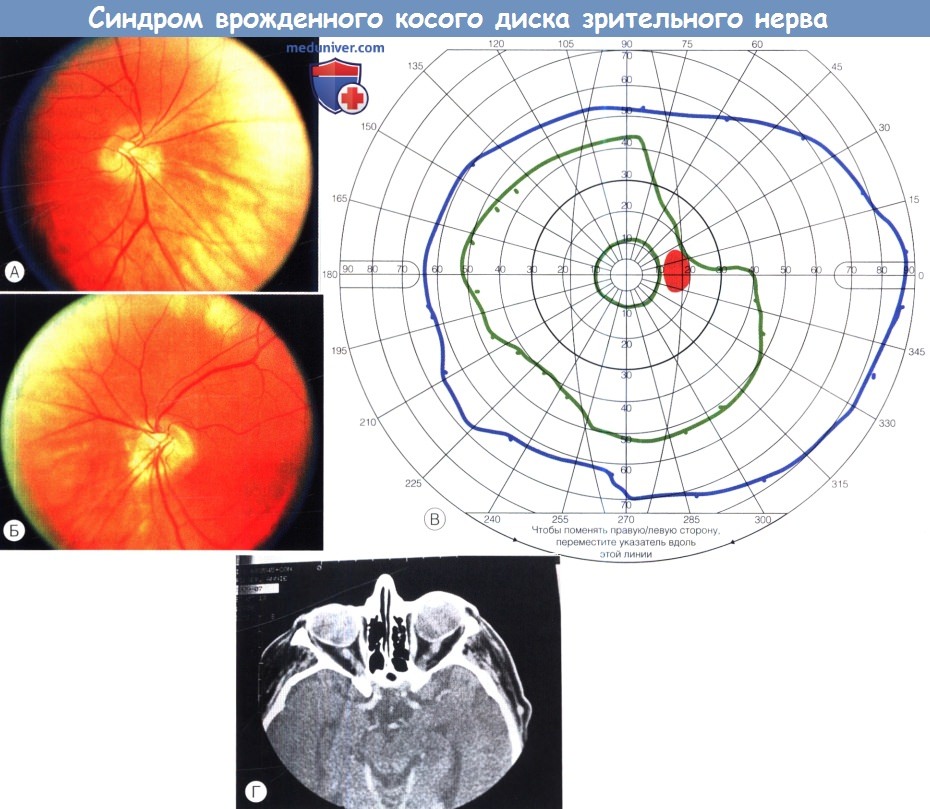
Синдром врожденного косого диска.
(А) Правый диск зрительного нерва.
(Б) Левый диск зрительного нерва.
(В) Поле зрения правого глаза, виден верхневисочный дефект, ограниченный среднепериферической изоптерой, не пересекающий вертикальный меридиан.
(Г) На компьютерной томограмме видно увеличение кривизны заднего отдела склеры с носовой стороны и уплощение задней части склеры с височной стороны.
Очень часто миопия сопровождается изменениями, возникающими на глазном дне, а точнее, в области дисков зрительных нервов. По анатомическим признакам и степени выраженности, принято различать следующие структуры:
- световые околодисковые рефлексы в виде дуги;
- истинные стафиломы;
- миопические конусы.

Даже в случае начальной миопии в области диска зрительного нерва (ДЗН) на сетчатке выявляются световые рефлексы (двойные или одиночные) параллельные его краю. Это говорит о возникновении первичных изменений в стенке глаза, которые становятся обширными у диска зрительного нерва, охватывая даже область заднего глазного полюса. Об этом и пойдет речь далее.
Миопические конусы
Аномалия визуализируется как резко очерченная дуга или серп белого, желто-белого либо желто-розового цвета, с локализацией в области диска зрительного нерва ближе к виску. Обычно по границе между здоровым участком глазного дна и миопическим конусом обнаруживается пигментация. Она имеет разную степень выраженности: отдельные глыбки, сильная пигментация, края конуса, закрытие черным пигментом края конуса. Нечасто такой пигмент есть и вблизи конуса, он располагается небольшими неправильной формы группами.
Конус, имеющий в поперечнике до 1/5-1/4 диаметра диска зрительного нерва (ДЗН), - маленький и определяется как серп. Размер собственно истинного конуса больше 1/3-1/2 ДЗН.
Высокие степени миопии становятся причиной того, что конусы окружают ДЗН специфическим кольцом. Это явление получило название круговых конусов. Иногда круговые конусы ошибочно называют стафиломами, хотя те имеют другую структуру.
Зрительный нерв проходит по каналу, который относительно склеры расположен не перпендикулярно, а в косом направлении. Это обстоятельство делает серпы видимыми. То есть, белым серп видится из-за такого проходящего по косой канала. Цвет его объясняется тем, что склера просвечивает белым сквозь волокна зрительного нерва.
Конусы, по большей части, возникают из-за того, что в проекции зрительного нерва склера растянута, а слой пигментного эпителия подвергся атрофии. При потере склерой тургора пигментный эпителий не подходит к краю ДЗН, что становится причиной просвечивания сосудистой оболочки. Она, в свою очередь, тоже подвергается некоторой атрофии, из-за чего возможно просвечивание склеры. Возникшие таким образом серпы, имеют больший размер и цвет: различные оттенки желтого и розового. Часто в них присутствуют остатки сосудов и пигмент.
Возникновение конусов на остроте зрения обычно никак не отражается. Обычно она не снижена.
Стафиломы
Это выпячивания склеры (истинные), которые отсутствуют при конусах. Такая аномалия характерна лишь для развитых степеней миопии. Офтальмоскопия выявляет их выступающими склеральными частями, отделяющимися дугообразной резкой чертой либо окружностью от ДЗН. В проекции такой дуги, как правило, выявляется перегиб сосудов сетчатки.
При высокой степени прогрессирующей миопии на глазном дне определяются террасовидные изменения – признаки развивающихся постепенно стафилом, которые являются истинными склерэктазиями, а также конусов.
Происхождение конусов: врожденные или приобретенные?
Sclinabell & Herngeiser в 1895 году предложили конусы относить к патологиям развития. Специалисты считали, что недоразвитие у края соска сосудистой оболочки - причина возникновения конуса в височной области. Наследственное несоответствие размеров склерохориоидального канала и соска - причина кругового конуса. Впоследствии некоторые ученые поддержали эту теорию. Однако, наряду с данными исследования под микроскопом, немалую роль играет клинико-статистическая информация.
Аргументированное подтверждение природы возникновения конусов приведено ниже.
Конусы – патология врожденная, так как:
- Конусы выявляются не только при миопической рефракции, но также при эмметропической или гиперметропической.
- Изменения в тканях, типичные для миопических конусов, выявляются и у лиц разных возрастных групп в немиопических глазах.
- В глазах, имеющих одну длину оси, могут выявляться, и малые, и большие конусы.
Конусы – патология приобретенная, так как:
- Конусы выявляются даже в случаях эмметропической и гиперметропической рефракции. Изредка в удлиненных глазах, то есть с изменением их формы.
- Изученные посредством методов гистологии причиняемые конусами изменения, относятся к удлиненным глазам. Новорожденные и дети младшего возраста (в очень незначительном количестве), эти изменения имеют от рождения.
- В разных степенях шаровидная и удлиненная форма глаза возможна при одинаковой длине оси.
Специалистами нашей клиники накоплен большой опыт лечения заболеваний глаз, в том числе осложнений прогрессирующей миопии. К нам можно обратиться на любой стадии и с любой формой патологии. Лучшее оборудование для диагностики и лечения гарантирует нашим пациентам раннее выявление проблемы и адекватное ее лечение с наилучшими результатами.
Совпадение увеличения числа конусов с ростом степени миопии, небольшое количество конусов у новорожденных, детей 3—5 лет, а также младших школьников, увеличение количества конусов у школьников старших классов при росте числа детей с миопией, а также увеличение числа конусов у взрослых с профессиональной миопией, как и информация о длине глазной оси при конусах и без них — все свидетельствует о возможном врожденном характере ограниченного количества небольших конусов. Однако большая их часть — это конусы, возникшие с развитием и прогрессированием миопии до высоких степеней, после завершения роста глазного яблока.
Один из важнейших элементов зрительного аппарата – оптический нерв. Он отличается сложным строением и играет центральную роль при передаче импульсов в головной мозг. Зрительный нерв, как и любой орган, подвержен разнообразным заболеваниям. Даже при незначительных его повреждениях, острота зрения начинает стремительно падать. Без своевременной терапии элемент атрофируется и человек слепнет. Патология носит необратимый характер, поскольку нервные клетки практически не восстанавливаются.
Что такое зрительный нерв?

Это сплетение тончайших нервных волокон, по которым проходят первичные оптические импульсы, прочитанные клетками сетчатой оболочки, и поступают в головной мозг. Их структура отличается от остальных волокон. По внешнему виду напоминает мозговое вещество.
Строение
Анатомия зрительного нерва сложна и занимает большое пространство. Средняя длина элемента составляет от сорока до пятидесяти миллиметров. Основная часть нерва располагается внутри глазницы. Она находится в костном образовании, там же где и сам орган зрения. Со всех сторон волокна окружены парабульбарной клетчаткой (жировой материей).
В оптическом нерве выделяют четыре основных участка:
- внутриглазной;
- канальцевый;
- черепной;
- глазничный.

ДЗН является началом оптического нерва. Диск сформирован отростками клеток сетчатой оболочки. Окончание нерва хиазм. Это своеобразный перекресток, находящийся над гипофизом внутри черепной коробки.
ДЗН не имеет практически никакой защиты. У нерва появляются оболочки только при прохождении через склеру, т. е. на выходе из глазного яблока.
| Кровоснабжение диска осуществляется за счет небольших отростков от цилиарных артерий и носит сегментарный характер. По этой причине при сбое в данном процессе диагностируется резкая и порой безвозвратная потеря оптической функции. |
ДЗН не защищен оболочками, они формируются только во внутриглазной области, на участке выхода из органа зрения в орбиту. Оболочки представлены следующими образованиями материй:
- мягкая мозговая;
- сосудистая (паутинная);
- твердая мозговая.
Все оболочки послойно обволакивают оптический нерв до его выхода из глазницы в черепную коробку. В дальнейшем элемент и хиазму покрывает лишь мягкая оболочка. Внутри черепа они располагаются в специальной цистерне, сформированной сосудами.
Внутриглазная часть черепа оснащена большим количеством сосудов. Однако они отличаются небольшим размером, преимущественно это капилляры. Из-за этого естественное кровоснабжение остается в норме только при условии хорошей гемодинамики всего организма.

Функции
На элемент возложено не слишком много задач, но все они имеют огромное значение в жизнедеятельности человека. Основные функции зрительного нерва:
- Передача сведений от сетчатой оболочке к коре головного мозга с помощью разнообразных промежуточных структур.
- Молниеносное реагирование на сторонние раздражители (громкий шум, яркий свет и т. д.). В результате в организме рефлекторно срабатывает защитная реакция (прыжок, отдергивание руки).
- Обратная отправка импульсов от корковых структур головного мозга к сетчатой оболочке.
Зрительный путь, или схема движения зрительного импульса

Анатомия передачи импульса чрезвычайно сложна. Оптический путь состоит из двух участков:
Нормальная офтальмологическая картина диска зрительного нерва
При проведении медицинского осмотра врач на сетчатой оболочке видит следующее:
- Диск зрительного нерва имеет нежно-розовый цвет. У пациентов преклонного возраста и тех, кто страдает от глаукомы отмечается побледнение элемента.
- При отсутствии отклонений на диске нет никаких вкраплений. С возрастом могут формироваться желтовато-серые друзы (отложения холестериновых солей).
- ДЗН имеет четкий контур. Размытость границ свидетельствует о повышении внутричерепного давления и развитии иных отклонений.
| В норме диск обладает ровной и плоской поверхностью, без каких-либо бугров или ямок. Разнообразные выемки появляются при тяжелой форме близорукости, на поздних стадиях глаукомы и т. д. Отечность диска диагностируется при застойных аномалиях в головном мозге и ретробульбарной клетчатке. |
- У молодых пациентов без отклонений сетчатая оболочка имеет насыщено – красный оттенок и плотно прилегает по всей поверхности к хориоидее.
- В норме вдоль сосудистой сетки отсутствуют полоски белоснежного или желтого цвета.
Симптомы поражения
Повреждения зрительного нерва обычно сопровождаются основными признаками:
- Стремительное и безболезненное снижение остроты глаз.
- Выпадение оптических полей (от небольших участков до существенных скотом).
- Формирование метаморфопсий. Искаженное восприятие объектов, проблемы с различимостью оттенков и размеров.
Болезни и патологические изменения

Все аномалии зрительного нерва делятся на несколько типов в зависимости от причины их появления:
- Сосудистые. К ним относятся передняя и задняя ишемическая нейрооптикопатия.
- Травматические. Отличаются по месту расположения, но чаще всего повреждение нерва происходит в канальцевой и краниальной областях. При переломе костей черепа, особенно лицевой части, нередко появляется травма отростка клиновидной кости, через которую проходит нерв. При сильных кровоизлияниях в мозг порой диагностируется сдавливание участка хиазмы.
- Воспалительные аномалии. К ним относят бульбарный и ретробульбарный неврит, папиллит. Основная симптоматика абсцесса оптического нерва часто идентична с иными признаками повреждения тракта: резкое падение остроты зрения, появление тумана перед глазами. При своевременном лечении ретробульбарного неврита высок шанс полностью восстановить оптическую функцию.
- Не воспалительные патологии. Чаще всего окулисты на практике сталкиваются с отеками разного происхождения и атрофией зрительного нерва.
- Онкологические недуги. Самая распространенная форма – доброкачественные глиомы у малышей. Обычно подобная аномалия проявляется до десяти лет. Злокачественные новообразования – это редкое явление, имеющее метастатическое происхождение.
- Врожденные патологии: увеличенный размер диска, колобома и т. д.

Под термином скрывается воспалительный процесс, возбудителем которого выступают вирусы или микробы. Чаще всего абсцесс распространяется на зрительный нерв из другого органа: околоносовых пазух, головного мозга и т. д. Иногда подобным осложнением сопровождается грипп, перенесенный в тяжелой форме.
Аномалии нервной системы, способные привести к развитию неврита:
- энцефалит;
- воспаление сосудистой оболочки;
- абсцесс головного мозга;
- менингит.
Также спровоцировать неврит могут отиты, кариес, вирусные и бактериальные инфекции. Патологию делят на два типа:
- Папиллярная. Воспаление располагается в районе зрительного диска.
- Ретробульбарная. Абсцесс сосредотачивается на участке между ДЗН и перекрестком оптических трактов.
Основная симптоматика заболевания:
- Снижение остроты зрения, вплоть до слепоты.
- Сужение оптических полей или их частичное выпадение.
- Проблемы с восприятием цветов.
- Возникновение пятен и тумана перед глазами.
- Сильная головная боль.
- При движении органом зрения появляются неприятные ощущения, вызывающие дискомфорт.
| Диагностика включает в себя энцефалограмму, магнитно-резонансную томографию и офтальмоскопию. Если неврит вызван бактериями, то назначают курс антибиотиков. Для блокировки воспалительного процесса прописывают глюкокортикоиды. |
Если одновременно у пациента диагностируют глаукому или высокое внутриглазное давление, то дополнительно назначают мочегонные средства.
Терапия неврита проводится в стационаре. Самостоятельно лечить недуг нельзя ни в коем случае!
Данное заболевание сопровождается постепенным отмиранием клеток нервных волокон. Подобный патологический процесс наблюдается при застойных воспалениях в зрительном нерве. Недуг носит врожденный или приобретённый характер.
Причины развития атрофии:
- энцефалит;
- черепно-мозговая травма;
- отравление организма;
- патологии нервной системы;
- формирование новообразований;
- проблемы с кровоснабжением;
- абсцесс головного мозга.

Атрофия диагностируется при болезнях сетчатой оболочки, авитаминозе, увеитах. Основное проявление недуга – падение остроты зрения и сужение оптических полей. Также пациенты отмечают следующие симптомы:
- неправильное восприятие цветов;
- потеря сумеречного зрения;
- увеличение диаметра зрачка при пониженной реакции на свет;
- невозможность сфокусировать взгляд.
Для постановки диагноза в первую очередь проводят анализ состояния глазного дна. При развитии атрофии диск теряет четкие границы. Меняется его оттенок, ДЗН становится бледным. В некоторых случаях дополнительно назначают МРТ или компьютерную томографию. Это помогает выявить поврежденные участки. В обязательном порядке проводят периметрию, чтобы понять какие области зрительного пути пострадали.
| Терапия направлена на борьбу с причиной, спровоцировавшей развитие недуга. Далее требуется блокировать процесс атрофии. При частичном отмирании клеток лечение направлено на реабилитацию волокон, которые разрушены не до конца. |
Для этого используют следующие методы:
- Медикаментозная терапия. Назначаются средства для расширения сосудов и нормализации кровообращения, витамины.
- Физиотерапия: лазерная и электромагнитная стимуляции.
- Хирургическое лечение: имплантация к диску электродов или вазореконструкция.
Под данным диагнозом скрывается нарушение процесса кровообращения. Заболевание чаще всего диагностируют у мужчин старше шестидесяти лет, страдающих от атеросклероза или гипертонии.
Клиническая картина недуга выглядит следующим образом:
- формирование скотом;
- падение остроты зрения на одном глазу;
- отечность диска.
Терапия направлена на вывод излишек жидкости, для этого назначают диуретики. Также используются кортикостероиды и препараты для расширения сосудов. Важно своевременно начать лечение, чтобы исключить развитие атрофии.

В норме она исчезает на четвертой или пятой неделе беременности. Аномальное развитие может быть вызвано наследственностью или перенесенной инфекцией в процессе вынашивания ребёнка. Поражение обнаруживают при проведении офтальмоскопии. По внешнему виду оно напоминает углубление круглой формы и серебристого цвета, которое по размеру превышает сам диск.
- близорукостью;
- косоглазием;
- миопическим астигматизмом.
| У малышей недуг развивается на фоне синдромов Дауна, Варбурга, эпидермального невуса. При отсутствии терапии сначала происходит отек макулы, затем ее разрыв. В результате наблюдается отслоение сетчатой оболочки. |
При образовании субретинальной неоваскулярной мембраны назначают лазерную коагуляцию. При отслоении макулы проводят операцию. Чаще всего используют витрэктомию и коагуляцию лазером. Врожденная патология требует комплексного лечения, поскольку часто сопровождается рядом иных аномалий глаз.
Уменьшение ДЗН в диаметре может носить односторонний или двусторонний характер. Сужение размера происходит в диапазоне от тридцати до пятидесяти процентов. При этом острота зрения варьируется от одной диоптрий до полной потери световосприятия. Может наблюдаться выпадение оптических полей, проблемы с боковым или центральным обзором.
Заболевание не прогрессирует. Самая тяжелая форма недуга – аплазия (отсутствие волокон зрительного нерва). Аномалия редко протекает обособленно, чаще всего ее сопровождает ряд дополнительных патологий глаз. Основные причины развития:
- интоксикация хинином в процессе вынашивания ребенка;
- прием определенной группы медикаментов (например, стероидов);
- хронические патологии, связанные с нарушением метаболизма (сахарный диабет);
- злоупотребление матери спиртными напитками и запрещенными препаратами;
- игнорирование мер профилактики патологий развития плода в первом триместре беременности.

- падение остроты зрения до одной диоптрии и ниже;
- косоглазие;
- проблемы с восприятием цветом;
- потеря сумеречного зрения;
- выпадение оптических полей;
- аниридия.
При проведении офтальмоскопии видно, что диск уменьшен и имеет иной оттенок (серый вместо розового), а сосуды извилисты. Для постановки правильного диагноза назначают магнитно-резонансную томографию и КТ. Иногда требуются дополнительные процедуры и дифференциальная диагностика.
Терапия имеет смысл только в младенчестве. Используют следующие методики:
- лазерная плеопластика;
- окклюзия здорового глаза;
- устранение воздействия депривации на несформированный до конца зрительный аппарат. Важно не допустить развития амблиопии;
- ранняя коррекция контактной аметропии.
Методы исследования

При нейроофтальмологических патологиях диагностика включает в себя как общие процедуры, так и специализированные.
В первую категорию входят:
- Визометрия. Проверка остроты зрения с помощью офтальмологических таблиц.
- Периметрия. Анализ оптических полей, позволяет доктору обнаружить очаг поражения.
- Офтальмоскопия. При повреждении начального участка нерва появляется бледность и отечность диска, формирование на нем выемок.
К специализированным методам обследования относят:
- Магнитно-резонансная томография. Оптимальный вариант диагностики при травмах, воспалительных патологиях и при появлении новообразований.
- Флуоресцентная ангиография сосудов. Широко используется во многих странах. Процедура позволяет рассмотреть в какой области прекращено кровообращение, установить расположение тромба и дать прогнозы на восстановление оптической функции.
- Хайдельбергская ретинальная томография. Диагностика, которая в мельчайших деталях отражает изменения в диске зрительного нерва. Методика дает полноценную картину состояния пациента при глаукоме, сахарном диабете.
- Ультразвуковое обследование орбиты. Назначается при травмах внутриглазного и глазничного участков.
Лечение

Поскольку к повреждению оптического нерва приводят многие факторы, терапия назначается только после постановки окончательного диагноза. В большинстве случаев борьба с недугом ведется в стационаре.
Ишемическая нейропатия – очень опасная патология, требующая экстренной помощи. Терапию необходимо начать в первые двадцать четыре часа от начала приступа. При затягивании с лечением повышается риск сильного и безвозвратного падения остроты зрения. Лечение недуга включает прием кортикостероидов, мочегонных препаратов, ангиопротекторов.
Травматические аномалии оптического нерва могут привести к серьезным проблемам со зрением. В первую очередь требуется устранить давление на хиазму. Для этого применяют форсированный диурез, проводят трепанацию черепной коробки. Прогнозы при таких повреждениях неоднозначны. Порой зрение удается сохранить полностью, а иногда пациент слепнет.
| Ретробульбарный и бульбарный невриты в большинстве случаев сигнализируют о развитии рассеянного склероза. Вторая наиболее распространенная причина появления патологий – инфекции (грипп, краснуха, корь). Терапия направлена на устранение отечности и воспаления нерва. Используются кортикостероиды, антибактериальные и противовирусные средства. |
Доброкачественные опухоли в 90% случаев диагностируют у детей. Глиома располагается внутри зрительного канала и склонна к разрастанию. Терапии недуг не поддается, и малыш может ослепнуть.
Основная симптоматика патологии:
- На поврежденной стороне очень быстро падает острота зрения, вплоть до полной его потери.
- Развивается экзофтальм. Пучеглазие затрагивает то око, нерв которого затронут новообразованием.
Чаще всего глиома повреждает именно волокна оптического нерва, в редких случаях оптико-хиазмальный участок. Опухоль на последнем трудно поддается диагностике на ранней стадии и может привести к распространению на второй глаз.
Заключение
При обнаружении проблем со зрением у себя или родных, особенно младенческого и старческого возраста, в кратчайшие сроки обратитесь к окулисту. Только доктор сможет поставить правильный диагноз и подобрать оптимальный курс терапии. Затягивание с визитом в клинику, особенно при повреждениях зрительного нерва, грозит слепотой. Вылечить подобную патологию уже невозможно.
Из видеоролика вы получите дополнительные сведения о строении зрительного нерва.
Читайте также:



