Кто лечился от миелита

Спинной мозг и его оболочки – это одна из важнейших структур человеческого организма, так как без ее нормальной работы человек не сможет полноценно наслаждаться своей жизнью и все стандартные для большинства людей дела становятся практически невозможными и недоступными. Иногда в его работе возникают расстройства и нарушения, например, миелит – от этого никто не застрахован. Человеку, который ответственно и бережно относится к собственному здоровью, стоит ознакомиться с основными заболеваниями спинного мозга, способами их лечения и профилактики.
Что такое миелит и какими бывают причины его возникновения?
Миелит – это патологическое состояние, при котором наблюдается воспаление спинного мозга. Оно поражает все его оболочки и структуры. Достоверные причины возникновения заболевания точно не известны. Примерно у половины больных данное расстройство возникает при условии предварительного перенесения несложных вирусных инфекций.
Острый поперечный миелит может развиться у людей, которые болеют рассеянным типом склероза или бактериальной инфекцией. В группу риска относятся те личности, которые имеют стойкую зависимость от внутривенного приема серьезных наркотических веществ (героина и амфетамина). В таком случае миелит возникает в качестве аллергической реакции на наркотические препараты.
Основные виды миелита
У людей, которые подвержены к возникновению заболеваний спинного мозга, миелит бывает нескольких видов:
- Вирусный миелит возникает в большинстве случаев развития воспалительных процессов в отделах спинного мозга. Расстройство чаще всего провоцируют такие вирусы, как грипп, бешенство, Коксаки и многие другие;
- Инфекционный миелит является спутником развития гнойного менингита, возбудителем которого является специфическая инфекция. Данный тип заболевания проявляется у людей, которые болеют сифилисом, бруцеллезом, корью или брюшным тифом. Оболочки спинного мозга могут поражаться при травматизации какого-либо отдела позвоночника или же с общим потоком крови от зараженных органов к спинному мозгу;
- Травматический миелит появляется в случае перенесения открытых или же закрытых травм области спины или шеи, а также вспомогательного воздействия бактериальной инфекции на оболочки мозга;
- Токсический тип болезни может развиться под активным воздействием тяжелых химических веществ на человеческий организм (ртуть, свинец и многие другие);
![]()
Миелит спинного мозга возникает в качестве аллергической реакции на предварительную вакцинацию;- Острый поперечный миелит проявляется, когда при медикаментозном лечении не удалось вовремя отыскать основную причину его возникновения. Такую ситуацию может существенно усугубить непредвиденный сбой в работе иммунной системы человека, при которой нарушаются все оболочки спинного мозга.
Симптомы развития миелита
Залогом быстрого выздоровления от миелита является своевременная диагностика, в процессе которой анализируются симптомы и проявления:
- Острый миелит сопровождается наличием неприятных болевых ощущений в области спины или шеи;
- Частичное онемение различных отделов позвоночника и нижних конечностей;
- Чувство слабости в мышцах и теле, общее недомогание, потеря аппетита;
- Симптомы общего паралича;
- Частичная потеря чувствительности разных отделов организма;
- Непроизвольное мочеиспускание;
- Расстройства в работе желудочно-кишечного тракта;
- Значительное повышение температуры тела.
Каждый вид и стадия заболевания может иметь свои характерные симптомы. В случае наличия острого очагового миелита, который проникает во все оболочки мозгового вещества, больные наблюдают ярко выраженные болевые ощущения грудного отдела спины, а также онемение конечностей и расстройства в работе органов малого таза.
Распространенная форма миелита (или рассеянный миелит) сопровождается болевыми ощущениями по всему телу, нарушением кровообращения и спазмами органов таза. Хроническая стадия недуга проявляется в качестве инфицирования органов малого таза и последующего заражения крови больного.
Лучевой тип болезни возникает на фоне приобретенного радиационного облучения и может проявляться в течение периода длительностью от шести месяцев до нескольких лет. Основные симптомы полностью зависят от расположения места на теле человека, которое было сильнее подвержено воздействию источника радиации. Здесь в основном наблюдается слабость, онемение и неприятные болевые ощущения.
Прогнозы и стандартное течение недуга

В медицинской практике существует несколько типов сценариев, как будет развиваться и излечиваться миелит при определенных обстоятельствах:
- Благоприятный прогноз, обязательным для которого является своевременное лечение. Такое течение характеризуется предотвращением или истечением периода обострения миелита, состояние больного постепенно стабилизируется и улучшается его самочувствие.
- В случае острого поперечного миелита, заболевание может полностью сохранять и активировать проявления на протяжении всей последующей жизни человека. Происходит без существенного ухудшения самочувствия, оболочки спинного мозга полностью восстанавливают свою структуру.
- Неблагоприятный исход наблюдается, если не проводилось правильно и своевременное лечение. В таком случае постепенно поражаются все оболочки спинного мозга вплоть до грудного и шейного отдела позвоночника, инфекция может перейти в головной мозг.
Особенности лечения миелита спинного мозга
Грамотное лечение – это залог полноценного выздоровления и улучшения состояния больного человека, иногда сохранение его жизни. Согласно стандартным международным медицинским протоколам и документам, лечение миелита обязательно включает в себя такие этапы:
- Срочное помещение больного в стены медицинского учреждения, где обычно проводится предварительная диагностика, сбор жалоб и симптомов, а также сдача основных клинических анализов.
- Прием антибиотиков назначается, если оболочки и спинномозговая жидкость не являются зараженными бактериями. Такой метод позволяет предотвратить и исключить последующее инфицирование спинного мозга.
- При наличии симптомов, связанных с нарушением работы органов малого таза, больному показано частое опорожнение организма и прием мочегонных препаратов.
- Вирусный и аллергический миелит требует приема гормональных препаратов в больших дозах, назначенный на достаточно длительный срок.
- Постоянный и правильный уход за внешними кожными покровами для предотвращения возникновения пролежней и нагноений.
- Если у больного наблюдаются сильные и нетерпимые болевые ощущения, ему можно вводить в организм сильнодействующие обезболивающие препараты наркотического или не наркотического происхождения.
- При наличии значительного повышения температуры тела, больному назначаются жаропонижающие препараты и лекарственные средства, которые укрепляют иммунную систему.
Важную роль в выздоровлении играет финальный восстановительный этап. В это время важно в достаточном количестве принимать витамины, минеральные комплексы, а также участвовать в проведении реабилитационных мероприятий, частью которых могут быть:
- Занятия лечебной физкультурой;
- Посещение сеансов массажа;
- Проведение физиотерапевтических процедур.
Профилактические меры
С целью гарантированного предотвращения повторного возникновения миелита, нужно регулярно проводить всевозможные профилактические мероприятия, обязательными элементами которых являются:
- Поддержание нормального рациона питания и соблюдение строгого режима дня;
- Регулярные занятия спортом и умеренные физические нагрузки;
- Избегание всевозможных травм и поражений спины и шеи;
- Своевременное лечение любых воспалительных процессов и устранение очагов инфекции в организме.
Таким образом, миелит – это серьезное заболевание, которое поражает все оболочки спинного мозга в различных его отделах (вплоть до грудного и шейного), а также требует высококвалифицированного диагностирования и своевременного лечения.
Тарасевич В. Н. 63 года, инвалид 1-ой группы с 07. 2016 года.
06 апреля 2015 года в МГКОД проведено КТ брюшной полости с в/в усилением. Установлено кистозное образование левой почки, вероятно опухоль, тип 3 по Босняк.
С 13.05.2015 г. По 25.05.2015 г. было проведено стационарное лечение в МГКОД. Операция была проведена успешно 15 мая 2015 г. Было установлено, что опухоль была на первой стадии, метастаз не обнаружены. Химиотерапию не проводили. Выписали 25.05.2015 г. Ноги продолжали болеть, ходил с тростью.
С 23.06.2015 г. По 16.07.2015 г. находился на стационарном лечении в Республиканском научно-практическом центре (РНПЦ) неврологии и нейрохирургии эпикриз № 2318/392. Выписан с ДАГНОЗом – подострый миелит на грудном уровне с наличием нижнего спастического умеренного проксимального парапареза, НФТО.
- 24 июня 2015 г. в РНПЦ проведено исследование МРТ грудного отдела позвоночника, МР – миелография, МРТ грудного отдела позвоночника. Протокол № 3614. ЗАКЛЮЧЕНИЕ – МР – признаки воспалительного процесса в грудном отделе спинного мозга.
С 06.08.2015 г. По 27.08.2015 г. находился на лечении в 5 ГКБ в 4 неврологическом отделении эпикриз № 16173/337, выписан с диагнозом – подострый миелит на грудном уровне с наличием нижнего спастического, умеренного проксимального парапареза, НФТО по типу императивных позывов к мочеиспусканию. Решить вопрос через ВКК поликлиники о направлении на МРЭК в связи с наличием признаков инвалидности.
31 октября 2015 г. в РНПЦ проведено исследование МРТ грудного отдела позвоночника, МР – миелография, МРТ грудного отдела позвоночника. Протокол № 5339. ЗАКЛЮЧЕНИЕ – МР – картина без отрицательной динамики по сравнению с МР-данными за 24.06.2015 г. Рек. МР с контрастным усилением для уточнения диагноза. Дегенеративно-дистрофические изменения в грудном отделе позвоночника.
С 22.12.2015 г. По 13.01.2016 г. находился на стационарном лечении во 2-ом неврологическом отделении 9 –ой ГКБ эпикриз № 32395/1945. ДИАГНОЗ – Подострый миелит на грудном уровне с умеренным нижним спастическим парапарезом, НФТО. Объемное образование спинного мозга.
- 30 декабря 2015 г. проведено исследование МРТ отдела позвоночника и спинного мозга, МР – миелография. Протокол № 6452
- 22 января 2016 г. проведено исследование МРТ протокол № 947679/2. ЗАКЛЮЧЕНИЕ – МР-картина в пользе проявлений миелита на уровне грудного отдела позвоночника. Объемное образование спинного мозга на имеющихся сканах не визуализируется.
С 18.02.2016 г. По 25.03.2016 г. находился на стационарном лечении в 4-ом неврологическом отделении 5 –ой ГКБ эпикриз № 3146/87 Выписан 25.03.2016 г. С ДИАГНОЗОМ – Хр. Многоочаговый, сливной миелит на грудном уровне (ТН1-ТН9 сегментов) с нижним спастическим парапарезом (умеренным справа, легким слева). Нарушение функций тазовых органов по центральному типу (задержка мочи и стула), восстановительный период.
С 05.06.217 по 19.06.2017 г. Находился в неврологическом отделении № 2 УЗ ГК БСМП. ДИАГНОЗ – Энцефалопатия сложного генеза (атеросклеротическая, гипертензивная) 1-2 ст. Декомпенсация, соматогенно обусловленная (гипертензивный криз). Микроочаговая симптоматика, Последствия перенесенного подострого миелита гудного уровня (2015) с нижним спастическим гемипарезом (глубоким) и НФТО.
МРТ ГОП от 08.06.2017 - МР - картина диффузных изменений на уровне Тh1-Тh9 грудного отдела спинного мозга по типу явлений миелита; без существенной динамики МРТ в сравнении с данными предыдущих исследований 24.06.15 и 31.10.15 г. Г. Сколиоз. Дегенерптивно-дистрофические изменения грудного отдела позвоночника (остеохондроз, спондилез, спондилоартроз); парамедианная направленная вправо, грыжа м/п диска Тh7-8. Мелкие гемангиомы тел вышеуказанных позвонков.
Мышечный тонус в ногах очень высокий, повышен по пирамидному типу.
Поверхностная чувствительность: анестезия по всем видам чувствительности с уровня Т5-6,
1. Габагамма 300 – 1 т 2 р/д
2. Клопидогрел 75 – 1 т. 1 р/д вечером
2. Сирдалуд 4 – 1 т 3 р/д
4. Ипигрикс (Нейромидин) 20 – 1 табл. 3 р. /д.
5. Толперизон 150 - 1 табл. 2 р/д
6. Омепразол 20 – 1 т 1 р/д вечером
7. Нейромед форте - 1 табл. 3 р. /д.
Когда начинали лечить (в июне 2015 г.) мог ходить с тростью. Далее после всех лечений мог ходить только с помощью ходунков (пластмассовых) или коляски, ноги болят. Стоять без опоры не мог совсем. Левая нога лучше сгибалась в колене, чем правая. Стоя, левую ногу мог согнуть в колене и поднять вверх, а правую нет. При ходьбе правую ногу подтягивал к левой, а левую поднимал на пальцах
Это было до того пока в марте 2016 г. Когда шел, колени подогнулись и я упал, это было в квартире, после этого перестал, ходит вообще. Сидеть могу, но не долго, т. К. Начинает увеличиваться боль в области поясницы. На ступнях ног, возле пальцев, мышцы напряжены (натянуты), ниже колен мышцы тоже напряжены (натянуты), у меня такое ощущение. В пальцах ног ощущение такое, как будто они замерзли, а теперь отходят. Опоясывающая боль в области пояснице существует. С правой стороны, со стороны спины есть боль в области талии (печени). Чувствительность на боль в ногах отсутствует начиная немного выше талии и вниз до ступней, а в верх все работает. Руки работают хорошо.
Нарушение функций тазовых органов по центральному типу (задержка мочи и стула) Стоит цистостома.
Миелит – общее название для любых воспалительных процессов спинного мозга. Симптомы напрямую зависят от уровня и степени поражения; чаще всего это боль (ее иррадиация), параличи, расстройство тазовых функций, нарушение чувствительности и прочие. Диагностика миелита включает в себя неврологическое обследование и оценку параметров спинномозговой жидкости, взятой на анализ путем люмбальной пункции. Также могут назначаться КТ или МРТ спинного мозга, миелография. Лечение включает в себя назначение антибиотиков, противовоспалительных средств, анальгетиков, миорелаксантов, а также ЛФК, массажа и физиотерапевтических процедур.
- Причины миелита
- Патогенез
- Симптомы миелита
- Диагностика
- Лечение миелита
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Миелит – это общее название всех воспалений спинного мозга, которые могут затрагивать как серое, так и белое вещество. То есть, миелитом называется любой спинальный воспалительный процесс. В зависимости от формы и распространенности воспаления выраженность симптомов может значительно различаться, но заболевание все равно остается достаточно тяжелым. Миелит дает высокий процент осложнений и трудно лечится. Это заболевание сложно назвать широко распространенным, оно встречается не более чем в 5 случаях на 1 млн. человек.
Выделить какие-либо особенности в структуре заболеваемости миелитом нельзя, пол или возраст практически не влияют на риск развития болезни. Некоторые исследователи приводят доказательства того, что чаще всего миелитом заболевают люди в возрасте от 10 до 20 лет и лица пожилого возраста.
Причины миелита
Иногда точно установить причину развития миелита не представляется возможным, но в большинстве случаев, основные "пусковые факторы" все-таки известны. Единственная используемая в клинической неврологии классификация миелита основана именно на этиологии, то есть причине возникновения. Согласно этой классификации, выделяют три варианта заболевания: инфекционный, травматический и интоксикационный.
Инфекционный миелит. Составляет почти половину всех случаев. Этот вид, в свою очередь, разделяется на две группы: первичный (в случае, если инфекция изначально проникла только в спинной мозг) и вторичный (если воспаление возникло после проникновения в спинной мозг инфекции из других очагов). Причинами инфекционного миелита чаще всего оказываются: вирус простого герпеса I и II типа, цитомегаловирусная инфекция, микоплазмы, сифилис, ВИЧ, энтеровирусные инфекции. Несколько реже этиологическим фактором может быть менингококковая инфекция и бореллии. Вторичный инфекционный миелит возникает преимущественно при остеомиелите позвоночника и при заносе инфекции с кровью.
Травматический, интоксикационный и другие виды миелита. Интоксикационный миелит возникает под воздействием ядов, тропных к клеткам спинного мозга. Такое воспаление может возникать как при остром отравлении (к примеру, рядом лекарственных средств и психотропных препаратов), так и при хроническом действии отравляющего вещества (чаще всего это касается вредного производства).
Миелит, возникший вследствие травмы позвоночника, имеет два компонента. Во-первых, непосредственное механическое воздействие на спинной мозг неизбежно приводит к нарушению его функций. Во-вторых, при травмировании микроорганизмы могут попасть в спинной мозг через рану. Помимо этого, спинальное воспаление может быть вызвано некоторыми системными заболеваниями. Чаще всего можно встретить миелит на фоне рассеянного склероза (в этом случае миелит правомерно будет назвать симптомом основной болезни), ряда аутоиммунных заболеваний и васкулита. Также миелит часто развивается как компонент паранеопластического синдрома, возникающего на ранних стадиях роста злокачественной опухоли.
Патогенез
Провоцирующий фактор – будь то инфекция или травма – вызывает отек спинного мозга. Это можно считать отправной точкой, с которой начинается весь патологический процесс. Отек нарушает кровообращение в тканях, возникают сосудистые тромбы. Это, в свою очередь, увеличивает отек. Механизм развития миелита идет по так называемому "порочному кругу", столь характерному для множества неврологических болезней. Расстройство кровообращения (или даже прекращение его в определенных участках) в конце концов становится причиной размягчения и некроза тканей спинного мозга.
Симптомы миелита
Клиническая картина миелита целиком и полностью зависит от места локализации воспаления. Уровень поражения определяют сегментами или отделами спинного мозга (в каждом из которых несколько сегментов). К примеру, миелит может быть грудным, верхнешейным, поясничным и т. д. Как правило, миелит охватывает сегмент спинного мозга по всему поперечнику, нарушая работу всех проводниковых систем. Это значит, что нарушаются обе сферы: и двигательная, и чувствительная.
Описывать симптомы миелита стоит с учетом времени их появления. От момента начала болезни до разгара клинические проявления заболевания заметно меняются. Первые признаки инфекционного миелита совершенно неспецифичны и мало чем отличаются от прочих инфекционных заболеваний. Острое начало, резкое повышение температуры тела до 38-39˚С, озноб, слабость – все "стандартные" признаки любого воспалительного процесса. Далее заболевание начинает приобретать характерные для него черты. Первым неврологическим симптомом обычно становится боль в спине. Она может быть очень интенсивной (это индивидуально). Болевые ощущения при миелите не локализуются в одной области: боль распространяется и на соседние участки тела. Ее иррадиация (собственно, распространение болевых ощущений) – признак поражения корешков спинного мозга (радикулита). Боль может "отдавать" в спину, область промежности, бедра и т. д. Все зависит от уровня поражения. Симптомы со временем становятся более выраженными, причем в некоторых случаях такая "эволюция симптомов" может происходить за несколько часов или дней.
Как уже говорилось, клиника миелита разнится в зависимости от уровня воспаления. Миелит верхних сегментов шейного отдела спинного мозга характеризуется спастическим тетрапарезом. Он наиболее опасен: всегда есть вероятность повреждения диафрагмального нерва. Это, в свою очередь, грозит остановкой дыхания. Распространение воспаления с верхнешейных сегментов вверх на структуры продолговатого мозга может привести к бульбарным расстройствам. Миелит на уровне шейного утолщения проявляется сочетанием вялого пареза рук со спастическим парезом ног. Нижние сегменты шейного отдела поражаются чаще, чем верхние, и их воспаление не так опасно. В ряде случаев оно грозит стойкими двигательными нарушениями (опасности для жизни миелит этой локализации, как правило, не несет).
Грудной отдел спинного мозга страдает, пожалуй, чаще всего. Поражение этой области вызывает развитие спастического паралича ног. Последний представляет собой паралич-напряжение. Мышцы при этом приобретают излишний тонус, могут появляться судороги. Ответ на проверку коленных и ахилловых рефлексов при грудном миелите всегда слишком активный. Стоит помнить, что при быстро развившемся поперечном миелите сначала может наблюдаться пониженный тонус мышц, затем, через некоторое время, расстройства приобретают характер спастического паралича.
Пояснично-крестцовый отдел спинного мозга также часто поражается миелитом. Симптоматика миелита этой локализации включает периферический парез в ногах и расстройство тазовых функций по типу недержания мочи и кала. Параллельно с этим мышцы, которые иннервируются пораженными нервами, лишенные нормальной регуляции и питания, постепенно атрофируются.
Нарушения чувствительности наблюдаются при любом варианте миелита. Единственное незыблемое правило: подобного рода расстройства всегда возникают ниже места поражения. Сенситивные нарушения заключаются в снижении или полном отсутствии болевой чувствительности, пониженной реакции на прикосновение, холод и т. д. Могут возникать парестезии – "несуществующие ощущения", например, "мурашки", холод или ощущение ветра.
Диагностика
Нетравматичных методов диагностики миелита (разумеется, если нужно установить точную причину, а не предварительный диагноз) нет. Наиболее полную информацию дает люмбальная пункция. При остром процессе назначают КТ или МРТ позвоночника и миелографию.
Как правило, данных анамнеза, знания симптомов и результатов анализа спинномозговой жидкости бывает вполне достаточно для безошибочной постановки диагноза. Ликворная пункция также дает возможность провести дифференциальную диагностику, то есть уточнить диагноз, сравнив полученные данные с признаками похожих по клинике заболеваний. Миелит нужно дифференцировать с синдромом Гийена-Барре, гематомиелией, эпидуритом, опухолями и острым нарушением кровообращения спинного мозга.
Лечение миелита
При выборе лечения невролог должен опираться на информацию о возможной причине возникновения заболевания и особенностях развития миелита у данного больного. Во всех случаях при миелите назначаются антибиотики широкого спектра действия (обычно принимать антибиотики нужно большими дозами), противовоспалительные средства (почти всегда – глюкокортикоиды), анальгетики, жаропонижающие препараты. По необходимости (отталкиваясь от состояния больного) могут назначаться миорелаксанты и уросептики. При задержке мочи применяют антихолинэстеразные препараты, катетеризацию мочевого пузыря и его промывания антисептиками.
Огромное значение в лечении миелита и его последствий имеет лечебная физкультура (в период постельного режима – в постели, а позже – в зале или палате), массаж (перкуссионный) и физиопроцедуры. Для восстановления функции поврежденных нервных клеток (насколько это возможно) обязательно применение витаминных препаратов (группы В). Желательно, чтобы это были инъекционные средства. С целью предупреждения пролежней под крестец и другие костные выступы подкладывают различные приспособления (ватные тампоны, круг), меняют положение тела, протирают кожу камфорным спиртом или мыльно-спиртовым раствором. С этой же целью назначают УФО на крестцово-ягодичную и голеностопную область.
Прогноз и профилактика
Прогноз при миелите, опять же, зависит от уровня и степени поражения. Верхнешейный миелит нередко становится причиной смерти больных; поясничный и грудной (без своевременного лечения) с высокой долей вероятности могут привести к инвалидизации. При благоприятном течении болезни выздоровление наступает через 2-3 месяца, а полное восстановление – через 1-2 года. В этот период рекомендуется: санаторно-курортное лечение (если оно будет назначено грамотно, то длительность восстановления ощутимо сократится), витаминотерапия, профилактика пролежней, физиотерапевтические процедуры (УФО), лечебная физкультура, назначение антихолинэстеразных препаратов.
С учетом количества причинных факторов развития миелита, специфической профилактики этого заболевания не может быть по определению. В какой-то степени предупредить заболевание помогает вакцинация. К неспецифической профилактике миелита можно отнести своевременное устранение хронических очагов инфекции в организме (например, гайморита или кариеса).
Миелит — воспаление тканей спинного мозга. Данная патология в современной медицинской практике встречается нечасто, но представляет угрозу для здоровья и в сложных случаях приводит к инвалидности.
- Причины развития и классификация миелита
- Патогенез миелита
- Симптомы миелита
- Диагностика миелита
- Лечение миелита
- Профилактика и прогноз миелита
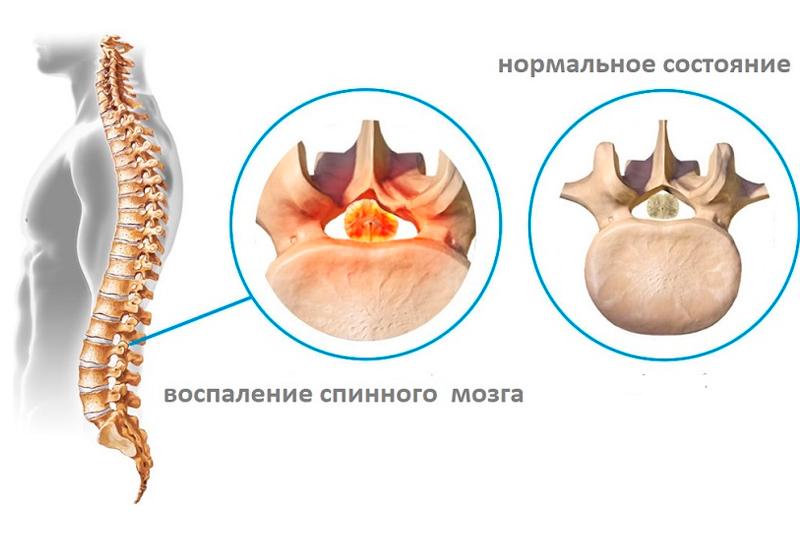
Может иметь различные места локализации: охватывать весь спинной мозг или несколько его отделов. Чаще всего наблюдается поперечный миелит, называемый иногда очаговым. Поперечный тип миелита проще других поддается лечению, но несет не меньший риск для работоспособности пациента, поскольку нарушает целостность тканей спинного мозга.
Причины развития и классификация миелита
Миелит может быть спровоцирован разнообразными причинами и может протекать по разным сценариям. Чаще всего причиной его развития становится инфекция. К возбудителям относится грипп, скарлатина, тиф, полиомиелит, пневмония, бешенство, корь и прочие заболевания инфекционного характера. Следствием подобных состояний чаще всего становится поперечный миелит — воспаление в наиболее острой форме.
Вторая причина, по которой начинается развитие миелита — это интоксикация, влекущая за собой воспаление. Кроме того, следует рассматривать в качестве причины миелита травмы, которые затронули спинной мозг, неправильно выполненные инъекции препаратов и пункции.
Помимо основных причин, указанных выше, в их числе могут быть такие факторы, как гипотермия и всевозможные иммунодепрессивные состояния.
По этиологии миелит классифицируется на пять видов:
- вирусный;
- инфекционный;
- травматический;
- токсический;
- поствакцинальный миелит.
По механизму своего развития заболевание разделяют на первичный и вторичный тип. При этом вторичный миелит — следствие других заболеваний.
По длительности течения миелит дифференцируют на три основных типа: острый, подострый и классический. Выделяют несколько типов данного воспаления и по распространенности. Это диффузный, многоочаговый и ограниченный миелит. Поперечный миелит в этой классификации принадлежит к ограниченному, так как представляет собой небольшой очаг заболевания.
Патогенез миелита
Острый миелит может возникать гематогенным путем в том случае, когда происходит нарушение гематоэнцефалического барьера. Поражение, которое при данном типе заболевания претерпевает спинной мозг, имеет лимфогенное происхождение. Переходя по корешкам и нервам, патология достигает эпидурального пространства. Далее она продвигается по лимфатическим путям, находящимся в твердой оболочке мозга, и распространяется уже на все субарахноидальные пространство. Вместе с этим происходит поражение окружающий тканей и в результате воспаление расходится уже на весь спинной мозг.
Токсический миелит подразумевает дегенеративное нарушение в тканях. В подобных случаях специалисты нередко диагностируют не миелит, а миелоз — комбинированный склероз, связанный с нехваткой витаминов, в частности витамина В12. В этом случае главным образом страдают задние и боковые столбы спинного мозга.
Симптомы миелита
Среди признаков этого неврологического нарушения в первую очередь появляются симптомы, характерные для любого воспаления в организме. Это температура тела, часто поднимающаяся до 39-40 градусов и более. Одновременно с этим может возникать обычная для повышенной температуры ломота в костях, озноб, ощущение усталости и общего недомогания. В связи с этим первые признаки миелита часто принимаются за типичные симптомы простуды.
Неврологические нарушения становятся заметны позже, когда поражение проявляет себя болевыми ощущениями в месте воспаления. Особенно сильную боль провоцирует поперечный миелит. Дискомфортные ощущения распространяются не только на зону спины, но и на конечности, иррадиируя во внутренние органы.
Набор признаков миелита зависит от его стадии и места развития. К примеру, такой симптом, как потеря чувствительности, сильное онемение и парез ног наблюдаются в случаях, когда болезнь поражает поясничный отдел. Сопутствуют указанным состояниям отсутствие рефлексов и нарушение функционирования внутренних органов малого таза.
Если миелит локализуется в шейном отделе, то его главный симптом — затруднение дыхания, нарушение речи, боль во время проглатывания. Проявляется и общее недомогание, головокружение и слабость.
Миелит грудного отдела позвоночника выражается скованностью движений и наличием патологических рефлексов. При этом может возникать нарушение в работе некоторых органов.
При обнаружении подобных симптомов, важно сразу обратиться за профессиональной помощью, поскольку длительное бездействие усугубляет проблему в результате стремительного развития заболевания. Чем сильнее поражение тканей, тем сложнее вернуть спинной мозг в прежнее состояние, так как его структура может измениться необратимо. Это грозит потерей трудоспособности и возможности полноценно двигаться.
Диагностика миелита
При подозрении на миелит обязательной процедурой является люмбальная пункция для проведения анализа спинномозговой жидкости. О наличии воспаление говорят его следы и отсутствие белка. Это же исследование позволяет выявить присутствие микроорганизмов в жидкости, означающих, что позвоночник поразила инфекция.
Помимо пункции пациента отправляют на магнитно-резонансную томографию или же томографию с использованием контрастирования. Как правило, достаточно одного из этих исследований, выбранного на усмотрение врача. Необходимыми мерами являются применение субокципитальной миелографии и анализ на выявление микроорганизмов и иных возбудителей патологий в спинномозговой жидкости.
Поскольку миелит может быть следствием большого количества процессов, нужно провести дифференциальную диагностику для точного исключения таких заболеваний, как рассеянный склероз, спинальный инсульт, кистозный арахноидит и другие патологии со схожими на первый взгляд симптомами.
Кроме указанных состояний необходимо убедиться, что у больного не наблюдается эпидурит — заболевание с не менее похожей клинической картиной, требующее оперативного вмешательства. В сложных ситуациях может потребоваться дополнительное исследование, когда врач назначает проведение эксплоративной ламинэктомии. Диагностика эпидурита подразумевает изучение пораженных тканей на предмет гнойных очагов, корешковых болей и синдрома нарастающей компрессии вещества спинного мозга, что и отличает это заболевание от миелита.
Необходимо дифференцировать миелит с острым полирадикулоневритом Гийена-Барре, что отличается от него отсутствием проводниковых нарушений нарушений работы таза и явлений спастического характера.
Опухоли спинного мозга, которые потребуется исключить при диагностировании, имеют свои характерные отличия: медленное течение, четко определенную стадию корешковых болей, блок при ликвородинамических пробах, белково-клеточные диссоциации в цереброспинальной жидкости.
Исключая гематомиелию и гематорахис, нужно знать, присутствует ли среди симптомов повышенная температура тела, так как именно ее отсутствие, сочетающееся с внезапным возникновением и быстрым развитием — признак этих заболеваний. Гематомиелия вызывает поражение серого вещества, а при кровоизлиянии под его оболочки у пациента наблюдаются менингеальные симптомы. Подобные патологии часто развиваются вследствие травм.
Острое поперечное поражение требует исключения нарушения спинномозгового кровообращения и рассеянного склероза, хотя последний всегда сопровождается такими признаками, как поражение белого вещества в отдельных участках, рассеянное поражение не только спинного, но также и головного мозга, уменьшение интенсивности симптомов спустя несколько суток.
Миелит нуждается в дифференциации и с хроническим менингомиелитом, отличающимся медленным прогрессированием при нормальной температуре. Менингомиелит бывает обусловлен сифилисом, выявляемым при помощи серологических реакций.
Лечение миелита
Лечение миелита зависит от того, как сильно затронут спиной мозг и какой его сегмент поразило воспаление. Острый миелит — наиболее сложная и тяжелая форма заболевания, при которой пациенту требуется срочное хирургическое вмешательство. Операция позволяет устранить давление на позвонки и спинномозговой канал, приводящее к болезненным ощущениям. Высокая температура, сопровождающая миелит, снимается курсом антибиотиков и снятием воспаления.
Любой миелит нуждается в срочном лечении, иначе двигательная функция может быть утрачена навсегда. В курс терапии миелита, проводимой с уже лежачими больными, входят мероприятия по борьбе с пролежнями: обработка кожи камфорным маслом, регулярная смена постельного белья, подкладывание резиновых колец. Если пролежни все-таки появляются, проводится иссечение поврежденных тканей и наложение повязки с мазью Вишневского, пенициллиновой или тетрациклиновой. Профилактика новых пролежней проводится с помощью ультрафиолетового облучения области ягодиц, крестца и стоп.
Наряду с пролежнями у пациентов может возникать расстройство работы органов малого таза. Причина указанных сбоев — восходящая урогенитальная инфекция, сопровождающая миелит, которая также нуждается в контроле и соответствующем лечении. Вначале для вывода мочи применяют антихолинэстеразные препараты. При их неэффективности необходима катетеризация и промывание мочевого пузыря растворами антисептического действия.
Чтобы вернуть пациенту возможность полноценно двигаться, врач назначает дибазол, прозерин и витамин В. Прием этих лекарств чаше всего сочетается с пассивной гимнастикой и лечебным массажем.
Миелит в любой форме — это воспалительное заболевание, при котором требуются максимальные дозы антибиотиков широкого действия. Для уменьшения интенсивности болей применяются антипиретики одновременно с АКЛТ по 40 ЕД два раза в день 2-3 недели и глюкокортикоидными гормонами по 50-100 мг в день. Последние могут быть заменены на дексаметазон или триамцинолон.
Профилактика и прогноз миелита
Специфической профилактики в данном случае не существует. Учитывая, что миелит представляет собой последствие других заболеваний, травм и разного рода вмешательств, профилактикой в данной ситуации целесообразно считать предупреждение болезней, что будут его причинами. К ним относятся инфекционные заражения: полиомиелит, паротит, корь и им подобные. В качестве одного из средств борьбы с ними специалисты рекомендуют вакцинацию. К профилактическим мерам можно причислить и своевременное лечение других инфекционных заболеваний при появлении их первых симптомов.
Прогноз зависит от того, насколько тяжело был поражен спинной мозг пациента. При своевременном адекватном лечении улучшение наступает через полгода, а полное восстановление — спустя 1-2 года. Если же положительной динамики к этому сроку не наблюдается, следует говорить об инвалидности.
Значительную роль играет и область локализации. Так верхнешейный миелит может стать прямой причиной летального исхода. Грудной и поясничный миелит без своевременного диагностирования и грамотной терапии приводит к потере двигательной функции нижних конечностей. Прогноз значительно удушается, если миелит сопровождается присоединением других патологий: цистита, пиелонефрита, пневмонии и частыми обширными пролежнями.
Читайте также:



