Кто лечит остеохондроз и ущемление нервов
Патология позвоночника является довольно частым состоянием у людей различного возраста. Ежедневные нагрузки, стрессы и низкая физическая активность способствуют расстройствам в костно-суставной системе. Быстрый темп жизни зачастую не позволяет уделить достаточно внимания состоянию своего позвоночника, а поэтому заболевания постепенно прогрессируют, все чаще напоминая о себе. И однажды так случится, что человек не сможет выполнять повседневную работу из-за боли в спине или шее.
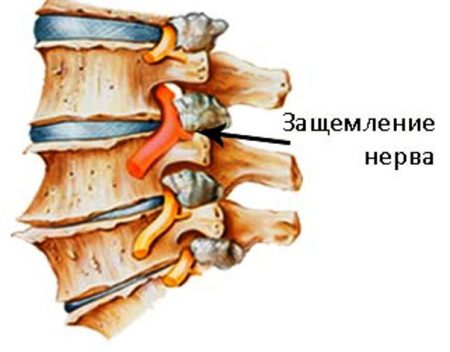
Такая ситуация часто наблюдается при ущемлении нервных корешков. Это в основном происходит в пояснице, однако патология шейного и грудного отдела позвоночника также не является редкостью. Все зависит от индивидуальных особенностей и характера профессиональной деятельности человека. Чтобы установить причину защемления нерва, нужно знать все факторы, которые воздействуют на пациента в течение жизни. Следует помнить, что только врач может установить правильный диагноз, а тем более назначить адекватное лечение.
Не стоит думать, что невралгия при защемлении корешков не представляет серьезной опасности для здоровья. Если не обращаться к специалисту, то заболевание будет иметь неблагоприятные последствия.
Причины
Когда болит спина или шея, многие думают о защемлении нерва. И зачастую это именно так. Но нельзя забывать и о других причинах, когда за невралгией скрываются другие заболевания. Как правило, нервные корешки в шейном или грудном отделе позвоночника ущемляются из-за таких состояний:
- Остеохондроз.
- Деформации: сколиоз, кифоз, лордоз.
- Межпозвоночные грыжи.
- Спондилоартрит.
- Опухолевые процессы.
- Травмы.
- Повышенные физические нагрузки.
- Психоэмоциональные стрессы.
В повреждении нервных корешков играет роль в основном механический фактор: сдавление позвонками, спазмированными мышцами или объемными образованиями. Здесь речь не идет о воспалительном процессе, хотя в какой-то степени он тоже присутствует.
Чтобы разобраться в происхождении невралгии, нужно установить наиболее важные факторы ее развития у конкретного человека.
Симптомы

Защемление нерва приводит к формированию так называемой радикулопатии – корешкового поражения невоспалительного характера. Симптомы заболевания довольно разнообразны и определяются повреждением различных по своей функции нервных волокон: двигательных, чувствительных и вегетативных. Все они идут в составе одного корешка, отходящего от спинного мозга. Локализация патологических изменений будет зависеть от того, в каком отделе находится ущемленный корешок: в шейном или грудном.
Наиболее распространенными жалобами на приеме врача становятся:
Кашель и одышка.
На ранних этапах заболевание протекает с симптомами раздражения нервных волокон, когда чувствительность и рефлекторные процессы повышаются. По мере прогрессирования патологии наблюдается выпадение сенсорных и двигательных функций вплоть до парезов и параличей.
Когда поражается шейный отдел позвоночника, то симптомы будут распространяться и на голову, а при защемлении грудного корешка можно заметить нарушение функции сердца, бронхов или диафрагмы. Поэтому заболевание нужно дифференцировать и с патологией этих органов.
Клиническая картина защемления нерва в грудном или шейном отделе позвоночника имеет ярко выраженные симптомы. Их выявление даст возможность поставить предварительный диагноз.
Диагностика
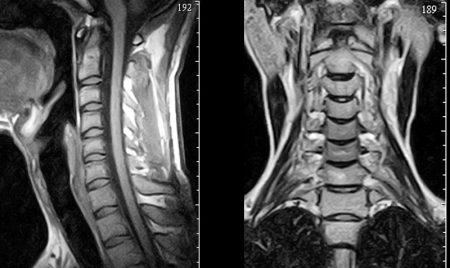
Для уточнения диагноза невралгии необходимо пройти дополнительное обследование и проконсультироваться у смежных специалистов. Врачу общей практики в этом помогут невропатолог и травматолог. А в комплекс инструментальных методов входят:
- Рентгенография.
- Компьютерная томография.
- Магнитно-резонансная томография.
- Электромиография.
- ЭКГ.
Необходимость тех или иных средств определяется клинической ситуацией. Некоторые из них нужны для исключения других заболеваний, имеющих схожие признаки.
Лечение
Чтобы вылечить ущемление нерва в грудном отделе, нужно прежде всего устранить причину заболевания. Это удастся при комплексном подходе к терапии. Лечение невралгии должно определяться степенью ее развития, особенностями организма пациента и сопутствующими заболеваниями. При этом используются консервативные и оперативные методики.
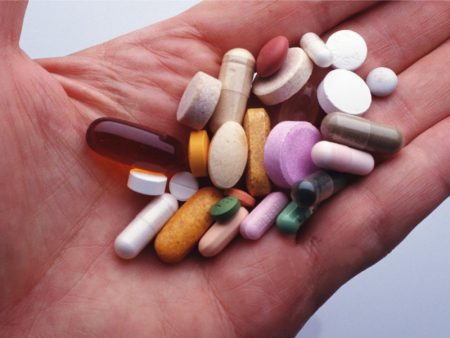
Центральным звеном консервативного лечения является применение медикаментозных средств. Они позволяют снять острые проявления болезни и воздействовать на этиологические факторы патологии. Чаще всего в комплексное лечение включает такие группы препаратов:
- Обезболивающие и противовоспалительные.
- Миорелаксанты.
- Витамины группы B.
- Улучшающие микроциркуляцию.
- Хондропротекторы.
После стихания острых явлений можно использовать препараты в виде мази, геля или пластыря. Они оказывают местное действие, не имея системных побочных эффектов.
Лечение невралгии медикаментами должно проводиться согласно рекомендациям врача.

Улучшить состояние нерва, его кровоснабжение, устранить мышечный спазм и уменьшить симптомы позволяют физиопроцедуры. Они оказывают хороший эффект в сочетании с лекарственными препаратами. Как правило, рекомендуют следующие методики:
- Электрофорез препаратов.
- Магнитотерапия.
- Лазерное лечение.
- УВЧ-терапия.
- Бальнеотерапия.
Опытный физиотерапевт подскажет, какие процедуры лучше использовать конкретному пациенту.
Чтобы укрепить позвоночник, улучшить его функцию, убрать мышечное напряжение и повысить общую тренированность организма, нужно уделять внимание лечебной гимнастике. Движение – это основа терапии большинства скелетной патологии, и этот случай не является исключением. Используются различные упражнения, направленные на укрепление мышечного корсета и снижения сдавления позвонков.
Комплекс гимнастики подбирается врачом индивидуально. Сначала упражнения выполняются под контролем инструктора, а по мере обучения можно заниматься и дома. Нельзя допускать появления болевого синдрома – он говорит о неверном выполнении гимнастики.
Движения совершаются плавно, без рывков. Осваивать упражнения нужно постепенно и регулярно. Только так можно достичь хорошего эффекта.
Когда консервативное лечение не приносит ожидаемого результата или присутствуют такие причины, которые нельзя устранить другими методами, применяют хирургическое воздействие. Наиболее часто это необходимо при травмах, опухолях, межпозвонковых грыжах, выраженном остеохондрозе или стойких деформациях позвоночника. В зависимости от ситуации могут использовать такие методики:
- Дискэктомия – удаление выпирающего участка межпозвонкового диска.
- Ламинэктомия – удаление дуги позвонка.
- Спондилодез – стабилизация позвонков.
- Резекция опухоли.
Необходимо ответственно подходить к ущемлению нервных корешков. Чтобы избавиться от симптомов, недостаточно их подавить, нужно ликвидировать причину сдавления.
Защемление нерва возникает спонтанно и доставляет много неудобств. Пациенты ощущают боль и онемение участка спины, которые часто сковывают движения. Такое состояние представляет опасность и имеет серьезные осложнения, потому лечение должно проводиться незамедлительно. Чтобы получить своевременную помощь, нужно знать, какой врач лечит защемление. Только квалифицированный специалист сможет точно установить причину появления симптома и провести необходимое лечение.
Причины защемления нерва
Защемление может быть вызвано рядом причин:
- Чрезмерная физическая нагрузка на спину (занятия спортом, поднятие тяжести).
- Давление растущей матки на позвоночник при беременности.
- Избыточный вес.
- Неправильное положение тела во время работы или сна.
- Воспаление суставов.
- Перенесенная травма.
- Переохлаждение.
Зажатие нервных корешков позвоночника часто происходит при остеохондрозе, протрузии и грыже межпозвоночного диска. Также вероятной причиной защемления являются спазмы спинных мышц. Даже кратковременный стресс влияет на ткани тела и в результате такого воздействия мышцы защемляют нерв. Наиболее опасное заболевание, вызывающее пережатие нерва – это опухоль позвоночника.
Самостоятельно принимать обезболивающее или противовоспалительное средство не рекомендуется. Без устранения главной причины болезненные ощущения вернутся вновь.
Место защемления нерва
В зависимости от того, где произошла компрессия, отличаются симптомы. Также значение имеет и то, какой нерв зажат. При защемлении чувствительного нерва болит спина, а пережатие двигательного или вегетативного вызывает более опасные последствия.
Распространенные варианты локализации защемления:
- Поясница. Пережатие нерва в этой области вызывает появление боли, отдающей в ягодицу и бедро. При этом может воспаляться седалищный нерв, что проявляется покалыванием, жжением и чувством тяжести в ноге.
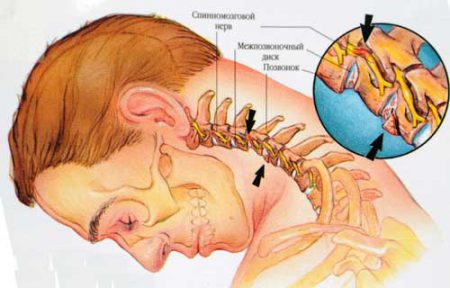
- Шея. Боли при пережатии нервного корешка отдают в лопатку, плечи и предплечья. Неприятные ощущения усиливаются при поворотах головы. Такое явление может вызвать нарушение кровоснабжения головного мозга. При этом появляется головная боль, головокружения, шум в ушах.
- Грудной отдел. Болевые ощущения схожи с приступом стенокардии. Попытки сделать глубокий вдох могут вызвать более интенсивные покалывания, препараты от заболеваний сердца не приносят облегчение.
Пациенты ошибочно обращаются с такими болями к кардиологу, однако подобные нарушения входят в компетенцию других специалистов.
К какому врачу обращаться
Невролог. Во время приема доктор проведет осмотр и даст направления на дополнительные обследования – рентген и томографию. Снимок предоставит полную картину заболевания, поможет выявить смещение межпозвоночных дисков, повреждение нервных отростков и другие заболевания скелетов и мышц. На основе полученных данных врач назначит лечение. Обычно это консервативная терапия, основанная на обезболивающих инъекциях и согревающих мазях.
Хирург. Этот специалист проводит операцию при обнаружении межпозвоночной грыжи. Микродискэктомия предполагает удаление грыжи вместе с поврежденными тканями. После хирургического вмешательства следует период восстановления под наблюдением невролога.
Мануальный терапевт. Доктор поможет справиться состоянием, которое возникло в результате смещения или подвывиха позвонков. Основной задачей врача является освобождение нерва из зажатого состояния. При неосложненном течении это можно достичь за один прием.
Остеопат. Осматривая пациента, остеопат выявляет причину появления боли, аккуратными ручными движениями возвращает позвонки в правильное положение, снимает мышечный тонус и улучшает кровообращение. Также врач проводит проработку всего позвоночника и восстанавливает межпозвонковые расстояния, что позволяет предотвратить защемление в дальнейшем.
Вертебролог. Методы лечения этого врача также безоперационные и основаны на мягком воздействии на причину заболевания. Вертебролог – это узкий профиль врачей, которые специализируются на заболеваниях позвоночника и применяют в своей практике принципы остеопатии и мануальной терапии.

Остео+ Центр комплементарных технологий
Защемление (сдавливание, компрессия) нерва – не только болезненное, но и опасное состояние. И вот почему:

Остеопатическая процедура наилучшим образом справляется с задачей освобождения зажатого нерва и кровеносных сосудов, восстановления нарушенного кровообращения и обмена веществ, возврата утраченной чувствительности и снятия болевых и дискомфортных ощущений.
Чтобы ответить на этот вопрос, нужно разобраться с тем, как и в результате чего происходит пережатие нервных корешков.
Причинами защемления нервов могут быть:
- Остеохондроз. Чаще всего защемление нерва случается по причине именно этого заболевания. Патологичное разрастание костной ткани позвонков приводит к сужению межпозвонкового пространства и дегенеративному перерождению хрящевой ткани межпозвонковых дисков. В результате нервные корешки оказываются зажатыми в твердый окостенелый панцирь, что проявляется сильным болевым синдромом.
- Межпозвонковые грыжи или протрузии. Это следующая стадия остеохондроза, при которой сжатые костными выростами диски выдавливаются за границы позвоночного столба в спинномозговой канал и сдавливают нервные корешки. Симптомы те же – ощущение скованности, боль.
- Мышечный спазм, гипертонус мышц (мышечно-тонические и мио-фасциальные боли). Перенапряженные, спазмированные или воспаленные мышцы или мышечные оболочки (фасции) также могут пережимать нервы и кровеносные сосуды.
- Артроз. Защемление нервов в области сустава может произойти примерно по такой же схеме, как и при остеохондрозе.
- Хирургические манипуляции, состояния после травм или состояния, связанные с протезами, новообразования в тканях также могут привести к компрессии нервных окончаний.
Суть одна – нерв оказывается пережатым или костными, или суставными структурами, мышцами или связками. На него оказывается слишком сильное давление механической природы, о чем мы получаем сигнал в виде боли.
Стратегия остеопатического лечения заключается в том, чтобы освободить пострадавший нерв, в результате чего болевой синдром уйдет естественным образом. Кроме прочего также естественным образом восстановится нарушенный кровоток, обеспечивающий питание пострадавшим тканям. Врач-остеопат, используя тактику мануальных манипуляций, нащупывает место пережатия и аккуратно высвобождает даже самый маленький и глубоко залегающий нерв. Восстанавливается чувствительность и здоровое состояние тканей.

Но остеопатическое воздействие направлено не только на избавление пережатого нерва , но и непосредственно на сами структуры, повредившие нерв – будь то костные, суставные структуры или мышечные. Так, остеопатическая процедура успешно применяется при лечении остеохондроза, артроза и мышечного напряжения.
Окончательный результат остеопатического лечения защемления нерва наступает чаще всего за один или несколько сеансов.
Это очень простая и лежащая на поверхности логика: нет причины боли, нет и самой боли. И самое главное – нет последствий и осложнений. На этом фоне очевидно неверной выглядит стратегия симптоматического лечения, с помощью медикаментов, мазей, действие которых направлено исключительно на купирование болевого синдрома.
Однако такое лечение с помощью лекарственной терапии может быть вспомогательным, применяемым для более быстрого облегчения состояния пациента. Одним из видов такого вспомогательного лечения, которое может быть назначено остеопатом, является курс физиотерапевтических процедур.
Содержание
- Остеохондроз: симптомы
- Стадии остеохондроза
- Остеохондроз — откуда он появляется?
- Остеохондроз и психосоматика
- Остеохондроз шейного отдела
- Остеохондроз грудного отдела
- Остеохондроз поясничного отдела
Заболевания позвоночника — актуальная проблема современной медицины. Некоторые современные медики и психологи утверждают, что, как и другие болезни, они могут проявляться на нервной почве вследствие стресса. Не последнее место в этом списке занимает и весьма распространенный в наши дни остеохондроз. Это нарушение функций опорно-двигательного аппарата вызвано поражением межсуставного хряща, на фоне чего формируются его различные патологии, в частности, ущемление седалищного нерва в поясничном отделе позвоночника. Каковы же причины этих нарушений? Что может помочь больному остеохондрозом вести нормальную активную жизнь?
Остеохондроз: симптомы

Остеохондрозом называют процесс нарушения структуры хрящевой ткани позвоночника. В хряще начинаются дистрофические процессы, следствие их — воспаление, поражающее межпозвоночные диски. С возрастом хрящ утрачивает гибкость, а дистрофические процессы, ведущие к остеохондрозу, ухудшают подвижность позвоночника, хрящи уплощаются, вызывая защемление нерва, позвоночные диски сдвигаются между собой. В совсем уж запущенных случаях при отсутствии лечения больному становится сложно передвигаться по причине сильной боли и потому, что защемление нерва позвоночными дисками нарушает крупную моторику.
При заболевании поясничного отдела основным симптомом можно считать нарушение функций седалищного нерва. Защемление нерва происходит из-за уплотнения позвоночных дисков. Диагностировать этот процесс может врач-невропатолог.
Стадии остеохондроза

Современная медицина предполагает 4 стадии развития этого заболевания позвоночника.
- Никакими ощутимыми изменениями не сопровождается. Больного только начинает беспокоить дискомфорт и периодически возникающие боли в области спины, которые затем на какое-то время проходят.
- Вследствие патологических изменений в хрящевой ткани расстояние между позвонковыми дисками сокращается. В области поясницы возможно ущемление седалищного нерва, поэтому боли усиливаются, приобретая систематический характер.
- На этой стадии происходит значительная деформация позвоночника, может возникнуть такое осложнение, как межпозвоночная грыжа, которую вызывает усилившееся давление между позвоночными дисками. Фрагменты диска под давлением начинают выпирать в позвоночный канал, что может вызвать защемление нерва. В запущенных случаях исправить ситуации поможет только хирургическое вмешательство. Еще одним осложнением может стать ишиас — пояснично-крестцовый радикулит.
- Костная ткань разрастается, существенно уменьшая подвижность позвоночника. Появляется деформирующий спондилоартроз. Любые, даже несложные движения причиняют сильную боль. На этой стадии болезни обычно присваивается инвалидность.
Остеохондроз — откуда он появляется?

Причины возникновения заболевания можно поделить на 2 типа:
- экзогенные (внешние);
- эндогенные (внутренние).
Внутренние причины кроются в неправильном внутриутробном развитии, могут обосновываться генетической предрасположенностью или же связаны с возрастными изменениями хряща.
Среди внешних причин — неправильная осанка, сидячая работа, способная вызвать ущемление седалищного нерва, лишний вес, который создает нагрузку на позвоночный столб, различные инфекции, гормональные нарушения, искривления позвоночника — любое неправильное распределение нагрузки на опорно-двигательный аппарат.
Раньше развитие этой болезни напрямую связывали с преклонным возрастом больного, объясняя это тем, что с возрастом нарушается подвижность позвоночного хряща. Однако сейчас множество случаев остеохондроза выявлено и у молодых людей. Следовательно, причина несколько глубже.
Все органы и системы человеческого организма напрямую зависят от качества работы нервной системы. И многие заболевания могут возникать на нервной почве. В медицине подобными случаями занимается отдельное направление этой науки — психосоматика. Многие болезни, как утверждает психосоматическая медицина, проявляются на почве различных психологических процессов больного, стрессов, психологических несоответствий и расстройств. Ведь наш организм отличается очень тонкой сложной системой взаимосвязей и немедленно реагирует на любые факторы, нарушающие их гармонию. Поэтому существует мнение, что еще одной немаловажной причиной появления такого заболевания как остеохондроз может быть нервное напряжение, хотя на первый взгляд сложно соотнести стресс и возникновение остеохондроза на нервной почве.
На фоне сильного стресса возможны мышечные спазмы. Спазм приводит к нарушению кровоснабжения и питания тканей. В тканях развиваются обменно-дистрофические процессы, которые и приводят к поражению остеохондрозом хрящевой ткани. В связи со спазмами мышц позвоночного отдела может происходить защемление нерва, что, в свою очередь, приводит к сильной боли в области спины.
Остеохондроз и психосоматика

Некоторые терапевты и психологи, сторонники психосоматической теории, делят причины остеохондроза в зависимости от его очага.
Напрасные, слишком сильные волевые усилия, которые прикладывает человек, стремясь к достижению цели, нервные расстройства, связанные с самооценкой, напряжение ввиду возникающих препятствий и трудностей способствует тому, что у больного на нервной почве развивается шейно-плечевая невралгия или проблемы с шейным отделом позвоночника. Например, защемление нерва в шейном отделе.
Грудной отдел позвоночника более явно реагирует на эмоциональные переживания человека. Грусть, внутренняя тяжесть и отчаяние как бы сгибают человека под своей тяжестью. Возникающие при этом боли и мышечные напряжения, которые чаще всего классифицируются врачами как ревматические, появляются как раз ввиду психоэмоциональной нагрузки. Неуверенность в себе может спровоцировать искривление осанки, сутулость, что в случае осложнений приводит к защемлению нерва в позвоночном отделе. Связь этих 2-х фактов часто можно проследить на примере подростков — у тех из них, кто лишен социальной поддержки групп сверстников, сутулость развивается чаще, чем у уверенных в себе и не закомплексованных детей.
Чрезмерный груз бытовых и семейных проблем, в попытках справиться с которыми человек намеренно выпрямляется, искусственно напрягая спину, — одна из возможных причин защемления нерва и болевых ощущений. Чаще это женщины или же люди, изо всех сил стремящиеся соответствовать тем завышенным требованиям, которые окружающие предъявляют к ним.
Некоторые психологи приписывают защемление нерва поясничного отдела состоянию фрустрации — неудовлетворенным ожиданиям, несоответствию желаемого и действительного, возможностей и потребностей. Для мужчин в числе этих причин может оказаться их, зачастую надуманная, мужская несостоятельность.
Снять психологическое и физическое напряжение людям, страдающим начальными стадиями этого заболевания позвоночника, помогут методы, перечисленные ниже.
В качестве медикаментозного лечения подойдут обезболивающие средства, антигистаминные препараты. Если имеется защемление седалищного нерва, хороший эффект дадут массаж и физиотерапия.
Остеохондроз уже давно приобрёл статус одного из самых распространённых недугов, который не даёт спокойно жить многим людям на нашей планете. Развиваться заболевание начинает после нарушения в обменных процессах, которые способствуют дегенерации позвоночника. Узнать о наличии патологии можно только по выраженному болевому синдрому. И тут возникает вопрос, чем нужно лечить шейный остеохондроз и невралгию с защемлением нерва?

Боль появляется как следствие сдавливания нервных корешков. В очень серьёзных формах подобное ущемление может спровоцировать нарушение функционирования различных органов. При этом если областью локализации является именно шея, то человек будет страдать от мучительных болей в голове из-за неудовлетворительного кровотока к мозгу.
В самом неблагоприятном варианте защемление сосудов может вызвать отсутствие чувствительности, и даже нарушение двигательных функций рук или ног, что приводит к парезам или параличам.
Разновидности сдавливания нервов
Защемление нерва появляется, когда сдавливаются нервные окончания, отходящие от спинного мозга. Кроме этого, подобное состояние может быть вызвано грыжами, протрузиями или из-за мышечных волокон после спазмов. Характеризуется достаточно сильным ощущением боли.
В зависимости от того, какой отдел поражён заболеванием, различают сдавливание нервов:
- в шейном отделе;
- в грудном отделе;
- в поясничном отделе.
Наиболее распространёнными случаями являются сдавливание седалищного и шейного нервов.
Когда речь идёт о защемлении, как правило, у человека появляются острые боли, которые отдаются со стороны спины. Тем не менее, такое положение может привести к уменьшению чувствительности, а иногда к онемению в области защемления или даже нарушению работы некоторых из органов. Симптомы отличаются в зависимости от того, какой именно нерв оказался ущемлённым: чувствительный, двигательный или вегетативный.
Сдавливание чувствительного нерва при наличии невралгии проявляется интенсивной болью. Обычно в такой ситуации человек обращается к специалистам, так как болевые ощущения весьма ярко выражены. А вот защемление вегетативного или двигательного нерва чаще больные игнорируют, поскольку болевой синдром не носит слишком выраженного характера. Однако, если вовремя не обратится за квалифицированной медицинской помощью, то развиваются осложнения.
Клинические признаки защемлений зависят от следующих факторов:
- зона поражения;
- присутствие воспаления;
- степень сдавленности;
- причины ущемления.
Среди факторов ущемления нервов, а также артерий в области шеи называют дегенеративные поражения, а именно:
- нарастание соединительной ткани;
- выросты на костях;
- перенесённые травмы;
- шейный остеохондроз (протрузии и грыжи, уменьшение междупозвоночного просвета, выпячивание дисков);
- спазмированные мышцы;
- подвывихи и деформации позвонков.

К ущемлению нервных корешков могут привести:
- резкие повороты головой;
- опухолевые образования;
- увеличивающиеся рубцы;
- сидячий образ жизни;
- слабые поддерживающие мышцы;
- физическое и психоэмоциональное перенапряжение;
- переохлаждения;
- острые заболевания;
- обострения хронических болезней;
- неправильная работа эндокринной системы.
Клиническая картина при сдавливании нерва в шее
Во время сдавливания любого из восьми нервов, которые находятся в области шеи, появляется боль. Она может сопровождаться покалыванием и онемением.
При этом ущемления разных нервов имеют различные клинические проявления:
- Первые признаки ущемления шейного нерва проявляются болью, которая отдаётся в плечо. Это происходит по причине сдавливания нерва, который расположен в позвонке С5. Кроме болевого синдрома часто наблюдается слабость в мышцах и онемение в области плечах.
- Ощущениями боли сопровождается дегенеративное изменение нерва в позвонке С6. Боль может ощущаться во всей руке вплоть до большого пальца. Иногда немеют запястья.
- Если защемлён нерв в позвонке С7, болевой синдром будет ощущаться в верхней конечности аж до среднего пальца. Как правило, болевой синдром сопровождается покалыванием и онемением.
- Из-за сдавливания нервов в шее пациент может быть скован в некоторых движениях, поскольку защемление влияет на моторику некоторых мышц рук. Обычно такая картина наблюдается при сдавливании нерва в позвонке С8.
Усугубляет положение ещё и то, что защемление нервов часто проходит вместе с ущемлением сосудов, поэтому результатом является существенное ухудшение кровоснабжения. При наличии остеохондроза в шее ущемление нервов вызывает не только болевые ощущения, но и шум в голове, сопровождающийся болями, ухудшение зрения или слуха, плохое самочувствие, снижение памяти и появление многих других признаков, которые возникают по причине недостаточного кровоснабжения.
Как вылечить остеохондроз шейного отдела позвоночника, невралгию и защемление нерва
Невралгию и сдавливание нервов, вызванных остеохондрозом, можно и нужно лечить. Для начала шею необходимо зафиксировать в неподвижном положении. С этой целью используется специальный ортопедический воротник повышенной жёсткости. Применение воротника помогает снять нагрузку с этого отдела и не допустить ухудшения состояния.

Чтобы избавиться от болевых ощущений применяют терапию с медикаментами. Она заключается в употреблении противовоспалительных средств и анальгетиков. Иногда, после тщательного обследования врач назначает уколы кортикостероидов (гормонов с противовоспалительным действием). Однако такие инъекции используются только в тех случаях, когда другие методики не дают положительного результата, потому как применение стероидов имеет отрицательное воздействие на организм человека.
При наличии остеохондроза пациент должен принимать витамины B, поскольку они способствуют улучшению питания тканей. Также назначаются лекарства, которые улучшают кровообращение мозга. Если это игнорировать, то это может привести к серьёзным нарушениям в деятельности этого органа.
Лечение никак не должно ограничиваться лишь употреблением разных таблеток. В таких случаях обязательно использование специальных мазей, которые следует тщательно подбирать. На начальном этапе противопоказано применять разогревающие гели, потому что можно вызвать сильные отёки. То же касается и компрессов с согревающим эффектом.
После того как пройдена острая стадия радикулопатии, лечебные меры должны быть значительно расширены. На этом этапе можно использовать и нетрадиционные методы лечения, которые способствуют более быстрому выздоровлению, например, ортопедические пластыри.
Не следует игнорировать то, что вылечить невралгию и защемление нервов в шейном отделе позвоночника помогает:
- специальный массаж (делают для расслабления, восстановления тонуса, а также поддержания
- удовлетворительного уровня кровообращения; во многих случаях массаж можно делать собственными руками);
- мануальная терапия (позволяет снимать давление с поражённого нервного окончания; имеет
- положительный эффект при мышечных спазмах, помогая избавиться от зажатого состояния;
- противопоказана при наличии межпозвоночных грыж или фиброзных колец);
- лечебная физкультура (специально подобранный комплекс упражнений даёт возможность укрепить мышцы, также выступая прекрасным видом профилактики подобной проблемы в будущем);
- иглорефлексотерапия (имеет одновременное воздействие на несколько сфер, способствует расслаблению, нормализации артериального давления, снимает болевой синдром);
- электрофорез (применяется для введения лекарства и восстановления чувствительности);
- фармакопунктура (используется для введения с помощью применения специальных игл микроскопических доз лекарств).
Больные не должны ни в коем случае пренебрегать физиотерапевтическими процедурами. Многим пациентам становится значительно легче после сеансов ультразвуковой и магнитной терапии, а также других видов лечения. Можно дополнительно попробовать вытяжку столба позвоночника, но с этим нужно быть очень осторожным и доверять исключительно профессионалам. Предпочтительнее выполнять рекомендуемый комплекс лечебных физических упражнений несколько раз в день.
В заключение можно сказать, что в зависимости от того, какой курс терапии выбран и насколько пациент его придерживается, достигаются разные эффекты излечения. Дополнительно можно применять грязелечение, радоновые и сульфидные ванны, которые имеют весьма положительный эффект на достижение удовлетворительных результатов при лечении сдавливания нервов и невралгии. В любом случае, насколько бы не был коварным остеохондроз, излечить его вполне под силу каждому.
Посмотреть упражнения для лечения шейного остеохондроза от врача лечебной физкультуры и спортивной медицины Александры Бониной:
Читайте также:


