Лечение сенсорно вегетативной полиневропатии
Вегетативная полинейропатия – одна из разновидностей полинейропатии, при которой поражается, в основном, вегетативная нервная система. Факторы возникновения заболевания могут быть абсолютно разные – это может быть какая-либо инфекция, либо чрезмерное охлаждение. Также болезнь может развиться из-за вибрации, микротравматизации и других неблагоприятных причин.
Вегетативная полинейропатия проявляется в виде вегетативно-сосудистых дефектов, к которым можно отнести мраморность кожи, отеки верхних и нижних конечностей, внезапное побеление пальцев. Вегетативно-трофические нарушения определяются в виде чрезмерного истончения кожи, ломкости и хрупкости ногтевой пластины, снижения чувствительности дистальных отделов конечностей. Сухость кожи, чрезмерное общее или локальное потоотделение – это одни из основных признаков вегетативно-секреторных расстройств.
Лечение медицинскими препаратами при данной форме заболевания не приносит каких-либо эффективных результатов. Наибольшую пользу в лечении вегетативных полинейропатий приносят бальнео- и физиотерапевтические процедуры. Для успешной борьбы с болезнью к физиотерапевтическим методам добавляют массаж и лечебную гимнастику.
Однако, не следует забывать при назначении и выборе соответствующих процедур об ограниченных функциональных способностях больных с данным диагнозом. Лечение должно быть достаточно мягким, но эффективным. Не следует чрезмерно нагружать больного, устанавливать высокие температуры ванн или назначать высокие концентрации действующих веществ.
Наибольшую пользу при лечении вегетативной полинейропатии приносят водолечебные процедуры, как общие, так и местные. Они оказывают мощное влияние на кожные рецепторы при помощи адекватных химических, температурных, механических или радиационных воздействий. Так, наиболее эффективными процедурами считаются вихревые ванны местного применения (как ножные, так и ручные), а также общие радоновые, сульфидные и минеральные ванны.
Главные критерии для определения степени эффективности такой терапии – это, прежде всего, общее состояние здоровья больного. Также учитывается состояние его сердечно-сосудистой системы (показатели артериального давления и пульса, результаты ЭКГ) и, в особенности, состояние нервной системы больного (наличие и интенсивность болей, парестезий, характеристики сна, общий эмоциональный фон).
Не так давно в качестве эффективного метода лечения вегетативной полинейропатии стали использоваться вихревые ванны. Это ванны местного применения, которые оказывают невероятно положительное влияние за счет сильного механического воздействия на конечности. Данный метод довольно успешно применятся для лечения заболеваний сосудов и различных травм. Под действием такой терапии у больного существенно снижается болевой синдром, уменьшаются вегетативно-сосудистые симптомы болезни.
Еще один эффективный метод лечения вегетативной полинейропатии – это использование ванн из природной или искусственно подготовленной радоновой воды. Физиотерапевтические процедуры с применением радоновых ванн уменьшают отеки и ослабляют процессы воспаления, способствуют уменьшению болевых ощущений. Такие ванны значительно ускоряют восстановление поврежденных нервов и оказывают успокаивающее действие на центральную нервную систему в целом.
При лечении радоновыми ваннами у больных снижается артериальное давление, причем такая физиотерапия способствует нормализации не только повышенного артериального давления, но и пониженного.
Сульфидные ванны назначаются при вегетативной полинейропатии в случае, когда заболевание проявляется нарушениями в работе опорно-двигательного аппарата. Также при остеохондрозе позвоночника, который носит неврологический характер. Такие ванны, воздействуя через сосуды и кожу, оказывают свое благотворное влияние на всю вегетативную нервную систему.
Еще одна разновидность бальнеотерапии – это терапия минеральными ваннами. Этот метод лечения можно использовать поочередно с грязелечением. Последнее особенно эффективно при нарушении в работе опорно-двигательного аппарата в случаях вегетативной полинейропатии, связанной с вредностью профессии больного.
Лечение вегетативной полинейропатии при помощи физиотерапии необходимо проводить комплексно, не забывая учитывать различные внешние проявления этого заболевания, а также необходимо помнить о других сопутствующих болезнях, что бывает довольно часто.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторы
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания [1] .
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП [2, 3] ;
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на [4] :
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям [5] .
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Куда можно обратиться в целях проведения комплексного обследования и лечения полинейропатии? На этот вопрос отвечает врач-невролог, нейрофизиолог Европейского медицинского центра (г. Москва) Андрей Маслак:
«Обследование пациента с полинейропатическим синдромом является одной из самых сложных задач, возникающих перед врачом-неврологом. Проблема заключается не в том, чтобы поставить диагноз ПНП, определив характерные клинические симптомы. Для определения тактики лечения гораздо важнее выявить этиологические факторы, которые привели к повреждению периферических нервов, и в этом заключается основная сложность.
Возможности нашей клиники позволяют предложить полный спектр диагностических процедур, среди которых:
- Стимуляционная электронейромиография. Исследуются нервы верхних и нижних конечностей, лицевой, тройничный, диафрагмальный нервы. С помощью специального электрода возможно исследование полового нерва.
- Игольчатая электромиография скелетной мускулатуры. Исследование включает в себя мышцы головы (лицевая, жевательная мускулатура), мышцы верхних и нижних конечностей, паравертебральную мускулатуру (мышцы позвоночника). Возможно исследование (в том числе исследование голосовых мышц, которое проводится совместно с врачом-фониатром).
- Одноволоконная игольчатая электромиография (джиттер). Исследование проводится в первую очередь при подозрении на нарушение нервно-мышечной передачи (миастения Гравис).
- Транскраниальная магнитная стимуляция.
- Регистрация вызванных потенциалов коры головного мозга одной модальности (зрительные, когнитивные, акустические столовые).
- Ультразвуковое исследование периферической нервной системы, включая нервы верхних и нижних конечностей, пучки и стволы плечевого сплетения.
- Магнитно-резонансная томография мягких тканей (отдельных нервов и сплетений).
В случае необходимости мы можем выполнить процедуру электронейромиографии в условиях реанимации. Также проводим стимуляционную и игольчатую электромиографию у детей, выполняя обследование с учетом возрастных особенностей психики маленьких пациентов.
В клинике работает современная диагностическая лаборатория, которая обеспечивает проведение необходимых анализов крови, спинномозговой жидкости и других биологических сред в оптимальные сроки. При необходимости наши специалисты выполняют расширенные генетические исследования.
В работе Клиники неврологии и нейрохирургии мы практикуем мультидисциплинарный подход, который, как показывает практика, дает высокие результаты. С каждым пациентом работает слаженная команда профессионалов: невролог, эндокринолог, нутрициолог, отоларинголог, генетик, радиолог, терапевт.
Наши врачи являются специалистами высочайшей квалификации, многие из них имеют опыт работы в ведущих клиниках Западной Европы, США, Израиля и России.
** Аккредитация Объединенной международной комиссии (Joint Commission International), полученная Европейским медицинским центром (госпиталь на ул. Щепкина, 35), распространяется на период с 7 апреля 2018 года по 6 апреля 2021 года.

- Атрофия мышц
- Боль в конечностях
- Выпадение волос на ногах
- Выпадение волос на руках
- Головокружение
- Дрожание конечностей
- Запор
- Мышечная слабость
- Ощущение ползанья мурашек
- Подергивание мышц ног
- Подергивание мышц рук
- Снижение мышечного тонуса
- Снижение чувствительности кончиков пальцев
- Судороги
- Сухость кожи на конечностях
- Учащенное сердцебиение
Полиневропатия – комплекс расстройств, характеризующийся поражением моторных, сенсорных и вегетативных нервных волокон. Основной чертой заболевания является то, что в болезнетворный процесс вовлекается большое количество нервов. Вне зависимости от типа недуга, он проявляется в слабости и атрофии мышц нижних или верхних конечностей, отсутствии их чувствительности к низким и высоким температурам, в возникновении болезненных и дискомфортных ощущений. Нередко выражается паралич, полный или частичный.
- Этиология
- Разновидности
- Симптоматика
- Осложнения
- Диагностика
- Лечение
- Профилактика
На первом этапе поражаются дистальные участки нервов, а по мере прогрессирования заболевания происходит распространение патологического процесса на более глубокие слои нервного волокна. Иногда встречается наследственная полиневропатия. Начинает проявляться она на первом или втором десятке жизни человека. При диагностике учитываются причины возникновения данного заболевания, осуществляется неврологический осмотр и лабораторное изучение анализов крови. Основными задачами лечения являются снижение проявления симптомов и устранение главного фактора, из-за которого проявилось данное расстройство.
Этиология
Такое расстройство может развиваться от воздействия различных факторов:
- генетической предрасположенности;
- нарушений иммунитета, когда организм начинает атаковать собственные мышцы и нервные волокна, вырабатывая при этом иммунные антитела;
- сахарного диабета;
- интоксикаций химическими элементами, лекарственными препаратами или спиртными напитками;
- инфекционных процессов организма, например, при ВИЧ или дифтерии;
- злокачественных новообразований;
- системных недугов, среди которых склеродермия и васкулит;
- недостатка в организме витаминов группы В;
- цирроза печени;
- аутоиммунных заболеваний, например, при синдроме Гийена-Барре.
Разновидности
В зависимости от механизма повреждения нервов мышц нижних и верхних конечностей, полиневропатия делится на:
- демиелинизирующую – развитие происходит на фоне распада миелина, специфического вещества, которое окутывает нервы и обеспечивает быструю передачу импульса. Данный тип характеризуется наиболее благоприятным прогнозом, при условии своевременного обращения к врачу и эффективного лечения;
- аксональную – заболевание развивается на фоне поражения аксона, который является стержнем нерва, питающим его. Протекание такого типа недуга более тяжёлое. Лечение — успешное, но длительное;
- нейропатическую – формируется заболевание за счёт патологического воздействия на тела нервных клеток.
По нарушению той или иной функции нерва, полиневропатия бывает:
- сенсорной – из-за болезнетворного процесса нарушается чувствительность нервов. Внешне это проявляется чувством жжения и онемения конечностей;
- моторной – наблюдаются признаки поражения двигательных волокон. Симптомом является мышечная слабость;
- сенсорно-моторной – проявляются симптомы двух вышеуказанных форм;
- вегетативной – при этом выражаются повреждения нервов, отвечающих за обеспечение нормального функционирования внутренних органов и систем. Признаками, по которым это можно выявить, являются повышенное потоотделение, учащённый ритм сердца и запоры;
- смешанной – присутствуют признаки поражения всех видов нервов.

По этиологии данная воспалительная болезнь делится на следующие типы:
- идиопатическую – причины её проявления до конца не известны, но не исключаются нарушения иммунной системы;
- наследственную;
- диабетическую – развивается на фоне осложнённого протекания сахарного диабета;
- дисметаболическую – как следствие нарушения метаболизма;
- токсическую – возникает на фоне отравлений химическими веществами;
- постинфекционную – выражается по причине заболевания человеком ВИЧ-инфекцией или дифтерией;
- паранеопластической – развитие происходит параллельно онкологической болезни;
- системной – возникает при протекании системных расстройств соединительной ткани.
Симптоматика
Различные причины, которые вызывают полиневропатию, в первую очередь приводят к раздражению нервных волокон мышц конечностей, а по мере прогрессирования, приводят к появлению расстройств со стороны функционирования нервов. К группе первых симптомов полиневропатии относятся:
Симптомами нарушения работоспособности нервов являются:
- мышечная слабость;
- истончение мышц;
- снижение тонуса мышц;
- приступы сильного головокружения;
- учащённое сердцебиение;
- сухость кожного покрова поражённых конечностей;
- возникновение запоров;
- значительное выпадение волос на патологическом участке;
- снижение или полная утрата чувствительности кончиков пальцев рук и ног.
Осложнения
При несвоевременном обращении к специалисту за квалифицированной помощью могут развиться следующие последствия от воспалительного процесса в нервах верхних и нижних конечностей:
- нарушение двигательных функций – наблюдается при сильно выраженной слабости, в особенности при диабетической полиневропатии;
- поражения нервов, отвечающих за дыхательный процесс, что может привести к кислородной недостаточности;
- внезапная сердечная смерть – возникшая от нарушений сердцебиения.
Диагностические мероприятия
Важным этапом в установлении диагноза является обнаружение причины, которая привела к появлению полиневропатии. Этого удаётся достичь следующими мероприятиями:
- сбором подробной информации о протекании заболевания. Это необходимо для того, чтобы выявить предрасполагающий фактор. Например, при наследственной или диабетической форме расстройства, симптомы развиваются довольно медленно;
- неврологическим осмотром, при помощи которого удаётся определить место локализации неприятных признаков в виде жжения или онемения;
- анализом крови, благодаря которому удаётся обнаружить наличие химических элементов, а также установить уровень сахара, мочевины и креатинина;
- электронейромиографии – это такая методика, которая позволяет оценить скорость прохождения импульса по нервам нижних и верхних конечностей;
- биопсии нервов – осуществляется для микроскопического изучения небольшой частички нерва;
- дополнительными консультациями таких специалистов, как терапевт и эндокринолог, в случаях появления такого заболевания у беременных – акушера-гинеколога. Если пациентом является ребёнок, нужно провести дополнительный осмотр у педиатра.

После получения всех результатов анализов, специалист назначает наиболее эффективную тактику лечения воспалительного процесса верхних и нижних конечностей.
Лечение
При наследственной полиневропатии лечение направлено лишь на ликвидацию неприятных признаков, а в случаях диабетической, алкогольной или лекарственной – на снижение проявления симптомов и замедление развития процесса. Комплексное лечение полиневропатии включает в себя:
- назначение лекарственных препаратов. В зависимости от причины, это могут быть – глюкокортикостероиды, иммуноглобулины, обезболивающие и снижающие уровень сахара в крови медикаменты;
- осуществление пересадки почки при дисметаболическом типе расстройства;
- ограничение контакта с токсинами;
- хирургическое вмешательство для удаления злокачественных новообразований;
- приём антибиотиков для устранения воспалительных или инфекционных процессов организма;
- инъекции витаминов группы В;
- ношение ортезов для поддержки нижних или верхних конечностей при сильной слабости.
Профилактика
Для того чтобы у человека не возникло такое заболевание, как полиневропатия, необходимо придерживаться несложных правил:
- вести здоровый образ жизни, отказаться от употребления спиртных напитков;
- как можно лучше защищаться от токсинов при работе с ними;
- осуществлять контроль над уровнем сахара в крови;
- принимать медикаменты только по предписанию врача;
- проходить профилактический осмотр в клинике несколько раз в год.
В большинстве случаев прогноз после выздоровления положительный. Исключения составляют больные с наследственным воспалительным процессом нижних и верхних конечностей, для которых не удаётся достичь полного выздоровления. У людей с диабетической полиневропатией высока вероятность рецидива заболевания.
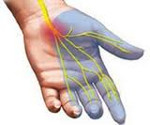
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора.
- Этиология и патогенез полиневропатий
- Классификация полиневропатий
- Клиническая картина полиневропатии
- Диагностика полиневропатий
- Лечение полиневропатий
- Прогноз при полиневропатии
- Цены на лечение
Общие сведения
Полиневропатии — гетерогенная группа заболеваний, характеризующаяся системным поражением периферических нервов. Полиневропатии подразделяются на первично аксональные и первично демиелинизирующие. Независимо от типа полинейропатии ее клиническая картина характеризуется развитием мышечной слабости и атрофии, снижением сухожильных рефлексов, различными нарушениями чувствительности (парестезиями, гипо- и гиперестезией), возникающими в дистальных отделах конечностей, вегетативными расстройствами. Важным диагностическим моментом при установлении диагноза полиневропатии является определение причины ее возникновения. Лечение полинейропатии носит симптоматический характер, основной задачей является устранение причинного фактора или компенсация основного заболевания.

Этиология и патогенез полиневропатий
Независимо от этиологического фактора при полиневропатиях выявляют два типа патологических процессов — поражение аксона и демиелинизацию нервного волокна. При аксональном типе поражения возникает вторичная демиелинизация, при демиелинизирующем поражении вторично присоединяется аксональный компонент. Первично аксональными являются большинство токсических полиневропатий, аксональный тип СГБ, НМСН II типа. К первично демиелинизирующим полиневропатиям относятся классический вариант СГБ, ХВДП, парапротеинемические полиневропатии, НМСН I типа.
При аксональных полиневропатиях страдает главным образом транспортная функция осевого цилиндра, осуществляемая аксоплазматическим током, который несет в направлении от мотонейрона к мышце и обратно ряд биологических субстанций, необходимых для нормального функционирования нервных и мышечных клеток. В процесс вовлекаются в первую очередь нервы, содержащие наиболее длинные аксоны. Изменение трофической функции аксона и аксонального транспорта приводит к появлению денервационных изменений в мышце. Денервация мышечных волокон стимулирует развитие сначала терминального, а затем и коллатерального спраутинга, роста новых терминалей и реиннервацию мышечных волокон, что ведет к изменению структуры ДЕ.
При демиелинизации происходит нарушение сальтаторного проведения нервного импульса, в результате чего снижается скорость проведения по нерву. Демиелинизирующее поражение нерва клинически проявляется развитием мышечной слабости, ранним выпадением сухожильных рефлексов без развития мышечных атрофий. Наличие атрофий указывает на дополнительный аксональный компонент. Демиелинизация нервов может быть вызвана аутоиммунной агрессией с образованием антител к различным компонентам белка периферического миелина, генетическими нарушениями, воздействием экзотоксинов. Повреждение аксона нерва может быть обусловлено воздействием на нервы экзогенных или эндогенных токсинов, генетическими факторами.
Классификация полиневропатий
На сегодняшний день общепринятой классификации полиневропатий не существует. По патогенетическому признаку полиневропатии разделяют на аксональные (первично поражение осевого цилиндра) и демиелинизирующие (патология миелина). По характеру клинической картины выделяют моторные, сенсорные и вегетативные полиневропатии. Однако в чистом виде эти формы наблюдаются весьма редко, чаще выявляют сочетанное поражение двух или трех видов нервных волокон (моторно-сенсорные, сенсорно-вегетативные др.).
По этиологическому фактору полиневропатии разделяют на наследственные (невральная амиотрофия Шарко-Мари-Тута, синдром Русси-Леви, синдром Дежерина-Сотта, болезнь Рефсума и пр.), аутоиммунные (синдром Миллера-Флешера, аксональный тип СГБ, парапротеинемические полиневропатии, паранеопластические невропатии и др.), метаболические (диабетическая полинейропатия, уремическая полиневропатия, печеночная полинейропатия и др.), алиментарные, токсические и инфекционно-токсические.
Клиническая картина полиневропатии
Приобретенные демиелинизирующие полиневропатии могут проявляться проксимальной мышечной слабостью. При тяжелом течении может отмечаться поражение ЧН и дыхательных мышц, что чаще всего наблюдается при синдроме Гийена-Барре (СГБ). Для полиневропатий характерна относительная симметричность мышечной слабости и атрофии. Асимметричные симптомы характерны для множественных мононевропатий: мультифокальной моторной невропатии, мультифокальной сенсомоторной невропатии Самнера-Льюиса. Сухожильные и периостальные рефлексы при полиневропатии обычно снижаются или выпадают, в первую очередь снижаются рефлексы ахиллова сухожилия, при дальнейшем развитии процесса — коленные и карпорадиальные, сухожильные рефлексы с двуглавых и трехглавых мышц плеча могут оставаться сохранными длительное время.
Нарушение вегетативных функций наиболее ярко проявляется при аксональных полиневропатиях, так как вегетативные волокна являются немиелизированными. Чаще наблюдают симптомы выпадения: поражение симпатических волокон, идущих в составе периферических нервов, проявляется сухостью кожных покровов, нарушением регуляции сосудистого тонуса; поражение висцеральных вегетативных волокон приводит к дизавтономии (тахикардия, ортостатическая гипотензия, снижение эректильной функции, нарушение работы ЖКХ).
Диагностика полиневропатий
При выявлении медленно прогрессирующей сенсомоторной полиневропатии, дебютировавшей с перонеальной группы мышц, необходимо уточнить наследственный анамнез, особенно наличие у родственников утомляемости и слабости мышц ног, изменений походки, деформации стоп (высокий подъем). При развитии симметричной слабости разгибателей кисти необходимо исключить интоксикацию свинцом. Как правило, токсические полиневропатии характеризуются, помимо неврологических симптомов, общей слабостью, повышенной утомляемостью и редко абдоминальными жалобами. Кроме того, необходимо выяснить, какие препараты принимал/принимает пациент для того, чтобы исключить лекарственную полиневропатию.
Медленно прогрессирующее развитие асимметричной слабости мышц — клинический признак мультифокальной моторной полиневропатии. Для диабетической полиневропатии характерна медленно прогрессирующая гипестезия нижних конечностей в сочетании с чувством жжения и другими проявлениями в стопах. Уремическая полиневропатия возникает, как правило, на фоне хронического заболевания почек (ХПН). При развитии сенсорно-вегетативной полиневропатии, характеризующейся жжением, дизестезиями, на фоне резкого уменьшения массы тела необходимо исключить амилоидную полиневропатию.
Для наследственных полиневропатий характерны преобладание слабости разгибателей мышц стоп, степпаж, отсутствие ахилловых сухожильных рефлексов, высокий свод стопы. В более поздней стадии заболевания отсутствуют коленные и карпорадиальные сухожильные рефлексы, развиваются атрофии мышц стоп, голеней. Поражение мышц, соответствующее иннервации отдельных нервов, без сенсорных нарушений характерно для множественной моторной полиневропатии. В большинстве случаев преобладает поражение верхних конечностей.
Сенсорные полиневропатии характеризуются дистальным распределением гипестезий. В начальных стадиях заболевания возможна гиперестезия. Сенсомоторные аксональные невропатии характеризуются дистальными гипестезиями и дистальной мышечной слабостью. При вегетативных полиневропатиях возможны как явления выпадения, так и раздражение вегетативных нервных волокон. Для вибрационной полиневропатии типичны гипергидроз, нарушения сосудистого тонуса кистей, для диабетической полиневропатии, напротив, сухость кожных покровов, трофические нарушения, вегетативная дисфункция внутренних органов.
При подозрении на полиневропатии, связанные с интоксикацией свинцом, алюминием, ртутью проводят анализы крови и мочи на содержание тяжелых металлов. Возможно проведение молекулярно-генетического анализа на все основные формы НМСН I, IVA, IVB типов. Проведение игольчатой электромиографии при полиневропатиях позволяет выявить признаки текущего денервационно-реиннервационного процесса. Прежде всего, необходимо исследовать дистальные мышцы верхних и нижних конечностей, а при необходимости и проксимальные мышцы. Проведение биопсии нервов оправдано только при подозрении на амилоидную полиневропатию (выявление отложений амилоида).
Лечение полиневропатий
При наследственных полиневропатиях лечение носит симптоматический характер. При аутоиммунных полиневропатиях цель лечения заключается в достижении ремиссии. При диабетической, алкогольной, уремической и других хронических прогрессирующих полиневропатиях лечение сводится к уменьшению выраженности симптоматики и замедлению течения процесса. Один из важных аспектов немедикаментозного лечения — лечебная физкультура, направленная на поддержание мышечного тонуса и предупреждение контрактур. В случае развития дыхательных нарушений при дифтерийной полиневропатии может потребоваться проведение ИВЛ. Эффективного медикаментозного лечения наследственных полиневропатий не существует. В качестве поддерживающей терапии используют витаминные препараты и нейротрофические средства. Впрочем, эффективность их до конца не доказана.
Лечение диабетической полиневропатии проводится совместно с эндокринологом, основной его целью является поддержание нормального уровня сахара крови. Для купирования болевого синдрома применяют трициклические антидепрессанты, а также прегабалин, габапентин, ламотриджин, карбамазепин. В большинстве случаев применяют препараты тиоктовой кислоты и витамины группы В. Регресс симптомов на ранней стадии уремической полиневропатии достигается нефрологами при коррекции уровня уремических токсинов в крови (программный гемодиализ, трансплантация почки). Из лекарственных средств применяются витамины группы В, при выраженном болевом синдроме — трициклические антидепрессанты, прегабалин.
Прогноз при полиневропатии
При хронической воспалительной демиелинизирующей полирадикулоневропатии прогноз на жизнь достаточно благоприятный. Летальность очень низкая, однако, полное выздоровление наступает очень редко. До 90% пациентов на фоне иммуносупрессивной терапии достигают полной либо неполной ремиссии. В то же время заболевание склонно к обострениям, применение иммуносупрессивной терапии может быть в виду ее побочных действий, приводящих к многочисленным осложнениям.
При наследственных полиневропатиях редко удается добиться улучшения состояния, так как заболевание медленно прогрессирует. Однако пациенты, как правило, адаптируются к своему состоянию и в большинстве случаев до самых поздних стадий заболевания сохраняют способность к самообслуживанию. При диабетической полиневропатии прогноз на жизнь благоприятный при условии своевременного лечения и тщательного контроля гликемии. Лишь в поздних стадиях заболевания выраженный болевой синдром способен значительно ухудшить качество жизни пациента.
Прогноз на жизнь при уремической полиневропатии полностью зависит от выраженности хронической почечной недостаточности. Своевременное проведение программного гемодиализа либо трансплантация почки способны привести к полному либо почти полному регрессу уремической полиневропатии.
Читайте также:


