Мононевропатия нижней конечности что это такое

Мононевропатией называется группа заболеваний, при которых происходит поражение периферической нервной системы. Заболевание в большинстве случаев поражает один нерв, реже – группу нервов в определенной части тела.
Из-за повреждения периферического нерва часть тела (место локализации болезни) подвергается изменениям: может отсутствовать чувствительность, нарушена двигательная функция и так далее.
Что провоцирует развитие болезни
Мононевропатия возникает в результате разрушения или повреждения периферического нерва. Произойти это может по разным причинам.
Среди основных причин развития заболевания следует отметить:
- травмы, несчастные случаи, падения, вызывающие механическое повреждение нерва;
- аутоиммунные заболевания, включая герпес, сифилис, ВИЧ, ревматоидный артрит и так далее;
- сахарный диабет;
- хронические заболевания почек;
- гормональные нарушения;
- заболевания сосудистой системы;
- авитаминоз, в частности недостаток витаминов группы В и витамина Е;
![]()
- воздействие некоторых химических веществ (растворителей, тяжелых металлов и так далее);
- прием лекарственных препаратов;
- химиотерапия;
- нарушения обмена веществ;
- алкоголизм и так далее.
Повреждение нерва может произойти механическим путем (травмы, постоянные нагрузки) или химическим (воздействие лекарственных препаратов, вредных химических веществ и так далее). Также развиться мононевропатия может вследствие хронических или инфекционных заболеваний.
Классификация нарушения
В зависимости от особенностей развития симптомов мононевропатия бывает:
- при хронической форме симптомы развиваются постепенно;
- острая форма характеризуется резким проявлением болезни (часто развивается при травмах и иных механических повреждениях нерва).

В редких случаях мононевропатия может иметь наследственный характер. Чаще человек приобретает заболевание вследствие травм или патологий.
Нередко разновидность заболевания связывают с его причиной. К примеру, если повреждение нерва произошло вследствие сахарного диабета, диагностируют диабетическую мононевропатию. Если причину заболевания не удалось выяснить, невропатию называют идиопатической.
В зависимости от локализации повреждения периферического нерва различают следующие виды болезни:
- туннельный кистевой синдром;
- неврит локтевого нерва;
- дисфункция бедренного нерва;
- неврит лучевого нерва;
- черепная мононевропатия;
- дисфункция седалищного нерва и так далее.
Поразить мононевропатия может любую часть тела, начиная от верхних и нижних конечностей и заканчивая черепом.
Особенности симптоматики
Проявления заболевания зависят от его вида (места повреждения периферического нерва). Основными общими симптомами мононевропатии вне зависимости от локализации поражения являются:
- снижение чувствительности;
![]()
- снижение или полная потеря рефлексов;
- спазмы в мышцах;
- судороги;
- онемение;
- утрата координации;
- покалывание или жжение;
- атрофия мышц;
- нарушение двигательной функции;
- паралич.
К примеру, при неврите бедренного нерва пациент теряет возможность сгибать и разгибать ногу в колене, также отсутствует коленный рефлекс.
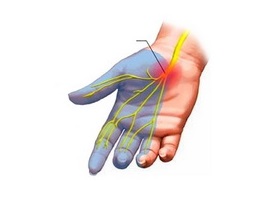
При кистевом туннельном синдроме, что развивается в результате сдавливания срединного нерва, наблюдается слабость в руках, онемение и снижение мышечной силы в руках и пальцах.
Диагностический подход
При появлении первых симптомов заболевания необходимо обратиться к врачу. Ему нужно сообщить не только жалобы и проявления болезни, но и ответить на следующие вопросы:
- какие препараты принимаете;
- где работаете;
- сталкивались в последнее время с воздействием химикатов;
- страдали ли родными подобными заболеваниями;
- были ли травмы;
- иные вопросы в зависимости от особенностей протекания заболевания.
Чтобы диагностировать заболевание, пациенту необходимо пройти ряд клинических и инструментальных исследований. Врач может назначить:
- ЭМГ (электромиограмму), при помощи которой регистрируется электрическая активность в мышцах;
- исследование проводимости нервов, что позволяет зафиксировать скорость электрической активности в мышцах;
- биопсию нерва.
Для выяснения причины и подтверждения диагноза также могут быть назначены следующие исследования:
- МРТ;
- компьютерная томография;
- анализы крови;
- анализы мочи;
- анализы на проверку функции щитовидной железы;
- рентген;
- анализ на С-реактивный белок и другие.
Полное обследование позволяет установить причину развития мононевропатии и назначить эффективное лечение.
Методы терапии

Используемые методы терапии нарушения напрямую зависят от причины повреждения и тяжести болезни. Лечебные мероприятия направлены на устранение фактора, вызвавшего развитие заболевания, а также снятие симптомов.
Курс лечения (прием медикаментов, физиотерапию и другие действия) назначает врач в зависимости от следующих факторов:
- причины болезни;
- локализации;
- протекания (симптомов);
- особенностей пациента и так далее.
Нередко лечение мононевропатии включает прием следующих препаратов:
- кортикостероидов (помогают снять отек, что образовался в результате сдавливания или повреждения периферического нерва);
- обезболивающих (снимают сильные болевые ощущения, часто сопровождающие болезнь).
Также применяется физиотерапия и лечебная физкультура. Они помогают вернуть силу мышцам в поврежденной области. В некоторых случаях пациенту необходимо пользоваться специальными вспомогательными средствами:
- ортопедической обувью;
- шинами;
- опорами и так далее.
Эффективно для лечения мононевропатии применяются иглоукалывание, массаж и иные подобные методики. Нередко проводится курс 
приема витаминов группы В.
Прием лекарственных препаратов и лечебные действия в целом зависят от причины. К примеру, если мононевропатия вызвана сахарным диабетом, пациенту необходимо следить за артериальным давлением и в случае необходимости своевременно принимать препараты для его снижения.
Если повреждение нерва вызвано хроническим заболеванием или инфекцией, то лечение будет проводиться в двух направлениях:
- восстановление функций поврежденного нерва;
- лечение болезни, которая вызвала разрушение или повреждение нерва.
При сильном разрушении нерва или в случаях, когда иные лечебные действия не приносят результата, рекомендовано проведение оперативного вмешательства.
Скрытая опасность

Опасность мононейропатии заключается в том, что она может вызвать нарушения двигательной функции и паралич. Помимо этого, если не лечить заболевание, могут развиться и другие осложнения.
К примеру, если не устранить снижение или отсутствие чувствительности, то человек может не обнаружить появление новой травмы, что чревато развитием воспалительного процесса и иными сложностями.
При несвоевременном лечении заболевании, которое часто сопровождается слабость в мышцах, может развиться атрофия мышц. Нарушение двигательной функции, отсутствие чувствительности и рефлексов не только значительно ухудшает качество жизни, но и способствует развитию новых патологий.
В целях профилактики
Чтобы снизить риск развития мононевропатии, необходимо соблюдать простые рекомендации:
- Правильно питайтесь. Периферическая нервная система нуждается в витаминах группы В и других витаминах. При необходимости
![]()
принимайте витаминные комплексы. - Своевременно лечите хронические заболевания и инфекции. При развитии любых болезней обращайтесь к врачу для обследования и лечения. Заболевание часто развивается вследствие хронических или аутоиммунных заболеваний.
- Откажитесь от вредных привычек. Алкоголь способствует разрушению периферических нервов.
- Исключите или снизьте к минимуму воздействие химических веществ.
- Делайте гимнастику и занимайтесь спортом, чтобы снизить вероятность зажима периферического нерва при длительном сидении или нахождении в неудобной позе.
Мононейропатия может развиться по разным причинам и может привести к разным последствиям. При появлении симптомов, указывающих на повреждение периферического нерва, обратитесь к врачу. Своевременное лечение поможет избежать неприятных последствий.
Мононевропатия – это группа заболеваний, при которой поражается периферическая нервная система. Вследствие повреждения определенного нерва пораженная часть тела поддается изменениям, которые проявляются в виде потери чувствительности, нарушении двигательной функции и т. д. Симптомы мононевропатии могут проявляться в разных частях тела, а именно в тех, которые иннервируются поврежденными нервами. Это могут быть как нижние, так и верхние конечности, так и череп , и любые другие области.
Почему возникает недуг?
Мононевропатия верхней и нижней конечности может развиваться по разным причинам: вследствие заболеваний , нарушений обмена, интоксикаций, травматических поражений.
Приводим список наиболее частых причин развития мононевропатии:
- механические травмы;
- вирус герпеса;
- инфекционные заболевания, например, сифилис;
- ВИЧ;
- сахарная болезнь;
- ревматоидные болезни;
- гормональные сбои;
- сосудистые заболевания;
- нехватка витаминов группы В и Е в организме;
- прием некоторых медикаментозных лекарств, включая химиотерапию;
- обменные патологии;
- алкоголизм;
- контакт с химическими веществами промышленного типа.
Самой главной причиной возникновения мононевропатии считается травма, второе место занимают аутоиммунные и инфекционные заболевания, ну а третье место принадлежит алкоголизму, особенно затяжному.
Классификация нарушений
Очень редко данная патология может иметь наследственную причину, чаще пациент приобретает ее вследствие травм или на фоне других болезней.
Разновидности патологии связывают с провоцирующей причиной. Например, если причиной развития недуга стал сахарный диабет, то болезнь называют диабетической. Если причина до конца не выяснена, имеет место идиопатическая мононевропатия.
Вариантом иммунной невропатии является мультифокальная моторная невропатия, которая поражает только двигательные нервы. Симптомами такого состояния будут общая слабость и мышечная атрофия, в особенности верхних конечностей с мультифокальным распределением. Подвержены такому недугу молодые люди.
Симптоматика патологического процесса
Особенности проявления заболевания зависят от места повреждения периферического нерва.
Но есть и основные общие симптомы, которые присутствуют при любой локализации поражения:
- снижение функций чувствительности;
- частичная или полная потеря рефлексов;
- мышечные спазмы;
- судороги;
- чувство онемения;
- утрата координации;
- мышечная атрофия;
- покалывание или жжение в месте пораженного нерва;
- паралич;
- нарушение двигательной активности.
Так как периферический нерв отвечает только за определенную часть тела, то и нарушения локализуются в конкретной иннервируемой области.
Например, при неврите бедренного сустава больному сложно совершать сгибательно – разгибательные движения в колене. А вот кистевой туннельный синдром характеризуется слабостью в руках и снижении силы мышц верхних конечностей.
Как диагностировать патологию?
Для точной диагностики, как правило, нужны дополнительные обследования.
К ним относятся:
- Исследование проводимости нерва.
- Электромиограмма.
- Биопсия нерва.
- МРТ или КТ пораженной области.
- Общий анализ крови и мочи.
- Рентгенография.
- Анализ на С-реактивный белок.
Данные методы диагностики позволят быстро и точно выяснить причину патологии и подобрать адекватное лечение с учетом особенностей конкретного организма.
Терапевтический курс
Большую роль в лечении мононевропатии играет физиотерапия, в которую входит массаж, лечебная гимнастика, иглорефлесотерапия. Такие мероприятия помогают восстановить силу мышц в поврежденной части тела.
Если по истечению двух — шести месяцев консервативное лечение не дало результатов, то назначается хирургическое вмешательство. Операцию проводят при условии, что среди причин болезни нет инфекционной составляющей. Срок консервативного лечения до операции не должен превышать полугода, так как затягивании процесса происходят необратимые изменения в парализованной конечности. В результате шансы на положительный исход уменьшаются.
Чем опасен недуг?
Каждое заболевание, если его своевременно не лечить, может приводить к осложнениям. Опасность мононевропатии в том, что она может спровоцировать двигательные нарушения и паралич. И это только одно из осложнений.
Например, если при снижении или отсутствии чувствительности не прибегнуть к лечению, то можно не заметить другую травму, которая повлечет за собой воспалительный процесс или иные осложнения.
Заключительный аккорд осложненной мононевропатии – атрофия мышц. Это состояние уже не поддается коррекции и лишает человека двигательной активности и кожной чувствительности.
В целях профилактики осложнений мононевропатии рекомендуется своевременно посещать врача, развивать здоровые привычки, следить за рационом, не забывать об оздоровительной гимнастике и полностью отказаться от любых вредных пристрастий.
Общие сведения
Нервная система представлена различными нервными сплетениями, периферическими нервами, спинным и головным мозгом. Нейропатия — это поражение нервной системы невоспалительного характера.
Периферические нервы имеют очень тонкую структуру и неустойчивы к воздействию повреждающих факторов. По уровню поражения выделяют:
- Мононейропатию. Характеризуется поражением одного единственного нерва. Мононевропатия считается довольно распространённым вариантом. Чаще всего диагностируется мононевропатия верхней конечности (мононеврит лучевого или локтевого нерва).
- Множественная нейропатия с поражением нескольких нервных окончаний.
- Полинейропатия, для которой характерно вовлечение в процесс нескольких нервов, локализованных в одной зоне.
Патогенез
Нейропатию принято определять характером повреждения нерва и его расположением. Чаще всего патология формируется после травматического повреждения, после перенесенных общих заболеваний и при интоксикации.
Выделяют 3 основные формы нейропатии:
- Посттравматическая нейропатия. Нарушение целостности нервной миелиновой оболочки происходит в результате острой травмы либо сильного удара. При отёке ткани, неправильном формировании рубца и переломе костей происходит сдавливание нервных волокон. Посттравматическая нейропатия характерна для локтевого, седалищного и лучевого нервов.
- Диабетическая нейропатия. Поражение нервных окончаний регистрируется и при высоком содержании в крови сахара и липидов крови.
- Токсическая нейропатия. В результате таких инфекционных заболеваний, как герпес, ВИЧ, дифтерия и др., происходит токсическое поражение нервного сплетения. Отравление химическими соединениями и передозировка некоторых медикаментов может привести к нарушению целостности нервного ствола.
Нейропатия может развиться на фоне заболевания печеночной системы, патологии почек, при остеохондрозе позвоночника, артрите, наличии новообразований и при недостаточном содержании в организме гормонов щитовидной железы.
Классификация
По локализации классифицируют:
Причины
Крайне редко нейропатия развивается как отдельное самостоятельное заболевание. Чаще всего нервные окончания поражаются на фоне хронически протекающей патологии, которая выступает в качестве травмирующего фактора. Развитию нейропатии предшествуют следующие заболевания и состояния:
- гиповитаминоз;
- нарушение метаболизма;
- снижение реактивности;
- интоксикация, отравление;
- травма нервного волокна;
- новообразования (злокачественные и доброкачественные);
- сильное переохлаждение;
- наследственная патология;
- диагностированные эндокринные заболевания.
Симптомы нейропатии
При поражении нервных окончаний происходит истончение мышечных волокон и нарушение их рефлекторной функции. Параллельно отмечается снижение сократительной способности и частичная потеря чувствительности к раздражителям, которые вызывают болевой синдром.
Клиническая картина нейропатии может быть самой разной, а патологический процесс локализоваться в любом месте, вызывая нейропатию малоберцового нерва, тройничного нерва, лицевого нерва, локтевого и лучевого нерва. Поражение чувствительной, двигательной или вегетативной функции нерва отрицательно сказывается на качестве жизни пациента. У пациентов с сахарным диабетом встречается несколько форм нейропатии:
- Периферическая нейропатия. Характерно поражение периферических нервов, которые отвечают за иннервацию верхних и нижних конечностей. Симптомы нейропатии верхних конечностей проявляются в виде нарушения чувствительности в пальцах рук и ног, чувстве покалывания, ощущении онемения верхних конечностей. Симптомы нейропатии нижних конечностей идентичны: отмечаются покалывания и нарушения чувствительности нижних конечностей.
- Проксимальная форма. Характеризуется нарушением чувствительности в основном в нижних конечностях (ягодицы, бедро, голень).
- Автономная форма. Отмечается функциональное нарушение органов мочеполовой системы и органов пищеварительного тракта.
На начальной стадии пациенты предъявляют жалобы на мышечную слабость и парестезии. У каждого второго больного заболевание поражает сначала нижние конечности, а затем и верхние. Бывает и одновременное поражение верхнего и нижнего пояса.
Характерные симптомы алкогольной нейропатии:
- резкое снижение, а в будущем полное отсутствие сухожильных рефлексов;
- диффузное снижение мышечного тонуса.
Алкогольная нейропатия характеризуется нарушением работы и мимической мускулатуры, а в более запущенных случаях отмечается задержка мочеиспускания. В развёрнутой стадии для алкогольной полинейропатии характерно:
- мышечная слабость в конечностях: односторонняя или симметричная;
- парезы и параличи;
- нарушение поверхностной чувствительности;
- резкое угнетение сухожильных рефлексов с последующим их полным угасанием.
Анализы и диагностика
Нейропатия считается довольно сложным для диагностики заболеванием, поэтому так важно грамотно и тщательно собрать анамнез. Трудность заключается в длительном отсутствии определённой симптоматики. Доктору предстоит выяснить: принимались ли медикаменты, переносились ли вирусные заболевания, был ли контакт с некоторыми химическими веществами.
Дебют заболевания может произойти на фоне злоупотребления алкогольсодержащими напитками. Диагноз собирается по крупицам на основании многих факторов. Нейропатия может протекать по-разному: прогрессируя в течение нескольких дней или лет, и даже молниеносно.
При помощи пальпации доктор обследует нервные стволы, выявляя болезненность и утолщение по их ходу. Обязательно проведение пробы Тиннеля. Данный метод основан на поколачивании по нервному окончанию и выявлении покалывания в зоне чувствительной иннервации.
Лабораторно проводится анализ крови с определением СОЭ, измеряется уровень сахара. Дополнительно проводится рентгенографическое исследование грудной клетки. Также выполняется электрофорез сывороточных белков.
Лечение
Терапия поражения нервных окончаний невоспалительного характера носит индивидуальный характер и требует не только комплексного подхода, но и регулярной профилактики.
Методы лечения подбираются в зависимости от формы, степени и причин, которые способствовали поражению нервно-мышечной проводимости. Вся терапия направлена на полноценное восстановление проводимости нерва. При токсическом поражении нервной системы проводятся дезинтоксикационные мероприятия (устранение влияющих факторов, введение антидота).
При диабетической форме рекомендуются мероприятия по поддержанию нормального уровня сахара в крови. Параллельно рекомендуется избавление от вредных привычек. Нарушение метаболизма при сахарном диабете способствует повышению уровня свободных радикалов, циркулирующих в кровяном русле, при нарушенной антиоксидатной активности собственных органов и систем. Всё это ведёт к нарушению целостности внутренней оболочки сосуда и нервного волокна.
При диабетической нейропатии показана применение медикаментов на основе Альфа-липоевой кислоты:
Традиционный неврологический набор подразумевает введение витаминов группы В для полноценного восстановления нервно-мышечной проводимости. Не рекомендуется прибегать к лечению народными средствами.
При посттравматической форме устраняются травмирующие факторы. Назначаются обезболивающие средства, витаминные комплексы, а также медикаменты, усиливающие регенеративную способность и нормализующие обмен веществ.
Эффективно проведение физиотерапевтических процедур.
Лекарства
Лечение нейропатии нижних конечностей включает назначение следующих медикаментов:
- Нейропротекторы или ускорители обмена веществ в нервных клетках. Препараты для лечения:Милдронат; Пирацетам.
- Антихолинэстеразные медикаменты, действие которых направлено на оптимизацию сенсорной работы нервных окончаний. Препараты улучшают нервно мышечную проводимость нижних конечностей. К ним относятся:Прозерин; Ипидакрин.
- Антиоксиданты. Предупреждают негативные последствия от влияния свободных радикалов на работу нервной системы. Высокая концентрация свободных радикалов оказывает разрушающее воздействие на состояние тканей периферической нервной системы. Препараты: Цитофлавин; Мексидол.
- Альфа-липоевая кислота. Препараты способствуют восстановлению нейроцитов, ускоряют метаболизм. Высокая эффективность наблюдается при диабетической нейропатии.
- Иные медикаменты. Хороший эффект даёт применение витаминов группы В, в частности пациентам с нейропатиями показаны В1, В6, В12. Витаминные комплексы способствуют восстановлению нервно-мышечной проводимости. Есть таблетированная и инъекционная форма: Мильгамма; Нейромультивит; Комбилипен.
Не рекомендуется проводить самостоятельное лечение в домашних условиях.
Нейропатическая боль возникает при нарушении передачи импульсных сигналов по нервам. У взрослых нейропатический болевой синдром описывается как колющий, обжигающий, стреляющий и часто ассоциируется с поражением электрическим током.
Терапию начинают с самых простых обезболивающих средств (Ибупрофен, Кетонал). При их неэффективности и сильной выраженности болевого синдрома назначаются антидепрессанты и противоэпилептические средства (например, Тебантин).

Препараты данной группы довольно часто применяются для купирования нейропатической боли. Считается, что механизм их воздействия основан на препятствовании передачи нервных импульсов. Самым часто назначаемым медикаментом является Амитриптилин. Эффект может наступить уже через несколько дней, но в некоторых случаях противоболевая терапия растягивается на 2-3 недели. Максимальный эффект терапии регистрируется на 4-6 неделе интенсивного лечения. Побочным эффектом терапии является сонливость, именно поэтому лечение начинают с самых маленьких доз, постепенно увеличивая дозировку для лучше переносимости. Рекомендуется обильное питьё.
При невозможности применять антидепрессанты назначаются анти-эпилептические средства (Прегабалин, Габапентин). Помимо терапии эпилепсии медикаменты отлично купируют нейропатический болевой синдром. Лечение начинают с самых маленьких доз, идентично терапии антидепрессантами.
Процедуры и операции
Нейропатия малоберцового нерва помимо медикаментозной терапии включает и физиотерапевтические процедуры:
- Магнитотерапия. Основывается на воздействии магнитного поля на организм человека, что способствует купированию болевого синдрома, восстановлению нервных клеток, уменьшению выраженности воспалительной реакции.
- Амплипульс. Основывается на воздействии на поражённую область модулированного тока, благодаря которому происходит восстановление нервных клеток, уменьшается отёчность. Оказывает противовоспалительное воздействие.
- Электрофорез с лекарственными средствами. Основывается на воздействии электрического поля, благодаря чему медикаменты попадают в очаг воспаления.
- Ультразвуковая терапия. При воздействии ультразвука стимулируется кровообращение, уменьшается выраженность болевого синдрома. Оказывает тонизирующее и противовоспалительное воздействие.
- Электростимуляция. Восстановление нервно-мышечной проводимости происходит под воздействием электрического тока.
Аналогично проводится лечение нейропатии лучевого нерва. Для восстановления лучевого нерва также рекомендован курсовой массаж.
Профилактика
Профилактические мероприятия включают своевременное лечение инфекционных и системных заболеваний, нормализацию общего метаболизма. Важно понимать, что патология может приобрести хроническое течение, именно поэтому так важно проведение своевременного и грамотного лечения.
При слабовыраженном течении заболевания и хронической форме нейропатии показано санаторно-курортное лечение, где проводится:
- аромафитотерапия;
- лазерное и световое лечение;
- магнитотерапия;
- массаж, ЛФК;
- иглорефлексотерапия;
- психотерапия.
Последствия и осложнения
Осложнений при периферической нейропатии много и зависят они в первую очередь от причинного фактора, который привёл к поражения нервного ствола. Основные осложнения:
- Диабетическая стопа. Считается одним из самых страшных осложнений сахарного диабета.
- Гангрена. Причиной гнилостного процесса является полное отсутствие кровотока в поражённой области. Патология требует экстренного хирургического лечения: иссечение некротизированных участков, ампутация конечности.
- Автономная сердечно-сосудистая нейропатия. Характерно нарушение различных вегетативных нервных функций, в том числе потоотделение, контроль над мочевым пузырём, частота сердечных сокращений, уровень кровяного давления.
Список источников

Опыт работы: С 2011 по 2014 год работала терапевтом и кардиологом в МБУЗ Поликлиника №33 г. Уфа. С 2014 года работала кардиологом и врачом функциональной диагностики в МБУЗ Поликлиника №33 г. Уфа. С 2016 года работает кардиологом в ГБУЗ Поликлиника №50 г. Уфа. Является членом Российского кардиологического общества.
Содержание:
Мононевропатия нижней конечности – большая группа патологий, при которых поражается какой-либо периферический нерв. Оно может быть диагностировано только в районе одного нервного окончания, либо охватывать сразу целую группу.

Из-за возникших изменений часть тела, которая подверглась развитию этой патологии, может сильно измениться. Здесь практически полностью отсутствует чувствительность, нарушается двигательная функция и происходят некоторые другие изменения, которые скорее всего будут необратимыми.
Причины развития
Мононевропатия нижней конечности развивается из-за разрушения или же повреждения периферического нерва. Случиться это может по разным причинам. К ним можно отнести:
- Травмы, которые вызывают механическое повреждение.
- Герпес.
- Сифилис.
- ВИЧ.
- Ревматоидный артрит.
- Сахарный диабет.
- Заболевания почек хронического характера.
- Гормональные нарушения.
- Заболевания сосудов.
- Авитаминоз.
- Приём некоторых лекарств.
- Химиотерапию.
- Нарушения обмена веществ.
- Алкоголизм.
Чаще всего причиной становится именно травма. На втором месте – различные хронические заболевания и инфекции. И на третьем месте – алкоголизм, особенно длительный.
Классификация
В зависимости от симптомов болезнь бывает острой и хронической. Причём при хроническом течении проявления развиваются постепенно, а при острой форме симптомы появляются практически мгновенно.
Основные проявления
Симптомы мононевропатии нижних конечностей могут быть самыми разными. И здесь всё зависит от того, какова причина этой патологии. Первыми проявлениями является снижение чувствительности кожных покровов. Также происходит нарушение рефлексов, причём они могут быть как сильно снижены, так и полностью отсутствовать.
Ещё одно важное проявление – спазмы в мышцах, которые проявляются не только по ночам, но и в течение дня. Чаще всего они появляются, когда человек длительное время находится в одном и том же положении.
По утрам в ногах могут отмечаться судороги, а также чувство онемения, покалывание или жжение. Если заболевание долгое время остаётся без лечения, тогда наступает атрофия мышц из-за того, что они продолжительное время остаются без движения и не получают достаточного питания.
В конечном итоге при очень сильном поражении может наступить нарушение двигательной функции и полный паралич конечности. Так как каждый нерв отвечает за тот или иной участок, то и нарушения будут именно в этом месте.
Диагностика
При появлении первых же признаков болезни следует немедленно обратиться к врачу. Причём ему могут понадобиться не только жалобы на заболевание, но и список лекарств, которые принимает пациент, анамнез травм, а также были ли подобные симптомы у ближайших родственников.
Для того, чтобы врач смог правильно поставить диагноз, могут понадобится некоторые обследования. В частности, это может быть электромиграмма, исследование проводимости нерва, биопсия нерва. Также при необходимости уточнить диагноз врач может назначить МРТ поражённой области, КТ, анализ крови или мочи, рентгенографию, анализ на С-реактивный белок.
Всё это поможет довольно быстро установить причину развития заболевания, а значит, лечение будет назначено такое, которое помогло бы его устранить.
Как избавиться
Лечение будет полностью зависеть от причин, которые вызвали заболевание. Оно будет направлено на то, чтобы устранить возможные патологические факторы, приведшие к данной патологии.
Курс может быть назначен только врачом после установления диагноза. При этом необходимо точно выявить локализацию и причину, а также симптомы и особенности организма пациента.
Основными препаратами являются кортикостероиды и обезболивающие. Первые помогают снять отёк, который давит на нерв, а вторые помогают избавиться от болевых ощущений.
В лечении обязательно применение физиотерапии и лечебной физкультуры, которые помогают вернуть мышцам силу. В некоторых случаях могут понадобиться специализированные вспомогательные средства.
Эффективными могут оказаться иглоукалывание и массаж, а также другие вспомогательные методы лечения. Нередко проводится курс инъекций витаминов из группы В.
Важно понимать, что при некоторых заболеваниях избавиться от мононевропатии не получится. К таким состояниям можно отнести сахарный диабет. В этом случае надо использовать строгие профилактические методы.
Читайте также:





