Может ли защемление седалищного нерва влиять на потенцию
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
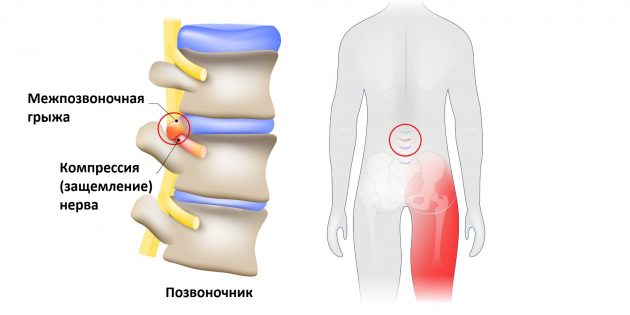
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.
Приходилось ли вам сталкиваться с чувством бегающих мурашек по ногам, онемению и покалыванию нижних конечностей? Уверены, что не раз. Но никогда вы бы не подумали, что причиной подобных явлений может служить защемление седалищного нерва. Что такое воспаление седалищного нерва, симптомы и лечение данного недуга, а также некоторые тонкости профилактики рассмотрим в рамках этой статьи.
Общие сведения
Седалищный нерв находится в задней части тела человека, и является самым длинным из всех нервных отростков. Нерв должен проходить от нижней части позвоночника до самых пяток. В некотором роде именно его прямая структура может послужить причиной защемления (но это не самый распространенный вариант).
Данный нерв иннервирует тазобедренный сустав, нижние конечности и отвечает за их подвижность и чувствительность, а соответственно, в случае защемления (воспаления и т. п.) чувство, которое испытает больной приятным назвать сложно.
Защемление или невропатия седалищного нерва (ишиас) встречается у 10% пациентов в возрасте 40 лет и данная статистика говорит о распространенности заболевания.
Данное заболевание может называться радикулитом пояснично-крестцовой формы, ишиас или ишиалгия, однако, данные названия используется намного реже в современной медицине.
Формы
Несмотря на простоту недуга, у него имеется несколько вариантов, в зависимости от степени тяжести защемление может быть:
- Легкое.
- Средней степени тяжести.
- Тяжелое.
Отличаться данные формы друг от друга будут исключительно симптоматикой. Допустим, ущемление нерва легкой степени может практически не ощущаться пациентом, и он не будет обращать на него особого внимания, в то время, как тяжелое зажатие в состоянии обездвижить больного на некоторое время.
В зависимости от причины поражения различают:
- Неврит.
- Невропатия (нейропатия).
- Невралгия.
Неврит — характеризуется воспалением нерва, как правило, затрагивает миелиновую оболочку (в большинстве случаев данная оболочка не страдает). При неврите происходит полное воспаление нерва, по всей протяженности.

Невропатия — заболевание не воспалительного характера, может затрагиваться как обширная область, так и отдельное место в нерве. Зажать нерв при невропатии можно по причине травмы, нарушения кровоснабжения или иными, не воспалительными процессами, происходящими в организме.
Невралгия — напоминает неврит, за тем исключением, что болевой синдром может происходить не на всем протяжении нерва, а в каком-то отдельном участке. Главный признак невралгии — боль в месте защемления.
Помимо классификации непосредственного защемления, различают два вида боли при данном недуге:
- Дизестезическая (поверхностная) — проявляется при поражении нервных отростков седалищного нерва, характеризуется как жгучая, стреляющая, острая боль от ожога, ползание мурашек, удар током.
- Трункалная (глубокая) — давяще — тянущая, ноющая боль, глубокого характера.
Причины
Причин данного заболевания может быть несколько. Различают первичное и вторичное защемление седалищного нерва. К первичным относят следующие факторы:
- травма, ушиб, перелом (любое травматическое повреждение пояснично-крестцового отдела позвоночника является фактором риска и может задеть расположенный в данной области седалищный нерв, вплоть до разрыва. Банальное падение на пятую точку в состоянии вызвать боль);
- переохлаждение организма (длительное пребывание на холоде может спровоцировать не только простуду, но и более тяжелые последствия. Так, в результате воспаления, может произойти зажим нерва в канале, где он расположен, что приведет к обострению);
- наличие хронической инфекции в организме (защемлять седалищный нерв может, серьезное инфекционное заболевание);
- интоксикация организма (почему интоксикация в состоянии защемить седалищный нерв? Вредные вещества могут спровоцировать патологические изменения в организме человека, через которые произойдет закупоривание каналов либо обволакивание нервных корешков, что и приведет к воспалению);
- спазм большой грушевидной или ягодичной мышцы, в просвете седалищного отверстия (ход данного спазма отследить тяжело, поэтому эта причина выделена в отдельный пункт).
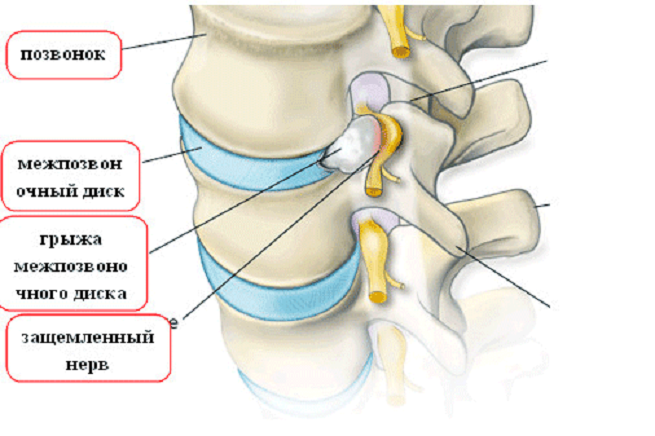
Вторичный вариант недуга предполагает наличие провоцирующего фактора, когда невропатия седалищного нерва является сопутствующим симптомом, но не основной болезнью, к таким причинам относят:
- грыжа межпозвоночного диска;
- абсцесс, опухолевый процесс, киста, миома и т. п. процессы в области нерва;
- остеохондроз позвоночника (воспаляться нерв может, по причине развития данного недуга именно в пояснично-крестцовом отделе);
- спондилолистез (смещение структур позвоночника);
- сахарный диабет;
- подагра;
- сепсис;
- рассеянный склероз;
- воспалительные процессы в прямой кишке или мочеполовой системе.
Миома — доброкачественная опухоль
К группе риска можно отнести женщин в особые периоды своей жизни — беременность и менопауза.
В ходе вынашивания плода организм беременной девушки испытывает двойные нагрузки — давление матки на позвоночник, неудобные позы, смещение центра тяжести и т. п. Все это может спровоцировать защемление. Кроме того, проблемы могут начаться во время родов, а также после них, когда при кормлении ребенка грудью, когда из-за статичного положения у женщины развивается симптоматика, схожая с воспалением нерва.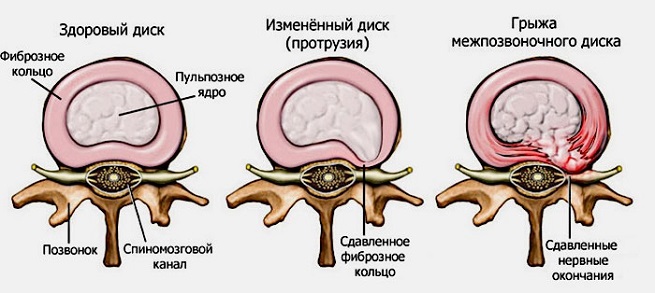
Что касается периода менопаузы, то женский организм под воздействием серьезных гормональных перестроек испытывает колоссальную нагрузку и одной из последствий может выступать невралгия седалищного нерва.
Помимо выше названного к факторам риска относят:
- злоупотребление алкоголем и табакокурением;
- опоясывающий герпес;
- отравление токсическими и наркотическими веществами;
- недостаток витаминов;
- избыточный вес.
Нередко, болезнь может передаваться по наследству.
- плотник;
- водитель;
- фермер;
- оператор станка.
Симптомы
Основной признак недуга — боль, которая может быть различной интенсивности, и продолжительности. В зависимости от степени тяжести недуга болевой синдром также различается.
Заболевание имеет нарастающий характер течения, что означает постепенное усиление болевой активности. К примеру, для начальной стадии характерна боль в ягодице справа или слева (в зависимости от того, с какой стороны произошло воспаление). По мере развития болезни болевой синдром усиливается, может отдавать в бедро или поясницу и опускаться ниже. Нередко пациенты жалуются на болевые ощущения в копчике и колене (коленях). Боль носит ноющий характер. Иногда пациенты отмечают покалывание или онемение части конечности, опоясывание болевого синдрома, вегетативные изменения нижней половины туловища. Отмечается нервное состояние больного (так называемый нервный синдром).
Сильный приступ кашля, смех или чихание провоцируют усиление симптоматики.
Наиболее распространенные симптомы защемления седалищного нерва:
- слабость в мышцах нижних конечностях, их полная атрофия;
- снижение или увеличение чувствительности;
- сухость кожи;
- формирование патологических рефлексов (напоминают нервные тики);
- повышенное потоотделение стоп;
- мурашки;
- проблемы с двигательной активностью ног (сгибание и разгибание коленей);
- изменение походки.
Диагностика
В случае подозрений на наличие защемления (воспаления) нерва человек не должен временить с походом к врачу, так как затягивание лечения негативно скажется на самочувствии больного.
Обращаться к специалисту необходимо сразу. Понять, что именно мучает пациента не составит труда уже при первичном осмотре, независимо от опыта доктора, так как специфичность симптомов у данного недуга особенная.
Однако, основу диагностических мер составляет необходимость понять, по какой причине мог воспалиться седалищный нерв, и не является ли это свидетельством более серьезной патологии у человека.
В состав комплексной диагностики входят:
- общий и клинический анализ крови;
- магнитно-резонансная томография (МРТ);
- компьютерная томография (КТ);
- УЗИ;
- электронейромиография;
- рентгенография таза и поясничной области;
- радиоизотопное сканирование позвоночника;
- ряд невралгических тестов.
Данный перечень не является обязательным для всех пациентов, так как некоторые исследования назначаются при подозрении на наличие новообразований.
Неврологические тесты в себя могут включать:
- Тест для определения наличия симптома Бонне и Ласега (позволяет определять наличие защемления).
- Оценка чувствительности тела со стороны воспаления.
- Проверка ахилового, коленного и подошвенного рефлексов.
Симптом Бонне — пациенту сгибаю ногу в коленном суставе и отводят ее в сторону, в результате чего появляются болевые ощущения.
Симптом Ласега — из положения лежа прямую ногу поднимают вверх, в результате чего появляется боль в пояснице, которая проходит при сгибании ноги в колене.
Лечение
Лечение седалищного нерва может быть:
- Консервативным.
- Хирургическим.
Консервативное лечение в себя включает:
- медикаментозное лечение;
- физиотерапия;
- лечебная физкультура (ЛФК);
- рефлексотерапия;
- водолечение;
- народные способы.
Как лечить седалищный нерв с использованием народной медицины мы рассмотрим в отдельной статье, сейчас же остановимся на более традиционных способах терапии.
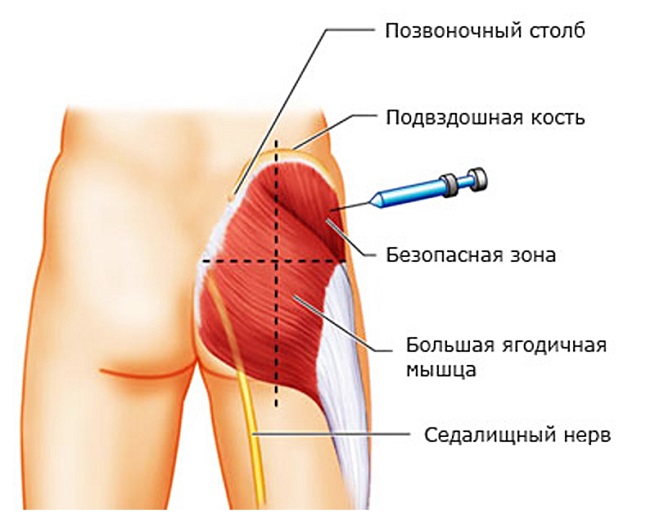
Для того чтобы убрать болевой синдром и облегчить состояние больного, помимо обезболивания, могут назначаться специальные уколы, которые осуществляют блокаду нерва, тем самым быстро устраняя долго длившуюся боль.
Медикаментозное лечение в себя включает:
- препараты для улучшения кровообращения и устранение признаков воспаления (нестероидные противовоспалительные препараты, вазоактивные лекарства и антиоксиданты);
- противоотечная терапия (лазикс, фуросемид);
- препараты для снятия спазмов (милорелаксанты);
- лекарства, снижающие риск развития антиоксидантного стресса (производные тиоктовой кислоты, гинкго билоба);
- рассасывающие таблетки (пирогенал, лидазу, алоэ);
- в качестве местной терапии (противовоспалительные средства);
- прием витаминов.
В зависимости от выраженности болевого синдрома концентрация лекарственных средств также корректируется. Возможен прием лекарств как перорально, так и при помощи капельницы.
В качестве дополнительного лечения применяется физиотерапия, которая может включать:
- электрофорез;
- фонофорез;
- УВЧ-терапия;
- магнитотерапия;
- парафиновые аппликации;
- грязелечение;
- радоновые ванны;
- сероводородные ванны;
- лазерную терапию.
Неплохо себя зарекомендовала лечебная гимнастика, однако, для того, чтобы снять болевой синдром недостаточно двух или трех занятий, требуется регулярность и постепенное наращивание усилий больного.
Длиться комплекс ЛФК должен не менее 1.5–2 недель и все упражнения должны быть согласованы с лечащим врачом.
В случае регулярности можно говорить и о том, что пациент с помощью ЛФК сможет избавиться от недуга и восстановить двигательную активность (так как происходит тренировка атрофированных мышц).
Также вылечить защемление поможет массаж и мануальная терапия. Однако, необходимо осознавать, где и кто будет делать данные процедуры. Обычный массажист из массажного салона не подойдет, нужен врач. Любой лечебный массаж должен проходить в лечебном учреждении и человек, выполняющий данную процедуру должен четко понимать ответственность, которая на него возложена. При поверхностном подходе можно не просто не обезболить, но и усугубить ситуацию.
Помимо выше названных вариантов терапии можно применять такие нетрадиционные методы, как гирудотерапия (использование пиявок) и иглоукалывание. Самое малое, чего можно добиться данными способами — снятие болевого синдрома, который достигается, когда врач начинает колоть инъекцию, а наилучший результат — полное устранение проблемы.
Если указанный комплекс лечебных мероприятий не помогает, имеются показания к проведению хирургического вмешательства. Стоит понимать, что операция не самый распространенный способ лечения воспаления седалищного нерва, но в особо тяжелых случаях без нее не обойтись.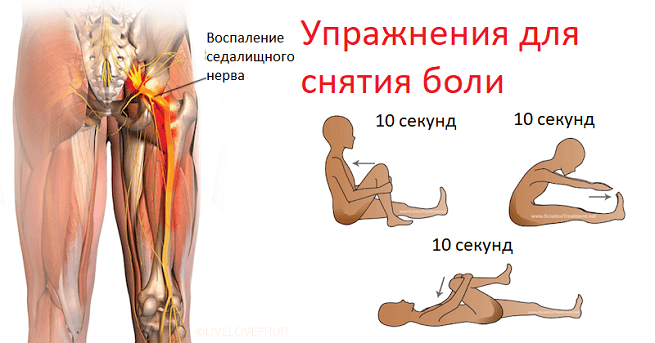
Операция включает в себя — хирургическую декомпрессию нерва.
Кроме того, в лечении данного недуга показан постельный режим, причем на ровной и умеренно твердой поверхности. Соблюдать данный режим можно дома, необязательно стационарное лечение. Но стоит понимать, что длительное нахождение в лежачем положении требует специальной диеты, которая не вызывает запоры (молочные каши, супы, овощи).
Осложнения и последствия
Несмотря на, казалось бы, не тяжелый характер заболевания, отсутствие должного и своевременного лечения может спровоцировать различные последствия, которые могут быть:
- перетекание болевого синдрома в хроническую стадию;
- нарушения работы внутренних органов;
- проблемы со сном;
- снижение либидо (вплоть до полной его потери);
- нарушения менструального цикла;
- бесплодие;
- проблемы с опорожнением кишечника и мочевого пузыря;
- обострение других болезней;
- снижение двигательной активности или полное обездвиживание больного.
Сколько времени требуется болезни для провоцирования указанных осложнений нельзя сказать. Кому-то потребуется несколько месяцев, а у кого-то последствия проявятся через несколько дней.
Прогноз
Несмотря на возможность развития неприятных последствий, своевременное и действенное лечение в состоянии обратить возникшие последствия. Прогноз болезни считается благоприятным.
Профилактика
Для профилактики защемления седалищного нерва рекомендуют:
- контролировать массу своего тела и при избыточном весе снижать его;
- не допускать длительное ношение тяжести (любые манипуляции с тяжелыми предметами необходимо производить при правильном распределении нагрузки);
- регулярно посещать сеансы массажа;
- контролировать положение спины (осанку);
- использовать для сна ровную и твердую поверхность.
Для тех пациентов, которые уже сталкивались с защемлением существует несколько рекомендаций, которые помогут избежать рецидива, в том числе:
- исключить длительное сидение (тем более на мягкой мебели);
- контролировать свое питание (оно должно быть сбалансированным);
- не допускать переохлаждения организма, тем более поясничной области;
- резкие повороты, наклоны исключены.
Итак, защемление (воспаление) седалищного нерва неопасное, но крайне неприятное заболевание, которое требует внимания со стороны больного во избежание формирования последствий. При появлении первых симптомов не затягивайте поход к врачу, так как это может стоить вам неприятными ощущениями.
Медицинский эксперт статьи

- Код по МКБ-10
- Причины
- Симптомы
- Где болит?
- Формы
- Осложнения и последствия
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Лечение
- К кому обратиться?
- Дополнительно о лечении
- Профилактика

Боль резкая, стреляющая, опоясывающая, отдающая в ноги, изнуряющая не проходящая или внезапно появляющаяся. Если вам знакомы перечисленные симптомы, тогда о самом крупном нерве в организме вы знаете не понаслышке. Волокна седалищного нерва выходят из тазовой полости и разветвляются по обе стороны бедра вниз до самых кончиков пальцев ног. Самой распространенной невралгической проблемой является – защемление седалищного нерва.

[1], [2], [3], [4], [5]
Код по МКБ-10
Причины защемления седалищного нерва
Защемление седалищного нерва чаще всего развивается на фоне межпозвоночной грыжи. Разрыв, травма диска в результате возрастных изменений или под воздействием нагрузки приводит к сдавливанию/перерастяжению спинномозговых нервных корешков, из которых формируется седалищный нерв. Не менее распространенная проблема – остеохондроз – относится к факторам, повышающим риск защемления. Разрастания костной ткани по причине нарушения обменных процессов называют остеофитами, которые внешне похожи на шипы, повреждающие спинномозговой нерв.
Выделяют следующие причины защемления седалищного нерва:
- чрезмерные физические нагрузки;
- травмы позвоночника;
- болезни инфекционного (например, бруцеллез, туберкулез) и инфекционно-аллергического проявления (например, рассеянный склероз);
- заболевания-провокаторы осложнения (диабет, абсцесс, нарушение кровообращения и прочее);
- развитие опухолевого процесса;
- интоксикации (фармакологическими препаратами, тяжелыми металлами и т.п.);
- ущемление волокон нерва грушевидной мышцей;
- охлаждение поясничной и крестцовой зон.
Спровоцировать патологическое состояние могут – излишний вес, воспалительные и инфекционные заболевания органов таза, беременность, падения, стрессы. Человеческий организм способен продуцировать химические вещества (например, как ответная реакция на удар или падение), оказывающие негативное влияние на седалищный нерв.

[6], [7], [8]
Симптомы защемления седалищного нерва
Интенсивность болевого синдрома носит индивидуальный характер, исходя из особенностей патологического состояния, степени ущемления и наличия сопутствующих заболеваний (грыжи, протрузии и т.п.). Предвестником заболевания, как правило, становится дискомфорт тянущего вида, возникающий на задней поверхности ноги. Причем болезненный участок может отмечаться в области бедра, ягодицы, голени либо стопы или же охватывать всю ногу целиком. Чаще всего поражается одна из сторон, двусторонняя патология выявляется крайне редко.
Клиническая практика указывает на сложность и многогранность симптоматики при поражении седалищного нерва. Ощущения пациентов могут быть незначительными либо, напротив, имеют выраженную болезненность и доводят человека до приступов отчаяния. Боль локализуется на одной из нижней конечности, может выражаться в онемении и покалывании.
Классические симптомы защемления седалищного нерва:
Защемление седалищного нерва может привести к полной неподвижности ноги, поэтому терпеть боль не имеет смысла. При появлении первых признаков заболевания, обратитесь к специалисту.
Ущемление нервных волокон может сопровождаться отеком, покраснением кожного покрова, жжением, нарушением чувствительности пораженной области, незначительным увеличением температуры. Иногда температура при защемлении седалищного нерва достигает отметок 38 градусов. В данном случае самостоятельно сбивать температуру не рекомендуется, а необходимо обратиться к специалисту.

Общие сведения
Защемление седалищного нерва (компрессия) представляет собой синдром его сдавления окружающими тканями, характеризующийся специфическим симптомокомплексом с двигательными, болевыми и трофическими расстройствами в зоне иннервации. Поскольку седалищный нерв является самым крупным периферическим нервом, в том числе и по протяженности (рис. ниже) его защемление может происходить на различных уровнях.
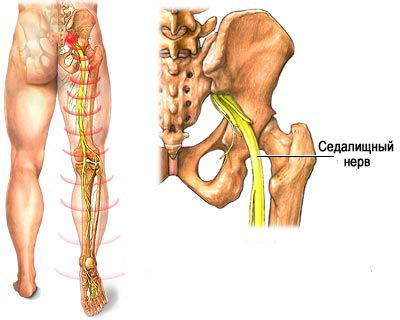
Седалищный нерв берет начало в крестцовом сплетении и образован ветвями поясничных и крестцовых (L4-L5/S1-S3) спинномозговых нервов. Проходит по внутренней поверхности малого таза и выходит из него через грушевидное отверстие. Проходит через ягодичные мышцы и выходит на заднюю поверхность бедра, где он прикрывается двуглавой и приводящей мышцей и мышцей бедра. В области подколенной ямки делится на малоберцовый и большеберцовый нервы. Иннервирует в двуглавую, полусухожильную и полуперепончатую мышцу бедра.
Компрессионные расстройства седалищного нерва наиболее часто обусловлены вертебральным фактором, то есть, патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба (грыжа межпозвоночного диска, стеноз спинномозгового канала, остеохондроз, спондилолистез и др.).
Однако, в ряде случаев компрессия седалищного нерва обусловлена экстравертебральным фактором — ущемлением нерва между спастически сокращенной грушевидной мышцей и крестцово-остистой связкой (рис. ниже) или при другом варианте развития седалищного нерва (при прохождении нерва непосредственно через мышцу) — сдавлением седалищного нерва измененной грушевидной мышцей.
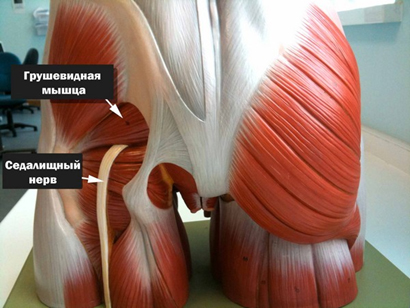
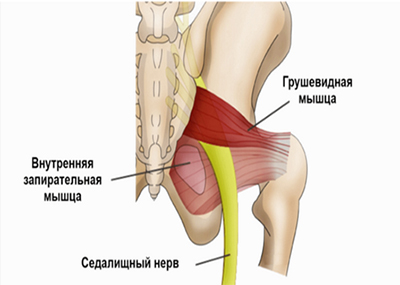
Патогенез
Классификация
- Первичную компрессию седалищного нерва, обусловленную поражением непосредственно мышечной ткани (травмы различного генеза, физические перегрузки).
- Вторичные — обусловлены патологическими изменениями в связочно-суставных структурах и межпозвонковых дисках пояснично-крестцового отдела позвоночного столба, тазобедренных суставов, заболеваниями органов таза.
Причины
Причинами развития стойкого патологического спазма грушевидной мышцы и изменений в ней (утолщение ее брюшка) могут быть:
- Миофасциальный болевой синдром, обусловленный травмами различного вида (неудачные инъекции лекарственных веществ, ушиб/растяжение мышц таза).
- Хроническая статическая/динамическая перегрузка (пребывание в одной позе длительное время, высокие физические нагрузки на мышцы таза).
- Синдром скрученного таза различного генеза (разная длина нижних конечностей, S-образный сколиоз).
- Блокада функции крестцово-подвздошного сочленения.
- Патология тазобедренного сустава (коксартроз).
- Заболевания инфекционно-воспалительной природы (гинекологические заболевания)/патология урогенитальной зоны, способствующие рефлекторному спазму грушевидной мышцы.
- Переохлаждения области таза.
- Вертеброгенная патология (остеохондроз пояснично-крестцового отдела, пояснично-крестцовые дорсопатии, поясничный стеноз).
Симптомы ущемления седалищного нерва
Все симптомы защемления седалищного нерва можно разделить на локальные проявления и непосредственные признаки компрессии седалищного нерва. Локальные симптомы защемления нерва в тазобедренном суставе проявляются ноющей/тянущей болью в ягодице, крестцово-подвздошном и тазобедренном суставах, интенсивность которой увеличивается при приведении бедра, в положении стоя, полуприседе на корточках, ходьбе, однако в положении сидя/лежа с разведенными ногами боль уменьшается. Синдром грушевидной мышцы часто сопровождают незначительные сфинктерные нарушения, проявляющиеся паузой перед началом мочеиспускания.
Непосредственными симптомами компрессии седалищного нерва в подгрушевидном пространстве и прилегающих сосудов являются:
- Тупые боли в бедре с характерной вегетативной окраской (ощущения зябкости, жжения, одеревенения).
- Иррадиация боли чаще по зоне иннервации большеберцового/малоберцового нервов или же по всей ноге.
- Снижение поверхностной чувствительности, реже — ахиллова рефлекса.
- При преимущественном вовлечении в патологический процесс волокон, формирующих большеберцовый нерв, болевой синдром локализуется в икроножных мышцах голени и усиливается при ходьбе.
При одновременной компрессии седалищного нерва нижней ягодичной артерии отмечается резкий спазм сосудов нижней конечности, что приводит к развитию перемежающейся хромоты с необходимостью для пациента периодически останавливаться во время ходьбы, онемению пальцев и выраженной бледности кожных покровов ноги.
Анализы и диагностика
Диагноз синдрома грушевидной мышцы устанавливается на основе характерных жалоб и клинических тестов, позволяющих выявить специфическую симптоматику заболевания. В качестве инструментальных методов исследования могут использоваться данные электромиографии, компьютерной томографии и магнитно-резонансной томографии, что позволяет выявить характерные миопатические и нейропатические изменения и увеличение размеров грушевидной м-цы.
Лечение, защемления седалищного нерва
Для того, чтобы вылечить защемление нерва в тазобедренном суставе используются методы как медикаментозной, так и немедикаментозной терапии.
При чрезвычайно интенсивных болях можно назначать препараты с выраженным действием — Трамадол, Дексалгин (уколы внутримышечно). Однако, при назначении нестероидных противовоспалительных препаратов следует помнить об их негативном воздействии на ЖКТ и при наличии соответствующих проблем у пациента назначать коротким курсом селективные ингибиторы ЦОГ-2 (Нимесулид, Кеторол, Целекоксиб, Целебрекс), не оказывающие значимого влияния на ЖКТ.
Обязательный компонент лечения — нейротропные витамины группы В, как в виде отдельных витаминов, так и в виде комбинированных препаратов (Нейробион, Мильгамма). При необходимости для усиления анальгетического действия назначаются лекарства, в составе которых содержатся пиримидиновые нуклеотиды (Келтикан).
Для купирования спазма грушевидной мышцы может проводится ее блокада. Как показывает практика, блокада мышцы является чрезвычайно эффективным методом обезболивания. Для ее проведения используется анестетик (Лидокаин, Прокаин) с кортикостероидами (Дексаметазон/Гидрокортизон).
Как правило, достаточно 3-4 блокад (делать 1 раз в 3 дня). Также, для купирования воспаления, отека и боли могут назначаться глюкокортикоиды в инъекциях непосредственно в брюшко грушевидной мышцы. Особенно эффективно использование двухкомпонентного препарата с выраженным пролонгированным действием (Депос).
Препараты могут использоваться в различных лечебных формах. При невыраженной боли вне острого периода могут широко использоваться кремы, гели и мазь, которые должны обязательно содержать противовоспалительный компонент — кетопрофен/диклофенак (Кетопрофен гель, Диклоран гель, Кетопром гель, Фастум гель, Диклак гель, Вольтарен, мазь Индометацин, Бутадион, крем Ибупрофен). В остром периоде при сильной боли предпочтение следует отдавать внутримышечным инъекциям.
Также рекомендуется назначать препараты нейрометаболической терапии с целью улучшения трофики мышц. Какие уколы делают при защемлении седалищного нерва для нормализации трофики? Как правило, для этой цели назначается Актовегин в/м в комплексе с витаминами группы В, а также пиримидиновыми нуклеотидами.
В случаях перехода острого процесса в хронический, манифестирующий рецидивирующей болью в течении длительного периода для профилактики развития депрессивного состояния требуется назначение антидепрессантов курсом на срок 3-4 месяца (Венлафаксин, Дулоксетин, Амитриптилин).
Проводится в период ремиссии и направленно на местное воздействие на мышцы таза и поясничной зоны (мануальная коррекция таза, миофасциальный релиз, глубокотканный кинезио-массаж, лечебная гимнастика) и коррекцию мышечно-связочного аппарата мышц, задействованных в патологическом процессе (постизометрическая релаксация мышц, миофасциальный релизинг, упражнения на растяжение/расслабление и укрепление мышц).



Массаж при защемлении седалищного нерва (сегментарный, классический, соединительнотканный миофасциальной массаж) является чрезвычайно эффективной процедурой для снятия спазма с мышц и фасций. Широко используется постизометрическая релаксация грушевидной мышцы, в основе которой упражнения на отведение/наружную ротацию бедра, лечебная гимнастика (авторская гимнастика по Уильямсу), лечебное плавание, йога, тренинг на тренажерах, плавание.
Можно ли, чем лечить и как лечить защемление седалищного нерва и его проявления в домашних условиях — часто задаваемый вопрос на различных форумах. На различных веб-ресурсах при желании можно найти множество видео упражнений при ущемлении седалищного нерва с комментариями авторов, а также приводится специальная зарядка для растяжки мышц таза, которую рекомендуется выполнять. Некоторые их упражнений приведены выше.
Однако, видео не всегда дает полное представление о правильной технике выполнения упражнения при защемлении седалищного нерва в ягодице, поэтому оптимальным вариантом будет посещение кабинета ЛФК, где можно освоить технику упражнений под руководством специалиста и уже потом выполнять их самостоятельно в домашних условиях.
Лекарства
- Препараты с обезболивающим действием (Анальгин, Парацетамол, Дексалгин, Трамадол, Трамал).
- Анестетики (Лидокаин, Новокаин).
- НПВС (Диклофенак, Мелоксикам, Ибупрофен, Индометацин, Кетопрофен, Диклоберл, Фламакс).
- Селективные ингибиторы ЦОГ-2 (Целебрекс, Нимесулид, Кеторол, Целекоксиб).
- Миорелаксанты (Диспорт, Баклосан, Мидокалм, Толперизон, Баклофен).
- Анестетики (Лидокаин, Прокаин).
- Витамины (В1, В6, В12, Нейробион, Мильгамма).
- Кортикостероиды (Депо-Медрол, Дексаметазон, Депос, Гидрокортизон).
- Препараты нейрометаболического действия (Актовегин, Нейробион).
Процедуры и операции
В остром периоде показаны электрофорез, фонорез, диадинамические токи, поля СВЧ, магнитотерапия, УФ-облучение, иглорефлексотерапия. В период ремиссии — массаж, кинезотерапия, лазеромагнитотерапия, светолечение, иглорефлексотерапия, тепловые процедуры (грязи, озокерит), электрофорез АТФ, подводный массаж, ЛФК.
Защемление седалищного нерва при беременности
Защемление седалищного нерва у женщин во время родов и при беременности достаточно частое явление, что обусловлено:
- Существенным увеличением нагрузки на мышечно-связочный аппарат таза, вызванной давлением увеличившейся матки на близлежащие органы и ткани.
- Резким набором собственного веса, особенно при многоплодной беременности.
- Переохлаждением тазовой области.
- Отсутствием физических нагрузок на организм женщины.
Симптомы защемления у женщин в период беременности аналогичны, однако зачастую происходит и одновременное ущемление срамного нерва, что формирует дополнительную симптомы в виде боли в зоне его иннервации (от ануса по всей промежности включая наружные половые органы).
При этом, лечение ущемления седалищного нерва при беременности является более сложным, особенно в остром периоде, когда симптомы ущемления сильно выражены, поскольку врач ограничен в назначении лекарственных препаратов. Поэтому, лечение при беременности проводится крайне осторожно и преимущественно без использования сильнодействующих медикаментов, решение о применении которых решает врач в каждом конкретном случае. Показан массаж для беременных и упражнения на растяжку грушевидной мышцы и мышц бедра (рис. ниже).

Диета
Специально разработанного диетического питания нет.
Профилактика
Профилактика ущемления седалищного нерва включает предупреждение мышечных перегрузок, травматических повреждений мышц таза и крестцово-поясничной области, остеохондроза позвоночника, коррекцию костно-мышечных аномалий нижних конечностей/таза, своевременное выявление и лечение вертеброгенных заболеваний, а также предупреждении рецидивов ущемления путём исключения высоких физических нагрузок, регулярных занятий ЛФК, спортом, прохождения курсов массажа.
Последствия и осложнения
При хронизации процесса болевой синдром может провоцировать эмоциональную лабильность, депрессию, нарушение сна, повышенную утомляемость, ограничение трудоспособности.
Прогноз
В целом, при адекватном лечении и реабилитации прогноз благоприятный с полным восстановлением работоспособности, однако, длительность восстановления может варьировать в широких пределах.
Список источников
- Баринов А.Н. Тоннельные невропатии: обоснование патогенетической терапии / А.Н. Баринов // Врач. — 2012. — № 4. — С. 31-37.
- Яхно Н.Н. Невропатическая боль: особенности клиники, диагностики и лечения / Н.Н. Яхно, А.Н. Баринов // Врач. — 2007. — № 3. — С. 16-22.
- Кукушкин М. Л. Патофизиологические механизмы болевых синдромов. Боль. 2003. № 1. С. 5—13.
- Синдром грушевидной мышцы/Романенко В.И., Романенко И.В., Романенко Ю.И.// Международный неврологический журнал. – 2014.
- Белова А. Н., Шепетова О. Н. Руководство по реабилитации больных с двигательными нарушениями. М., 1998. С. 221.

Опыт работы: Работа заведующим отделением дезинфекции и стерилизации 1981 ‑ 1992 гг. Работа заведующим отделением особо опасных инфекций 1992 ‑ 2010 гг. Преподавательская деятельность в Мединституте 2010 ‑ 2013 гг.
Читайте также:


