Нарушение походки при болезни паркинсона

Паркинсонизм – это синдром некоторых серьёзных заболеваний, в том числе болезни Паркинсона, причины которой до сих пор не выяснены до конца.
Среди тех людей, кто старше 60 лет болеет один человек из 100, среди тех, кто старше 85 лет – четыре из 100.
Как и многие другие заболевания, чем раньше выявлены признаки и поставлен диагноз, тем благоприятнее прогноз. Поэтому крайне важно вовремя обратиться к врачу при наличии характерных симптомов паркинсонизма.
Клиническая картина и признаки у мужчин и женщин

Первый и главный симптом это тремор (дрожание).
В начале оно небольшое по амплитуде и мало отражается на повседневной деятельности человека, однако медленно, но верно становится заметным и мешающим.
Начинается тремор в одной руке, затем переходит на противоположную руку.
Далее начинают дрожать ноги. Характерны своеобразные движения пальцев, напоминающие подсчёт монет или скатывание пилюли. Может наблюдаться дрожание головы (покачивание вперёд-назад или вправо-влево).
Дрожание рук и других частей тела наблюдается как в покое, так и при движении или выполнении какой-то работы.
Обычно тремор обостряется при переживаниях, эмоциях и успокаивается во время сна.
При паркинсонизме походка человека становится медленной, неуверенной, шаркающей. Больной сутулится, голова наклонена вперёд, руки прижаты к туловищу, согнуты в суставах. При поворотах головы есть прерывистость, остановки в процессе движения.
При ходьбе характерна потеря контроля над перемещением: если больного немного подтолкнуть сзади вперёд, он не сможет остановиться, пока не упадёт.
Больной паркинсонизмом на фото:

Клиника паркинсонизма может сопровождаться следующими признаками:
- Замедленные целенаправленные движения (вытащить из коробка спичку и зажечь, снять с полки книгу и открыть).
- Мимика становится бедной, лицо при разговоре или в покое как бы застывает, шевелится только рот.
- Склонность к приставанию, обращению по незначительным поводам, обидчивость и плаксивость. Иногда пациенты уверены в наличии у себя другой болезни и как бы не слышат объяснения родственников или врача, продолжают настаивать на своём.
- Снижение внимания, интереса к прошлым увлечениям; депрессия.
- Повышенная утомляемость, сопровождающаяся бессонницей.
- Замедленная тихая речь, как бы затухающая в конце предложений.
- Снижение функций памяти, мышления.
- Нарушение обмена веществ и функций органов, проявляющиеся в виде повышенной потливостью и слюнотечением, похудением (иногда, наоборот, происходит набор веса).
Начало заболевания может быть обнаружено и при одном-двух симптомов. Для дифференцировки и подтверждения диагноза необходимо обследование у врача.
- видах и стадиях недуга, в том числе сосудистой форме;
- сходстве и различиях между синдромом и болезнью Паркинсона;
- лечении медикаментозными и народными средствами.
Патогенез синдрома

В связи с различными факторами – наследственность, перенесённые энцефалиты и другие заболевания ЦНС, приём некоторых лекарственных средств, отравления и др. нарушается выработка дофамина в чёрном ядре (часть головного мозга).
Дофамин служит нейромедиатором, контролирующем выполнение сложных двигательных актов.
При его недостатке больной не может выполнять их, при этом наступает потеря торможения другими нейромедиатрами, что обуславливает тремор.
Дофамин также играет роль в настройке эмоционального фона человека. Поэтому и изменяется настроение в сторону вязкости, депрессии, потери контроля над эмоциями.
Следует различать первичный и вторичный синдром паркинсонизма. Также важно отметить, что паркинсонизм — это симптом других заболеваний. Истинная болезнь Паркинсона (первичный паркинсонизм) возникает сам по себе.
Причина: сбой в регуляции работы подкорковых отделов головного мозга.
Появляется, как правило, в старческом возрасте.
Лечится симптоматически, полное выздоровление невозможно.
Причина: отравления, вирусы энцефалита, нарушения работы щитовидной железы, печени.
Проявляется в любом возрасте.
Помимо основных симптомов имеются дистонии мышц, кривошея и др.
Можно вылечить полностью.
Диагностика болезни
Он проверит рефлексы, силу мышц. Нарушения походки можно отделить от других болезней с тем же симптомом.
Вторичный паркинсонизм или болезнь Паркинсона диагностируется на основании истории жизни пациента: какие он употреблял лекарства, чем болел, отравлялся ли и т.д.
Нельзя исключать возможность проявление паркинсонизма как симптом какой-либо опухоли головного мозга, травмы.
Как вспомогательный метод может помочь УЗИ сосудов (исключить вероятность нарушения кровоснабжения мозга, тогда паркинсонизм будет следствием этого).
Из инструментальных методов болезнь можно выявить с помощью КТ и ПЭТ головного мозга.
В качестве подтверждения диагноза служит положительный эффект от приёма антипаркинсонических лекарств (Леводопы и др.).
При паркинсонизме, возникшем вследствие приёма лекарств (нейролептиков и др.) отменяют их и смотрят на результат. Также подтверждением служит положительный эффект и исчезновение симптомов при назначении Циклодола.

Признаки паркинсонизма не всегда заметны для самого заболевшего, но, при внимательном отношении, родственники могут первыми найти настораживающие знаки.
В таких случаях нужно сразу обратиться к неврологу для прохождения полной диагностики.
При постановке диагноза следует постоянно пить лекарства, их дозировка подбирается тщательно и индивидуально к каждому больному, обычно в стационарных условиях.
Постуральная неустойчивость является синдромом, при котором появляются затруднения в удерживании равновесия в определенных позах или при их смене. Достаточно часто подобного рода неустойчивость отмечается у пациентов при болезни Паркинсона. Но не исключается развитие постуральной неустойчивости в качестве самостоятельной патологии. Синдром может развиваться в результате нарушений функций в головном мозге, при этом могут быть поражены базальные ганглии и лобные доли. Постуральную неустойчивость при Паркинсоне характеризует шаткая походка, склонность к падению. В тяжелых случаях больные не могут даже стоять или сидеть самостоятельно.

Подробное описание данной патологии
При болезни Паркинсона такое явление, как постуральная неустойчивость, выступает одним из основных признаков развития данного заболевания. Возникновение этой болезни напрямую связано с нейронной дегенерацией и нарушением функционирования базальных ганглиев, отвечающих за прямое хождение и походку человека.
Нарушения походки сопровождаются изменениями в положении тела, когда центр тяжести может смещаться, и человек при этом наклоняется вперед. При развитии постуральной неустойчивости люди вынуждены, как бы следовать за своим собственным телом, которое может клонить в разные стороны, что ведет к угрозе падения вперед, назад или вовсе вбок. Пациентам становится трудно начинать движения и останавливаться. Набирая темп, крайне сложно погашать инерцию движения, что порой ведет к падению.
Прогрессирующая дегенерация участков мозга
Прогрессирующая дегенерация участков мозга, которые в ответе за постуральный механизм и рефлексы (речь идет о прямом хождении, координации движений и сохранении равновесия тела), со временем все больше тело склоняет вперед. Вначале это способствует нарушению походки и потере равновесия, а в дальнейшем может лишать людей способности самостоятельно передвигаться и сидеть. В результате человек остается прикованным к своему инвалидному креслу.
Первые признаки постуральной неустойчивости
Люди становятся неустойчивыми во время поворота тела, в начале любого своего движения, на фоне вставания и при необходимости остановиться. Это может ощущаться следующим образом:
- В виде неуверенности при ходьбе.
- В форме чувства вращения тела во время движений.
- Также может наблюдаться вынужденная ходьба за собственным туловищем, которое, как бы пытается опрокидываться все время, в особенности при повороте тела и смене позы.

Агорафобия как частый симптом болезни Паркинсона
Агорафобия является боязнью открытого пространства, а вместе с тем и скопления людей. Данный симптом болезни Паркинсона может возникать в результате развития этой фобии у человека. При этом расстройстве психики у людей возникают такие страхи:
- Боязнь большого числа людей.
- Страх появления нестандартных ситуаций на публике.
- Боязнь прохождения по большой улице либо площади.
- Страх посещать публичные места, которые не удается покинуть незамеченным (речь идет о театрах, ресторанах, общественном транспорте).
Агорафобия, как правило, связана со страхом прилюдно опозориться в случае возникновения приступа. Так как приступы обычно возникают спонтанно, нахождение в постоянном ожидании его появления дополнительно усугубляет ситуацию. Люди боятся покидать зону комфорта, избегают ситуаций, которые способны вызывать чувство страха. При приступах паники и наличии болезни Паркинсона у больных может формироваться постуральная неустойчивость. Ее характеристиками при этом будут:
- Отсутствие объективной причины для нарушения равновесия.
- Головокружение может развиваться во время приступа страха, при этом люди теряют связь с действительностью, испытывая кратковременное покачивание.
- Приступы постуральной неустойчивости возникают в определенных случаях. Обычно они связанны с фобией.
У людей, страдающих болезнью Паркинсона и агорафобией, постепенно увеличивается число ситуаций, приводящих к постуральной неустойчивости. В результате может нарастать стремление исключать подобные ситуации, результатом чего становится полная замкнутость с отстраненностью. Такие люди могут неделями, а то и годами не покидать жилище. Постуральная неустойчивость может быть связана с эмоциональным расстройством помимо физических нарушений мозга.
Причины данной патологии
Симптом болезни Паркинсона может возникать при поражении подкорковых структур, называющихся экстрапирамидной системой. Их существует множество. Например, речь идет о черной субстанции, голубом пятне, красном ядре, мозжечке, базальных телах и другое. Они расположены в области полушарий и стволе мозга под его корой. Основная задача этой системы заключается в регулировании тонуса мышц так, чтобы человек мог устойчиво стоять в любой позе. Этими участками мозга осуществляется и контроль над позами и движениями человека.
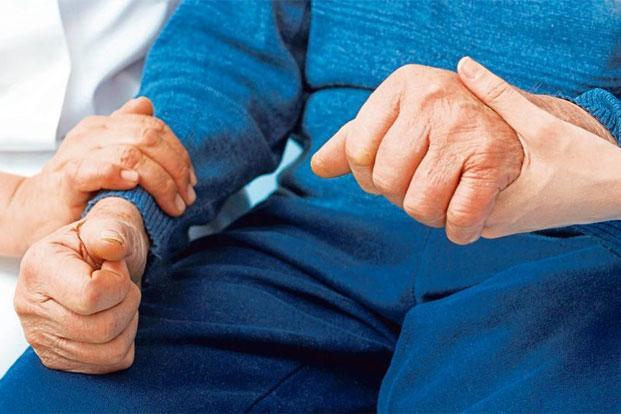
Основной причиной постуральной неустойчивости выступает, как правило, болезнь Паркинсона. В подобном случае нейроны, которые составляют структуры данной системы, могут начинать разрушаться. Когда погибает восемьдесят процентов от их общего количества, дофамина, который необходим для правильной работы, становится недостаточно. На фоне этого базальными ганглиями начинает вырабатываться возбуждающий медиатор под названием ацетилхолин, и этот процесс активирует кору мозга. Нормальные команды, обеспечивающие тонус мышц наряду с их готовностью к движениям по воле сознания, могут прерываться. Так и возникает постуральная неустойчивость при болезни Паркинсона.
Иные заболевания, при которых может возникать описываемый недуг
Нарушение мышечного тонуса при перемене поз или при движениях наблюдается у пациентов не только при болезни Паркинсона. Эта симптоматика характерна и для всех тех патологий, когда в экстрапирамидной системе гибнут нервные клетки. Это патологии, при наличии которых нарушается мозговое кровоснабжение или гибнут клетки, что обеспечивают нейроны питанием:
Диагностика патологии
В чем заключаются основные методы лечения недуга
- Процедура вживления в мозг электрода, который стимулирует мозговую деятельность.
- Проведение локального разрушения участка, который называется бледное тело (то есть паллидотомия).
Может, помимо всего прочего, понадобиться и терапия стволовыми клетками, которые, попадая в кровоток, способны превращаться в нейроны. Когда постуральная неустойчивость появляется в результате приема определенных медицинских препаратов, они отменяются и заменяются другой категорией лекарственных средств. А когда речь идет о симптоме атеросклеротических поражений мозговых артерий, тогда назначают препараты, которые воздействуют на липидный обмен.
Но стоит отметить, что вне зависимости от причин постуральной неустойчивости при заболевании Паркинсона лекарственных препаратов будет недостаточно. Нужно создавать условия, на фоне которых от мышц с нарушенным тонусом будет в мозг идти мощная импульсация. В этой ситуации появляется шанс, что патология перестанет прогрессировать, а непосредственно между нейронами, оставшимися в живых, появятся новые связи. К таким влияниям относят массаж и гимнастику. Необходимо дополнительно соблюдать правильную диету.

Гимнастика при паркинсонизме
Гимнастика при паркинсонизме помогает людям продлевать их физическую активность на множество лет и, при условии должного усердия, купирует нарушение движений в будущем. Прежде чем приступать к выполнению занятий при заболевании Паркинсона, пациенту необходимо проконсультироваться с доктором, составить индивидуальный комплекс. Основным требованием к упражнениям является реализация всех видов нагрузок, начиная от растяжки, заканчивая аэробными и силовыми тренировками.
Гимнастика при постуральной неустойчивости может быть очень эффективной.
Упражнения в положении сидя
Приведем гимнастические упражнения для мышц лица:
- Надо изображать разные эмоции (радость наряду с гневом и удивлением).
- Проведение сдвижения, поднятия, опускания бровей.
- Выполнение сжатия губ.
- Выполнение движений высунутым языком в различные стороны.
Теперь рассмотрим упражнения для мышц плечевого пояса и шеи:
- Необходимо делать медленный поворот головы вправо и влево.
- Следует наклонять голову в различные стороны по направлению плеч.
- Поднимают и опускают плечи.
- Выполнение круговых движений в плечевых суставах. Для этого пальцами дотрагиваются до плеч, задерживают руки в таком положении, далее осуществляют круговое движение согнутыми руками.
- Разводят плечи: сгибают руки в локтях и отводят их назад, сближают лопатки, удерживая в течение нескольких секунд, затем расслабляются и повторяют упражнение.
Что еще поможет при затруднениях в удержании равновесия?

Выполнение упражнений в положении стоя
В этом положении необходимо выполнять следующие движения:
- Вытягивают руки перед собой, поворачивают ладони друг к другу, далее медленно разводят руки в различные стороны и обратно.
- Выполнение полуприседаний: опираются на спинку стула, сгибают медленно ноги в коленях, держат спину прямо.
- Подъемы на пальцах ног: опираются на спинку стула, приподнимаются на носках, отрывают стопы от пола.
- Проведение растягивания: опираются на спинку стула, вытягивают ногу прямо назад, приседают, сгибают вторую в колене, далее возвращаются в начальное положение и повторяют упражнение, вытягивают другую ногу.

В заключение
Таким образом, в том случае, если человек не теряет ясность рассудка, это вовсе не значит, что он сможет командовать своим телом. В мозге присутствуют древние системы, которые достались нам от низших позвоночных. Эти структуры командуют тем, чтобы человеческое тело само могло принимать устойчивую позу во время поворотов туловища, чтобы мышцы, которые находятся по различные стороны конечности, попеременно работали. Как только работа данных структур нарушается, возникает синдром постуральной неустойчивости, который часто наблюдается при болезни Паркинсона. Помимо основной терапии бороться с этим недугом стоит с помощью регулярных гимнастических упражнений.
Если вы тихо говорите, плохо спите и жалуетесь на головокружения, вам точно стоит провериться.
Но если распознать болезнь на ранней стадии, её развитие можно замедлить. Вот симптомы 10 Early Signs of Parkinson’s Disease , которые должны насторожить. Даже двух-трёх из них достаточно, чтобы срочно проконсультироваться с терапевтом или неврологом.
На какие ранние симптомы болезни Паркинсона надо обратить внимание
Тремор — один из наиболее очевидных и распространённых симптомов болезни Паркинсона. На поздних стадиях заболевания человек не может даже самостоятельно есть: руки дрожат с такой силой, что не позволяют поднести ложку или чашку ко рту. Но и в самом начале легчайшие подёргивания пальцев, рук, подбородка тоже бывают заметны.
Дрожь при болезни Паркинсона — специфическая. Её называют тремором покоя. Это значит, что та или иная часть тела дрожит, когда находится в расслабленном состоянии. Но стоит начать выполнять ею осознанные движения, подёргивания прекращаются.
Если это ваш случай и тремор покоя проявляется регулярно, поторопитесь к врачу.
Буквы становятся всё меньше, промежутки между ними всё теснее, слова кучкуются… Такое изменение почерка называется микрографией Handwriting Analysis in Parkinson’s Disease: Current Status and Future Directions и свидетельствует о нарушениях в работе центральной нервной системы. Часто микрография связана именно с развитием болезни Паркинсона.
Движения становятся неравномерными: человек то замедляет шаг, то ускоряется. При этом он может чуть подволакивать ноги — эту походку называют шаркающей.
Если ещё недавно вы легко отличали запах, положим, розы от аромата пиона, а в последнее время беспомощно принюхиваетесь, это тревожный знак. Ухудшение или потеря обоняния — симптом, наблюдающийся у 90% людей с болезнью Паркинсона.
Впрочем, нюх могут отбивать и другие заболевания — та же болезнь Альцгеймера или Хантингтона. Есть и менее пугающие варианты. Возможно, вы просто слишком много курите или регулярно дышите вредными испарениями. Но в любом случае стоит показать нос врачу.
Развивающаяся болезнь Паркинсона серьёзно влияет и на способность спать (высыпаться). Спектр проблем со сном может быть крайне широк:
- бессонница;
- чрезмерная дневная усталость на фоне вроде бы крепкого ночного сна;
- храп как симптом апноэ — остановки дыхания во сне;
- кошмары;
- неконтролируемые резкие движения — например, взбрыки ногами или удары руками — во сне.
На медицинском языке это называется брадикинезией. Человек чувствует себя скованно, с трудом начинает двигаться, медленно ходит, проявляет заторможенность в выполнении повседневных дел. Также брадикинезия при болезни Паркинсона может проявляться замедлением темпа речи или чтения.
Маской Паркинсона Masked Faces in Parkinson Disease: Mechanism and Treatment врачи называют лицо, на котором, кажется, отсутствует мимика. Человек выглядит отстранённым и слегка опечаленным, даже если участвует в увлекательной беседе или находится в кругу близких, которых действительно рад видеть.
Это связано с ухудшением подвижности лицевых мышц. Часто человек сам не осознаёт, что с его мимикой что-то не так, пока об этом ему не сообщат окружающие.
Как правило, запоры — это повод добавить в рацион больше жидкости и клетчатки и начать активнее двигаться. Ну, или изучить побочные эффекты лекарств, которые вы принимаете.
Если же с рационом и образом жизни у вас всё окей, а запоры продолжаются, это серьёзный повод поговорить с врачом.
Что делать, если вы подозреваете у себя болезнь Паркинсона
Прежде всего, не паниковать. Почти все симптомы болезни Паркинсона на начальных стадиях могут Parkinson’s disease быть следствием каких-то иных нарушений, не связанных с неврологией.
Поэтому в первую очередь надо идти к врачу — терапевту или неврологу. Специалист изучит вашу историю болезни, задаст вопросы о питании, вредных привычках, образе жизни. Возможно, понадобится сдать анализы крови и мочи, сделать МРТ, КТ и УЗИ головного мозга, чтобы исключить другие заболевания.
Но даже после получения результатов исследований у врача нередко остаются сомнения. Медик может порекомендовать вам регулярно посещать невролога, для того чтобы оценить, как меняются ваши симптомы и состояние со временем.
Если же болезнь Паркинсона будет диагностирована, врач назначит вам лекарства, которые смогут затормозить гибель клеток в мозге. Это облегчит симптомы и продлит вам здоровую жизнь ещё на много лет.
"Мой супруг — офицер, человек очень уравновешенный. Он всю жизнь работал, ни на что не жаловался, я никогда не слышала от него про усталость. Но приблизительно шесть лет назад он стал слишком тихим, мало разговаривал — просто сидел и смотрел в одну точку. Мне даже в голову не пришло, что он болен. Наоборот, ругала, что раньше времени постарел. Примерно тогда же к нам приехала двоюродная сестра из Англии — она работает в больнице — и сразу сказала, что у Рафика все очень плохо, нужно завтра же вести его к врачу. Так мы узнали о болезни Паркинсона", — вспоминает Седа из Еревана.
Что такое болезнь Паркинсона
Паркинсон — одна из самых страшных фамилий, что можно услышать в кабинете у невролога. Ее носил английский врач, который в 1817 году подробно описал шесть случаев загадочной болезни. День рождения Джеймса Паркинсона, 11 апреля, и выбран памятной датой Всемирной организацией здравоохранения. Из-за основных симптомов Паркинсон называл недуг дрожательным параличом: движения больных замедляются, становятся скованными, мышцы сильно напрягаются, а руки, ноги, подбородок или все тело бесконтрольно трясутся. Впрочем, в четверти случаев дрожания — самого известного признака болезни — нет.
Все это напоминает обыкновенную старость. Двигательные симптомы — собирательно их называют паркинсонизмом — встречаются у многих здоровых стариков. Но болезнь Паркинсона этим не исчерпывается. На поздних стадиях человек легко теряет равновесие, то и дело застывает на месте во время ходьбы, ему трудно говорить, глотать, спать, появляются тревога, депрессия и апатия, мучают запоры, падает кровяное давление, слабеет память, а под конец часто развивается слабоумие. Самое печальное — вылечить болезнь Паркинсона пока невозможно.
В начале XX века российский невропатолог Константин Третьяков выяснил, что при болезни Паркинсона гибнут клетки черной субстанции, области мозга, которая частично отвечает за движения, мотивацию, обучение. Что вызывает смерть нейронов, неизвестно. Возможно, дело в сбоях внутри клеток, но еще замечено, что внутри них скапливается вредный белок. Оба процесса наверняка как-то связаны, но ученые не знают, как именно.
В 2013 году физиолог Сьюзан Гринфилд из Оксфордского университета представила новую модель развития нейродегенеративных заболеваний, в том числе болезней Паркинсона и Альцгеймера. Гринфилд предположила, что при повреждении мозга, например, от сильного удара выделяется особое вещество. У маленьких детей из-за него растут новые клетки, а на взрослых оно, судя всему, действует противоположным образом, дальше повреждая клетки. После этого следует еще больший выброс вещества, и цепная реакция постепенно разрушает мозг. По злой иронии взрослые впадают в младенчество из-за фермента, необходимого младенцам.

Впрочем, догадка Гринфилд объясняет не все. Болезнь Паркинсона связана с наследственностью: близкий родственник с таким же диагнозом или тремором другой природы — главный фактор риска. На втором месте — запоры: иногда их вызывают изменения в мозге, когда еще не появились двигательные симптомы. Также риск растет, если человек никогда не курил, живет за городом, пьет колодезную воду, но при этом сталкивался с пестицидами, а снижается — у любителей кофе, алкоголя и гипертоников. В чем тут секрет, непонятно, как непонятно, почему болезнь Паркинсона обычно начинается в старости: если на пятом десятке лет болеет примерно один из 2500 человек, то на девятом — уже один из 53.
Новую зацепку дала свежая работа ученых из Университета Томаса Джефферсона: возможно, болезнь Паркинсона связана с иммунной системой. Исследователи взяли мышей с мутантным геном, который часто встречается у больных, и ввели им безвредные остатки бактерий. Из-за этого у зверьков началось воспаление, затронувшее и мозг, причем иммунных клеток было в 3–5 раз больше, чем у обычных мышей. Из-за этого в мозге мутантов начались процессы, губительные для нейронов черной субстанции. Как и в модели Гринфилд, процессы эти оказались циклическими: воспаление в мозге может остаться даже после того, как тело справилось с инфекцией. Впрочем, сами авторы исследования признаются, что в этом механизме еще многое не ясно.
Каково живется больным и их близким
В России болезнь Паркинсона есть примерно у 210–220 тыс. человек. Но эти данные рассчитаны по косвенным показателям, а единого реестра не существует. Анастасия Обухова, кандидат медицинских наук с кафедры нервных болезней Сеченовского университета и специалист по болезни Паркинсона, считает эту статистику заниженной. "Многие больные впервые приходят уже на развернутых стадиях болезни. При расспросе удается выяснить, что признаки появились еще несколько лет назад. У большинства наших людей действует принцип "Пока гром не грянет, мужик не перекрестится": они читают в интернете, спрашивают соседок, а к врачу не обращаются. Это в Москве, а в маленьких городках и поселках к врачу идут только если совсем помирают", — объясняет Обухова.
Вдобавок попасть на прием не так-то просто. Для этого сначала нужно сходить к терапевту, чтобы тот направил к неврологу. Но и тогда нет гарантии, что человеку поставят правильный диагноз и назначат нужное лечение. "Врач в поликлинике не может разбираться во всем, поэтому должен послать больного к узкому специалисту. А окружных паркинсонологов, по-моему, убрали. Во всяком случае, пациенты на это жаловались", — рассказывает Обухова. Правда, если больной все-таки попал к нужному доктору, лечить его будут на мировом уровне. Оттого в Россию с болезнью Паркинсона прилетают даже из других стран.
Одиссею по кабинетам приходится часто повторять, потому что болезнь прогрессирует — терапию нужно подстраивать. Лечение обходится дорого: месячный запас некоторых лекарств стоит по 3–5 тыс. рублей, а на поздних стадиях назначают сразу несколько препаратов. "В районных поликлиниках лекарства иногда дают бесплатно, но только дешевые дженерики. Комментировать их качество не буду. Иногда нужных лекарств нет. Тогда их заменяют чем-то другим. Пациентам от этого плохо", — объясняет Обухова.
Болезнь Паркинсона — одно из самых грозных и загадочных заболеваний нервной системы. У современной медицины до сих пор нет ответа на вопрос, почему развивается болезнь Паркинсона и можно ли разработать эффективную систему профилактики. Все, что касается причин паркинсонизма, для ученых пока является загадкой, однако течение болезни изучено хорошо и в настоящее время ведется активная работа по поиску лекарств, а также средств, способных продлить больным жизнь и улучшить ее качество.
Болезнь Паркинсона: что означает диагноз
Речь идет о заболевании нервной системы, при котором постепенно разрушаются нейроны, вырабатывающие один из важнейших нейромедиаторов — дофамин. Чаще всего болезнь Паркинсона поражает людей в возрасте — в 55–65 лет. Однако известны случаи, когда болезнь диагностировалась у молодых людей в возрасте 30–40 лет. Существует и так называемая ювенильная форма, при которой заболевание поражает подростков в возрасте до 20 лет.
Стоит сказать, что мужчины страдают от болезни Паркинсона чаще, чем женщины, хотя объективных причин этого факта наука еще не выявила.
По статистике сегодня во всем мире болезнью Паркинсона страдает около 4 миллионов человек.
Как уже было сказано, причины болезни Паркинсона неясны. Все, что есть у науки, — это догадки и теории. К причинам развития этого заболевания относят в первую очередь генетику. Если у вас в семье были случаи паркинсонизма, особенно среди близких родственников, то ваши шансы заболеть несколько выше. Примерно у 15% всех больных есть родня, которая также страдала болезнью Паркинсона.
Играет свою роль и экологическая обстановка — известно, что некоторые гербициды, пестициды и соли тяжелых металлов могут усугубить симптомы болезни Паркинсона или спровоцировать ее развитие.
Болезнь Паркинсона — второе по распространенности нейродегенеративное заболевание. Первое место занимает болезнь Альцгеймера.
В 80% случаев болезнь Паркинсона развивается без каких-либо предпосылок, но в оставшихся 20% паркинсонизм является осложнением других заболеваний, таких как энцефалит, опухоли мозга, инсульт, черепно-мозговые травмы и некоторые другие. Иногда к паркинсонизму приводит отравление некоторыми токсичными веществами (угарным газом, этанолом), а также прием наркотических веществ и некоторых медикаментов, в частности нейролептиков.
Одним из первых признаков болезни Паркинсона является тремор одной руки в состоянии покоя. По мере развития заболевания дрожать начинают обе руки и голова. Если человек взволнован или обеспокоен, тремор усиливается, но при сознательных действиях, например при завязывании шнурков или работе с клавиатурой компьютера, он уменьшается. Иногда, на поздних стадиях болезни, к тремору рук и головы добавляется дрожание век или нижней челюсти и языка.
Еще один симптом болезни Паркинсона — мышечная ригидность, или повышение тонуса мышц. Постоянное напряжение побуждает человека принимать определенную позу — руки сгибаются в локтях, появляется сутулость, голова наклонена вперед, ноги слегка согнуты.
На поздних стадиях болезни развивается так называемая постуральная неустойчивость. Человеку трудно начать двигаться, а потом очень трудно остановиться. Больной постепенно теряет контроль над своим телом, ему становится сложно удерживать равновесие.
Двигательные нарушения — не единственный признак болезни Паркинсона. Параллельно, а порой и до проявления тремора, наблюдаются нарушения в работе вегетативной нервной системы. Кожа становится жирной, наблюдается обильное слюноотделение и потливость, которая никак не зависит от окружающей температуры и физических усилий. Обоняние может снизиться до полного исчезновения. Больные жалуются на запоры и проблемы с мочеиспусканием.
Болезнь Паркинсона редко затрагивает интеллектуальную сферу — большинство больных на ранних и средних стадиях развития заболевания сохраняют остроту ума. Однако болезнь Паркинсона часто сопровождается замедлением всех мыслительных процессов, ухудшением памяти и проблемой с формулированием мыслей, равнодушием к миру и к себе, пониженным настроением и депрессией.
Обычно для постановки диагноза достаточно визуального осмотра, сбора анамнеза и проверки симптомов. При подозрении на болезнь Паркинсона используют такие методы обследования, как ультразвуковое исследование черной субстанции, КТ или МРТ головного мозга.
На сегодняшний день врачи выделяют три формы болезни Паркинсона, которые различаются проявлением той или иной симптоматики:
- акинетико-ригидная. При этой форме наиболее ярко проявляется повышение тонуса мышц, движения больного замедляются, возможна полная обездвиженность;
- дрожательная. Эта форма проявляется дрожью рук, языка, нижней челюсти;
- смешанная. Обычно эта форма проявляется дрожью рук, но позднее к ней присоединяется и скованность движений.
Существует 5 стадий болезни Паркинсона. Эта классификация была разработана в 1960 годах и используется до сих пор:
0 стадия — отсутствие двигательных нарушений;
I стадия — двигательные нарушения с одной стороны тела;
II стадия — двусторонние двигательные нарушения, при которых пациент ходит без ограничений, поддерживает равновесие;
III стадия — появляется умеренная постуральная неустойчивость, но пациент еще не нуждается в посторонней помощи;
IV стадия — существенные нарушения в двигательной активности, больной не может совершать сложных движений, но не нуждается в поддержке для того, чтобы стоять и ходить;
V стадия — больной не может передвигаться без посторонней помощи.
Несмотря на то, что болезнь Паркинсона нельзя полностью вылечить, можно свести к минимуму проявления ее симптомов. Это поможет облегчить жизнь пациента, а возможно, и продлить ее. Как и при любых заболеваниях, поддерживающую терапию лучше начинать на самых ранних стадиях. К ней относится не только регулярный прием лекарств, но и профессиональный уход, предоставить который могут современные гериатрические центры.
Никто не хочет рисковать здоровьем и комфортом близкого человека. Именно поэтому при выборе гериатрического центра стоит отдавать предпочтение проверенным организациям, которые существуют на рынке не первый год и имеют хорошие рекомендации. К таким учреждениям, например, относятся гериатрические центры Senior Group. Подробнее об их работе нам рассказал заместитель генерального директора по медицинской части Senior Group Мария Литвинова:
«Наша организация уже 11 лет работает с пожилыми людьми, страдающими болезнью Паркинсона, а также болезнью Альцгеймера и деменцией. Консалтингом в Senior Group занимаются ведущие израильские специалисты в сфере гериатрии. Для каждого пациента составляется индивидуальная программа ухода в зависимости от состояния его здоровья. Помимо лекарственной терапии и комфортных номеров со специальной ортопедической мебелью, в Senior Group оборудован специальный спортзал с современными тренажерами, где пациенты под чутким контролем наших сотрудников могут заниматься лечебной физкультурой. Меню для постояльцев также составляется индивидуально — в зависимости от предпочтений и медицинских показаний.
В штате Senior Group трудится междисциплинарная команда врачей: реабилитологи, гериатры, психиатры, нейропсихологи и другие специалисты. Не менее важно для нас и эмоциональное состояние пациентов, поэтому сотрудники центра всеми силами поддерживают в учреждении непринужденную атмосферу, в которой постояльцы могут свободно общаться друг с другом и своими родными.
P. S. На сайте Senior Group есть рекомендации по уходу за больными, страдающими болезнью Паркинсона.
Лицензия на осуществление медицинской деятельности № ЛО-50-01-009757 выдана в соответствии с Приказом Министерства здравоохранения Московской области от 5 июня 2018 года № 818.
Читайте также:


